Коллективный иммунитет против кори
Онлайновые вопросы и ответы
Апрель 2018 г.
Вакцины необходимы, поскольку хороший уровень гигиены, санитарии, безопасное водоснабжение и безопасные продукты питания недостаточны для прекращения инфекционных заболеваний. Без поддержания на оптимальном уровне показателей иммунизации или коллективного иммунитета болезни, предупреждаемые с помощью вакцин, вернутся вновь. Несмотря на то, что совершенствование гигиены, санитарии и безопасного водоснабжения воды помогает защитить людей от ряда инфекционных заболеваний, многие инфекции могут распространяться независимо от качества санитарно-гигиенической обстановки. Если перестать делать прививки, такие редкие теперь болезни, как коклюш, полиомиелит и корь, вскоре вновь станут распространенными.
Вакцины безопасны. Любая лицензированная вакцина проходит тщательную проверку в рамках нескольких этапов испытаний и только после этого признается пригодной к использованию. После вывода вакцин на рынок они регулярно становятся объектом повторных проверок. Ученые также постоянно отслеживают множество источников информации на предмет обнаружения данных о возможных неблагоприятных проявлениях после вакцинации. В большинстве случаев реакции на вакцинацию, например, боль в руке или несколько повышенная температура, как правило, незначительны и быстро проходят. В тех редких случаях, когда имеют место серьезные побочные эффекты, немедленно проводится расследование.
Гораздо выше вероятность серьезно пострадать от болезни, предупреждаемой вакцинацией, чем от самой вакцины. Например, при заболевании полиомиелитом может развиться паралич, корь может вызвать энцефалит и слепоту, а некоторые заболевания, предупреждаемые вакцинацией, могут даже привести к смерти. И хотя даже один случай тяжелого ущерба здоровью или смерти в результате вакцинации – это уже много, преимущества вакцинации значительно перевешивают риски, и без вакцинации случаев болезни и смерти было бы намного больше.
Вакцины взаимодействуют с иммунной системой, в результате чего формируется иммунный ответ, аналогичный иммунной реакции на естественную инфекцию, но без развития заболевания или риска возникновения у привитого потенциальных осложнений. Напротив, цена формирования иммунитета путем заражения естественной инфекцией может оказаться слишком высока: заражение Haemophilus influenzae типа b (Hib) может обернуться когнитивными нарушениями, краснуха – врожденными дефектами, инфекция гепатита B – раком печени, а осложнения кори – летальным исходом.
Несмотря на то, что во многих странах заболевания, предупреждаемые с помощью вакцин, стали редки, их возбудители продолжают циркулировать в некоторых регионах мира. В сегодняшнем взаимозависимом мире они могут пересекать географические границы и инфицировать всех, у кого от них нет защиты. Так, были отмечены вспышки кори среди непривитого населения в Западной Европе в Австрии, Бельгии, Болгарии, Дании, Франции, Германии, Греции, Италии, Российской Федерации, Сербии, Испании, Швейцарии, Таджикистане и Великобритании, а также в Соединенных Штатах Америки.
Две главные причины пройти вакцинацию – защитить себя и защитить окружающих. Успех программ вакцинации зависит от готовности каждого человека содействовать обеспечению всеобщего благополучия. Не стоит ждать от окружающих людей, что они остановят распространение болезней; каждый из нас также должен делать все, что в его силах.
Научные данные показывают, что одновременное введение нескольких вакцин не оказывает отрицательного влияния на иммунную систему ребенка. Дети подвергаются воздействию нескольких сотен посторонних веществ, которые ежедневно вызывают иммунный ответ. В результате простого акта приема пищи в организм попадают новые антигены, а во рту и носу обитает множество видов бактерий. При обычной простуде или боли в горле ребенок подвергается воздействию гораздо большего числа антигенов, чем в результате вакцинации.
Ключевым преимуществом одновременного введения нескольких вакцин является снижение числа посещений врача, что экономит время и деньги. Кроме того, комбинированная вакцинация от нескольких болезней (например, дифтерии, коклюша и столбняка) позволяет делать меньше прививок и тем самым вызывает меньший стресс у ребенка. Кроме того, существует ряд способов уменьшить болевые ощущения во время вакцинации.
Грипп – серьезное заболевание, от которого ежегодно гибнет от 300 000 до 500 000 человек во всем мире. Беременные женщины, маленькие дети, пожилые люди с плохим здоровьем и люди с хроническими заболеваниями, такими как астма или болезни сердца, подвергаются повышенному риску развития тяжелых форм инфекции и летального исхода. Дополнительным преимуществом вакцинации беременных женщин является то обстоятельство, что прививка матери обеспечивает защиту и новорожденного (вакцин от гриппа для детей в возрасте до 6 месяцев пока не существует).
Вакцины против сезонного гриппа формируют иммунитет к 3 наиболее распространенным штаммам, циркулирующим в рамках данного сезона. Это наилучший способ уменьшить риск развития тяжелых форм гриппа и заражения окружающих. Такие вакцины используются более 60 лет. Избежать гриппа –значит избежать дополнительных расходов на лечение и предотвратить потерю доходов в результате невыхода на работу или пропуска школы.
В состав некоторых вакцин в качестве консерванта добавляют тиомерсал – органическое, содержащее ртуть соединение. Это безопасный и наиболее широко используемый консервант для вакцин, которые поставляются в многодозовых флаконах. Нет никаких доказательств того, что то небольшое количество тиомерсала, которое используется в вакцинах, представляет собой риск для здоровья.
Опубликованное в 1998 г. исследование, в котором высказывалось опасение относительно возможной связи между введением вакцины против кори-паротита-краснухи (КПК) и развитием аутизма, впоследствии было признано содержащим серьезные ошибки и намеренные искажения. Вскоре исследование было отозвано опубликовавшим его журналом. К сожалению, эта публикация вызвала панику, которая привела к снижению показателей иммунизации и последующим вспышкам этих заболеваний. Нет никаких данных, свидетельствующих о связи между вакциной КПК и аутизмом или расстройствами аутистического спектра.
О буханыч Тетяна (США) — д-р философии (PhD) в иммунологии Университета Рокфеллера, училась в Гарвардском и Стэнфордском университетах. Автор книги "Прививочная иллюзия. Как вакцинация разрушает наш естественный иммунитет и что мы можем сделать, чтобы восстановить здоровье" (2012) и многочисленных публикаций о вреде и неэффективности прививок. Несмотря на то, что вспышки таких детских болезней, как корь, были полностью подавлены в некоторых регионах продолжительными усилиями по массовой вакцинации, нам постоянно напоминают, что снижение вакцинированности детей в популяции связано с риском возвращения болезни с потенциально ужасными последствиями для младенцев и людей с ослабленным иммунитетом. Нас также убеждают, что строгое следование календарю прививок предотвратит вспышки и защитит посредством эффекта коллективного иммунитета детей, которые не могут быть привиты.
Несомненно, вспышка может произойти в популяции, не имеющей иммунитета к определённому заболеванию, если в неё попадёт вирус. Но остаётся вопрос, насколько хорошо строгое следование календарю прививок может обеспечить коллективный иммунитет и защитить популяцию от вспышки заболевания.
Идея коллективного иммунитета является не иммунологической концепцией, а, скорее, умозрительным эпидемиологическим представлением, которое теоретически предсказывает успешный контроль над заболеванием или искоренение вируса при условии, что определённый, заранее подсчитанный процент населения приобретёт иммунитет. В научной статье заявляется:
Давнее исследование, которое провёл д-р Э. Хедрик, считается ключевым для теории о лёгкости достижения коллективного иммунитета. Он проанализировал вспышки кори в Балтиморе (штат Мэриленд), повторявшиеся там каждые 2–3 года между 1900 и 1931 годами. Хедрик обнаружил, что перед каждой крупной вспышкой количество детей в возрасте до 15 лет, восприимчивых к заболеванию, составляло порядка 45–50 %. К концу каждой вспышки количество всё ещё восприимчивых детей никогда не падало ниже 32 % 2 . Тем не менее 95–97 % детей переносили корь до достижения 15 лет 3 . По этой причине у взрослых был иммунитет к кори.
Открытие, что немалое число восприимчивых к болезни детей систематически избегает кори при каждой отдельно взятой вспышке, вселило в Службу здравоохранения США оптимизм относительно того, что коллективный иммунитет работает при пороге существенно ниже 100 %. Был сделан официальный прогноз, что уже к 1967 году корь будет быстро искоренена в США посредством достижения и поддержания пороговых значений массовой вакцинацией 4 , которая началась в 1963 году. Этот прогноз не оправдался, и эпидемии кори не прекратились в 1967 году. Представление о том, что основанный на массовой вакцинации коллективный иммунитет легко достижим, оказалось неверным.
Далее концепция коллективного иммунитета эволюционировала в сторону идеи вакцинирования детей против лёгких детских болезней не ради самих детей, а ради защиты уязвимого перед болезнью сегмента общества, состоящего из тех, кому нельзя делать прививки. Например, краснуха не опасна для детей, но опасна для беременных, которые не приобрели иммунитета к ней перед беременностью, угрожая в первом триместре развитием аномалий у плода (врождённая краснуха).
Вероятно, с благим намерением немедленно положить конец опасности врождённой краснухи, в 1970 в городе Каспер (штат Вайоминг) в начальной школе была проведена массовая вакцинация детей против краснухи. Словно в насмешку, спустя девять месяцев после этой прививочной кампании в Каспере произошла вспышка краснухи. Коллективный иммунитет не сработал, и краснухой заболело свыше 1000 человек, включая нескольких беременных, а вот недавно привитые дети краснухой не заболели. По следам этого случая авторы исследования в замешательстве писали:
В то время как существование основанного на прививках коллективного иммунитета ещё только предстоит доказать, существует огромное число доказательств противного. Только в одной статье Поланда и Джекобсона (1994) 6 сообщается о 18 различных вспышках кори в Северной Америке в школах с высоким процентом привитых детей (от 71 до 99,8 %). Во время этих вспышек от 30 до 100 % заболевших детей были привиты от кори. В статьях по эпидемиологии описываются и многие другие подобные вспышки этой болезни, случившиеся после 1994 года.

После этого эндемическая корь пропала из Северной Америки, но в 2011 году в Квебеке случилась вспышка завезённой кори — самая крупная за период после введения нового графика, — при том что 95–97 % населения в эру двойной прививки от кори было от неё привито. Если двойная прививка недостаточна для преодоления прививочных неудач раннего возраста и для гарантии труднодостижимого коллективного иммунитета, следует ли нам ждать политики трёх (или, может, четырёх) прививок вакциной MMR, чтобы посмотреть, поможет ли это коллективному иммунитету? Или вместо этого нам следует пересмотреть саму концепцию коллективного иммунитета?
Некоторую важную информацию о противовирусном иммунитете можно получить из экспериментов на лабораторных животных. Оксенбейн и др. (2000) 7 провели опыты на мышах, сравнив эффект введения двух препаратов вируса везикулярного стоматита. Они иммунизировали мышей либо немодифицированным (живым) вирусом, либо вирусом, инактивированным ультрафиолетом, что лишало вирус способности к самовоспроизведению (убитый вирус). Затем исследовалась сыворотка крови у иммунизированных животных из этих двух групп на потенциал нейтрализации вируса стоматита (на способность вируса инфицировать живые клетки) в течение 300 дней после иммунизации.
Инъекция препарата живого вируса делала сыворотку на длительный период времени способной нейтрализовывать вирус, и эта способность без ощутимого снижения сохранялась на протяжении всего исследования. Напротив, инъекция убитого вируса приводила к образованию намного более низкого титра антител, нейтрализующих вирус. Титры достигали пика в сыворотке через 20 дней после вакцинации и затем быстро исчезали, уходя к моменту окончания исследования ниже пределов чувствительности теста на нейтрализацию.
Вывод из этого эксперимента был следующим: при иммунизации животных процедура, ослабляющая или инактивирующая вирус, снижает также способность вызывать появление долгосрочных титров нейтрализующих антител.
Защитный порог для титров, нейтрализующих вирус кори антител в сыворотке, можно оценить по исследованию кори, проведённом в Бостонском университете Ченом и др. 8 Последующее исследование Ле Барона и др. 9 также оценивает время, требуемое для снижения титров антител, ниже защитного порога после повторной вакцинации от кори. Рассмотрим эти два исследования.
В 1990 году, примерно за месяц до того, как университетский городок столкнулся со вспышкой кори, в Бостонском университете для студентов проводился День донора. Благодаря этому удачному совпадению исследователям удалось получить доступ к анализам крови многих как заболевших, так и не заболевших студентов. Титры сывороточных нейтрализующих антител к кори таким образом были получены за месяц до контакта с корью и через два месяца после него. Титры антител (имевшиеся благодаря вакцинации студентов в детстве) могли быть соотнесены со степенью нынешней защиты от кори по трём группам: (1) заболевание не определяется, (2) серологически подтверждённая коревая инфекция с изменённым течением или (3) полноценная клиническая корь. Между прочим, 7 из 8 студентов, заболевших полноценной клинической корью, оказались привиты от неё в детстве, некоторые дважды.
Выводы из исследования Бостонским университетом вспышки кори были следующие:
- У всех ранее привитых студентов, перенёсших полноценную корь, нейтрализующие титры антител к кори до контакта с вирусом были ниже 120.
- 70 % студентов, чьи титры до контакта с вирусом были между 120 и 1052, перенесли серологически подтверждённую коревую инфекцию, но поскольку их изменённые симптомы не подходили под определение случая клинической кори, во время вспышки они не попали в группу заболевших.
- Студенты, у которых титры до контакта с вирусом были выше 1052, были по большей части защищены и от типичной клинической болезни, и от инфицирования вирусом.
Другое исследование, проведённое Ле Бароном и др. (2007), имело своей целью определить длительность существования нейтрализующих вирус кори титров после второй ревакцинации MMR. В исследовании принимали участие несколько сот здоровых американских детей европеоидной расы из сельских районов, свободных от вспышек кори в течение времени исследования.
Исследование показало, что примерно у четверти детей из этой группы появлялись относительно высокие сывороточные титры в ответ на вакцинацию MMR. Остальные реагировали на ревакцинацию умеренно, при этом некоторые почти не реагировали. И хотя это конкретное исследование не могло сравнить титры нейтрализующих антител к кори у привитых и имевших естественный иммунитет, исследование Ито и др. (2002) ранее показало, что титры нейтрализующих антител к кори, полученные в результате вакцинации, примерно в 9 раз ниже, чем вызванные природной инфекцией 10 . Таким образом, даже те, кто сравнительно хорошо отреагировал на коревую вакцину, всё равно не дотягивают до уровня нейтрализующих антител, приобретаемого после природной инфекции.
Титры сыворотки у всех привитых детей, вне зависимости от их уровня — высокий, средний или низкий, — достигали своего пика через месяц после ревакцинации, затем падали в течение следующих 6 месяцев до уровня перед ревакцинацией и затем продолжали постепенно снижаться в течение следующих 5–10 лет наблюдения. Только у четверти детей (у тех, у кого были максимальные титры) через 10 лет после ревакцинации, проведённой в возрасте 5 лет, уровень антител был выше 1000 единиц. Эта группа к подростковому возрасту будет, скорее всего, защищена от коревой инфекции.

Корь была завезена школьным учителем, вернувшимся из краткой весенней поездки за границу (сам он был привит от кори в детстве), и болезнь быстро распространилась, охватив свыше 600 человек, среди них 21 младенца. Вспышка длилась полгода. Почти половина заболевших были привиты дважды. Впечатляющая доля двукратно привитых среди заболевших была установлена только благодаря активному поиску, проведённому де Серре и др. С другой стороны, пассивное наблюдение привело к значительному занижению числа сообщений о заболевании дважды привитых, что исказило официальную статистику.

О постепенном угасании защитного эффекта прививки говорит и то, что по мере взросления дважды привитых детей среди них увеличивается заболеваемость. Дважды привитые и заболевшие корью в возрастной группе от 5 до 9 лет составляют только 4,1 %, в то время как в группе от 10 до 14 лет их уже 18 %, а в группе от 15 до 19 лет — 22 %. Данное исследование не оценивало, сколько ранее привитых в итоге заболели корью с модифицированным клиническим течением, а потому они не вошли в статистику заболеваемости, хотя и распространяли вирус.
Результаты данного исследования продемонстрировали, что во время вспышки кори в Айове в 1970-х годах, затронувшей как привитых, так и не привитых детей, незаболевшие привитые дети, вероятно, не заражали корью своих младших братьев и сестёр дошкольного возраста, многие из которых сами могли быть недавно привиты и, следовательно, в любом случае не были восприимчивы к кори во время обсуждаемой вспышки. Были ли привиты младшие братья и сёстры, в исследовании не было определено (или не сообщалось). Любопытно, что данные этого исследования показывают, что незаболевшие непривитые дети также не заражали корью своих младших братьев и сестёр дошкольного возраста с неуказанным прививочным статусом. Отсюда ясно, что прививочный статус не является прогностическим фактором передачи вирусной инфекции.
Недавнее исследование по следам вспышки кори в 2011 году в Нью-Йорке ясно показало, что дважды привитые взрослые могут быть заразны для окружающих 13 .

Давайте теперь вспомним, что пропагандируемая цель достижения коллективного иммунитета посредством максимальной вакцинации населения заключается в том, чтобы быстро пресекать любые вспышки безобидных детских инфекционных болезней, чтобы уязвимые, но не получающие прививки члены общества (младенцы или люди, принимающие иммунодепрессанты) могли быть защищены от болезни, опасной только в их возрасте или с их иммунными проблемами. Согласно очень приблизительным теоретическим расчётам, для предотвращения вспышки болезни необходимо, чтобы у 70–95 % популяции был настоящий иммунитет к заболеванию, то есть она должна быть устойчивой к вирусной инфекции, а не просто защищена от развития симптомов, которые соответствуют общепринятому клиническому описанию заболевания. Тем не менее даже стопроцентная вакцинация населения в лучшем случае обеспечивает этой невосприимчивостью четверть популяции на период свыше десяти лет. Отсюда очевидно, что прочный коллективный иммунитет не может быть достигнут в долгосрочной перспективе посредством детской вакцинации вне зависимости от степени охвата популяции прививками.
Является ли ревакцинация решением проблемы исчезающего прививочного иммунитета к кори
Типичные вариации в генофонде (т. е. в личном иммуногенетическом профиле) влияют на то, насколько эффективно вакцины обрабатываются и презентируются иммунной системе для выработки антител. Это может быть одной из причин, почему только часть здоровых детей хорошо реагирует на прививку (т. е. начинает производить и сохраняет в течение многих лет на относительно высоком уровне титры нейтрализующих антител к кори), в то время как другие здоровые дети слабо реагируют на прививку. Будет ли эффективна ревакцинация носителей иммуногенетических профилей, не способствующих активной выработке антител в ответ на коревую вакцину, для исправления их наследственно слабой реакции на прививку? Исследование, которое говорит о тщетности такой стратегии, основано на наблюдениях, обобщённых доктором Грегори Поландом:
Ответ очевиден: слабо реагирующие на коревую вакцину слабо реагируют и на ревакцинацию и не могут спасти коллективный иммунитет. Почему же медицинский истеблишмент, располагая этими данными, настаивает, что коллективный иммунитет возможен, если прививки будут делаться строже и чаще? Почему ради недостижимой идеи наши традиционные педиатры и чиновники здравоохранения преследуют семьи, выбравшие защищать своих детей от потенциального вреда прививок или укреплять их здоровье через натуропатические методы, не связанные с прививками?
Медико-биологическое убеждение, что дети, освобождённые от прививки, представляют собой угрозу обществу в силу неучастия в коллективном иммунитете, нелепа, потому что даже вакцинация всех до единого детей по требуемому календарю прививок не может обеспечить вожделенного коллективного иммунитета. Пришло время освободиться от нетерпимости в отношении тех, кто оформляет отвод от прививок для своих детей. Вместо этого следует сфокусировать внимание на итогах кампаний по массовой вакцинации.

Массовая вакцинация прекращает вспышки эндемической болезни посредством удаления вируса, циркулирующего в популяции, вместо того чтобы создавать постоянный иммунитет у привитых. Тем не менее вирусные заболевания хотя и стали во многих странах реже, не искоренены во всём мире. Элиминация контакта с вирусом в отдельно взятом регионе — в то время как вирус присутствует в других регионах — едва ли хорошая новость. Увеличение числа прививок детям — мера контроля над болезнью, приводящая со временем к тому, что всё наше взрослое население (а ещё важнее — младенцы) становится всё беззащитней перед лицом не полностью искоренённого вируса, который может быть легко завезён.
Почему органы здравоохранения с таким усердием цепляются за обречённую на провал авантюру неодновременного искоренения вируса
Хотя и с опозданием, но приходит теоретическое признание эпидемиологической катастрофы, к которой мы движемся:
Медицинский истеблишмент всё понял наоборот. На самом же деле это не дети с отводом от прививок ставят под угрозу здоровье всех нас, а последствия длительной массовой вакцинации. Когда же медицинский истеблишмент (и СМИ) начнут уделять внимание долгосрочным последствиям массовой вакцинации, вместо того чтобы поспешно и несправедливо обвинять в каждой вспышке непривитых?
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
В прошлом веке вакцины спасли десятки миллионов жизней, однако сегодня эксперты во многих странах видят тенденцию к отказу от вакцинации.
Всемирная организация здравоохранения (ВОЗ) настолько обеспокоена этой ситуацией, что включила ее в список десяти главных угроз мировому здравоохранению в 2019 году.
Организация Wellcome Trust провела самое большое исследование отношения к вакцинации в мире, в котором приняли участие 140 тысяч человек в 142 странах.
Вы можете посмотреть, как в вашей стране относятся к вакцинации.
Чтобы увидеть этот контент, необходимо установить современный браузер с поддержкой JavaScript
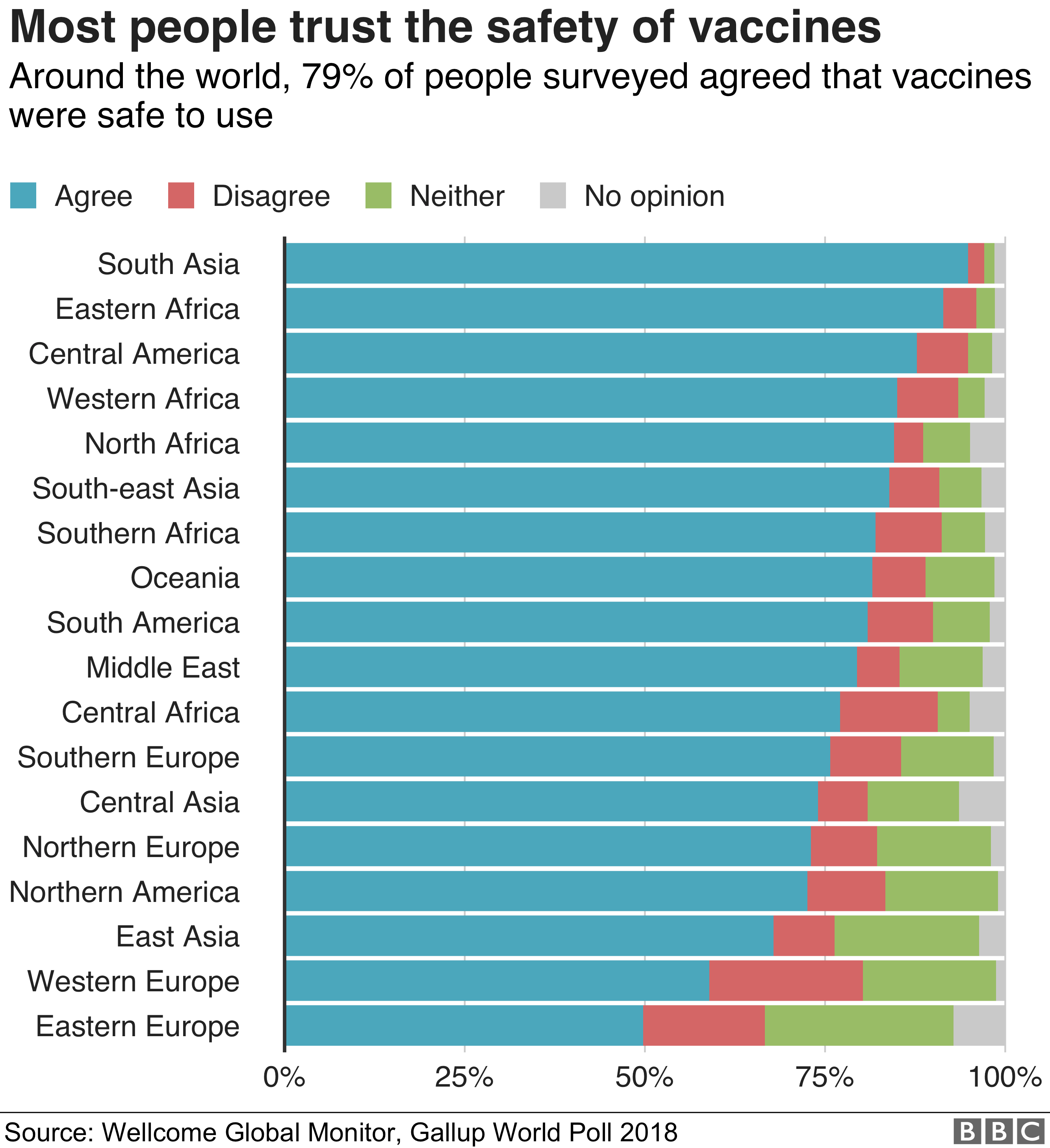
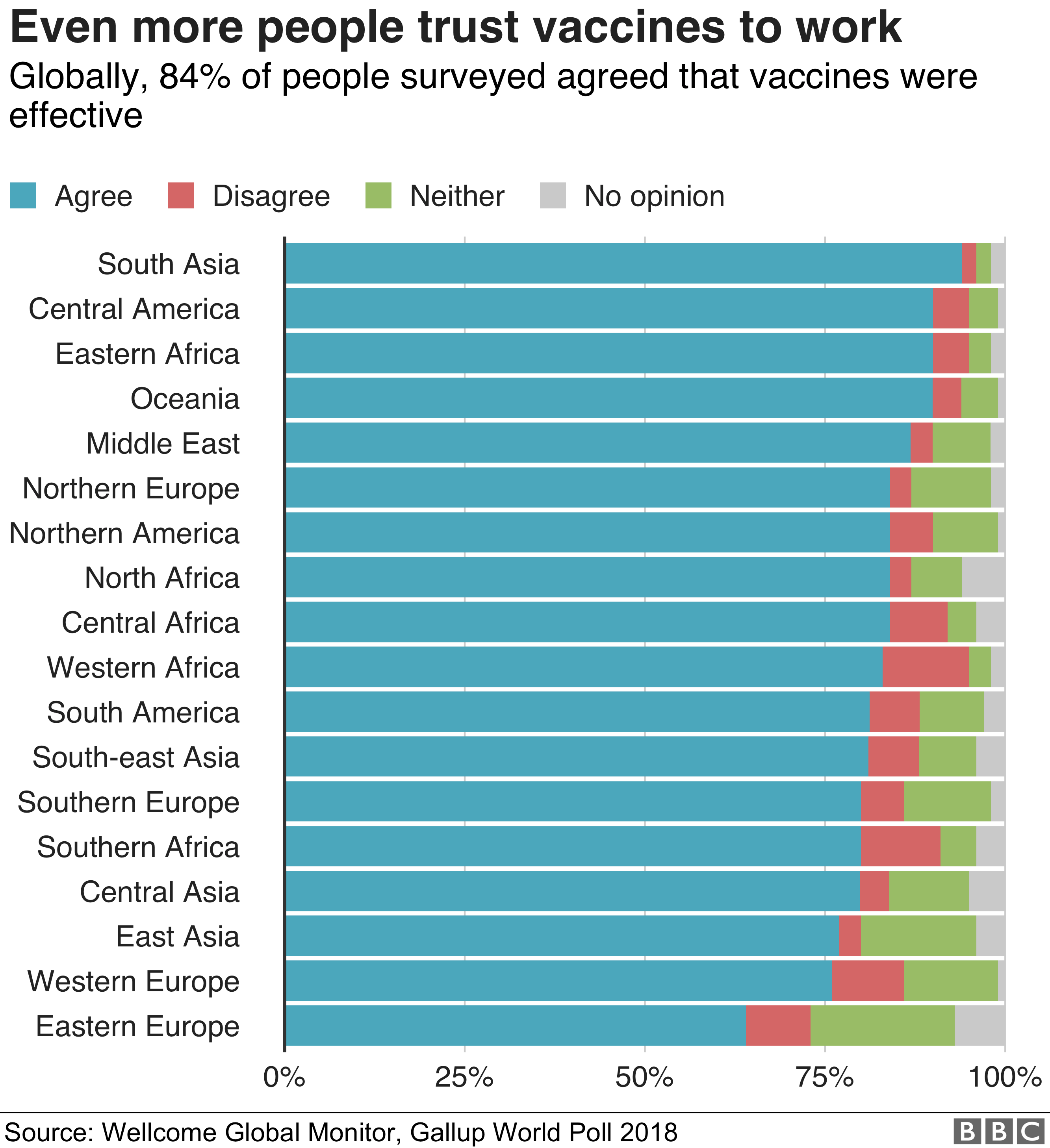
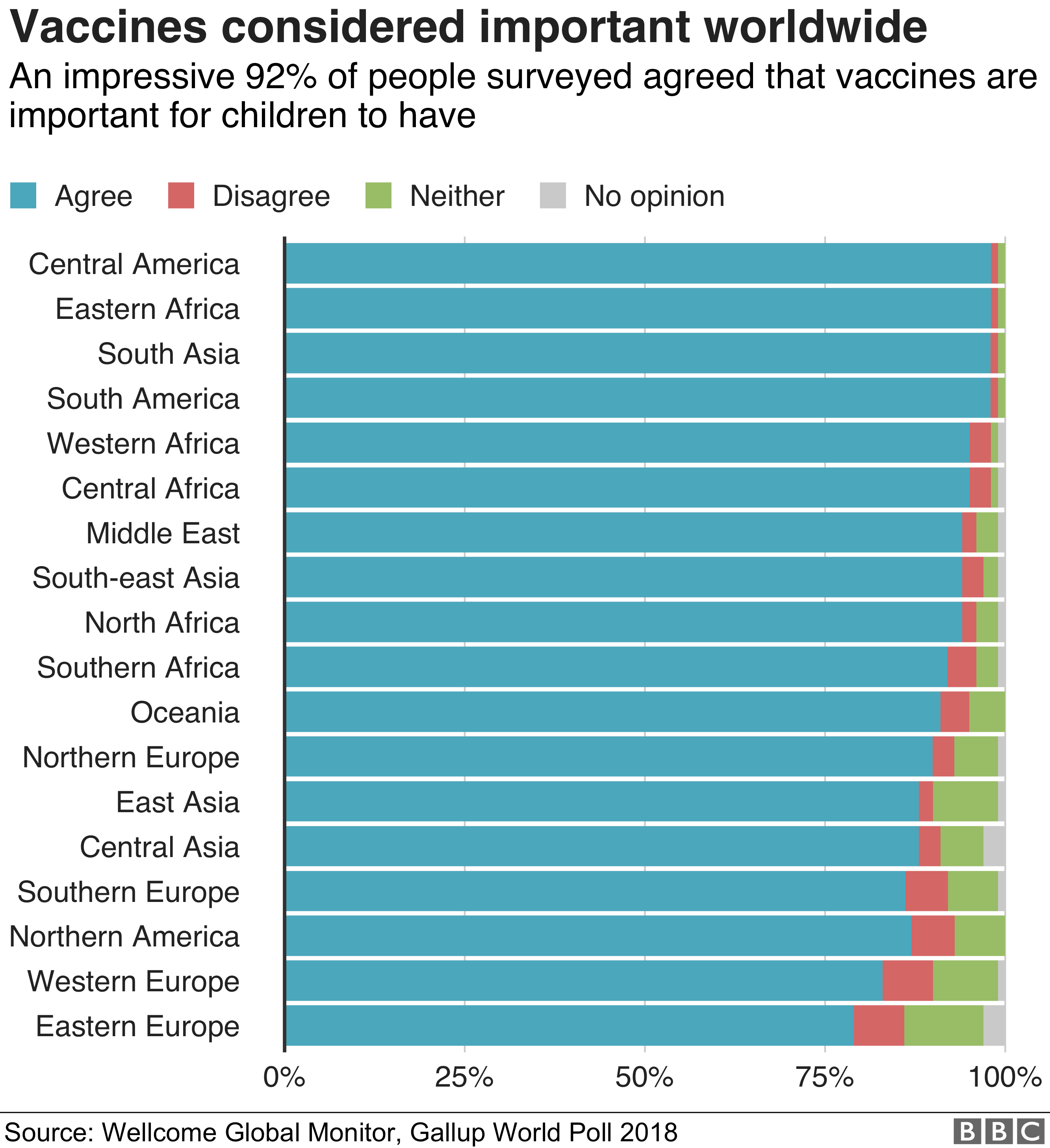
Доверяют ли прививкам в вашей стране?
Участникам опроса было предложено оценить, насколько они согласны со следующим заявлением
Данные округлялись и могут не складываться в 100%
Участникам исследования также было предложено ответить на вопросы на научные темы. После анализа ответов на пять ключевых вопросов был выявлен уровень доверия к науке – высокий, средний или низкий.
- Высокий
- Средний
- Низкий
- Мнение отсутствует
- Высокий
- Средний
- Низкий
- Мнение отсутствует
Источник: Wellcome Global Monitor, Gallup World Poll 2018
К сожалению, информация для этой страны отсутствует
Нет интернет-соединения. Пожалуйста, повторите попытку
Кто придумал вакцинацию?
До существования вакцин мир был гораздо опаснее, чем сегодня. Миллионы людей ежегодно умирали от болезней, которые можно было предотвратить.
Первую форму вакцинации придумали в Китае в X веке. Это была так называемая вариоляция - здоровому человеку специально вводили оспенные пузырьки, чтобы улучшить иммунитет.
Восемь веков спустя британский врач Эдвард Дженнер обратил внимание на то, что доярки часто заболевают коровьей оспой, однако крайне редко подхватывают смертельный вирус черной оспы.
Черная оспа была очень заразным инфекционным заболеванием, от которого умирало около трети заразившихся. Те, кому удавалось выжить, нередко оставались со шрамами на всю жизнь или слепли.
В 1796 году Дженнер провел эксперимент на восьмилетнем Джеймсе Филипсе.
Врач ввел пациенту штамм коровьей оспы, и вскоре у мальчика появились симптомы болезни.
Когда Филипс выздоровел, Дженнер привил ему вирус черной оспы, однако тот остался здоровым: коровья оспа укрепила его иммунитет.
В 1798 году были опубликованы результаты этого эксперимента и появилось слово "вакцина" (от латинского "vacca" - "корова").
Каковы главные успехи вакцинации?
Вакцины помогли значительно снизить вред от многих болезней за последнее столетие.
Около 2,6 млн человек ежегодно умирало от кори до тех пор, пока в 1960-е годы не появилась первая вакцина от этой болезни. По данным ВОЗ, с 2000 по 2017 год уровень смертности от кори в мире сократился на 80%.
Всего несколько десятилетий назад миллионы людей пали жертвами полиомиелита - заболевшим грозили паралич или смерть. Сегодня же эта болезнь практически исчезла.
Почему люди выступают против прививок?
Бунт против вакцинации начался практически сразу после появления современных вакцин.
Сначала скепсис людей объяснялся религиозными мотивами - многие думали, что вакцины нечисты, или возмущались, что их лишают права выбора.
В начале XIX века в Британии появились так называемые антивакцинные лиги, которые выступали за альтернативные меры лечения болезней - например, изоляцию пациентов.
В 1870-е годы группа противников вакцинации появилась и в США - это случилось после визита в страну британского активиста Уильяма Тебба.
Одной из ключевых фигур в новейшей истории антивакцинного движения стал лондонский врач Эндрю Уэйкфилд.
В 1998 году он опубликовал доклад, в котором ошибочно связал аутизм и болезни кишечника с вакциной MMR.
MMR - комбинированная вакцина против кори, эпидемического паротита (свинки) и краснухи, которую вводят детям.
Несмотря на то, что выводы Уэйкфилда были опровергнуты, а его имя удалено из медицинского регистра Британии, после его заявлений был зафиксирован массовый отказ от вакцинации детей.
Только в 2004 году число британских детей, привитых вакциной MMR, уменьшилось на 100 тысяч. Это привело к росту заболеваемости корью в стране.
Вопрос прививок также широко политизировался. Например, глава МВД Италии Маттео Сальвини заявлял, что относит себя к противникам вакцинации.
Президент США Дональд Трамп связывал вакцинацию с аутизмом, не приводя доказательств, однако недавно призвал родителей прививать своих детей.
Международное исследование отношения к прививкам показало, что в целом оно положительное, однако в Европе уровень доверия к вакцинам пока низкий - в первую очередь, во Франции.
Есть ли риски?
Вакцинирование значительной части населения помогает предотвратить распространение болезни, что, в свою очередь, защищает людей с плохим иммунитетом и тех, кто не может быть вакцинирован.
Это так называемый коллективный иммунитет. Если он нарушается, то возникают риски для многих людей.
Процент людей, которые должны быть привиты для поддержания коллективного иммунитета, различается в зависимости от болезни. Для кори он составляет 95%, а для менее заразного полиомиелита - более 80%.
В прошлом году члены ортодоксального еврейского сообщества в Бруклине распространяли листовки, ложно связывающие вакцины с аутизмом.
Это же сообщество оказалось в центре одной из крупнейших вспышек кори в США за последние десятилетия.
Главный врач Англии в прошлом году предупредил, что слишком много людей получают ложную информацию по поводу вакцин через соцсети. Американские ученые заявили, что интернет-боты из России якобы распространяли неверные сведения о вакцинах.
Пропорция детей в мире, принимающих рекомендованные вакцины, за последние несколько лет не изменилась и составляет 85%, свидетельствуют данные ВОЗ.
Эксперты организации говорят, что прививки по-прежнему предотвращают от двух до трех миллионов смертей каждый год.
Самая неблагоприятная ситуация с вакцинами наблюдается в странах, где происходят военные конфликты и где не развита система здравоохранения. Среди них - Афганистан, Ангола и Демократическая Республика Конго.
ВОЗ называет самоуспокоенность одной из ключевых проблем населения развивающихся стран - проще говоря, люди забыли про вред от болезней.
Читайте также:


