Картина мрт герпетического энцефалита
Эти энцефалиты представляют особенно большой интерес для психиатров как в связи с большой распространенностью герпеса, так и в связи с высокой частотой психических нарушений. В существующей литературе имеется множество работ, в которых отмечается, что герпетические вирусные энцефалиты могут манифестировать психопатологическими синдромами, которые предшествуют появлению неврологической симптоматики, затрудняя правильную диагностику основного заболевания [Деконенко Е. П., Лебедев А. В., 1997].
Рассматриваемые энцефалиты вызываются вирусом простого герпеса ( herpes simplex ), типа 1 и 2, первый из которых чаще ведет к поражению головного мозга.
Психопатологическая симптоматика при герпетических вирусных поражениях мозга во многом определяется локализацией патологического процесса. В свое время А. С. Шмарьян (1940) отмечал в случаях геморрагических энцефалитов достаточно тонкие нарушения ткани височной доли мозга. В настоящее время в некоторых работах упоминается также нарушение дофаминергических структур и нейрогормональных центров.
В целях диагностики поражения ЦНС вирусом герпеса применяются иммунологические (серологические), морфологические и вирусологические методы исследования, а также анализ тканей для выявления вирусной ДНК.
Нейроморфологически при герпетическом энцефалите отмечаются признаки гиперемии и отека мозга, точечные геморрагии, очаги некроза (преимущественно в сером веществе височно-лобно-теменных областей); признаки дистрофии и набухания нейронов, периваскулярная клеточная инфильтрация. В типичных случаях обнаруживаются и характерные ацидофильные внутриядерные включения. На поздних стадиях могут обнаруживаться кисты после размягчения геморрагических очагов. Для проведения вирусологической идентификации герпетического поражения ЦНС применяются метод флюоресцирующих антител и исследование мозговых клеток в культуре ткани.
При КТ-исследовании выявляются зоны пониженной плотности значительной протяженности, не имеющие четких границ и чаще всего расположенные в коре головного мозга, височных, лобных и теменных долях. В некоторых случаях имеют место диффузное поражение мозга и признаки отека.
В типичных случаях клиническая картина герпетических энцефалитов в дебюте болезни характеризуется лихорадкой, умеренной интоксикацией и катаральными явлениями верхних дыхательных путей. Через несколько дней, как правило, наблюдается новый подъем температуры тела с нарастанием признаков интоксикации и развитием общемозговой симптоматики (головная боль, менингеальные явления, иногда повторные судорожные приступы и т. п.). На этом фоне возникают расстройства сознания разной глубины — от трудностей осмысления окружающего и неполной ориентировки до более выраженных состояний оглушения, сопора и комы. При повторных эпилептических припадках больные длительно остаются в состоянии постприпадочного оглушения, которое может переходить в сопор и кому. В этом периоде отмечается развитие и делириозных расстройств, проявляющихся эпизодами психомоторного возбуждения с элементарными зрительными галлюцинациями, аффектом страха. Усиление двигательного возбуждения и гиперкинезов при редукции галлюцинаторных расстройств характерно для варианта субкоматозного делирия.
Коматозное состояние чаще развивается на высоте болезни, нарастает тяжесть неврологических расстройств, в том числе очаговых — гемипарезы, пирамидные знаки, гиперкинезы, изменения мышечного тонуса по экстрапирамидному типу, децеребрационная ригидность и др. В этом случае обычно проводят реанимационные мероприятия, в том числе ИВЛ, трахеостомию. У выживших после пролонгированной комы пациентов в последующем могут развиваться, так же как и при черепно-мозговой травме, апаллический синдром и синдром акинетического мутизма.
Следующий за этим этап восстановления психических функций занимает от 2 до 24 мес и более. Постепенно уменьшается тяжесть психоорганических расстройств. При этом может обнаруживаться синдром Клювера—Бьюсси, характеризующийся грубыми гностическими расстройствами (невозможностью оптически или тактильно опознать предметы), склонностью брать все предметы (даже опасные) в рот, гиперметаморфозом (отвлечением внимания любым раздражителем), гиперсексуальностью, исчезновением чувства страха и стыда, деменцией. Впервые этот синдром был описан американскими исследователями H. Kliiver и Р. Вису после операций по удалению обеих височных долей (с лимбической системой).
Отдаленный этап перенесенного герпетического энцефалита характеризуется резидуальными симптомами энцефалопатии в форме астеноорганического, судорожного и психопатоподобного синдромов. Реже наблюдаются аффективные расстройства непсихотического уровня. Описаны случаи галлюцинаторно-параноидных и биполярных аффективных психозов, а также более сложные психопатологические синдромы шизофреноподобного типа (с кататоническими включениями). Лишь в 30 % случаев возможно достижение полного восстановления психического здоровья.
При отграничении психических нарушений при герпетических энцефалитах от эндогенных психозов важно обращать внимание на нарушения сознания (в том числе на ранний признак — нарушение ориентировки), возникновение судорожных припадков и других неврологических симптомов, свидетельствующих не только о наличии, но и о топике органических поражений мозга. Большое значение имеют и лабораторные исследования, позволяющие установить высокие титры антител к герпетическому вирусу.
При установлении вирусной природы заболевания необходимо как можно более раннее начало противогерпетического лечения — назначение видарабина, ацикловира (зовиракс), кортикостероидных препаратов (для предотвращения отека мозга), а также симптоматических психотропных средств (с большой осторожностью!).
Прогноз заболевания в случаях герпетических энцефалитов в большой мере определяется лечением. В зарубежной литературе есть данные, что при отсутствии адекватной терапии смертность больных может достигать 50— 100 %. После же активного лечения прогноз может быть благоприятным — почти полностью исчезают признаки психоорганического синдрома или имеются незначительно выраженные его проявления. Психические расстройства могут ограничиваться неглубокой депрессией и аутизмом. Есть случаи и полного практического выздоровления.
Герпетический энцефалит является наиболее частым среди спорадических молниеносных некротических вирусных энцефалитов, имеет характерную радиологическую картину. Исходя из демографических данных, возбудителя и радиологического паттерна изменений, выделяют два подтипа [2]:
- герпетический энцефалит новорождённых
- герпетический энцефалит у детей и взрослых
Данная публикация посвящена последнему.
Герпетический энцефалит у взрослых в 90% случаев вызывается вирусом HSV-1, оставшиеся 10% приходятся на HSV-2 [6]. Не выявлено пикового возраста, сезонной или половой предрасположенности.
В клинической картине преобладают неспецифическая лихорадка, головные боли, фокальный неврологический дефицит, судороги, изменение и/или угнетение уровня сознания.
Клинический диагноз устанавливается при помощи ПЦР спинномозговой жидкости, однако сочетание клинических данных, плеоцитоза и повышенного уровня белка в СМЖ, а так же характерных данных медицинской визуализации позволяют с высокой точностью предположить верный диагноз и начать лечение.
Вирус простого герпеса - облигатный внутриклеточный вирус, проникает через инфицирование клеток носоглотки в сенсорную ветвь язычного нерва, затем по центростремительным волокнам попадает в тройничный ганглий, где сохраняется в латентной форме пожизненно. Реактивация происходит под воздействием травмы, при угнетении иммунитета или иных стрессовых факторах и может вызывать молниеносный геморрагический некротический энцефалит. Лимбическая система высоковосприимчива к ВПГ, что характеризуется её двусторонним асимметричным вовлечением.
Герпетический энцефалит характеризуется наличием периваскулярных лимфацитарных муфт, крупных включений в нейронах и глиальных клетках, называемых "глазом совы", нейрофагией, некрозами и кровоизлияниями.
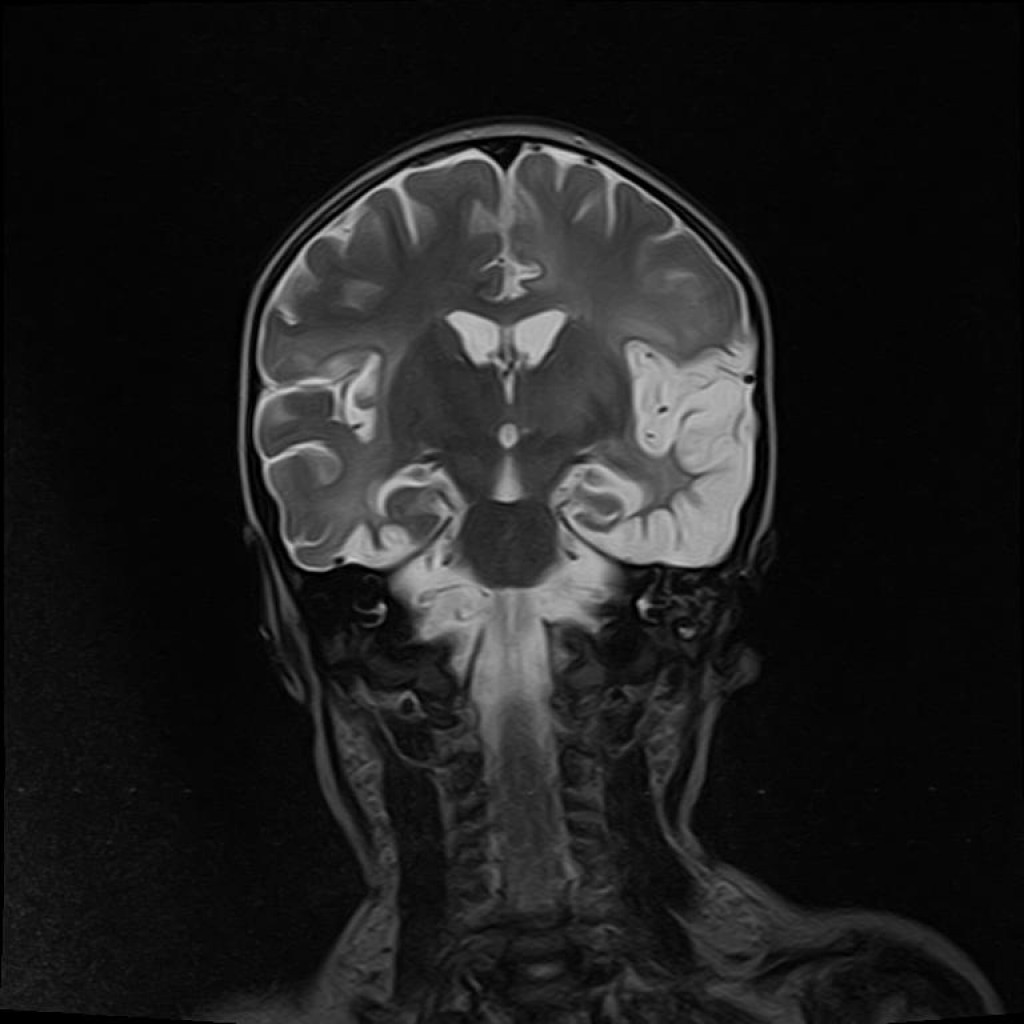
У иммунокомпетентных взрослых пациентов паттерн преимущественно типичный и манифестирует в виде двухстороннего асимметричного поражения лимбической системы, медиальных отделов височных долей, коры островковых долей, нижне-латеральных отделов лобных долей. Базальные ядра обычно интактны, что помогает отличать энцефалит от инсульта в бассейне средней мозговой артерии.
Экстралимбическая локализация превалирует у детей, часто поражаются затылочные доли с сохранением интактности базальных ядер. В конечном счете, определяется отграниченная кистозная энцефаломаляция и уменьшением объема пораженной области.
У пациентов с иммуносупрессией поражения могут быть более диффузными, с большей вероятностью вовлечения стволовых структур [6].
Ранняя диагностика затруднена "нормальной" кт картиной и не должна уводить в сторону от диагноза. Изменения могут включать незначительное снижение плотности в передних и медиальных отделах височных долей и коры островковых долей [3]. При последующих сканированиях могут появиться более явные изменения и даже прогрессирующее кровоизлияния. Контрастное усиление не характерно для первой недели заболевания. В последующем может быть отмечено неоднородное слабо выраженное усиление [6].
Пораженные участки имеют сходные внешний вид и характеристики МР сигнала:
- T1
- могут быть видны зоны отека в пораженных участках
- при осложнении, подострые кровоизлияния могут могут определяться в виде зон гиперинтенсивного сигнала
- T1 с контрастным усилением
- усиление обычно отсутствует в начале заболевания
- в последующем, контрастное усиление приобретает различные типы [6]
- гиральное контрастное усиление
- лептоменингеальное усиление
- кольцевидное усиление
- диффузное усиление
- T2
- гипериртенсивный сигнал в поражённых участках белого вещества и коры
- геморрагический компонент может иметь гипоинтенсивный МР сигнал
- Диффузионное-Взвешенные изображения/ИДК
- чувствительность выше, чем у Т2 взвешенных изображений
- часто определяется ограничение диффузии за счет цитотоксического отека
- ограничение диффузии менее выражено в сравнении с инсультом
- необходимо остерегаться Т2 просвечивания за счет вазогенного отека
- GE/SWI
- моет определяться артефакт “цветения” (реже у младенцев, чаще у пожилых пациентов)
Уровень смертности зависит от своевременности начатого лечения. У молодых пациентов уровень смертности составляет 25%. Пожилые пациенты или пациенты впавшие в кому на фоне лечения имеют наиболее худшие прогнозы [4]. Общая смертность составляет до 70%, только около 2.5% пациентов достигают полного восстановления [5]. Лечение внутривенными противовирусными препаратами (нарп. ацикловир).
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
Нельзя сказать, что энцефалит, вызванный определенным возбудителем, имеет специфическую клиническую и лучевую картину, однако существуют характерные признаки, знание которых поможет быстрее направить диагностический поиск в нужное русло.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60–95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
- герпетический энцефалит у детей и взрослых (чаще — ВПГ 1 типа);
- неонатальный герпетический энцефалит (в большинстве случаев обусловленный ВПГ 2 типа).
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
- медиобазальных отделов полушарий: очаги некроза и кровоизлияний наблюдаются в височных областях, орбитальной поверхности лобных долей;
- островковых долей;
- могут поражаться также задние отделы затылочной коры;
- вовлечение теменных областей более характерно у детей, чем у взрослых;
- базальные ганглии обычно интактны (что при визуализации помогает дифференциировать энцефалит от ОНМК в бассейне средней мозговой артерии);
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
КТ
МРТ
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
Т1
- может демонстрировать неспецифические признаки отека в пораженном регионе в виде сглаженности извилин и признаков масс-эффекта;
- очаги острого/подострого кровоизлияния проявят себя областями повышенного сигнала.
Т2
DWI/ADC (ИКД)
- часто демонстрирует ограничение диффузии вследствие цитотоксического отека.
GRE/SWI
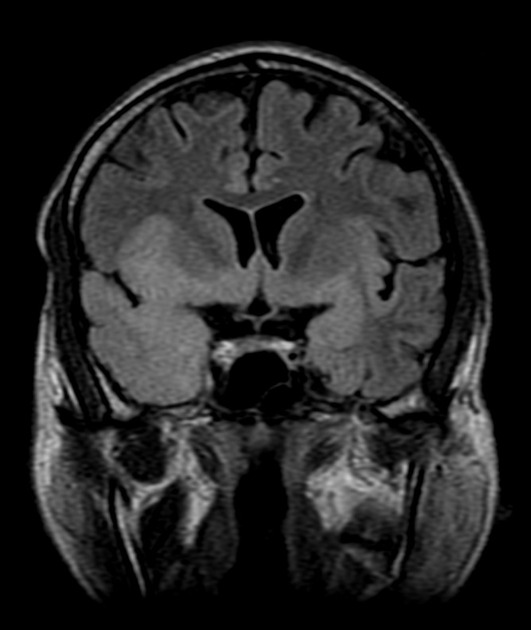
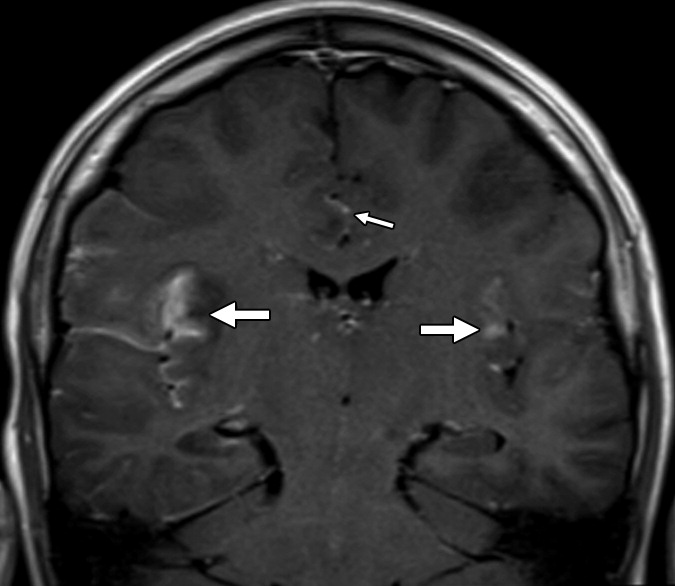
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе
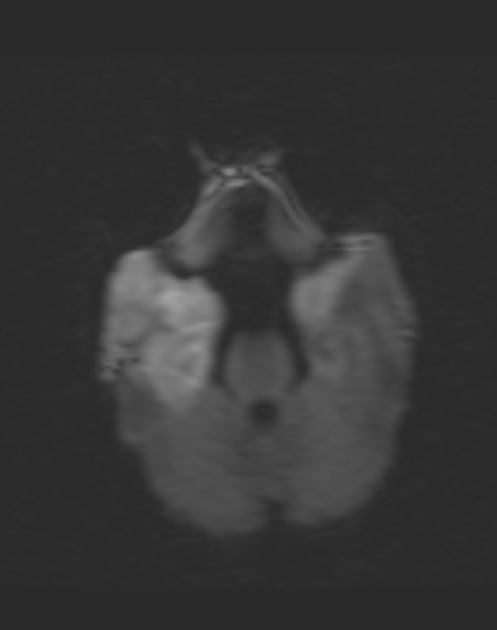
Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
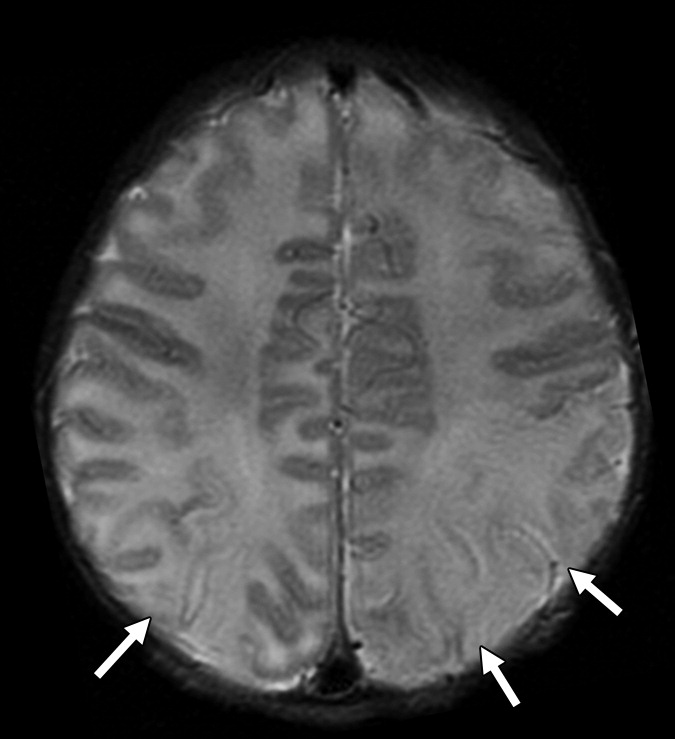
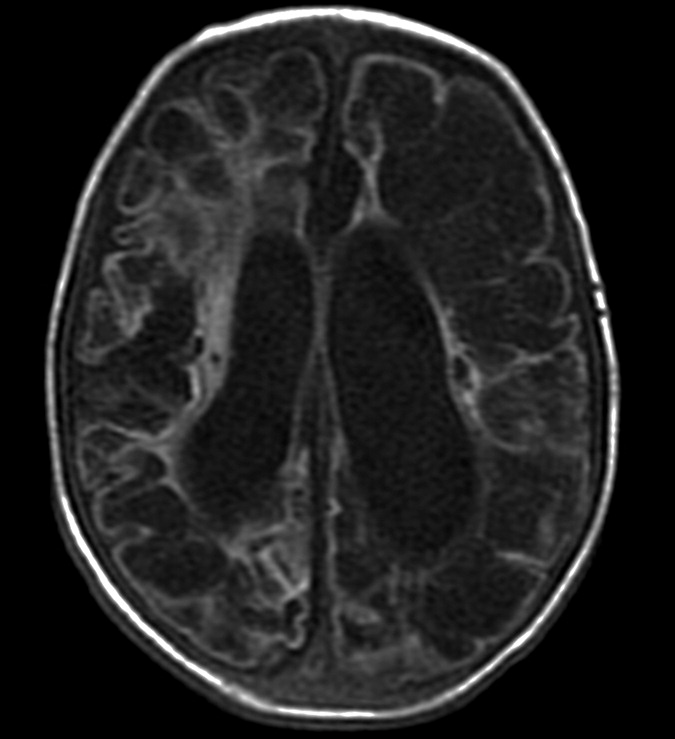
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
КТ
- на ранней стадии изменения могут отсутствовать;
- в более поздних сроках определяются обширные зоны гиподенсивности (отвечающие отеку и/или некрозу) коры и белого вещества;
- при контрастировании чаще наблюдается гириформное контрастное усиление.
МРТ
Сигнальные характеристики аналогичны энцефалиту у взрослых:
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7–14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Источники:
- КОРНИЕНКО, В. Н.; ПРОНИН, И. Н. Диагностическая нейрорадиология: 2 изд. в 3-х т. М.: ИП Андреева, 2008, 1: 445.
- KENNEDY, P. G. E. Viral encephalitis: causes, differential diagnosis, and management. Journal of Neurology, Neurosurgery & Psychiatry, 2004, 75.suppl 1: i10-i15.
- CHAUDHURI, A.; KENNEDY, P. G. E. Diagnosis and treatment of viral encephalitis. Postgraduate medical journal, 2002, 78.924: 575-583.
- RIANCHO, Javier, et al. Herpes simplex encephalitis: clinical presentation, neurological sequelae and new prognostic factors. Ten years of experience. Neurological Sciences, 2013, 34.10: 1879-1881.
- TOTH, Cory; HARDER, Sheri; YAGER, Jerome. Neonatal herpes encephalitis: a case series and review of clinical presentation. Canadian journal of neurological sciences, 2003, 30.1: 36-40.
- STEINER, I., et al. Viral encephalitis: a review of diagnostic methods and guidelines for management. European journal of Neurology, 2005, 12.5: 331-343.
- KUMAR, Vinay, et al. Robbins and Cotran pathologic basis of disease, professional edition e-book. elsevier health sciences, 2014.
- GRANEROD, J., et al. Neuroimaging in encephalitis: analysis of imaging findings and interobserver agreement. Clinical radiology, 2016, 71.10: 1050-1058.
- Soares, B. P., & Provenzale, J. M. (2016). Imaging of herpesvirus infections of the CNS. American Journal of Roentgenology, 206(1), 39-48.
, MD, University of Utah School of Medicine
Last full review/revision January 2019 by John E. Greenlee, MD
Этиология
Как правило, энцефалит развивается как первичное проявление или вторичное (постинфекционное) осложнение вирусной инфекции.
Вирусы, вызывающие первичные энцефалиты, поражают непосредственно вещество головного мозга. Эти инфекции подразделяются на:
Эпидемия (например, из-за арбовирусов, эховирусов, вирусов Коксаки или полиовирусов [в некоторых развивающихся странах])
Передаваемые комарами арбовирусные энцефалиты поражают людей весной, летом и ранней осенью при теплой погоде (см. Некоторые виды арбовирусных энцефалитов [Some Arboviral Encephalitides]). Заболеваемость в США колеблется от 150 до > 4000 случаев в год, в основном среди детей. Большинство случаев заболевания регистрируется во время эпидемий.
Флорида, Пуэрто-Рико, Виргинские острова США
Распространен в Африке, Индии, Гуаме, на юго-востоке Азии, в Новой Гвинее, Китае, Мексике, на острове Реюнион (Центральная Америка), в отдельных регионах Европы
Необходимо заподозрить у американских путешественников, у которых развивается энцефалит после посещения эндемичных районов
Может привести к тяжелому энцефалиту и даже смерти, особенно у детей и людей старше 65 лет
Вирус колорадской клещевой лихорадки
Западные районы США и Канады, расположенные на высоте от 4000 до 10 000 футов над уровнем моря
Смерть вызывает редко
Вызывает неспецифическое фебрильное расстройство, редко осложняющееся менингитом или энцефалитом.
Вирус японского энцефалита
Азия и западное побережье Тихого океана; редко встречается в США (в основном среди путешественников, возвращающихся из эндемичных районов).
В целом выявлено > 55 лет
Вирус западного лошадиного энцефалита
По неизвестным причинам, его случае в США с 1988 не встречались
Южная и Центральная Америка, Карибские острова, острова Тихого океана, Кабо-Верде (островное государство у северо-западного побережья Африки), Юго-Восточная Азия
Может вызвать болезнь, похожую на лихорадку денге, и участвует в формировании синдрома Гийена-Барре, тяжелого заболевания головного мозга, а также микроцефалии у детей инфицированных матерей
В США наиболее распространен спорадический энцефалит, обусловленный вирусом простого герпеса(ВПГ); ежегодно регистрируется от сотен до нескольких тысяч его случаев. Большинство из них вызываются ВПГ первого типа (ВПГ-1), в то время как ВПГ второго типа (ВПГ-2) чаще является причиной энцефалита у иммуноскомпрометированных пациентов. ВПГ энцефалиты встречаются в любое время года, чаще наблюдаются у пациентов моложе 20 лет или старше 40 лет, а при отсутствии лечения, как правило, приводят к смертельному исходу.
Бешенство остается одной из основных причин энцефалита в развивающихся странах и до сих пор вызывает несколько случаев энцефалита в США.
Первичные энцефалиты могут также развиваться и как запоздалая реактивация латентной или субклинической вирусной инфекции. Самыми известными типами являются
Подострый склерозирующий панэнцефалит (который развивается спустя несколько лет после перенесенной коревой инфекции и, как полагают, является следствием реактивации первичной инфекции; в настоящее время в странах Запада встречается редко)
Прогрессирующая мультифокальная лейкоэнцефалопатия (развивается вследствие реактивации JC-вируса, особенно при СПИДе или у пациентов с пониженным иммунитетом)
Энцефалит может развиваться как вторичное иммунологическое осложнение определенных вирусных инфекций или вакцинаций. Воспалительная демиелинизация в головном и спинном мозге может развиваться спустя 1–3 нед. (в качестве острого диссеминированного энцефаломиелита); иммунная система поражает один или более антигенов в ЦНС, похожих по своей структуре на белки инфекционного агента. Наиболее частой причиной этого осложнения являются корь, краснуха, ветряная оспа и эпидемический паротит (все они в настоящее время встречаются не так уж часто в связи с широким распространением вакцинации детей), вакцинации против натуральной оспы и живыми вакцинами (например, при применении антирабической вакцины старого образца, которая изготавливалась из головного мозга овец или коз). В настоящее время в США большинство случаев такого энцефалита развивается вследствие инфекций, вызванных вирусами гриппа типа А или В, энтеровирусами, вирусом Эпштейна–Барр, вирусами гепатита А или гепатита В, а также ВИЧ. Иммунологически опосредованный энцефалит также встречается у пациентов с раком и другими аутоиммунными нарушениями.
Энцефалопатии, вызванные образованием аутоантител к нейронным мембранным белкам (например, к рецепторам Nметил d -аспартата [NMDA]), могут имитировать вирусный энцефалит. Некоторые данные свидетельствуют о том, что анти-NMDA-рецепторный энцефалит является более распространенным типом энцефалита, чем считалось ранее. Такое состояние иногда развивается после энцефалита, вызванного вирусом простого герпеса, даже в том случае, если энцефалит был успешно вылечен.
Патофизиология
В пораженных инфекцией участках в веществе обоих полушарий большого мозга, а также в стволе головного мозга, мозжечке и иногда в спинном мозге развивается острый энцефалит (миелит) с воспалительной реакцией и отеком. При тяжелом течение инфекции могут наблюдаться петехиальные кровоизлияния. Прямое патогенное действие вируса обусловливает повреждение нейронов, иногда сопровождающееся образованием внутриклеточных включений, видимых в микроскоп. Тяжелый инфекционный процесс, в частности ВПГ-энцефалит без соответствующего лечения, может приводить к геморрагическому некрозу вещества головного мозга.
Острый диссеминированный энцефаломиелит характеризуется множественными очагами перивенозной демиелинизации и отсутствием вируса в веществе головного мозга.
Клинические проявления
Симптомы энцефалитов включают лихорадку, головную боль и психические изменения, часто сопровождающиеся судорожными приступами и очаговой неврологической симптоматикой. Этому может предшествовать продромальный период с клиническими проявлениями со стороны желудочно-кишечной и дыхательной систем. Менингеальный синдром, как правило, выражен незначительно на фоне других клинических проявлений.
Развитие эпилептического статуса, особенно судорожного его варианта, или комы свидетельствует о тяжелом воспалительном процессе в головном мозге и неблагоприятном прогнозе.
Приступы нарушения обоняния, проявляющиеся как аура неприятных запахов (тухлых яиц, горелого мяса), указывают на вовлечение височной доли и предполагают герпетический энцефалит.
Диагностика
Энцефалит следует подозревать у пациентов с необъяснимыми психическими изменениями. Особенности клинической манифестации и дифференциально-диагностический процесс могут обусловливать проведение целого ряда определенных исследований с целью выявления возбудителя, однако в любом случае необходимо выполнение МРТ головного мозга и люмбальной пункции (включая ПЦР-исследование спинномозговой жидкости на ВПГ и другие вирусы). Как правило, данные процедуры для определения вируса, являющегося возбудителем заболевания выполняются совместно с другими тестами (например, серологические тесты). Несмотря на детальное обследование, во многих случаях причина энцефалита остается невыясненной.
Контрастная МРТ является чувствительным методом для выявления энцефалита, вызываемого ВПГ, на ранней стадии; при исследовании выявляется отек в орбитофронтальной и височной областях, которые наиболее часто поражаются ВПГ. При прогрессирующей мультифокальной лейкоэнцефалопатии МРТ-исследование позволяет выявить признаки демиелинизации, а при энцефалите Западного Нила и восточном лошадином энцефалите – изменения со стороны базальных ядер и таламуса. МРТ позволяет также исключить поражения, схожие с вирусным энцефалитом (например, абсцесс головного мозга, тромбоз сагиттального синуса).
Для диагностики ВПГ-энцефалита КТ является менее чувствительным методом по сравнению с МРТ, но также может оказаться полезным ввиду своей большей доступности и возможности исключить состояния, которые могут сделать проведение люмбальной пункции рискованным (например, объемные образования, гидроцефалия, отек головного мозга).
Выполняется люмбальная пункция (поясничный прокол). ЦСЖ при энцефалите характеризуется лимфоцитарным плеоцитозом, неизмененным уровнем глюкозы, несколько повышенным содержанием белка и отсутствием микроорганизмов, обнаруживаемых окрашиванием по Граму и культивировании (аналогичные результаты наблюдаются для ЦСЖ при асептическом менингите). При тяжелых инфекциях плеоцитоз может быть полиморфонуклеарным. В первые 8–24 ч после появления симптоматики в ликворе могут отсутствовать какие-либо изменения. При геморрагическом некрозе в ликворе будут наблюдаться эритроциты и повышенный уровень белка. В случае если энцефалит вызван вирусом опоясывающего герпеса или вирусом лимфоцитарного хориоменингита, содержание глюкозы в ликворе может быть понижено.
Рекомендуется проведение ПЦР-исследования ликвора на наличие ВПГ-1, ВПГ-2, вируса опоясывающего герпеса, цитомегаловируса, энтеровирусов и вируса JC. ПЦР-исследование ликвора на ВПГ является особенно чувствительным и специфичным. В то же время результаты этого исследования, как правило, становятся известны не так быстро, а также, несмотря на современные технологические достижения, возможно получение ложноотрицательных и ложноположительных результатов вследствие целого ряда причин, к которым относятся не только технические сбои (например, кровь, попавшая в ликвор при проведении пункции, может ингибировать этап амплификации ПЦР). Ложноотрицательные результаты могут возникать в начале развития энцефалита, вызываемого ВПГ-1; в таких случаях тестирование должно быть повторено в период 48–72 ч. Методы секвенирования нового поколения становятся все более доступными и позволяют определять нуклеотидную последовательность генома тех возбудителей, присутствие которых ранее невозможно было обнаружить.
Проведение культурального исследования возможно для энтеровирусов, но не для большинства других вирусов. По этой причине этот вид исследования ЦСЖ с диагностической целью проводится редко.
Определение в ЦСЖ титра антител класса IgM к вирусу полезно для диагностики острого периода инфекции, особенно при энцефалите Западного Нила, при котором результаты этого исследования даже более надежные, чем ПЦР. Исследование титра антител классов IgG и IgM в ЦСЖ может быть более чувствительным в диагностике энцефалита, вызванного вирусом опоясывающего герпеса, чем ПЦР. Серологическое исследование ЦСЖ и крови в остром периоде и в динамике при выздоровлении должно разделяться несколькими неделями; при этом может определяться повышение титра специфических антител против вирусного агента.
Биопсия мозга может быть показана пациентам, которые:
Читайте также:


