Иммуноглобулин при опоясывающем герпесе
Тест выявляет антитела IgG против Varicella Zoster Virus, который вызывает ветряную оспу и опоясывающий лишай.
Антитела класса IgG к VZV, иммуноглобулины класса G к вирусу опоясывающего лишая и ветряной оспы.
Anti-Varicella Zoster Virus IgG, VZV antibodies, IgG.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к иследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирус ветряной оспы (Varicella Zoster Virus) вызывает у человека две болезни: ветряную оспу и опоясывающий лишай (опоясывающий герпес).
Оба заболевания, как правило, диагностируются по внешним признакам. Тем не менее в нетипичных случаях нужна лабораторная диагностика. Тест на IgG не является основным, но может дополнить данные других анализов.
Кроме того, определение IgG к Varicella Zoster Virus проводится при планировании беременности – ветряная оспа во время беременности может приводить к осложнениям.
Ветряная оспа развивается, когда вирус впервые попадает в организм человека. Как правило, это происходит в детстве (поэтому ветрянка традиционно считается детской болезнью). При этом у взрослых заболевание протекает тяжелее, чем у детей.
Заражение происходит при контакте с больным человеком: вирус передается воздушно-капельным путем. Инкубационный период составляет около 2 недель (от 10 до 21 дня). Первые симптомы болезни: повышенная температура и общее недомогание. Через 1-2 дня появляется сыпь. Вскоре пузырьки подсыхают, покрываются корочками и через 2 недели исчезают, обычно не оставляя рубцов.
После перенесенной инфекции у человека развивается пожизненный иммунитет, т. е. ветряной оспой не болеют второй раз.
Ветряная оспа представляет некоторую опасность при беременности.
Во-первых, она опасна для самой матери, потому что у беременных протекает в тяжелой форме. Частым осложнением (в 20 % случаев) является пневмония.
Во-вторых, болезнь угрожает плоду. Ребенок может родиться с различными нарушениями: рубцами на коже, недоразвитыми конечностями, микроцефалией, энцефалитом, поражениями глаз и пр. Кроме того, если мать заразилась в самом конце беременности, то новорождённый может тяжело заболеть ветряной оспой в первые дни жизни, причем с риском летального исхода.
Вероятность осложнений невысокая, тем не менее лучше предварительно сдать анализы на иммунитет против ветряной оспы.
Если выработан иммунитет (есть антитела IgG), значит, можно не опасаться ветряной оспы.
Если же антитела IgG отсутствуют, то не исключена вероятность заболеть во время беременности. В этом случае можно сделать прививку от ветряной оспы.
После того как человек переболел ветряной оспой и выздоровел, вирус обычно не погибает. Он переходит в скрытое состояние и сохраняется в нейронах. Позднее под действием стресса, при снижении иммунитета или при резком охлаждении вирус может активизироваться. Нередко заболевают пожилые люди.
В первые дни опоясывающего лишая пациент испытывает общее недомогание, у него повышается температура. В туловище или реже на лице возникает сильная боль (покалывание, зуд, раздражение). Через 1-3 дня в местах, где чувствовалась боль, появляется сыпь, причем с одной стороны тела. Болевые ощущения (невралгия) сохраняются и после ее исчезновения, в течение месяца.
В отличие от ветряной оспы, опоясывающий лишай не опасен во время беременности.
После того как вирусы попадают в организм человека, он начинает с ними бороться. Одна из ответных реакций – это выработка антител (специальных белков иммуноглобулинов). Существует несколько их типов: IgG, IgM, IgA и др.
IgG в крови больше всего. Как правило, при заражении они появляются не самыми первыми (позднее, чем IgM), зато их уровень остается высоким долгое время. В случае Varicella Zoster Virus антитела IgG сохраняются на всю жизнь.
При диагностике острой инфекции, напоминающей ветряную оспу или опоясывающий лишай, тест на IgG недостаточно информативен. Нужно учитывать, что если человек болел в прошлом, то антитела всегда будут детектироваться. Кроме того, если симптомы ветряной оспы появились недавно, результат анализа может оказаться отрицательным, поскольку IgG возникают только через несколько недель после заражения.
Но при планировании беременности тест на IgG обеспечивает всю нужную информацию. По его результатам можно точно определить, есть ли у будущей матери иммунитет против ветряной оспы.
Для чего используется исследование?
- Чтобы установить, есть ли у человека иммунитет против Varicella Zoster Virus. Это позволяет понять, может ли он заболеть ветряной оспой.
- Для уточнения диагноза – чтобы определить возбудителя заболевания. Это требуется, если диагноз нельзя поставить по внешним симптомам.
Когда назначается исследование?
- При планировании беременности (во избежание осложнений).
- Когда человек болеет, но симптомы ветряной оспы или опоясывающего лишая нетипичные.
- Типичные симптомы ветряной оспы:
- сыпь по всему телу, одновременно присутствуют пятнышки и прыщики разной величины,
- умеренный зуд,
- температура, головная боль, слабость.
- Типичные симптомы опоясывающего лишая:
- жгучая локализованная боль в местах появления сыпи,
- сыпь на одной стороне туловища,
- температура, общая интоксикация.
- Нетипичные симптомы опоясывающего лишая:
- различные неврологические нарушения (паралич лицевого нерва, головокружение, глухота, мозжечковая атаксия и пр).
- Типичные симптомы опоясывающего лишая:
Что означают результаты?
КП (коэффициент позитивности): 0 - 0,79.
Цель анализа
Диагностиканетипичных случаев ветрянки или опоясывающего лишая (т. е. симптомы заболевания есть непосредственно перед сдачей анализа)
Проверка перед беременностью (непосредственно перед сдачей анализа нет симптомов заболевания)
Нельзя сделать однозначный вывод.
- Недавняя ветряная оспа. Уровень антител IgG еще слишком низкий, и они пока не детектируются. Для постановки диагноза нужно учесть результаты других тестов (например, наличие IgM).
- Не ветряная оспа. Симптомывызваны другим возбудителем.
Женщина точно не болела и не прививалась в прошлом. В будущем (в частности, во время беременности) она может заболеть ветряной оспой. Чтобы исключить такую вероятность, можно сделать прививку.
Нельзя сделать однозначный вывод.
Возможно, в крови присутствуют антитела IgG, но инфекция вызвана другим возбудителем.
Для точного диагноза нужны результаты других анализов.
Женщина переболела ветрянкой или была привита.
Опасности при беременности не будет. Она не заболеет ветряной оспой, хотя у нее может когда-нибудь проявиться опоясывающий лишай.
Кто назначает исследование?
Врач общей практики, терапевт, инфекционист, гинеколог.
Тест выявляет антитела IgM против Varicella Zoster Virus, который вызывает ветряную оспу и опоясывающий лишай.
Антитела класса IgM к VZV, иммуноглобулины класса M к вирусу опоясывающего лишая и ветряной оспы.
Anti-Varicella Zoster Virus IgM, VZV antibodies, IgM.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирус ветряной оспы (Varicella Zoster Virus, VZV) вызывает у человека две болезни: ветряную оспу и опоясывающий лишай (опоясывающий герпес).
Оба заболевания, как правило, диагностируются по внешним признакам. Тем не менее в нетипичных случаях нужна лабораторная диагностика (в частности, определение IgM).
Ветряная оспа развивается, когда вирус впервые попадает в организм человека. Обычно это случается в детстве (поэтому ветрянка традиционно считается детской болезнью). При этом у взрослых заболевание протекает тяжелее, чем у детей.
Заражение происходит при контакте с больным человеком: вирус передается воздушно-капельным путем. Инкубационный период составляет около 2 недель (от 10 до 21 дня). Первые симптомы болезни: повышенная температура и общее недомогание. Через 1-2 дня появляется сыпь. Вскоре пузырьки подсыхают, покрываются корочками и через 2 недели исчезают, чаще всего не оставляя рубцов.
После перенесенной инфекции у человека развивается пожизненный иммунитет, т. е. ветряной оспой не болеют второй раз.
Ветряная оспа представляет определенную опасность при беременности. Во-первых, она опасна для самой матери, потому что у беременных протекает в тяжелой форме. Частым осложнением (в 20 % случаев) является пневмония. Во-вторых, болезнь угрожает плоду. Ребенок может родиться с различными нарушениями: рубцами на коже, недоразвитыми конечностями, микроцефалией, энцефалитом, поражениями глаз и пр. Кроме того, если мать заразилась в самом конце беременности, то новорождённый может тяжело заболеть ветряной оспой в первые дни жизни, причем с риском летального исхода.
Вероятность осложнений невысокая, тем не менее лучше предварительно сдать анализы на иммунитет против ветряной оспы. Тест на IgM в этом случае не имеет никакой диагностической ценности (т. к. IgM свидетельствуют только о недавней инфекции). Вместо этого используется тест на IgG. Естественно, если женщина уже переболела ветрянкой, анализ не нужен.
Однако IgM могут быть полезны, когда нужно уточнить причину нарушений развития плода. Наличие у новорождённого в крови IgM против VZV подтверждает диагноз "синдром врождённой ветряной оспы".
После того как человек переболел ветряной оспой и выздоровел, вирус обычно не погибает. Он переходит в скрытое состояние и сохраняется в нейронах. Позднее под действием стресса, при снижении иммунитета или при резком охлаждении вирус может активизироваться.
В первые дни опоясывающего лишая пациент испытывает общее недомогание, у него повышается температура. В туловище или реже на лице возникает сильная боль (покалывание, зуд, раздражение). Через 1-3 дня на этих местах появляется сыпь, причем с одной стороны тела. Болевые ощущения (невралгия) сохраняются и после ее исчезновения, в течение месяца.
После того как вирусы попадают в организм человека, он начинает с ними бороться. Одна из ответных реакций – это выработка антител (специальных белков иммуноглобулинов). Существует несколько их типов: IgG, IgM, IgA и др.
Иммуноглобулины M (IgM) появляются в крови первыми (раньше, чем антитела других типов). При этом уровень IgM через некоторое время снижается (параллельно увеличивается содержание IgG). Поэтому, если с момента заражения прошел длительный срок, антитела IgM уже могут не детектироваться. При возникновении опоясывающего лишая уровень IgM снова возрастает (и затем опять уменьшается).
Таким образом, IgM лучше всего подходят для диагностики недавнего заражения (т. е. болезни в острой фазе).
Для чего используется исследование?
Для уточнения диагноза – чтобы определить возбудителя заболевания.
Когда назначается исследование?
- При типичных симптомах ветряной оспы:
- сыпь по всему телу, одновременно присутствуют пятнышки и прыщики разной величины,
- умеренный зуд,
- температура, головная боль, слабость.
- При типичных симптомах опоясывающего лишая:
- жгучая локализованная боль в местах появления сыпи,
- сыпь на одной стороне туловища,
- температура, общая интоксикация.
При других формах опоясывающего лишая могут поражаться лицо, глаза, уши и другие части тела.
- При нетипичных симптомах опоясывающего лишая:
- отсутствие сыпи при наличии других признаков заболевания,
- различные неврологические нарушения (паралич лицевого нерва, головокружение, глухота, мозжечковая атаксия и пр.).
Что означают результаты?
КП (коэффициент позитивности): 0 - 0,79.
- Заболевание вызвано другим возбудителем.
- Недостаточный ответ иммунной системы. В некоторых случаях концентрация антител оказывается ниже детектируемого уровня.
Для того чтобы с уверенностью диагностировать оспу или лишай, необходимо учитывать результаты других анализов.
- Заболевание вызвано Varicella Zoster Virus.
Что может влиять на результат?
Возможно, инфекции, вызванные родственными вирусами (в частности, простым герпесом).
Кто назначает исследование?
Врач общей практики, терапевт, инфекционист.
Описание
Антитела к вирусу Варицелла-Зостер IgM, Varicella Zoster IgM количественный — количественное определение антитела IgM, против вируса Варицелла-Зостер (Varicella Zoster), который вызывает ветряную оспу и опоясывающий лишай. Показатель острой фазы заболевания.
Вирус Varicella-Zoster — относится к вирусу герпеса 3 типа. При первичном заражении является причиной ветряной оспы (varicella, chickenpox), возникающей преимущественно в детском возрасте. При реактивации вируса возникает опоясывающий лишай (опоясывающий герпес).
Ветряная оспа — острое вирусное заболевание, которое распространено по всему миру.
Путь передачи — воздушно-капельный, а также при соприкосновении с элементами сыпи. Источником инфекции является человек. Длительность инкубационного периода составляет 2–3 недели. Попадая в организм, вирус размножается в лимфоидной ткани дыхательных путей, затем проникает в кровь, после чего развиваются поражения кожи в виде везикулярной сыпи и другие проявления ветряной оспы (ветрянки).
Клинические проявления ветряной оспы сопровождаются лихорадкой, везикулезной сыпью и общим недомоганием. Высыпания новых пузырьков продолжаются 3–4 дня, их содержимое включает огромное количество вируса. Заболевание протекает легко и проходит без лечения. Но при недостаточности клеточного иммунитета (лимфомы, лимфогранулематоз, реципиенты костного мозга и трансплантантов органов, СПИД) повышается опасность диссеминированной инфекции, угрожающей жизни.
Контагиозность при ветряной оспе начинается за 2 дня до появления сыпи и продолжается до тех пор, пока все элементы сыпи покроются корочками (в норме обычно через 5 дней). Ветряная оспа у переболевшего человека повторно не возникает, но полностью вирус из организма не удаляется, оставаясь в скрытом состоянии в ганглиях нервной системы.
VZV и беременность
При инфицировании в период беременности, особенно на поздних сроках, вирус может вызывать пороки развития у плода и даже его гибель. При первичном заражении Varicella Zoster достигает спинномозговых сенсорных ганглиев, где может бессимптомно находиться годами. При определённых условиях (снижение иммунитета и т. д.), в большинстве случаев, у взрослых вирус может реактивироваться. Это проявляется опоясывающим лишаем — высыпаниями на коже (в области поражённого нерва), сопровождающимися сильными невралгическими болями.
Любое иммунодефицитное состояния (не только СПИД) повышают вероятность реактивации вируса с развитием второй формы клинического проявления инфекции — опоясывающего лишая, часто с тяжелейшими постгерпетическими невралгиями.
Опоясывающий лишай (herpes zoster) — рецидивирующее распространённое заболевание. Опасность его возникновения увеличивается с возрастом (чаще после 50 лет), что вызвано снижением специфического иммунитета. Заболеваемость повышается в холодное время года. При ослаблении организма: вследствие перенесения каких-либо заболеваний, интоксикаций, приёма иммунодепрессантов, стресса, вирус реактивируется, размножается и распространяется по нервам в кожу, обычно поражая 1 или 2 соседних дерматома с одной стороны туловища. Сперва появляются красные пятна, на месте которых возникают группы везикул. Появлению сыпи могут предшествовать боли и парестезии. Боли в грудной клетке, вызванные острым невритом, часто принимают за приступ стенокардии. Прогноз заболевания обычно благоприятный. Но при выраженном иммунодефиците, опоясывающий лишай может протекать в тяжёлой форме и вызывать такие осложнения, как миокардит, пневмонию, гепатит, синдром Гийена–Барре, миелит, менингоэнцефалит, гранулематозный артериит.
Контакт с больными опоясывающим лишаём, при отсутствии специфического иммунитета, может вызвать возникновение ветряной оспы. Беременные редко заболевают ветряной оспой. Но инфицирование в первой половине беременности может вызвать внутриутробное поражение плода и появление пороков развития. Заболевание ветряной оспой более чем за 4 суток до родов может вызвать развитие тяжёлой формы ветряной оспы у новорождённого, поскольку трансплацентарных материнских антител у него нет. В таком случае, образовавшиеся и прошедшие через плаценту материнские антитела, хоть и не защищают ребёнка от инфекции, но предотвращают её тяжёлое течение. Опоясывающий лишай у матери не создаёт риска поражения плода.
При инфицировании лимфоциты вырабатывают иммуноглобулины — специальные белки, нейтрализующие бактерии. Антитела IgM появляются в крови первыми (раньше, чем антитела других типов).
Антитела к VZV
Антитела к вирусу Varicella-Zoster вырабатываются на протяжении 4–5 дней от начала сыпи при ветряной оспе. Выявление антител класса IgM свидетельствует о первичной инфекции. Но в некоторых случаях IgM антитела могут постоянно пребывать в крови на протяжении 12 месяцев после перенесённой инфекции. Первичная инфекция подтверждается также сероконверсией (появлением специфических антител в динамике наблюдения при их первоначальном отсутствии).
Уровень концентрации антител IgM через некоторое время снижается, параллельно увеличивается содержание IgG. В случае возникновении опоясывающего лишая уровень IgM снова возрастает (и затем опять уменьшается).
Исследование антител IgM лучше всего подходит для диагностики недавнего заражения, что свидетельствует о болезни в острой фазе.
Показания:
- в нетипичных случаях в комплексе с тестом 11.580 (IgG антитела) для диагностики ветряной оспы.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак, спустя 4–6 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Интерпретация результатов
Единицы измерения: у.е.
Отрицательный: 0,0–0,9 у.е.;
Положительный: >1 у.е.
Положительно:
- текущая или недавняя инфекция вирусом Varicella-Zoster.
- инкубационный период и ранние сроки заболевания;
- отсутствие инфекции.
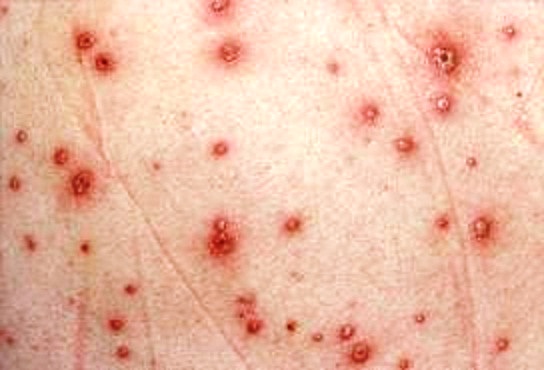
Ветряная оспа, ветрянка (лат. Varicella, греч. Ανεμοβλογι?) - острое вирусное заболевание с воздушно-капельным путём передачи. Обычно характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением. Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи; опоясывающий герпес - высыпаниями сливного характера на одном или нескольких расположенных рядом дерматомах. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно,однако если сыпь расчесывать (повреждать ростковый слой),то на месте везикулы остается атрофический рубец. Если ветряная оспа является первичной инфекцией вируса варицелла-зостер, то опоясывающий герпес, в подавляющем большинстве случаев, - это результат активизации латентного вируса варицелла-зостер.
Источник инфекции - больной человек, представляющий эпидемическую опасность с конца инкубационного периода и до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
Ветряная оспа вызывается вирусом семейства Herpesviridae - варицелла-зостер (Varicella Zoster). Вирус варицелла-зостер является причиной двух клинически несходных заболеваний: ветряной оспы, возникающей преимущественно в детском возрасте, и опоясывающего герпеса, или опоясывающего лишая, клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Вирус ветряной оспы нестоек во внешней среде - он быстро погибает при воздействии солнечного света, нагревании, ультрафиолетовом облучении. Вне организма, на открытом воздухе выживаемость вируса примерно 10 минут. Возбудитель ветряной оспы относится к вирусам группы герпеса третьего типа.
Восприимчивость к ветряной оспе уникальна - она составляет 100 %. Заразными больные ветряной оспой становятся за 20-24 ч до появления сыпи и остаются ими до 5-го дня с момента регистрации последнего элемента сыпи. Передаётся ветряная оспа воздушно-капельным путём от больного при разговоре, кашле, чихании. Считается возможным заражение плода от матери во время беременности, что может приводить к врождённым уродствам.
Вирус проникает в организм через слизистые оболочки верхних дыхательных путей и внедряется в эпителиальные клетки слизистой оболочки. Затем вирус проникает в кровь и фиксируется в коже, вызывая в её поверхностном слое патологический процесс: ограниченное расширение капилляров (пятно), серозный отёк (папула), отслоение эпидермиса (везикула). Из-за размножения вируса и аллергического ответа организма возникают лихорадка и другие общие неспецифические проявления инфекции.
После болезни возникает стойкий иммунитет. Возбудитель может персистировать в организме; в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания - опоясывающий лишай.
В течение ветряной оспы выделяют следующие периоды: инкубационный, продромальный, периоды высыпания и образования корочек.
• Инкубационный период составляет при ветряной оспе 11-21 день, по другим данным 13-17 дней (в среднем 14).
• Продромальный период наступает в течение 1-2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).
Надо особо отметить, что продромальные явления у детей могут быть не выражены. У взрослых продромальные явления проявляются чаще и протекают тяжелее (головная боль, пояснично-крестцовые боли, лихорадка).
• Период высыпания у большинства детей протекает без особых нарушений общего состояния, лихорадочное состояние совпадает с периодом массового появления сыпи, высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена.
Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8-10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1-2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаше исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2-3 нед.
Одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1-3 элементами. Заживает энантема в течение 1-2 дней.
Лихорадочный период длится 2-5 дней, иногда - до 8-10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней. Обычно ветряная оспа протекает доброкачественно, но при развитии буллёзной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
Осложнения. Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые. Чаще отмечаются различные осложнения со стороны кожи (нагноения, абсцессы, геморрагические и даже гангренозные формы болезни). В результате наслоения вторичной инфекции может развиться сепсис. Тяжело протекает и не поддается антибиотикотерапии так называемая ветряночная (вирусная) пневмония. К другим осложнениям относится энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко.
Врожденная ветряная оспа развивается при заболевании беременной женщины за 4-5 дней до родов. При этом вероятность заболевания детей равняется 17% и вероятность гибели детей - 31% от числа заболевших. Нередко врожденная ветряная оспа протекает тяжело, сопровождается развитием обширной бронхопневмонии, поносом, перфорацией тонкой кишки, а также поражением внутренних органов. Заболевание развивается чаще в период с 6-го по 11-й день после рождения. Может иногда протекать и в форме средней тяжести.
Тяжёлые формы болезни - буллёзная, геморрагическая и гангренозная.
• Буллёзная форма развивается у взрослых с тяжёлыми сопутствующими заболеваниями. На коже образуются крупные дряблые пузыри, а затем вяло заживающие язвы.
• Геморрагическая форма развивается у больных с проявлениями геморрагического диатеза. Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии.
• Гангренозная форма развивается у ослабленных больных, может протекать с быстрым увеличением везикул в размерах и геморрагической трансформацией их содержимого, а после подсыхания везикул - с образованием корок чёрного цвета с воспалительным ободком.
Распознавание ветряной оспы в настоящее время существенно облегчается тем, что отпала необходимость дифференцировать заболевание с натуральной оспой, уже давно ликвидированной. Дифференцировать необходимо от везикулезного риккетсиоза, который встречается редко и лишь в определенных районах. Характерно появление первичного аффекта в месте ворот инфекции, генерализованной лимфаденопатии, что не характерно для ветряной оспы. С герпетической сыпью и высыпаниями при опоясывающем лишае дифференцирование также не представляет трудностей по характеру сыпи (группа тесно расположенных мелких пузырьков на общем воспалительном основании). Иногда сходные элементы появляются в результате укусов блох и других насекомых, но в этих случаях нет общих проявлений, сыпь однотипная, кроме сыпи на коже при ветряной оспе появляется и энантема.
Лабораторная диагностика ветряной оспы
Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине. При нетипичных случаях используют лабораторные методы подтверждения диагноза – серологические тесты – определение специфических антител классов IgG и IgM. Специфические антитела к вирусу Varicella-Zoster появляются в течение 4 – 5 суток от начала сыпи при ветряной оспе. Сероконверсия (появление IgG антител в динамике наблюдения при их первоначальном отсутствии) подтверждает инфекцию Varicella-Zoster. Антитела класса IgG после перенесённого заболевания обычно сохраняются пожизненно. Ветряная оспа повторно не возникает, но иммунитет не стерилен. Вирус сохраняется в организме в латентной форме, и присутствие IgG антител не гарантирует от реактивации инфекции в форме опоясывающего лишая. Это обусловлено снижением защитных систем организма. Поэтому определение IgG используют в комплексной оценке состояния иммунного статуса и восприимчивости к инфекции вирусом Varicella-Zoster. В крови новорожденных в первые месяцы после рождения могут присутствовать материнские IgG антитела, обладающие способностью проходить через плаценту.
Местная иммуноглобулинотерапия опоясывающего герпеса
ВВЕДЕНИЕ
Опоясывающий герпес относится к патологии, часто встречающейся в неврологической практике. За последние десятилетия создалась тенденция увеличения частоты заболевания и ухудшения его прогноза. Если ранее существовал постулат о самолимитированности инфекции и ее благоприятном исходе, то сегодня все чаще встречаются тяжелые, затяжные формы болезни, сопровождающиеся обширными зонами высыпаний и непрерывно рецидивирующим течением. Ученые вынуждены признать, что разработка этиотропной терапии (ацикловир, валацикловир) не привела к достаточному контролю этой герпетической инфекции [1]. Ряд авторов объясняют сложившуюся ситуацию снижением иммунитета в современной популяции, поскольку хорошо известно, что возбудитель болезни Varicella zoster virus (VZV) является иммунозависимой инфекцией. Вышеуказанное подчеркивает необходимость широкого применения иммунотропной терапии. В то же время системные иммуномодуляторы не всегда достаточно эффективны, поскольку опоясывающий герпес — это прежде всего локальная инфекция, а системно введенный препарат не всегда способен оказать надлежащее топическое воздействие. Необходимо подчеркнуть, что VZV поражает нервную клетку, в которую затруднено проникновение многих препаратов, что также подчеркивает необходимость локального воздействия.
Следует отметить, что опоясывающий герпес опасен своим характерным осложнением — постгерпетической невралгией, которая является хроническим, тягостно переживаемым пациентом болевым синдромом, зачастую резистентным к лечению анальгетиками. Последние данные свидетельствуют о недостаточной эффективности терапии ацикловиром относительно профилактики постгерпетической невралгии [3]. Вполне очевидно, что современная схема лечения опоясывающего герпеса помимо оказания надлежащего противовирусного эффекта должна способствовать снижению частоты развития постгерпетической невралгии.
При поиске новых способов местной терапии опоясывающего герпеса в наше поле зрения попали результаты экспериментальных работ зарубежных ученых, которые продемонстрировали возможность проникновения иммуноглобулинов (антител) внутрь нервных клеток [2]. Оказалось, что пресинаптические окончания периферических нейронов способны поглощать иммуноглобулины по механизму обратного захвата (up-take) подобно тому, как это происходит с медиаторами синаптической щели. В дальнейшем захваченные антитела переносятся к телу клетки системой ретроградного аксонального транспорта. Таким образом, антитела, попавшие в нервное волокно, могут прервать инфекционный процесс, нейтрализовав внутриклеточный вирус. Кроме того, биологический смысл интранейронального проникновения антител авторы видят в оказании нейротрофического эффекта. В частности, указывается, что дистрофическая полинейропатия при миеломной болезни является следствием перегрузки периферических нервных волокон патологическими иммуноглобулинами. Концепция нейротрофического воздействия антител подтверждается и доказанной недавно эффективностью иммуноглобулинотерапии при некоторых формах эпилепсии [3]. Теоретически за счет нейротрофического воздействия введенных местно антител можно было бы провести профилактику развития постгерпетической невралгии.
МАТЕРИАЛЫ И МЕТОДЫ
Эффективность лечения оценивали по клиническим критериям — по средней длительности острого эпизода инфекции в каждой из групп, по частоте случаев реактивации инфекции во время острого эпизода, по частоте рецидивов опоясывающего герпеса в ближайший (на протяжении первого месяца) и отдаленный (на протяжении первого года) периоды после выздоровления, а также по частоте развития постгерпетической невралгии.
Катамнестическое наблюдение за больными составляло 1 год, а все исследование продолжалось на протяжении 2 лет.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
При исследовании средней длительности острого эпизода опоясывающего герпеса мы получили различия в контрольной и исследуемой группах (10,7 ± 0,5 против 7,2 ± 0,6 дня), что свидетельствует о достоверном уменьшении длительности острого эпизода инфекции при включении в схему терапии местного введения иммуноглобулина.
Случаи реактивации инфекции во время острого эпизода, которые мы диагностировали по появлению новых элементов сыпи после трехдневного лечения, в контрольной группе наблюдались в 6 случаях (20 % пациентов, из них 4 женщины и 2 мужчин) и требовали удлинения курса терапии ацикловиром до 12–14 дней, а в исследуемой группе — всего у 1 пациента.
Рецидивы инфекции в ближайший период после выздоровления наблюдались в контрольной группе у 4 пациентов (около 13 % случаев, из них — 2 мужчин и 2 женщины), а в исследуемой — ни у кого.
Рецидивы инфекции в отдаленный период после выздоровления в контрольной группе наблюдались в 5 случаях (около 16 % пациентов, из них 3 женщины и 2 мужчин), а в исследуемой группе — только в 3 случаях (10 % пациентов, из них — 2 мужчин и 1 женщина).
Постгерпетическая невралгия сформировалась у 5 пациентов контрольной группы (около 16 % случаев, 3 женщины и 2 мужчин), причем в 2 случаях была резистентна к терапии диклофенаком натрия и амитриптиллином. В исследуемой группе при катамнестическом наблюдении на протяжении 1 года после выздоровления не было зафиксировано развития постгерпетической невралгии ни у одного пациента, что, по нашему мнению, свидетельствует о трофическом воздействии введенных антител.
Таким образом, мы получили очень хороший эффект от местного введения иммуноглобулина относительно снижения частоты реактивации инфекции во время острого эпизода и в ближайший период после выздоровления, что связываем с длительностью существования введенных антител (в среднем около 1 месяца). Кроме того, очень хороший эффект был получен относительно профилактики развития постгерпетической невралгии, что, по нашему мнению, может свидетельствовать о нейротрофическом действии местной терапии антителами.
Что же касается длительности острого эпизода, то в исследуемой группе был получен умеренный положительный эффект (в среднем сокращение эпизода на 3 дня, что составляет около 28 % длительности острого эпизода в контрольной группе). При этом следует понимать, что оценка длительности эпизода инфекции по клиническим данным лимитирована скоростью заживления кожных повреждений, которая не всегда напрямую зависит от репродукции вируса. По нашему мнению, использование данных ПЦР VZV в качестве контроля длительности вирусной репродукции позволит получить более точные данные относительно сокращения срока острого эпизода инфекции под влиянием местного введения антител.
Мы не получили убедительных данных относительно снижения частоты рецидивов опоясывающего герпеса в отдаленный период после выздоровления, была зафиксирована лишь положительная тенденция в исследуемой группе. По нашему мнению, это связано со сроком действия введенных антител, который был ограничен одним месяцем.
Все результаты исследования суммированы в табл. 1.
2007/mir/6/1.png)
ВЫВОДЫ
Местная терапия опоясывающего герпеса препаратом нормального человеческого иммуноглобулина по разработанной нами методике позволяет добиться положительной динамики течения болезни, которая состоит в следующих аспектах:
1) в снижении частоты реактивации инфекции во время острого эпизода;
2) в снижении частоты рецидивов инфекции в ближайший период после выздоровления;
3) в сокращении длительности эпизода в среднем на три дня (на 28 % по сравнению с контрольной группой) и, соответственно, уменьшении срока приема ацикловира;
4) в профилактике развития постгерпетической невралгии.
Перспективы. Мы считаем необходимым продолжить исследования в заданном направлении. Для получения более достоверных данных следует увеличить численность наблюдаемых пациентов, а в качестве контроля эффективности терапии использовать не только клинические, но и серологические, вирусологические и иммунологические лабораторные данные.
1. Юрочко Ф.В. Застосування валацикловіру при герпесних інфекціях // Здоров'я України. — 2006. — № 13–14. — С. 37.
2. Fabian R.H. Интранейрональный IgG в ЦНС. Поглощение посредством ретроградного аксонального транспорта // Neurology. — 1987. — № 37. — С. 11-15.
3. Штульман Д.Р., Левин О.С. Неврология // Справочник практического врача. — М.: МЕДпресс-информ, 2002. — С. 435-437.
Читайте также:


