Гиперкератотическая форма красного плоского лишая

Красный плоский лишай - хронический зудящий дерматоз мультифакторной природы, характеризующийся моноформными папулезными высыпаниями на коже. По некоторым данным, частота поражений слизистой оболочки полости рта варьирует от 60 до 80 % [1, 2, 7, 11].
Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. Токсико-аллергическая теория имеет значение при развитии изолированного плоского лишая слизистой оболочки полости рта (СОПР). Хронические общесоматические заболевания ослабляют защитные свойства организма, а также резистентность слизистой оболочки к травме, что ведет к возникновению плоского лишая. Неврогенная теория плоского лишая подтверждается тем, что первые вспышки заболевания у многих пациентов обнаруживались после какого-либо нервного потрясения или после хронического нервного перенапряжения, послужившего провоцирующим фактором. На основании анамнеза и клинического обследования больных красным плоским лишаем выясняется, что большинство из них страдает теми или иными расстройствами нервной системы (неврастения, вегетоневрозы и т.д.) [8, 9, 11].
Отмечена зависимость течения красного плоского лишая от наличия различных заболеваний желудочно-кишечного тракта, печени, поджелудочной железы [2, 3, 12].
В развитии красного плоского лишая значение имеет наследственная предрасположенность. Описаны случаи, когда КПЛ был констатирован в нескольких поколениях, наследственный анамнез отмечается примерно у 0,6 % из всего количества больных [1, 10].
На возникновение КПЛ СОПР влияют ятрогенные факторы: острые края зубов, плохо подогнанные съемные пластинчатые протезы, нависающие пломбы, а также протезы из разнородных металлов. Наличие в полости рта протезов из разных металлов изменяют микроэлементный состав слюны. В ней появляются примеси разнородных металлов, что способствует возникновению гальванических токов и оказывает ингибирующее действие на ряд ферментов [2, 10].
Красный плоский лишай в некоторых случаях может представлять собой общую аллергическую реакцию на некоторые медикаментозные и химические раздражители [3, 6, 8]. Это так называемые лихеноидные реакции.
Клинически красный плоский лишай характеризуется появлением узелков, сопровождающихся зудом. Преобладают папулы полигональной формы, круглые и овальные. Величина элементов - 1-2 мм в диаметре, поверхность плоская, с круто обрывающимися краями. Цвет высыпаний синюшно-красный. На месте регресса высыпаний остаются пигментные пятна желтоватого или коричневатого цвета. При слиянии высыпаний образуются бляшки (стека Уикхема).
Поражения чаще локализуются на слизистой щек в заднем отделе и ретромолярном пространстве, далее язык (латеральная и дорзальная поверхности, реже нижняя), губы, десна и слизистая оболочка альвеолярного края и твердого неба.
Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ. У большинства пациентов на ней видны отдельные папулы небольших размеров с полигональным основанием. Отдельные папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [6, 9].
Течение плоского лишая хроническое, торпидное, однако возможны и периоды обострений.
Выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. Крайне редко встречается пигментная форма [1, 10].
При типичной и гиперкератотической формах течение бессимптомное, отмечается шероховатость слизистой оболочки. Экссудативно-гиперемическая и атипичная формы всегда сопровождаются жжением и чувствительностью. Болезненность отмечается при буллезной, эрозивно-язвенной и инфильтративной формах.
Диагностика красного плоского лишая не вызывает трудностей, если высыпания имеются и на коже, и на слизистой оболочке полости рта. Симптом Кебнера: на месте механического раздражения появляются новые высыпания. Гистологическая картина при данной патологии следующая: эпителий кератинизирован, в сосочковом слое определяется диффузный лимфоцитарный инфильтрат, базальная мембрана отечна.
Лечение красного плоского лишая должно быть комплексным и индивидуальным, с привлечением специалистов других профилей. Перед проведением любой терапии проводится тщательная санация полости рта. При общем лечении всех форм плоского лишая больным, страдающим ангионевротическими реакциями, рекомендуется седативная терапия.
Цель исследования: повышение эффективности комплексного лечения красного плоского лишая за счет использования разработанной мази.
Пациенты были разделены на 2 группы по 12 человек, в зависимости от проводимого местного лечения. Первую группу составляли пациенты с диагнозом: красный плоский лишай (типичная форма). Во второй: красный плоский лишай (гиперкератотическая форма). Больные предъявляли жалобы на болезненность, чувствительность, шероховатость слизистой оболочки полости рта. У всех пациентов отмечались высыпания на коже: синюшно-красные папулы в диаметре от 0,1 до 1 см.
Местное лечение, проводимое у пациентов I группы, было традиционное и заключалось в назначении 5 % раствора анестезина на персиковом масле, масла шиповника и инъекций раствора преднизолона по 0,5 мл под каждое образование на слизистой оболочке один раз в три дня.
Оценку процессов заживления проводили путем измерения размера папул, исключения появления новых высыпаний и уменьшение болезненности и чувствительности слизистой оболочки полости рта.
Результаты и обсуждение. Контроль процессов эпителизации папул проводили на 7-е, 14-е и на 21-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй группе. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, ускорения заживления папул на слизистой оболочке не происходило.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 12,6 % образований. На 14-е сутки наблюдалась эпителизация 18,6 % папул, на 21-е сутки - 37,8 %. Окончательное заживление высыпаний к концу второго месяца наблюдения отмечено лишь у 3 больных (25 %), у 4 больных данной группы (33,3 %) полная эпителизация папул слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 40,9 % папул, на 14-е отмечено заживление 53,5 % образований и на 21-е сутки - 70,2 % папул. У 1 пациента (8,3 %) на фоне старых появились новые папулы. У 6 пациентов (50 %) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Практические рекомендации:
- санация полости рта;
- профессиональная гигиена полости рта;
- устранение очагов хронической инфекции (деструктивные формы периодонтита, пародонтита);
- определение уровня глюкозы.
- витаминотерапия: витамин А по 1 таблетке после еду в течение 1 месяца;
Местное лечение: применение ранозаживляющей мази до и после еды.
Необходимо помнить, что эрозивно-язвенная и гиперкератотическая формы красного плоского лишая являются факультативным предраком!
Клинический пример
Пациентка М., 47 лет, амб.карта № 2577
Жалобы: слабая боль и жжение при приеме пищи, сухость во рту.
Объективно: на красной кайме губ характерный сетчатый рисунок беловато-синюшного цвета. На десне белые и красные папулы, также выраженная сетка, которая распространяется от переходной складки по всей слизистой оболочке нижней губы.
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциации одного вида кератоза от другого применялось люминесцентное свечение. В лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом.
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Пациентке проведена санация полости рта. Удалены зубные отложения: наддесневые и поддесневые. Лечение кариеса и его осложнений. Устранены ятрогенные факторы: удалены нависающие края пломб.
Местное лечение: применение разработанной мази 2-3 раза в день. Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, новых папул не отмечено. На 21-е сутки - отмечено полное заживление и эпителизация изменений слизистой оболочки.
Выводы. Таким образом, полученные данные показали, что местное лечение, проведенное в первой группе, оказалось не достаточно эффективным, по сравнению со второй. Кроме того, у пациентов первой группы после инъекций под папулы наблюдались осложнения в виде рубцов. Применение поликомпонентной мази (вторая группа) позволило сократить заживление папулезных высыпаний и предотвратить развитие осложнений.
Рецензенты:

Красный плоский лишай (КПЛ) – узелковое хроническое заболевание, возникающее на коже и видимых слизистых оболочках. При этом заболевании часто поражается слизистая оболочка полости рта и красная кайма губ. Заболевание чаще встречается у женщин в возрасте от 40 до 65 лет[1, 3]. Причины возникновения плоского лишая окончательно не выяснены. Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. В последнее время отмечается "омоложение" страдающих этим заболеванием. Это объясняется возросшим контактом с вирусной инфекцией, существенным изменением реактивности организма, а также повышенной частотой психоэмоциональных напряжений [4]. Основное место по частоте поражения красным плоским лишаем занимает кожа. Папулы на коже – диаметром до 2 мм, фиолетовой окраски, с гиперкератозом, плотной консистенции, с полигональными контурами и вдавлением в центре [3, 5].
По данным ряда авторов, частота поражений слизистой оболочки полости рта варьирует от 60 до 80% [2, 4]. Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ (рис. 1-а) и языке (рис. 1-б).
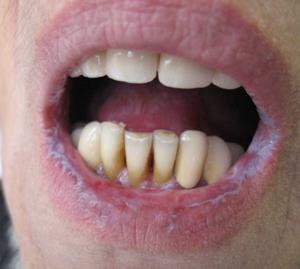
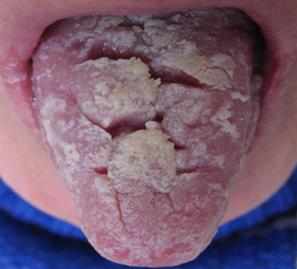
Рис. 1. Красный плоский лишай. Эрозивно-язвенная форма с поражением губ (а) и языка (б). Выраженный сетчатый рисунок беловато-синеватого цвета на губах и боковых поверхностях языка
У большинства пациентов выявляют отдельные папулы небольших размеров с полигональным основанием. Папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [4].
На сегодняшний день выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта (СОПР) и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. По некоторым данным, крайне редко встречается пигментная форма [1, 2].
Признаки плоского лишая – молочно-белые шероховатые участки ороговения и появление мелкой сетчатости, так называемой сетки Уикхема (рис. 2 - а, б).
При экссудативно-гиперемической форме с нарастанием воспалительной реакции больные жалуются на болезненность, усиливающуюся при приеме пищи, чувство жжения, сухости. Слизистая оболочка гиперемирована, отечна. На этом фоне отчетливо видны рисунки из слившихся папул, образующих "листья папортника". Чаще эта форма отмечается на слизистой оболочке щек и деснах [5, 9].
Для эрозивно-язвенной формы был характерен более выраженный воспалительно-деструктивный процесс в эпителии слизистой оболочки рта. На фоне отечной и гиперемированной слизистой оболочки, выделяются эрозии полигональной формы, окруженные рисунком из слившихся папул. Эрозии покрыты фибринозным налетом, легко кровоточат при прикосновении. Эта форма чаще встречается на слизистой щек, ретромолярной области, боковых поверхностях языка [1, 2, 3, 4]. Нередко наблюдаются сочетания этой формы с десквамативным гингивитом. Общее состояние больных характеризуется субфебрильной температурой и слабостью, жалобы - на боль, усиливающуюся при приеме пищи, сухость и жжение во рту.
Буллезная форма чаще локализуется на щеках и дорзальной поверхности языка в виде пузырей различных размеров, имеющих плотную покрышку, окруженную папулами. Вскрываясь, пузыри образовывают значительные по площади эрозивные поверхности, необходима дифференциальная диагностика с обыкновенной пузырчаткой [3, 8, 9, 10]. Больные жалуются на невозможность приема любой пищи из-за резкой боли. В общем состоянии больных преобладает слабость и потеря веса.
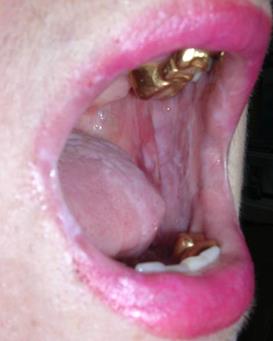
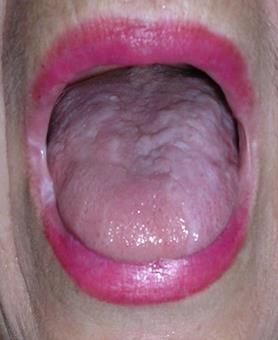
Рис. 2. Клинические проявления красного плоского лишая на слизистой оболочке полости рта – внутренней поверхности щек (а) углах рта и языке (б)
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения красного плоского лишая. В настоящее время больных красным плоским лишаем лечат кортикостероидами, которые применяют в виде инъекций один раз в 1-3 дня по 1-1,5 мл препарата под каждую эрозию, на курс 8-12 инъекций. Недостатком этого метода является возможность образования атрофических рубцов в местах инъекций [2, 5].
Методы и средства лечения плоского лишая с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних лет. Сегодня местная терапия в полости рта сводится к назначению кортикостероидных мазей в виде аппликаций, однако, используемые мази, масла, кремы и пасты не обладают одновременно адгезивным, противовоспалительным и ангиопротекторным эффектом. Такое лечение не предотвращает развитие рецидивов заболевания [1, 3, 6, 7].
В связи со всем вышесказанным, для повышения эффективности лечения проявлений красного плоского лишая на слизистой оболочке полости рта целесообразно использовать средства, обладающие адгезивным, противовоспалительным и ангиопротекторным эффектом.
Цель исследования: повысить эффективность комплексной терапии красного плоского лишая путем использования разработанной поликомпонентной адгезивной мази в сочетании с Имудоном.
Материалы и методы исследования
Всего под наблюдением находилось 56 пациентов, в возрасте от 32 до 75 лет, среди которых было 26 мужчин и 30 женщин. Обследуемые были разделены на 3 группы, в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме "Персена" по 1 капсуле 3 раза в день, преднизолона по 25 мг через день. Первую группу составили 16 пациентов, которым проводили традиционное местное лечение: аппликации облепихового масла, 5% раствор анестезина в персиковом масле в течение 20 минут 3-4 раза в день.
Во вторую группу вошли 20 пациентов, в которой местную терапию проводили с использованием разработанной мази (патент РФ на изобретение №2355411 заявке №2008108770 от 11.03.2008). В состав мази входит гидрокортизон, "Солкосерил дентальная адгезивная" паста, 5% раствор витамина "С", витамины "А" и "Е".
В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с Имудоном.
Характеристика компонентов разработанной поликомпонентной адгезивной мази (ПАМ).
Витамины "С", "А" и "Е" обладают антиоксидантным действием, способствуют укреплению стенок микрососудистого русла слизистой оболочки полости рта. Солкосерил дентальная адгезивная паста (Рег. №015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции к влажной слизистой оболочке, и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов ПАМ на ее поверхности. Гидрокортизон оказывает противовоспалительное действие, а также способствует эпителизации эрозий.
Имудон - иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта. Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности проводимых методов лечения проводили путем ежедневного измерения площади измененной слизистой оболочки с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 – площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n – количество измерений.
Пациенты находились на лечении в ГБУЗ "Краевом клиническом кожно-венерологическом диспансере" г. Ставрополя.
Материалы исследования подвергнуты математической обработке на персональном компьютере с помощью пакетов статистических программ Exel 2007, Statistica for Windous 5.0. Результаты представлены в виде средней арифметической и ее стандартной ошибки (М±m).
и их обсуждение
Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28 сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, заживление папул на слизистой оболочке протекало медленно.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 13,2% образований. На 14-е сутки наблюдалась эпителизация 20,4% эрозий, на 21-е сутки –39,5%. На 28-е сутки отмечалось эпителизация 45,6% образований.
Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 2 больных (12,5%), у 5 больных данной группы (31,3%) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта. Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 41,2% папул, на 14-е отмечено заживление 51,4% образований и на 21-е сутки – 68,3% папул. У 1 пациента (5%) на фоне старых папул, появились новые элементы поражения слизистой оболочки. На 28-е сутки наблюдалось заживление 73,5% образований. У 7 пациентов (35%) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. В третьей группе на 7-е сутки у всех пациентов наблюдалась эпителизация 46,5% образований, на 14-е сутки – 75,2% папул, на 21-е сутки - 91,7%, у 1 пациента (5%) появились новые образования. На 28-е сутки у 95,1% больных отмечалось полное заживление папул слизистой оболочки полости рта. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Пациент С., 50 лет, амб.карта № 3564.
Жалобы: ощущение сухости во рту, болезненность при приеме пищи. Объективно: на слизистой оболочке щек и языка белый гиперкератозный налет в виде сетки. Эпителий в некоторых местах слущивается, обнажая болезненные эрозии (рис.3).
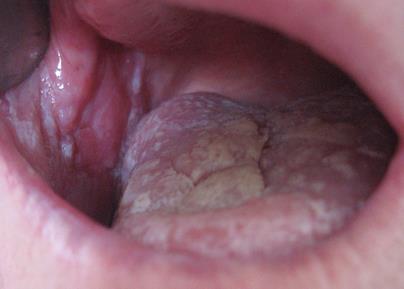
Рис. 3. Больной С.,50 лет. Красный плоский лишай слизистой оболочки полости рта,
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциальной диагностики одного вида кератоза от другого применялось люминесцентное свечение (в лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом).
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Назначен курс общей терапии с использованием седативных препаратов ("Персен" по 1 капсуле 3 раза в день) и преднизолона по 25 мг через день.
Местное лечение: применение разработанной мази 2-3 раза в день в сочетании с рассасыванием таблеток "Имудон" (6-8 таблеток в сутки). Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, появления новых папул не отмечено. На 28-е сутки – отмечено полное заживление и эпителизация изменений слизистой оболочки полости рта.
Полученные данные показали, что проведенное лечение в первой группе оказалось недостаточно эффективным по сравнению со второй и третьей группами. Использование разработанной мази (вторая группа), особенно в сочетании с "Имудоном" (третья группа) позволило ускорить заживление папулезных высыпаний, предотвратить развитие осложнений и сократить период полной эпителизации пораженной слизистой оболочки при красном плоском лишае.

Дата публикации: 15.06.2018 2018-06-15
Статья просмотрена: 11108 раз
Лечение хронических заболеваний слизистой оболочки рта входит в число наиболее сложных и актуальных проблем в практической стоматологии. Наиболее клинически сложным в диагностике и лечении являются дерматозы с проявлениями, в том числе изолированными на слизистой оболочке — красный плоский лишай. Выбор методов лечения позволяет оптимизировать общие схемы лечения проявлений этого дерматоза на слизистой оболочке рта.
В работе представлены данные, основанные на собственных клинических примерах, об особенностях проявлений красного плоского лишая на слизистой оболочке рта, как осложненных кандидозом, так и без отягощающих факторов.
Ключевые слова: красный плоский лишай, кандидоз полости рта, терапевтическая стоматология, слизистая оболочка рта, поражения слизистой оболочки рта.
Красный плоский лишай (Lichen ruber planus) — хроническое полиэтиологическое заболевание кожи, с проявлениями на слизистой оболочке полости рта. Заболевание выявляется во всех возрастных группах. У 62–67 % женщин старше 40 лет на фоне развития период менопаузы, преимущественно на слизистой оболочке рта. [3,5,8]
Поражение слизистой оболочки рта встречается у 75 % больных с высыпаниями на коже; морфологические проявления могут быть папулезные, экссудативно-гиперемические, буллезные или эрозивно-язвенные. Изолированные поражения слизистой оболочки рта элементами красного плоского лишая колеблется в пределах 25–35 %. [1,3,5,8]
По сей день этиология красного плоского лишая окончательно не выяснена. Существует несколько теорий его возникновения. Мнение большинства авторов в данном вопросе разделяется. Одной из возможных причин является неврогенный фон (нервно-психические потрясения, стрессы, нарушения сна, физические травмы), который тесно связан с эндокринной теорией возникновения КПЛ. Также, большое значение имеют сопутствующие заболевания (сахарный диабет, заболевания желудочно-кишечного тракта, нарушения функций печени), и отягощенный наследственный анамнез. [1,3,5,8]
Красный плоский лишай относится к дерматозам, с проявлением в полости рта. Основным клиническим патоморфологическим элементом является папула, но при экссудативно-гиперемической форме наблюдается эритема застойного типа, при эрозивно-язвенной форме — эритема, эрозия или язва, при буллезной — пузырь, эрозия, эритема, при гиперкератотической — папулы сливаются в бляшки. Элементы поражения чаще всего располагаются на фоне гиперемированной слизистой. Излюбленной локализацией являются слизистая щек по линии смыкания зубов, ретромолярная область, боковые поверхности языка, красная кайма губ. [3,5,8]
Согласно классификации, предложенной Е. В. Боровским и А. Л. Машкиллейсоном (1984), выделены следующие клинические формы красного плоского лишая слизистой оболочки рта: типичная, экссудативно-гиперемическая, эрозивно-язвенная, гиперкератотическая, атипичная, буллезная. [1,2]
Учитывая сложность патогенеза красного плоского лишая, лечение данной патологии вызывает трудности. Получить позитивный результат возможно лишь в случае комплексного и индивидуализированного подхода к пациенту. Основными задачами лечения является ликвидация кератоза, воспаления, нормализация процесса ороговения, а также достижение стойкой ремиссии.
Лечение всех пациентов обязательно начинается с проведения профессиональной гигиены полости рта, обучения рациональной гигиене, санации полоти рта. Под санацией подразумевается устранение местных раздражающих факторов, сошлифовывание острых краев зубов, устранение очагов одонтогенной инфекции.
Рекомендуется консультация врача-ортопеда для оценки состояния имеющихся конструкций.
Лечебный блок, условно говоря, разделяется на 2 этапа:
фрукты (клубника, ананас, клюква, смородина) и овощи (томаты, репа, редька). [5,10]
2 этап — воздействие на очаг поражения КПЛ — включал в себя назначение препарата — производного 4-аминохинолина — плаквенила по 200 мг 2 раза в день в течение не менее 14 дней; комплексного витаминного препарата аевит по 2 капсулы 3 раза в день в течение 1 месяца; антиацидотического средства — раствора димефосфона 15 % по 1 ст. ложке 3 раза день в течении 14 дней. Местная медикаментозная терапия заключалась в использовании антисептических препаратов (раствор хлоргексидина биглюконата 0,05 %), местных противовоспалительных средств (тантум-верде в виде спрея, раствора или таблеток для рассасывания), а также препаратов, стимулирующих регенерацию. [5,10]
Необходимо отметить, что довольно часто КПЛ протекает совместно с кандидозом, которое осложняет основное заболевание. При назначении комплексной терапии нужно учитывать данную особенность, для оптимизации методов лечения.
Кандидоз полости рта — это инфекционное заболевание, которое вызывается грибками рода Candida. Такие дрожжеподобные микроорганизмы являются частью нормальной микрофлоры человека, не оказывая негативного влияния. Однако под воздействием ряда факторов грибок начинает размножаться, вызывая кандидоз. [4,7]
По данным ВОЗ, до 20 % населения мира хотя бы однократно на протяжении жизни перенесли различные формы кандидозной инфекции. Количество больных постоянно растет. Это связано преимущественно с внедрением новых медицинских технологий, созданием новых антибактериальных препаратов, значительным увеличением числа пациентов с иммунодефицитом. [4,6]
Желудочно-кишечный тракт является главным резервуаром инфекции, при этом C.albicans способна колонизировать практически любую часть тракта. При носительстве в ротовой полости первое место занимает C. albicans — 47–75 %, второе — C. tropicalis и C. globrata — 7 %. [4,6,7]
К факторам, которые увеличивают процент носительства кандид, относят: снижение процесса слюноотделения, низкую рН слюны, увеличение концентрации глюкозы в слюне, курение. [4,6,7]
Решающими факторами для возникновения орального кандидоза и патологии, являются: возраст (неонатальный и пожилой); пищевой дефицит; опухоли; ВИЧ-инфекция; химиотерапия; кортикостероиды (гормонотерапия); ношение зубных протезов. [4]
Пациенты предъявляют жалобы на сухость и жжение слизистой оболочки рта. При осмотре определяется творожистый налет белого цвета, легко снимающийся шпателем. Излюбленной локализацией налета является спинка языка, слизистая щек, красная кайма губ, в местах протезного ложа у пациентов, имеющих ортопедические конструкции. [4,7]
Для подтверждения диагноза кандидоз полости рта необходимо провести микробиологическое исследование соскоба с пораженного участка. Для определения кандидоза полости рта наличие колоний должно быть более 1000 КОЕ.
Для лечения кандидоза необходимо назначение антимикотических препаратов, с учетом чувствительности.
Инфицирование Candida albicans может быть важным фактором в злокачественной трансформации КПЛ. В последнее время неуклонно увеличивается заболеваемость кандидозом, при этом наиболее частым возбудителем остается Candida albicans. В исследованиях Лисовской С. А., 2008, показано наличие штаммов, обладающих выраженными дерматонекротическими, адгезивными и гемолитическими свойствами, и отличающихся по ряду биологических свойств от штаммов, выделенных от здоровых лиц. При кандидозе полости рта четко прослеживается влияние неспецифических и иммунологических защитных факторов. Основным специфическим фактором
служит секреторный иммуноглобулин A (S-IgA), вырабатывающийся строго против антигенов гриба. Неспецифические факторы (муцины, гликопротеины слюны, лактоферрин, лизоцим, пероксидаза, белки-статины) вырабатываются постоянно в отношении многих микроорганизмов. Однако активность многих из них существенно снижается в присутствии кандидных протеиназ и, кроме того у C.albicans есть собственные цистатины. [4,6]
Благоприятным для развития кандидоза является и лечение антибактериальными препаратами, приводящее к быстрой смене количественного и качественного состава микрофлоры полости рта. Лишаясь конкурентов и антагонистов, грибы получают возможность адгезии, ускоренного роста и колонизации. Для C.albicans полость рта представляет собой благоприятную среду, кислая среда обеспечивает существование, а при достаточном поступлении углеводов — и быстрое размножение в дрожжевой фазе. Разные типы эпителия, выстилающие поверхность десны, языка, щек и неба, зубы, зубные протезы, требуют активации. [7,9]
Можно сделать вывод, что изучение инфицирования очагов поражения КПЛ слизистой оболочки рта Candina albicans имеет большое диагностическое значение, однако в алгоритме диагностических мероприятий этому аспекту не всегда уделяется должное внимание. Исходя из представленных аналитических данных, не вызывает сомнений, что в этиопатогенезе КПЛ слизистой оболочки рта большое значение имеют эндокринно-обменные и иммунные механизмы. [5,8]
Многие авторы уделяли внимание изучению микробного пейзажа очагов поражения КПЛ слизистой оболочки рта, но не придавалось большого значения инфицированию очагов поражения Candida albicans, которое является одним из факторов риска злокачественной трансформации эрозивно-язвенной формы КПЛ слизистой оболочки рта. [5,8]
На основании изложенного определена цель исследования — оптимизация методов лечения проявлений красного плоского лишая на слизистой оболочке рта.
Материалы и методы исследования.
В результате проводимой комплексной терапии проявлений КПЛ на слизистой оболочке, осложненных грибковой инфекцией, нами были диагностированы признаки клинически стойкой ремиссии у 19 (73,2 %) пациенток уже через месяц наблюдения и лечения, что выражалось в отсутствии жалоб и полной эпителизации эрозивно-язвенных элементов КПЛ, уменьшения выраженности сетки Уикхема на фоне хорошей индивидуальной гигиены рта. У 5 (19,2 %) пациенток на этих сроках сохранялись остаточные явления деструктивного поражения КПЛ, а у 2 (7,6 %) пациенток клиническая картина КПЛ не имела достоверных изменений, что возможно связано с нарушениями гигиенического ухода и несоблюдением рекомендаций по лечению в полном объеме. Результаты повторного микологического исследования также показали снижение количества Candida albicans в среднем до 10 колоний, что является вариантом лабораторной нормы.
Обследование в отдаленные сроки — через 4 месяца, показало, что признаки ремиссии КПЛ на фоне отсутствия грибковой контаминации сохранились у 75 % пациентов, находящихся на диспансерном учете.
Вывод: включение в план диагностических мероприятий исследования микробиологического пейзажа с элементов поражения, а в план лечебных мероприятий противомикробных препаратов местного и общего действия у пациентов с проявлениями красного плоского лишая на слизистой оболочке рта, способствует формированию клинически стойкой ремиссии КПЛ уже через месяц от начала лечения, с сохранением полученных результатов на отдаленных сроках наблюдения.
Читайте также:


