Герпес при болезни бехтерева
Иногда наш иммунитет борется не с внешним врагом – болезнетворными микробами, а с собственными тканями и органами. Такая борьба организма с самим собой приводит к заболеваниям, которые называются аутоиммунными. Среди них – ревматоидный артрит, болезнь Бехтерева и еще ряд тяжелых болезней.
О причинах некоторых распространенных аутоиммунных заболеваний, а также об особенности их диагностики и лечения рассказывает заместитель директора по научной работе НИИ ревматологии им. В.А. Насоновой РАМН, доктор медицинских наук, профессор Дмитрий Каратеев.
Болезнь есть, диагноза нет
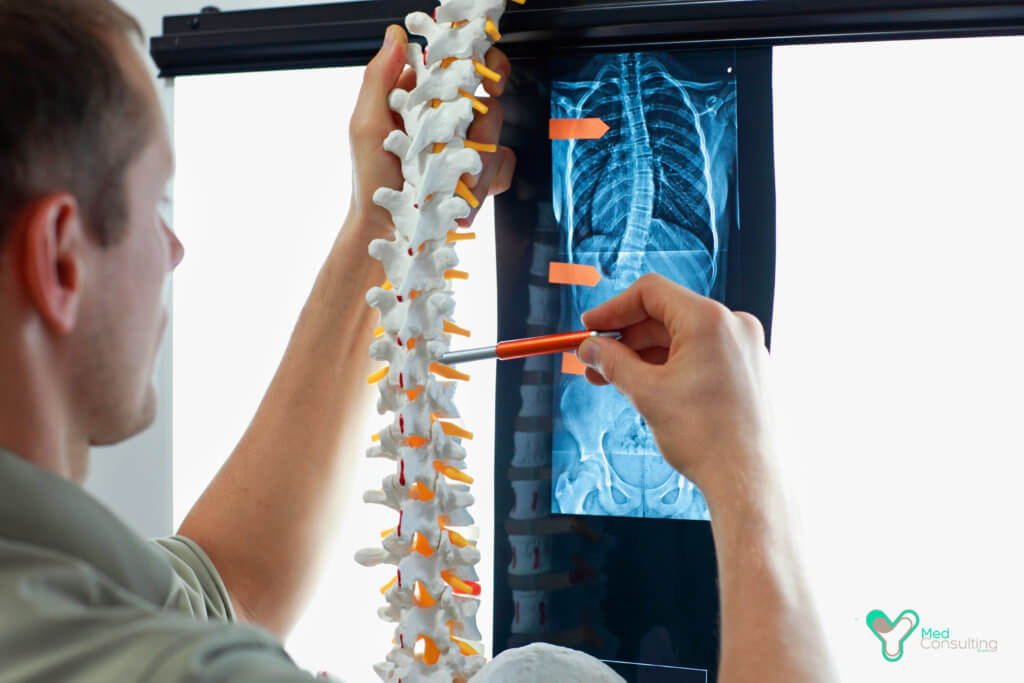
Рентгеновское исследование при поражениях позвоночника и суставов поначалу может ничего не показывать. Изменения на рентгеновских снимках зачастую появляются, когда человек болеет уже несколько лет. Необходимы другие исследования, о которых знают не все пациенты: иммунологические и иммуно-генетические тесты, УЗИ суставов, магнитно-резонансная томография суставов, позвоночника. Они показывают те процессы, которые происходят как в мягких тканях, так и внутри кости – и помогают обнаружить болезнь на ранней стадии.
При этом в крупных медицинских центрах, где ведется регистр пациентов с ревматоидным артритом, имеются квалифицированные кадры и доступно современное обследование, 57% обратившихся людей поставили правильный диагноз уже в течение первых 6 месяцев от появления симптомов.
Где ревматизм, там и инсульт
Еще одна проблема для пациентов с ревматическими заболеваниями – острая нехватка врачей-ревматологов. В нашей стране, например, таких специалистов всего около 1 200. А это меньше, чем один доктор на 100 тысяч жителей. К счастью, знания о ревматических болезнях стремятся получать и врачи других специальностей.
Дефицит ревматологов – проблема не исключительно российская, а общемировая. В течение долгого времени врачи этой специальности мало чем могли помочь своим пациентам. Это сейчас, когда появились новые эффективные лекарства, ревматология стала более популярной. А раньше она была занятием для энтузиастов. В основном, они прописывали больным обезболивающие препараты. Считалось, что ревматические заболевания приносят людям только страдания, с которыми можно жить, и от таких болезней никто не умирает. Однако в 1980-1990-х годах провели ряд медицинских исследований. И выяснилось: пациенты с ревматическими заболеваниями умирают значительно чаще, чем те, кто ревматическими болезнями не страдает.
Женский иммунитет сильный и… хрупкий
Причины аутоиммунных болезней еще не полностью изучены. Даже генетическая предрасположенность к таким заболеваниям, к счастью, не является решающим фактором. Достоверный фактор риска один – курение. Вдыхание табачного дыма – процесс неестественный. В норме в дыхательные пути не должны попадать вещества, которые способны изменить что-то в организме. На чужеродную субстанцию иммунитет обязан среагировать. Но в иммунной системе может произойти сбой, и она начнет работать слишком сильно. Так начинаются аутоиммунные заболевания. Ревматические заболевания характеризуются тем, что в организме появляются измененные белки и иммунитет начинает вырабатывать антитела к ним.
Другой интересный факт: ревматическими болезнями чаще страдает прекрасный пол. Считается, что женские половые гормоны заставляют иммунную систему сильнее реагировать на различные раздражители. Т.е. иммунитет у леди сильнее, чем у джентльменов. Но именно из-за этого женская иммунная система часто дает сбои в сторону усиления. А это и есть аутоиммунные болезни – борьба организма с самим собой. Кстати, развитию ревматоидного артрита у женщин способствуют гормональные противозачаточные средства.
Провоцируют аутоиммунные процессы и различные химические вещества, и загрязненный воздух, и некоторые инфекции. Например, пародонтит. Микроб, из-за которого начинается это заболевание, вырабатывает специальный фермент. Этот фермент может приводить к появлению в организме измененных белков и иммунному ответу на них.
Поставить диагноз: боль имеет значение
Очень многие ревматические заболевания начинаются с боли в суставах. Причина этой боли – воспалительный процесс. Поэтому следует отличать ее от болезненных ощущений при остеоартрозе – недуге, весьма распространенном среди пожилых людей.
Его причина – не воспаление суставов, а их изнашивание. Из-за этого остеоартроз проявляет себя при нагрузке на суставы. Например, когда человек, страдающий этим заболеваниям, много ходит, у него начинают болеть ноги. Хотя и при остеоартрозе играют роль определенные иммунные и воспалительные механизмы.
При воспалительных ревматических болезнях (таких как ревматоидный артрит) боль в суставах от нагрузки не зависит. Ее вызывает воспалительный процесс, поэтому она может появиться даже утром, после ночного сна. Зачастую такая боль длится долго, более получаса. Нередко болезненные ощущения сопровождаются скованностью: подвижность пораженного сустава ограничена. Из-за этого человеку с трудом даются различные движения, иногда даже самые простые.
Пораженные суставы со временем увеличиваются в объеме, становятся теплыми и даже горячими. Как и при любом воспалительном процессе, при ревматоидных заболеваниях может повышаться температура тела. Наиболее сложно диагностировать воспалительные заболевания позвоночника: у пациента ничего не распухает, у него просто болит спина, иногда – шея. Однако на стойкие боли в спине или в шее стоит обратить внимание. Особенно если они возникают в обычных ситуациях, когда человек просто ходит, лежит или сидит и никаким чрезмерным нагрузкам не подвергается, а тем более в покое.
Три симптома, о которых нужно знать
Выявить ревматоидный артрит в состоянии и врач-терапевт. Ему необходимо знать всего три факта:
- распухли ли у больного какие-либо суставы;
- чувствует ли пациент по утрам скованность в движениях;
- испытывает ли пациент боль при сжатии кистей и стоп. Сжимать кисти необходимо так, как это обычно делают при рукопожатии. Если человеку будет больно, значит у него воспалены суставы оснований фаланг пальцев. При артрозе и других невоспалительных заболеваниях эти суставы поражаются очень редко.
Такие симптомы должны вызвать у врача подозрение на ревматоидный артрит или другое воспалительное ревматическое заболевание, и терапевт должен решить вопрос о направлении пациента к ревматологу, который подтвердит или отвергнет диагноз.
Чтобы излечить человека от ревматического заболевания, или хотя бы облегчить его жизнь, необходимо подавить воспалительный процесс. Но причина этого воспалительного процесса – иммунная система, которая дала сбой и работает чрезмерно активно. Поэтому нужно снижать…иммунитет. К сожалению, в некоторых случаях, вместо того, чтобы привести работу защитных сил организма в норму, лекарственные препараты слишком сильно подавляют ее. В результате человек начинает болеть различными инфекциями, иногда серьезными – туберкулезом, герпесом или пневмонией. Иммунитет-то работает не в полную силу!
Наиболее специфично при воспалительных ревматических болезнях действуют генно-инженерные биологические препараты, которые соединяются с конкретными веществами внутри организма и блокируют воспаление. В настоящее время появились инновационные лекарства другого типа, которые действуют на внутриклеточные процессы. Сегодня официально зарегистрировано для лечения ревматоидного артрита лишь одно такое лекарство – Тофацитиниб – первый пероральный селективный ингибитор JAK-киназ. Он зарегистрирован в России, США, Японии и некоторых других странах. Препарат дает хорошие результаты: продемонстрировал быстрое и устойчивое улучшение клинических признаков, замедления рентгенологического прогрессирования ревматического артрита, также препарат эффективен не только в комбинации с базисными противоревматическими препаратами, но и в монотерапии.
Алтайская Екатерина, журналист
По материалам 5-го регионального форума INFORM, посвященного вопросам ревматических заболеваний
ОПРЕДЕЛЕНИЕ, ЭТИОлогия и ПАТОГЕНЕЗнаверх
Хронический, преимущественно прогрессирующий воспалительный процесс неясной этиологии, поражающий главным образом крестцово-подвздошные суставы, энтезисы, суставы позвоночника, фиброзные кольца и связки позвоночника, постепенно приводящий к их анкилозированию.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
Чаще всего начинается в позднем подростковом возрасте или у молодых лиц, очень редко в возрасте после 40 лет, в 2–3 раза чаще встречается у мужчин. Могут быть периоды обострений и ремиссий, но часто течение хроническое и прогрессирующее. наверх
1. Общие симптомы: субфебрильная лихорадка, снижение массы тела, усталость.
3. Передний увеит (у ≈1/3 больных): боль, покраснение, ухудшение зрения, светобоязнь; симптомы исчезают через 4–8 нед., но могут рецидивировать . Если вначале не было применено соответствующее лечение, то может привести к глаукоме и слепоте.
4. Изменения в сердечно-сосудистой системе (в 5. Другие симптомы:
1) может появиться фиброз в верхних долях легких, там же могут образовываться полости, которые часто являются местом грибковых инфекций;
2) протеинурия, в том числе, как следствие амилоидных отложений в почках или IgA нефропатии;
3) неврологические симптомы в случае подвывиха в атланто о севом или атлантозатылочном суставе, либо перелома шейного позвонка;
4) часто язвенная болезнь желудка или двенадцатиперстной кишки, которым способствуют также НПВП; в 30–60 % больных — бессимптомные, микроскопические воспалительные изменения в дистальном отрезке тонкого кишечника и ободочной кишке;
5) боль, утренняя скованность и постоянное чувство усталости препятствуют жизненной активности и являются причиной депрессии.
Дополнительные методы исследования
1. Лабораторные исследования: увеличение СОЭ и СРБ в сыворотке в периоды обострений (в ≈40 % пациентов с поражением позвоночника и в ≈60 % пациентов с поражением периферических суставов); лейкоцитоз, небольшая нормохромная анемия (в 2. Визуализирующие исследования: Рентгенография крестцово-подвздошных суставов : стадия 0 — норма; 1 стадия — подозрение на наличие нарушений; 2 стадия — минимальные нарушения (небольшие, локализованные области эрозии или склероза без сужения суставной щели); 3 стадия — умеренный или выраженный сакроилеит — ≥1 из следующих изменений: эрозии, склероз, расширение и/или сужение суставной щели или частичное ее заращение); 4 стадия — тяжелые нарушения (полное заращение суставных щелей).
Оссификация мест прикреплений связок и сухожилий (энтезофиты). В периферических суставах сужение суставных щелей, позже заращение. Изменения, видимые на рентгенограмме, свидетельствуют о том, что болезнь длится, по крайней мере, несколько лет. На поздней стадии заболевания присоединяется остеопороз.
Согласно рекомендациям EULAR (2014) классическая радиография крестцово-подвздошных суставов является методом первого выбора для диагностирования их воспаления в качестве симптома аксиального (центрального) СпА. У лиц молодого возраста или с коротким течением заболевания альтернативным методом первого выбора является МРТ крестцово-подвздошных суставов. Данное исследование также следует проводить в том случае, если данные клинической картины и классической рентгенографии не дают оснований для диагностирования аксиального (центрального) СпА. Не рекомендуется применение УЗИ и сцинтиграфии для диагностики данной формы СпА. При наличии подозрений на периферический СпА можно применять УЗИ (а также МРТ) с целью выявления периферических энтезитов и артритов, а также тендинитов и бурситов.
У больных АС (но не аксиальным (центральным) СпА без радиологических изменений) следует провести классическое рентгенологическое исследование поясничного и шейного отдела позвоночника с целью выявления синдесмофитов, наличие которых прогнозирует развитие новых синдесмофитов. Сходное диагностическое значение имеют воспалительные изменения углов тел позвонков или жировые инфильтраты, визуализируемые с помощью МРТ.
MРТ обнаруживает ранние изменения и структурные повреждения, являющиеся результатом воспаления в области крестцово-подвздошных сочленений и позвоночника. Значительную воспалительную активность по данным МРТ (отек костного мозга), особенно в телах позвонков, можно оценивать (в корреляции с клинической картиной и уровнем СРБ) как предиктор хорошего ответа на терапию препаратами анти-ФНО.
3. Исследование синовиальной жидкости: воспалительный характер.
4. Другие: в зависимости от показаний, напр. КТВР легких.
В модифицированных Нью-Йоркских диагностических критериях (табл. 16.11-1) решающую роль в диагностике занимал радиологический критерий. Новые ASAS критерии (→табл. 16.11-2) позволяют устанавливать диагноз СА до появления признаков структурных повреждений и изменений на рентгенограмме крестцово-подвздошных сочленений. В последнее время предполагается, что аксиальный СпА и АС могут быть различными заболеваниями.