Герпес на ладонях и стопах фото
Что такое энтеровирусная инфекция и кто является возбудителем заболевания?

Энтеровирусные инфекции – группа острых инфекционных заболеваний человека, вызываемых энтеровирусами, с преимущественно фекально-оральным механизмом передачи возбудителей, которая характеризуется многообразием клинических форм. Чаще всего энтеровирусные инфекции маскируются под респираторные вирусные инфекции. Также существует возможность развития тяжелых форм заболевания с развитием менингитов и энцефалитов.
Возбудители инфекции – РНК-содержащие вирусы - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Каким образом происходит распространение инфекции?
 |
 |
Энтеровирусный менингит – показание к срочной госпитализации!
Не редко встречается комбинированная форма энтеровирусной инфекции, которая проявляется разнообразным сочетанием симптомов.
Опасна ли энтеровирусная инфекция для беременных?
 |
Как лечить энтеровирусную инфекцию?
Специфического лечения энтеровирусной инфекции не существует. Лечение проводится симптоматическое, в зависимости от клинической картины, проводится по назначению врача. Как правило, в течение 10 дней наступает выздоровление.
Существует ли вакцина против энтеровирусной инфекции?
В настоящее время широко известна вакцинация только от одного варианта энтеровирусной инфекции – от вируса полиомиелита, вызывающего параличи.
После перенесенной энтеровирусной инфекции обычно формируется стойкий иммунитет, однако, он сероспецифичен. Повторные заболевания связаны с инфицированием иными серотипами энтеровирусов человека.

Как предотвратить заражение энтеровирусной инфекцией?
Соблюдение санитарно-гигиенических правил:
мероприятия по контролю загрязнений объектов окружающей среды канализационными отходами;
благоустройство источников водоснабжения;
употребление для питья только качественной кипяченой или бутилированной воды, пастеризованного молока;
ранняя диагностика и изоляция больных на 2 недели;
в очаге инфекции должна проводиться дезинфекция ( текущая и заключительная);
гигиеническое воспитание детей и подростков (мытье рук перед едой и после туалета, соблюдение гигиены);
обязательное мытье овощей, фруктов и ягод перед употреблением;
защита продуктов от насекомых и грызунов;
ножи, доски для разделки продуктов должны быть отдельными для сырых и готовых продуктов;
не заглатывать воду во время купания в открытых водоемах;
избегать купания в стоячих водоемах;
следует избегать посещения мест массовых мероприятий с большим количеством людей;
рекомендуется влажная уборка помещений 2 раза в день, частые проветривания;
при первых признаках заболевания – обратиться к врачу;
не следует допускать больного ребенка в детское образовательное учреждение.
Вирус Коксаки является энтеровирусной инфекцией и объединяет более 40 вирусов. Болеют все, но чаще дети до 10 лет со вспышками в летне-осенний период в местах скопления детей.
Передается контактным путем, симптомы появляются через 2-7 дней после заражения. Возможны повторные заболевания (другим вирусом этой группы). Рассмотрим самые распространенные виды этого вируса.
Энтеровирусная ангина (герпангина) – похожа на стоматит, вызванный герпесом, но при герпесе пузырьки будут еще и на щеках, языке и деснах.
Симптомы: боль в горле, снижение аппетита, головная боль, слабость, отказ от еды, температура выше 38,5 1-3 дня. Сыпь: покраснения неба, небных дужек и миндалин, появление мелких "бугорков" 1-2 мм с красным венчиком, они превращаются в мелкие пузырьки.
После того, как пузырьки лопаются, образуются "язвы" с серо-белым налетом. Все проходит через 6-7 дней. Также может быть единичная сыпь на ногах, руках и попе (красные пятна с пузырьками в центре), увеличение шейных лимфоузлов.
Болезнь "рука-нога-рот"
Симптомы: температура до 38,5 (в первые 3 дня), сильная боль в горле и при глотании, отказ от еды. Сыпь: красные пятна с пузырьками в центре, 1-10 мм. Одновременно на кистях, стопах, языке и деснах (могут быть единичные элементы на любом участке тела, у малышей – на ягодицах). Сыпь держится 7-10 дней.
Общие симптомы вирусов Коксаки
Инкубационный период длится от 2 до 10 дней, чаще всего заболевание проявляется на 3-4-й день.
Первым симптомом вируса Коксаки – появление язв и жидких прыщиков. Как правило, они становятся следствием развития инфекции. Местом их локализации обычно выступают ноги и руки ребенка, однако врачи обнаруживают их и в ротовой полости. Впоследствии, с развитием вируса язвы могут появиться по всему телу, но преимущественно они будут располагаться вокруг рта.
Вторым симптомом вируса Коксаки может стать плохое самочувствие. Человек будет плохо спать и есть. Из-за нарывов в ротовой полости родителям будет крайне сложно покормить малыша, поскольку любое соприкосновение с пораженными участками может доставить болевые ощущения. Кроме этого, малыш будет малоподвижен и его интерес к играм и любой другой привычной для него активности резко упадет.
Третий признак вируса Коксаки – температура. Она поднимается буквально за несколько часов и может не снижаться около трех дней. Поскольку этот вирус – инфекционное заболевание, жаропонижающие медикаментозные препараты окажутся бессильными в борьбе против высокой температуры.
Лечение и профилактика вируса Коксаки
Сейчас вакцины от вируса Коксаки, впрочем как и от других энтеровирусов не существует. Единственная профилактика – соблюдение личной гигиены. Поскольку один из путей передачи вируса – воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
Лечение:
- Постельный режим на весь период интоксикации,
- Диету с достаточным количеством жидкости и витаминов,
- Обильное питье,
- В случае выраженной диареи и рвоты – прием дегидратационных растворов.
Также используется ряд лекарственных средств – местные антисептики, антигистаминные препараты и противовоспалительные средства для снижения головной боли и температуры. Сыпь на коже обрабатывается местным антисептиком.
Течение заболевания зависит от вида энтеровируса: для одних типов характерны единичные высыпания, а для других – тяжелое течение с высокой температурой, множественными высыпаниями и продолжительностью до 12 дней с последующим шелушением подошв и ладоней и потерей ногтей через несколько недель после болезни. ⠀
Осложнения вируса Коксаки: нагноение сыпи, обезвоживание, очень редко – менингит, энцефалит, миокардит. ⠀
Диагноз ставится по результатам осмотра, редко требуется проведение мазка из зева, сыпи, кала. Анализ на антитела в острый период болезни малоинформативен.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Прием антивирусных препаратов против герпеса в 10 раз снижает заболеваемость синдромом Альцгеймера. 80 процентов людей старше 40 имеют вирус герпеса и большинство не знают об этом.
Ученые уже секвенировали больше 5500 вирусов, которые могут заразить млекопитающих. Возможно в природе существует еще 320 000.
Эта группа вирусов включает вирусы простого герпеса, вирус ветряной оспы (который вызывает ветряную оспу и опоясывающий лишай), цитомегаловирус и вирус Эпштейна-Барра (который вызывает мононуклеоз). До 90 процентов взрослых были инфицированы вирусом Эпштейна-Барра.
CMV обычно лежит в состоянии покоя и безвреден в организме, но может вызвать инфекции, в том числе вирусную сердечную инфекцию. Вирусы распространяются при контакте с жидкостями организма инфицированного человека. Они также могут передаваться от беременной женщины к плоду во время беременности.
Рапамицин вызывает диабет у мышей. Значит причину диабета стоит искать в нашей иммунной системе. В вирусах?
Дальше будут описаны болезни и следующие вирусы, возможно их вызывающие:
Epstein–Barr virus (EBV), также называемый herpesvirus 4 (HHV-4)
Cytomegalovirus (CMV), также называемый herpesvirus 5 (HHV-5)
Varicella zoster virus (VZV), также называемый herpesvirus 3 (HHV-3)
Herpes simplex virus-1 (HSV-1)
Herpes simplex virus-2 (HSV-2)
Синдром Альцгеймера
СА — это сложное нейродегенативное заболевание ведущее к необратимой потери нейронов, интелектуальных способностей, памяти и способности к рассуждению.
Хроническое воспаление считается причиной хронических заболеваний, включая болезнь Альцгеймера
CMV присутствует в очень высокой доле пациентов с сосудистой деменцией в мозгах(Lin et al., 2002)
Наши находки показывают простой и прямой механизм посредством которого инфекции герпеса вызывают осаждение амилоида головного мозга в качестве защитного ответа в мозге, объясняет один из исследователей Рудольф Танзи из MassGeneral Institute for Neurodegenerative Disease (MIND).
Бета-амилоид в мозге специально обертывает частицы герпеса, чтобы предотвратить их распространение!
Основываясь на прошлых исследованиях, ученые выбрали герпес-симплекс 1 (HSV-1) и герпесвирус 6 (HHV-6) в качестве вероятных претендентов на связь с Альцгеймером — HSV-1 — это вирус, который, кстати, вызывает герпес.
Эксперименты не только показали, что вирусные инфекции приводят к большему количеству отложений бета-амилоида, мышам, разведенным с человекоподобным Aβ, лучше удалось отбить повреждение HSV-1, предполагая, что эти белки (амилоид) действительно являются своего рода мерой контратаки.
Также это соответствует с исследованиями, опубликованными всего несколько недель назад, показавшими более высокие уровни вирусов герпеса в мозгах людей, умерших от болезни Альцгеймера.
Сердечно-сосудистые заболевания
Вирус простого герпеса типа 1 (HSV-1) был признан потенциальным возбудителем сердечно-сосудистых заболеваний. Сообщается, что наличие антител к HSV-1 связано с увеличением риска инфаркта миокарда и ишемической болезни сердца
Предыдущие исследования показали, что люди, у которых был положительный результат теста на CMV подвергаются более высокому риску болезни сердца и это не зависит от других факторов риска.
Все больше доказательств того, что хроническая инфекция связана с атеросклерозом . Специфические организмы, включая герпесвирусы, усиливают атеросклероз у мыши с аполипопротеином E (ApoE)
Тридцать семь процентов исследованных (142 из 381) были CMV-сероположительными. У этих людей был более высокий индекс массы тела (1 кг / м2) и систолическое артериальное давление (3 мм рт. Ст.), но более низкий уровень холестерина ЛПНП (0,2 ммоль / л) при измерении по возрасту, полу, и диабету. Не было различий в значениях C-реактивного белка (CRP), уровней гемоглобина A1C (7%).
Пятьдесят восемь процентов исследованных (220 из 379) были HSV-положительными. У этих людей был более высокий индекс массы тела (2 кг / м2) и систолическое артериальное давление (4 мм рт. Ст. Выше), с поправкой на возраст, пол и диабет. В отличие от CMV, у тех, кто был серопозитивным для HSV, были достоверно выше значения C-реактивного белка.
Кальцификации коронарной артерии и CMV/HSV
CMV-положительные индивиды имели 1.5-кратное отношение шансов на наличие кальцификации по сравнению с серонегативной группой. Аналогичное незначительное соотношение наблюдалось между HSV-положительной серологией и кальцификации.
Результаты также показывают, что предыдущая инфекция CMV может быть связана с увеличением атеросклеротической нагрузки, что оценивается путем исследования кальцификации коронарной артерии. Напротив, не было статистически значимого независимого соотношения между HSV, H pylori, C pneumoniae и сосудистой дисфункцией.
Эти результаты дополняют работу с мышами с дефицитом ApoE, в которой мышиный гаммагерпревирус-682 и мышиный цитомегаловирус3 усиливают атерому, но не HSV-1. И согласуется с клиническими признаками того, что CMV, но не HSV-1, связан с атеросклерозом.
Диабет 2-го типа
Сахарный диабет типа 2 является метаболическим расстройством, характеризующимся высоким уровнем глюкозы в крови из-за недостаточности или резистентности к инсулину.
Исследователи рассмотрели более 500 человек в конце 80-х. Из тех, у кого был CMV, у 17% также был диабет типа 2. Среди тех, у кого никогда не было CMV, только у 8% был диабет.
Bот другое исследование
Среди 1 566 субъектов 206 (13,2%) имели диабет типа 2, а 1360 пациентов были недиабетическими. У пациентов в возрасте старше 65 лет артериальная гипертония и болезнь коронарных артерий чаще встречались у пациентов с диабетом, чем у контрольных (все P
Как бы тщательно ни производился уход кожей, внешние факторы все равно оказывают на нее негативное воздействие. Перепады температуры, слишком сухой либо, наоборот, влажный воздух, химические вещества, бактерии, микроорганизмы – от всего этого страдают в первую очередь руки. Нередкими бывают неприятные высыпания и небольшие водянистые пузырьки, в борьбе с которыми применение обычных косметических кремов не только не приносит облегчения, а, наоборот, усугубляет сложившуюся ситуацию. Поэтому, прежде чем пытаться самостоятельно избавиться от подкожных пузырьков, следует разобраться в причинах их появлений и по возможности подобрать варианты народного лечения и профилактики.

Почему появляются волдыри на руках?
Симптоматика высыпаний на коже рук может проявляться по-разному. Чаще всего на поверхности образуются небольшие прыщики округлой формы, которые заполнены прозрачной жидкостью. Эти пупырышки вызывают дискомфорт во время ручной работы, чешутся и болят.
Среди наиболее распространенных причин высыпаний можно выделить следующие:
- Аллергические реакции – на пищу, некоторые лекарственные препараты, даже на прямые солнечные лучи.
- Механические повреждения – ожоги, раздражения, укусы насекомых.
- Вирусы и заболевания – герпес и ветряная оспа (в народе – ветрянка), коксаки А16, дерматиты.
- Различные патологии кожи.
Вышеупомянутые причины возникновения волдырей на ладонях – далеко не единственные. Но если вы уверены, что высыпания появились именно по данным причинам, то справиться с подкожными пузырьками можно народными средствами и лекарственными препаратами, которые можно свободно приобрести в аптеках.

Способы избавления от водянистых пузырьков в зависимости от источника возникновения
Прежде чем пытаться заниматься самолечением, стоит выяснить источник возникновения высыпаний. Если вы полностью уверены в причинах заболевания, то можно применить некоторые проверенные народные рецепты по избавлению от этого недуга.
- При симптомах аллергии, проявляющихся мелкими зудящими пузырьками, стоит принять антигистаминные препараты. Они не только уберут зуд, но и остановят дальнейшее высыпание.
- При появлении чешущихся прыщиков от укусов насекомых (комаров, мошек, клопов) стоит не только принять антигистаминные лекарства, но и обработать укус противоаллергическими мазями или гелями. Если же место укуса будет быстро распухать и краснеть, стоит незамедлительно обратиться в медицинское учреждение. Так как у некоторых людей, имеющих склонность к аллергии, может возникнуть анафилактический шок, который характеризуется сильной отечностью лица, затруднением дыхания и даже удушьем, требуется срочная специализированная помощь.

- Пузыри, возникшие вследствие термических ожогов, характеризуются сильной ноющей болью. Помочь в данном случае можно лишь одним способом: не нарушая целостность пузыря, забинтовать больное место. Место ожога при правильной обработке заживет спустя полторы-две недели.
- Появление пузырей на коже рук может быть сигналом о заражении инфекционными болезнями, такими как ветрянка, краснуха, корь. Чаще такими заболеваниями болеют дети младшего и школьного возраста, но не исключены и заражения взрослых. В таких случаях лечение заключается в терапии самого заболевания, вызвавшего пузырчатые проявления на коже.
- Дерматиты, от которых могут страдать люди с пониженным иммунитетом, проявляются зудящей сыпью не только на конечностях, но и по всему телу. При диагностировании такого рода заболевания следует пройти курс назначенного дерматологом лечения, включая соблюдение строгой диеты.

Препараты по оказанию первой помощи

Рецепты народной медицины
Народная медицина основана на применении различных травяных настоев и отваров. Помочь справиться с ноющей болью и назойливым зудом при появлении водянистых пузырьков на руках могут ванночки, приготовленные из чистотела и аптечной ромашки.
В кастрюлю с кипятком (2 литра) добавьте по 1 столовой ложке измельченной сухой травы чистотела и аптечной ромашки. Накройте кастрюлю крышкой и сверху положите махровое полотенце. Оставьте содержимое для запаривания на 10-15 минут. После того, как настой немного остынет, опустите в него кисти рук на 7-10 минут. После данной процедуры вытирать кожу не рекомендуется. Лучше всего, если руки обсохнут сами.

Лекарственные средства на основе масла чайного дерева способны избавить от назойливого зуда кожи, уменьшить воспаление и снять опухоль. Рецепт приготовления целебного лосьона довольно прост: достаточно смешать по несколько капель масла чайного дерева и оливкового масла. Аккуратно вотрите в кожу рук свежеприготовленный лосьон и не мочите руки до полного впитывания.
Важно! Данные рецепты применяются лишь в дополнении к основному, назначенному врачом курсу лечения.
В любом случае, стоит помнить, что при появлении единичных высыпаний не стоит откладывать визит в медицинское учреждение, ведь успех лечения во многом зависит от времени начала профилактических мероприятий.
Болезни кожи – это не изолированная патология, которая поражает защитный барьер, а системное проявление нарушения работы внутренних органов и иммунной системы. Они поражают взрослых и детей. Могут длиться годами и привести к инвалидности, или самостоятельно исчезнуть за 2 недели.
Знать распространенные проблемы с кожей – значит иметь возможность вылечить их на ранней стадии и предотвратить тяжелые болезни внутренних органов.
Как определить проблемы с кожей
У вас зудит кожа, она повреждена, покрывается сыпью или странными пятнами? Воспаление кожи, изменение ее рельефа или цвета, появление пятен может возникать из-за инфицирования, механического повреждения и контакта с аллергеном.
Если в последнее время вы заметили изменения кожи, проконсультируйтесь и пройдите осмотр у дерматолога. Большинство патологий кожи не опасны, однако некоторые из них могут сигнализировать о серьезных заболеваниях организма.
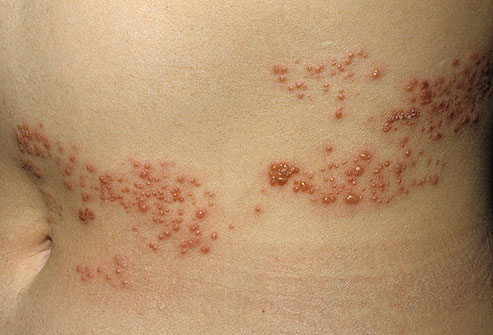
Опоясывающий лишай
Множество выступающих точек превращаются в болезненные волдыри, которые зудят, повышают температуру тела, покалывают и становятся чувствительными к прикосновениям. Опоясывающий герпес появляется в любой области тела, но чаще всего на туловище и ягодицах.
Обострение длится 2 недели, после чего наступает самостоятельное излечение болезни. Недуг уйдет, но некоторые симптомы могут остаться: онемение, боль и зуд. Они могут вас мучать от нескольких месяцев до нескольких лет, вплоть до конца жизни.
Опоясывающий лишай лечится противовирусными препаратами, мазями с глюкокортикоидами, нестероидными противовоспалительными средствами и антидепрессантами.
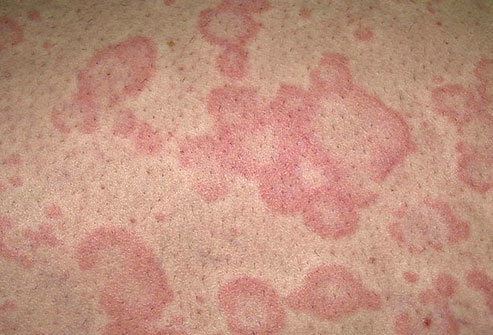
Крапивница
Крапивная сыпь сопровождается появлением приподнятых над кожей бледно-розовых волдырей. Они соединяются между собой, вызывают чувство жжения и сильно зудят. Внешне это похоже на ожог от крапивы. Крапивная сыпь появляется в любой части тела. Длится от нескольких минут, до нескольких дней.
Крапивница появляется в результате контакта организма и аллергенов: антибиотиков, рентген-контрастных веществ, пищи, продуктов жизнедеятельности насекомых или пищевых добавок. Для лечения крапивницы назначаются антигистаминные лекарства и глюкокортикоиды.
Псориаз
Плотные красные пятна на коже, которые покрываются серебристыми или белыми чешуйками – типичный признак псориаза. Недуг поражает всех людей, независимо от пола и возраста, однако чаще всего болезнь возникает в возрасте от 15 до 25 лет. Чешуйки появляются в результате неправильной работы иммунной системы. Псориатические папулы возникают на локтях, коленях, пояснице и коже головы.
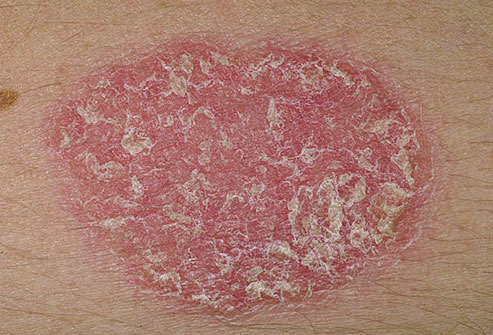
Болезнь лечится антипсориатическими средствами, иммунодепрессантами, фототерапией и психотерапией. Псориаз тяжело поддается терапии: со временем болезнь приобретает хроническое и медленно прогрессирующее течение. Современные лекарства устраняют только симптомы, но не причину. Запущенный псориаз может привести к инвалидности.
Экзема
Экзема – это собирательный термин для нескольких патологий, которые проявляются воспалением, покраснением, зудом и сухостью кожи. Болезнь вызывается раздражителями (например, мылом или кремом), аллергенами и заболеваниями внутренних органов. Экзема появляется на локтях, ладонях и в складках кожи.
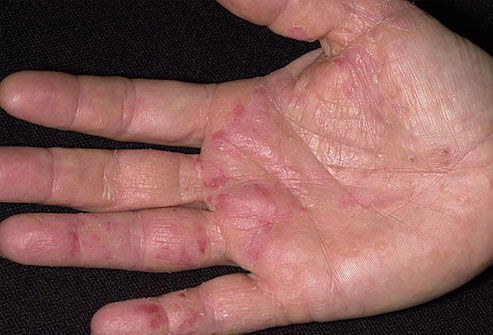
Для лечения экземы используются мази с глюкокортикоидами и антибиотиками, антигистаминные средства и транквилизаторы. Чтобы предотвратить экзему, следует закаливать организм и лечить болезни органов желудочно-кишечного тракта.
Розовые угри
Заболевание характеризуется покраснением и расширением поверхностных сосудов кожи лица, отеком и сыпью. Недуг провоцируется болезнями органов пищеварения, клещами, гормональными нарушениями, ослаблением иммунитета, чрезмерным солнечным облучением и алкоголем.
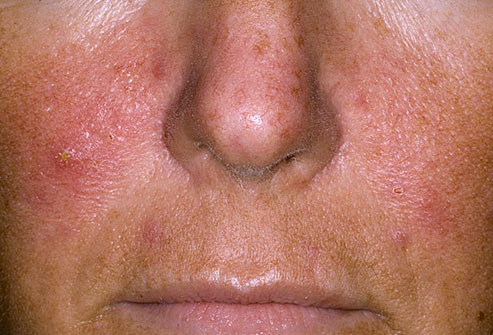
Розацеа располагается на лбу, щеках, носу и подбородке. С прогрессированием болезни утолщается кожа лица, возникают шишки и образуются гнойные прыщи. Розовые угри лечатся лазерной терапией, противомикробными лекарствами и антибиотиками.
Герпес
Вирус простого герпеса образует на губах или носу маленькие болезненные пузырьки с жидкостью. Перед появлением пузырьков возникает зуд, жжение кожи, озноб и общее недомогание. Герпес провоцируется:
- лихорадкой;
- избыточным солнечным облучением;
- психоэмоциональными стрессами;
- гормональными изменениями.
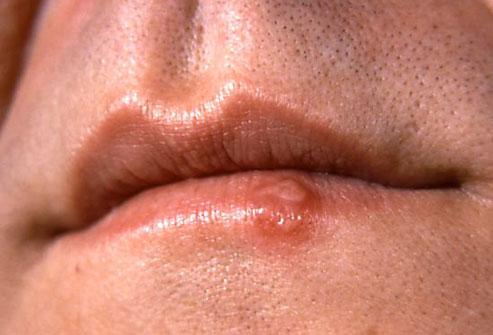
Пока не существует специфического лечения герпеса. Сейчас врачи применяют противовирусные препараты и генотерапию. Если на коже образуются язвы с гноем, которые быстро распространяются по лицу, поднимается температура тела или болят глаза, чувствуете недомогание и сильную головную боль, позвоните своему лечащему врачу. Так вы предупредите осложнения со стороны головного мозга.
Ожоги растений
Контакт с борщевиком, крапивой, пастернаком луговым или лютиком вызывает раздражение кожи, зуд, покраснение и сыпь. Через 12–72 часа после прикосновения возникают болезненные припухлости и волдыри. В среднем симптоматика длится от 1 до 2 недель.
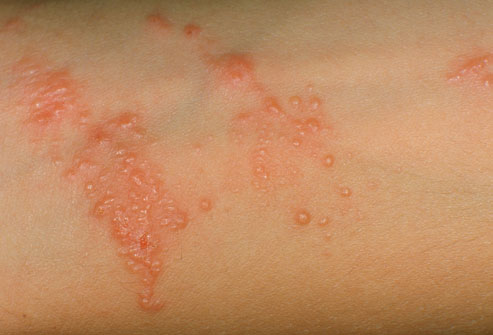
После контакта с предполагаемым опасным растением следует немедленно промыть кожу теплой водой с мылом. После этого закройте поврежденный участок одеждой или забинтуйте его. Это нужно для того, чтобы солнечные лучи не попали на кожу. Если вы обнаружили ожог через 1–2 дня после контакта, обработайте кожу антисептиком и наложите стерильную повязку. Если чувствуете недомогание, повышение температуры или сильную головную боль, обратитесь к своему лечащему врачу.
Раздражение после бритья
После бритья острый край волоска может скрутиться и врасти в кожу. Это вызывает боль, раздражение, прыщи и иногда шрамы. Чтобы не дать волосам врасти и повредить кожу, перед бритьем примите теплый или горячий душ. В процессе бриться ведите лезвие по направлению роста волос и не оттягивайте кожу, пока проводите бритву. Для более мягкого контакта лезвия и кожи используйте пену или крем для бритья. После окончания процедуры смойте пену холодной водой и нанесите увлажняющий крем.
Папилломы
Это маленькие сосочки телесного или слегка затемненного цвета, которые крепятся ножкой и свисают с кожи. Появляются на спине, под грудью и на груди, в области подмышечных впадин, в паху. Папилломы чаще всего возникают у женщин среднего и пожилого возраста.
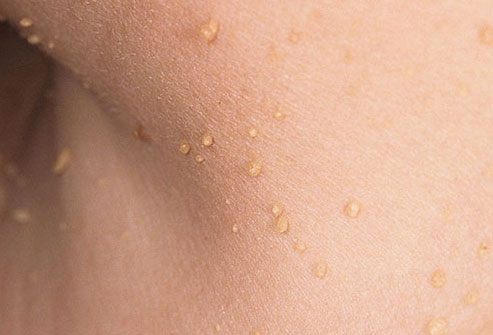
Образования на коже не опасны и несут только косметический дефект (в отличие от папиллом слизистой оболочки носа, глотки, гортани, мочевого пузыря). Они не болят и не воспаляются. Если вы хотите избавиться от папиллом, обратитесь к врачу. Он удалит сосочки при помощи малоинвазивных методов хирургии.
Прыщи
Когда кожа избыточно выделяет кожное сало, закупориваются поры. Участок кожи воспаляется и на его месте образуется прыщ. Акне провоцируются психоэмоциональными стрессами, повышенной влажностью, менструациями и болезнями органов пищеварения.
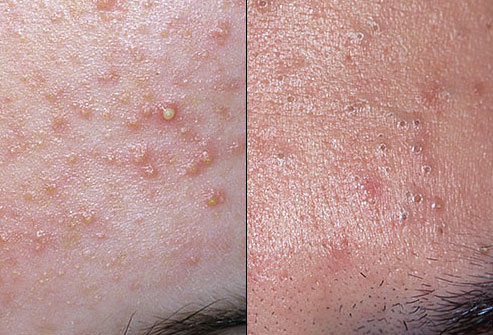
Прыщи могут образовываться на лице, груди и спине – в местах с наибольшим количеством сальных желез. Если давить прыщи, на их месте инфицируется кожа и могут образоваться шрамы. Чтобы предупредить акне, держите наиболее жирные участки кожи в чистоте при помощи мыла.
Грибок стопы
Грибковая инфекция стопы отслаивает верхние слои кожи, вызывает покраснение, зуд и чувство жжения. Патология осложняется волдырями и воспалением. Это заразная болезнь, которая передается через прямой контакт. Например, вы используете общие тапочки в бассейне или сауне. Чтобы предотвратить грибковую инфекцию, всегда берите свою обувь в общественные места.
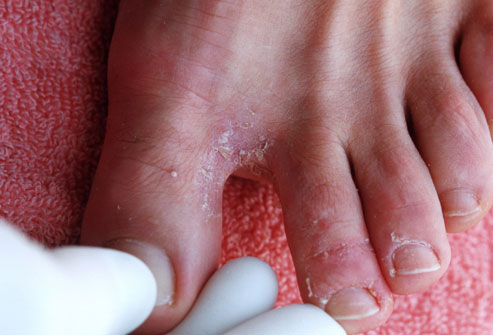
Грибок стопы лечится противогрибковыми средствами. Так как возникает зуд, частыми расчесами вы можете повредить кожу: на ней образуются микротрещины и ранки. Это может осложниться вторичной бактериальной инфекцией. В таком случае врач назначит антибиотики. В период лечения держите ноги в сухости и чистоте. Для этого используйте дезодоранты для стоп и мыло.
Родинки
Появляются до 20 лет жизни на любой части тела. Родинки (невусы) окрашены в черный или коричневый цвет. Возникают по одной или сливаются в группы. Со временем текстура родинок меняется: могут приподниматься над поверхностью кожи или меняться в цвете. Размеры родинок варьируют от 0.5 мм до 1 см в диаметре.
Причины развития родинок:
- наследственная предрасположенность;
- долгое пребывание под солнцем;
- гормональные сдвиги;
- высокая доза ионизирующего излучения.
Чтобы контролировать изменения родинок, раз в год проходите осмотр у врача. Если заметили, что у родинки неровные края или она часто меняет цвет, кровоточит или зудит, немедленно обратитесь к врачу. Так вы предупредите меланому – опасное злокачественное новообразование кожи.
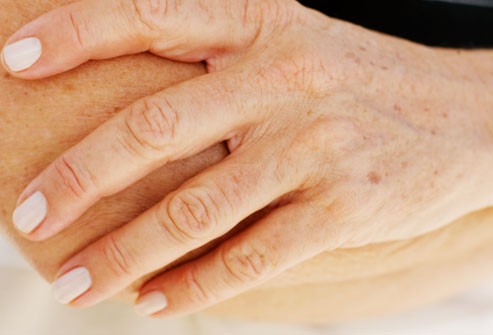
Возрастные пятна
Хоть эти пятна и возникают с возрастом, они не вызваны старением. Они образуются, если слишком долго пребывать на солнце и не использовать защитные крема. Пигментные пятна появляются на руках, внешней стороне ладони и лице. Чтобы избавиться от них, используйте отбеливающие средства для кожи или пилинг. Возрастные пятна можно легко спутать с меланомой – раком кожи. Чтобы исключить рак, пройдите осмотр у врача.
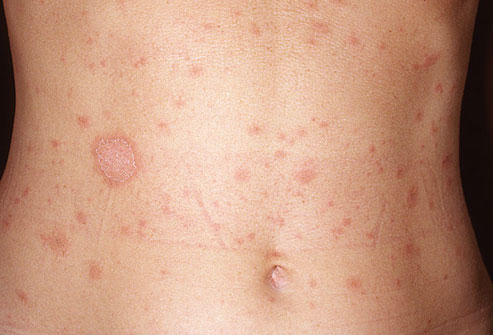
Розовый лишай
Чаще всего страдают люди от 10 до 35 лет. Недуг начинается безобидно: на теле возникает одна папула розового цвета диаметром 2 см. Это материнская бляшка, центральная часть которой приобретает желтый оттенок. Она сморщивается и шелушится. Спустя несколько дней после первой папулы на теле появляется множество зудящих овальных розовых пятен диаметром от 0.5 до 1 см. Это не заразная болезнь: она возникает из-за ослабления иммунитета. Через 2 месяца лишай излечивается самостоятельно.
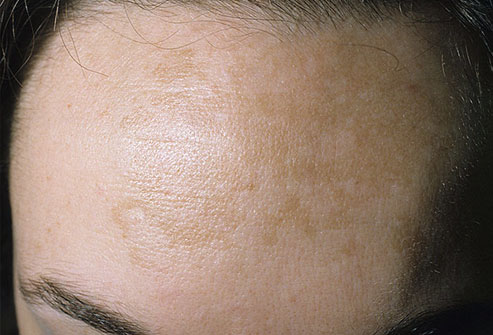
Мелазма
Бородавки
Это новообразования кожи, которые возникают из-за инфицирования вирусом папилломы после прямого контакта с больным. У здорового человека иммунитет сдерживает развитие вируса. Однако при его ослаблении инфекция активируется.
Бородавки возникают у людей всех возрастов. Они имеют вид сухих ограниченных возвышений с неровными краями. Их размеры варьируются от булавочной головки до вишни. Бородавки возникают по одной или сливаются в группы. Подошвенные бородавки появляются в местах трения стопы и обуви. Люди, которые страдают чрезмерной потливостью, имеют выше шанс развития бородавки.
Эти образования безвредны, но могут мешать ходить или выполнять ручную работу. Если они снижают качество жизни или трудоспособность, обратитесь к врачу. Он назначит препараты на основе салициловой и трихлоруксусной кислоты, или удалит новообразование малоинвазивными методами – электрокоагуляцией или криодеструкцией.
Себорейный кератоз
Это доброкачественная опухоль кожи. Себорейные кератомы возникают в любой части тела, кроме подошв и ладоней. 80% случаев болезни приходится на людей старше 50 лет. Себорейный кератоз проявляется желто-коричневыми пятнами, которые со временем темнеют и трансформируются в выпуклые бляшки. Диаметр кератом варьирует от 2–3 мм до нескольких см.
Недуг провоцируются чрезмерным солнечным облучением, наследственной предрасположенностью, вирусом папилломы человека и дефектами иммунной системы.
Себорейный кератоз лечится малоинвазивными методами: электрокоагуляцией, криодеструкцией, кюретажем или лазерным удалением.
Читайте также:



