![]()
|
Зульфия Равильевна Галимова – врач-терапевт, врач высшей категории
- Расскажите, пожалуйста, что представляет собой заболевание корь?
- Корь – это острое инфекционное вирусное заболевание с очень высоким уровнем заразности, которое характеризуется высокой температурой (до 40,5°C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулёзной сыпью кожных покровов, общей интоксикацией. Корь относится к классическим детским капельным инфекциям - у взрослых регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Корь относится к высококонтангиозным заболеваниям. До введения противокоревой вакцины в 1963 году и широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2–3 года, ежегодно насчитывалось 2,6 миллиона случаев смерти от кори.
- Насколько распространено данное заболевание в России и в мире?
- Несмотря на успехи в борьбе с корью, в последние годы вспышки инфекции все чаще фиксируются в европейских странах. В 2017 году в перечень государств-лидеров по заболеваемости корью вошли Румыния (4,8 тысячи случаев) и Италия (4,9 тысячи). Значительный рост заболеваемости наблюдается в Украине — на конец 2017 года речь шла о 3,3 тысячи человек. Таджикистан с 685 случаями попал в один ряд с Германией (950), Францией (433) и Бельгией (368). Эти показатели в среднем в 3 раза выше, чем в 2016 году.
В подавляющем большинстве случаев заболевшие не были привиты. Так, в Украине охват плановой иммунизации детей составил менее половины от необходимого числа. Еще с 2015 года эта страна входит в десятку государств с наименьшим охватом иммунизации от таких детских инфекционных болезней, как дифтерия, коклюш и корь. Массовые отказы от вакцинации наблюдаются и в пострадавших европейских странах. Именно это, по мнению экспертов, и стало основной причиной возвращения кори.
На фоне распространяющейся по странам Европы инфекции выделяется Беларусь. В последние годы регистрируются единичные завозные случаи кори, а пострадавшими являются туристы, побывавшие в соседних европейских государствах. Объяснение этому очень простое: по словам экспертов, охват вакцинации от кори в стране составляет 98%. ВОЗ считает достаточным для полноценной защиты от вируса вакцинацию 95% взрослых людей и 97% детей.
Последние годы стали переломными и для России. Казалось, корь повержена и заболеваемость под относительным контролем, но с 2011 года отмечается рост заболеваемостью корью. По сообщению Минздрава России, за 2018 год заболело 2538 человек, что в 20 раз больше, чем низший показатель 2010 года. По данным ВОЗ в России в 2018 году свыше 7 тысяч случаев диагностированной кори (в 2-3 раза выше пиков 2013—2014 годов) и 2125 лабораторно подтвержденных случаев (немногим менее, чем в 2013—2014 годах).
Основными причинами того, что инфекция набирает силу, являются:
- Снижение популяционного иммунитета - в обществе появилось слишком много людей, не защищенных от этой инфекции. Именно они становятся первыми жертвами болезни и источникам инфекции для окружающих.
- Массовый отказ родителей от иммунизации детей. Не секрет, что антипрививочное движение усилило свои позиции за последние годы. Мы только начинаем видеть результаты этих процессов.
- Слишком позднее выявление пациентов с корью. Люди не спешат обращаться за помощью до появления характерной сыпи. В результате корь с ее потрясающе высокой контагиозностью быстро распространяется, приводя к новым жертвам.
- Рост числа случаев завозной кори из бывших союзных республик. Политика по привлечению мигрантов из соседних стран, где давно не поддерживается массовая вакцинация против кори, должна сочетаться со строгим медицинским контролем людей, въезжающих в Россию. Пока же она приводит лишь к росту рисков возникновения новых вспышек заболевания.
- Что вызывает корь? Каковы факторы риска?
- Возбудителем кори является РНК-вирус рода морбилливирусов семейства парамиксовирусов. Вирус остается активным в воздухе и на поверхностях до 2 часов, он малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами). Есть гипотеза о происхождении вируса кори от вируса чумы крупного рогатого скота в период возникновения животноводства.
Несмотря на нестойкость к воздействию внешней среды, известны случаи распространения вируса на значительные расстояния с потоком воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании. Ослабленные штаммы вируса используются для производства живой противокоревой вакцины. Передается вирус воздушно-капельным путем, выделяясь во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Корь является одной из самых заразных болезней в мире, контагиозность составляет 90 %, т.е. каждый больной заражает 9 из 10 контактировавших с ним неиммунных к кори людей.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 4 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Факторы, которые могут увеличить риск заражения корью включают в себя:
- Неправильная вакцинация или ее отсутствие;
- Жизнь в стесненных и/или антисанитарных условиях;
- Поездка в неразвитые страны, где корь является распространенным заболеванием;
- Сезон: зима и весна;
- Ослабленная иммунная система, даже после вакцинации.
Стойкий пожизненный иммунитет формируется в том случае, если человек переболел корью.
- Насколько эффективна вакцинация?
Сегодня вакцинация против кори входит в Национальный календарь прививок. Дети получают две дозы препарата — в возрасте 1 года и 6 лет в составе комбинированной вакцины против кори, краснухи и паротита. Считается, что до первой прививки у ребенка в крови еще есть антитела к вирусу кори, полученные от матери. Однако в последнее время доказано, что эти антитела имеются только в том случае, если мать переболела корью или была привита двумя дозами вакцины. В противном случае малыш может оказаться незащищенным до прохождения первой вакцинации.
Если ребенок не был привит в детстве или получил только одну дозу вакцины, он может быть вакцинирован в возрасте 15-17 лет. Если взрослый до 65 лет не прививался, не помнит о таком факте в своей жизни или был привит однократно, он также может получить прививку. Чаще советуют всем людям, родившимся до 2000 года, пройти ревакцинацию против кори. Раньше дети получали только одну дозу вакцины, так что у тех, чье детство пришлось на прошлый век, иммунитета уже нет.
Об эффективности вакцинации свидетельствует тот факт, что от 80% до 98% случаев кори приходятся на невакцинированных людей или тех, кто не смог предоставить информацию о своих прививках. А это значит, что вакцинация защищает от заражения, как минимум, подавляющую часть привитых людей. Кроме того, даже если привитый человек и заболеет, он перенесет инфекцию в легкой форме, и у него намного меньше шансов получить какое-нибудь серьезное осложнение.
- Кто находится в группе высокого риска? Кто наиболее часто заболевает?
- Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
- Какие симптомы характерны для заболевания?
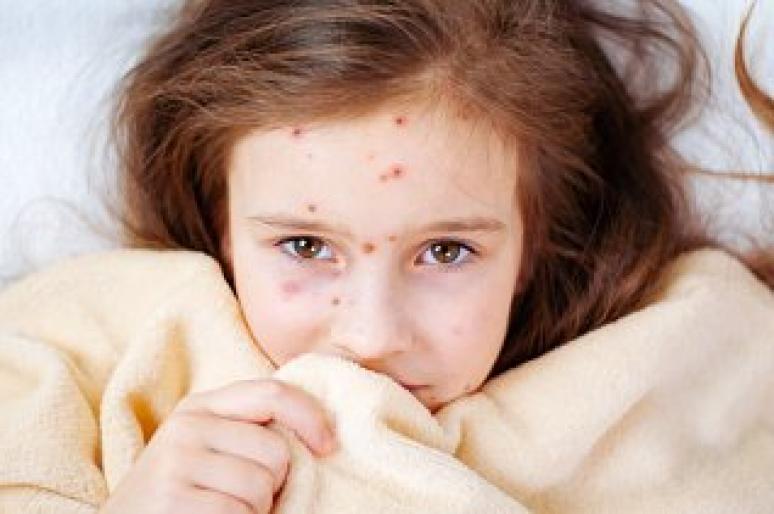
Симптомы кори развиваются периодами. Начало напоминает ОРВИ — повышение температуры выше 38 градусов, сильная головная боль, кашель и насморк. Очень часто поражаются глаза — присутствует слезотечение, конъюнктивит, светобоязнь. Эти начальные симптомы кори в виде общей интоксикации сохраняются чаще всего 2-3 дня, однако могут иногда затягиваться до 5-6 дней.
Для кори типичным также являются специфические пятна на слизистой рта и щёк — белого цвета узелки, которые окружает покраснение, а иногда это просто красные пятнышки, достаточно мелкие. С появлением этих симптомов происходит новый скачок температуры. В это время могут быть увеличены шейные лимфоузлы, а также поражаться лимфатические узлы брыжейки и аппендикса, что проявляет себя болью в животе. Когда заканчивается период интоксикации, наступает период высыпаний продолжительностью около 3-4 дней. Для него также характерна поэтапность: в начале сыпь можно обнаружить за ушами, затем - на переносице и всём лице. Далее высыпания словно сползают на шею, верхнюю часть груди, туловище, руки, а затем ноги. Мелкие пятнышки сливаются в большие. Такая последовательная симптоматика высыпаний очень важна для диагностики кори. Когда элементы сыпи начинают исчезновение, остаётся пигментация, часто с шелушением. Период пигментации продолжается 1-1,5 недели.
Если корью заболевает человек, который ранее был привит от неё, то симптомы могут быть иными. В этом случае удлиняется инкубационный период, а также период интоксикации, т.к. высыпания будут присутствовать на теле менее продолжительное время. Также могут отсутствовать специфические пятна во рту, а сыпь проявиться только отдельными элементами. В этом случае осложнения не возникают. Вообще тяжесть кори можно оценивать по выраженности и интенсивности симптомов в виде высыпаний. Это важно для того, чтобы вовремя начать профилактику осложнений. Чем тяжелее протекает корь, тем больше сыпи на теле и пятна более склонны к слиянию между собой.
У взрослых корь чаще встречается у молодых людей, не болевших корью раньше и, как правило, не привитых противокоревой вакциной. Протекает тяжело, часто с коревой пневмонией и бактериальными осложнениями.
- Каковы правила поведения в семье при обнаружении кори у родственника? Как обеспечить безопасность других членов семьи?
- Чтобы не заболеть корью, специалистами предлагается неспецифическая и специфическая профилактика. Неспецифическая профилактика кори лежит на плечах врачей и самих больных (и их близких). Во-первых, необходимо раннее выявление заболевания. Во-вторых, проводится изоляция заболевших и мероприятия среди тех, кто с ними контактировал. Больным запрещено контактировать с обществом на период с начала проявления симптомов до 5-го дня развития сыпи на коже. Если развиваются осложнения в виде пневмонии, то срок изоляции удлиняется до 10 дней. Помещения, где находился больной, необходимо подвергнуть УФО и 30-45 минутному проветриванию.
Дети, перенёсшие корь в прошлом или получившие вакцинопрофилактику живой коревой вакциной в полном объёме, не изолируются после контакта с заболевшим. При контакте непривитых лиц с больным нужно успеть в течение 3-5 дней провести пассивную иммунизацию с помощью противокоревого гамма-глобулина. Дети, контактировавшие с заболевшим корью, но гамма-глобулинопрофилактику так и не получившие, изолируются на 17 дней. Те, кто получил гамма-глобулин, по действующим инструкциям изолируются на 21 день.
- Каков стандарт лечения? Обязательна ли госпитализация?
- Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
Госпитализация показана при тяжелом течении с наличием осложнений и выраженной дегидратации.
- Каковы правила поведения после выздоровления?
- После перенесенного заболевания сохраняется стойкий иммунитет. Каких-либо особых правил поведения на сегодняшний день не разработано.
справочника
Инфекционные болезни, фармакотерапия
Корь – антропонозная вирусная острая инфекционная болезнь с воздушно-капельным путем передачи возбудителя. Характеризуется лихорадкой, интоксикацией, этапным высыпанием пятнисто-папулезной сыпи, энантемой, катаральными явлениями со стороны конъюнктивы, носоглотки и верхних дыхательных путей.
Подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960). Корь в прошлом иногда называли коревой краснухой, однако этот термин вносит путаницу, поскольку его ошибочно использовали и для обозначения краснухи. Корь наиболее тяжело протекает у истощенных и ослабленных детей и в развивающихся странах до сих пор остается частой причиной детской смертности.
Корь вызывается РНК-содержащим вирусом из семейства парамиксовирусов (Paramyxoviridae), к которому также относят вирусы инфекционного паротита (свинки), чумки собак и чумы рогатого скота. Наиболее важные антигены – гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 °С. При комнатной температуре сохраняет активность около 1-2 сут., при низкой температуре – в течение нескольких недель. Оптимальная температура для сохранения вируса – (-15)-(-20) °С.
Проникновение вируса в организм человека происходит через слизистую оболочку верхних дыхательных путей, и далее с током крови (первичная виремия) вирус попадает в ретикулоэндотелиальную систему (лимфатические узлы) и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная (вторичная) виремия, с которой связано начало катаральных симптомов заболевания. Вирус кори подавляет деятельность иммунной системы (возможно непосредственное поражение Т-лимфоцитов), происходит снижение иммунитета и, как следствие, развитие тяжелых вторичных бактериальных осложнений с преимущественной локализацией процессов в органах дыхания. Специфический воспалительный очаговый процесс с аллергической реакцией, дистрофией эпителия, увеличением проницаемости сосудов, периваскулярной инфильтрацией и отёком лежит в основе формирования коревой энантемы, пятен Филатова-Коплика-Бельского на слизистой оболочке щёк и губ, а позже – и экзантемы.
ММикроскопическая картина: слизистая дыхательных путей – отек, полнокровие сосудов, очаги некроза, участки метаплазии эпителия, очаговая лимфогистиоцитарная инфильтрация в подслизистом слое. Ретикулоэндотелиальная система – клетки Warthin-Finkeldey. Кожа – изменения в сосочковом слое в виде отека, полнокровия сосудов, кровоизлияний с периваскулярной лимфогистиоцитарной инфильтрацией, фокусы некроза в эпидермисе.
Инкубационный период продолжается 7-14 дней, обычно около 10 суток.
Цикличность течения заболевания в типичной форме позволяет выделить три последовательных периода клинических проявлений кори:
• катаральный период;
• период высыпания;
• период реконвалесценции.
Катаральный период начинается остро. С первых дней болезни отмечают насморк с обильными слизистыми, иногда слизисто-гнойными выделениями, повышение температуры (при тяжёлых формах она достигает 39-40 °С). Примерно через 12 часов отмечается выраженное покраснение и раздражение слизистой оболочки глаз; развивается светобоязнь; к концу первых суток появляются признаки катарального воспаления слизистых верхних дыхательных путей (насморк, саднящий кашель). Признаки интоксикации у взрослых больных выражены значительно больше, чем у детей. Примерно через 2-4 дня после первых симптомов болезни на слизистой оболочке щек (напротив коренных зубов) возникают мелкие, с маковое зерно, беловатые высыпания (пятна Филатова-Коплика-Бельского) – патогномоничный симптом для кори. Через 1-2 дня (3-5-й день болезни) внезапно появляется сыпь, соответствует периоду высыпания. Сначала она обнаруживается за ушами и на лбу, затем быстро распространяется ниже – на лицо, шею, тело и конечности. Характерно появление яркой пятнисто-папулёзной экзантемы, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними. У взрослых сыпь бывает обильнее, чем у детей, она крупнопятнисто-папулёзная, часто сливная, при более тяжёлом течении заболевания возможно появление геморрагических элементов. В период максимального высыпания, через 2-3 дня после появления сыпи, температура может подниматься до 40,5°. Сыпь сохраняется 4-7 дней, а затем постепенно исчезает в том же порядке, как и появляется. На месте сыпи остаются участки коричневатой пигментации, которая держится 7-10 дней (период реконвалесценции).
Диагностические ошибки в периоде высыпания чаще бывают при атипичном течении (митигированная корь, корь со злокачественным течением – гипертоксическая, геморрагическая).
Митигированная корь наблюдается у лиц, получивших противокоревой гамма-глобулин или, в отдельных случаях, у привитых, но утративших иммунитет. Заболевание характеризуется легкими катаральными явлениями, пятна Филатова могут отсутствовать, температура нормальная или субфебрильная, сыпь необильная, неяркая.
Геморрагическая форма отличается тяжелой общей интоксикацией и сопровождается явлениями геморрагического диатеза: множественными кровоизлияниями в кожу, слизистые оболочки, кровавый стул, гематурия. Эта форма может быстро закончиться летальным исходом.
Гипертоксическая форма кори характеризуется гипертермией, токсикозом, острой сердечно-сосудистой недостаточностью, менингоэнцефалитическими явлениями.
Также к атипичным формам заболевания относится абортивная корь. Начинается как типичная форма, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры тела наблюдают обычно только в первый день высыпаний.
Смертность при неосложненных формах кори невысока, однако осложнения бывают часто и могут протекать в тяжелой форме. По частоте они располагаются в следующем порядке:
• воспаление среднего уха (отит);
• мастоидит (воспаление сосцевидного отростка височной кости);
• бронхопневмония;
• воспаление шейных лимфоузлов;
• ларингит;
• энцефалит.
При не осложненных формах – благоприятный. При развитии энцефалита – всегда серьезный.
• Клинический
В катаральной стадии диагноз кори основывается на наличии типичного комплекса явлений: лихорадка (до 38-39 °С), конъюнктивит со слезотечением и светобоязнью, одутловатость лица, пятнистая энантема на слизистой оболочке неба, обнаружение пятен Филатова-Коплика. В период разгара развитие экзантемы, упрощает постановку диагноза.
• Дополнительные методы обследования
В ОАК при неосложнённой кори отмечают лейкопению или нормоцитоз, сдвиг лейкоцитарной формулы влево, лимфоцитоз, появление плазматических клеток, увеличение СОЭ. У взрослых возможны нейтрофилия, лимфопения и анэозинофилия. Используются серологические реакции: РПГА, РН, РСК, РТГА. Диагностическим считается нарастание титра антител в 4 раза и более в парных сыворотках, взятых с интервалом в 2 нед.
Дифференциальный диагноз
В ряде случаев корь приходится дифференцировать с краснухой, скарлатиной, гриппом и другими ОРЗ, менингококкемией, инфекционным мононуклеозом, лекарственными сыпями и другими заболеваниями.
Специфическое лечение отсутствует, поэтому проводится симптоматическая терапия. Больного необходимо изолировать от окружающих (в особенности от детей). Рекомендуются постельный режим и жидкая пища. Тяжелое же течение, осложнения требуют терапии в инфекционных стационарах. Госпитализируют больных корью также и по эпидемиологическим показаниями (казармы, общежития и т.д.).
Противокоревой гамма-глобулин эффективен при введении в первую половину инкубационного периода. Лечение неосложненной кори – это борьба с интоксикацией и воспалительными изменениями дыхательных путей и глаз. Также назначают антигистаминные и симптоматические препараты. Существуют сообщения о позитивном эффекте интерферона (лейкинферона) при назначении в ранние сроки болезни взрослым больным. В некоторых случаях, при тяжёлом и осложнённом течении кори, возможно назначение антибиотиков. При коревом энцефалите необходимо применять большие дозы преднизолона под прикрытием антибактериальных препаратов. Для предупреждения вторичных бактериальных инфекций назначают антибиотики.
![]()
Статья от врача инфекциониста,
к.мед.н., Татьяны Кирсановой, Машиной мамы.
В инфекционных заболеваниях есть два понятия профилактики: неспецифическая и специфическая.
2) в дом, где есть маленькие дети, думаю, на некоторое время не стоит приглашать друзей/подруг, а уж тем более, если они пришли больные чем либо.
3) еще никто не отменял правил гигиены, не стоит забывать проветривать жилище и делать влажную уборку с дезинфицирующими средствами
Правилами неспецифической профилактики, описанными выше (ограничить походы в потенциально опасные места, карантинные мероприятия, влажная уборка и пр. ), не стоит пренебрегать, но надо помнить, что она не очень-то и эффективна. Согласитесь, не посещать общественных мест мы не сможем (работу никто не отменял, за продуктами надо сходить), мы не можем знать, когда и с кем контактируем в общественном транспорте и т.д. Поэтому неспецифическая профилактика, это, конечно же, хорошо, но даже 80-90% эффективной она не будет никогда.
А теперь про специфическую профилактику. Это только ВАКЦИНАЦИЯ.
Если ребенок не привит, хотя ему по возрасту давно пора было? Как можно раньше делаем все, чтобы привить (обращаемся к своему врачу и прививаемся). То есть если ребенок старше года – бежим к врачу и делаем первую прививку; если в год прививку в свое время сделали, а сейчас он старше 6-ти лет, тоже бежим к врачу, чтобы как можно раньше сделать вторую прививку.
И напоследок. Не забываем про ЭКСТРЕННУЮ ПРОФИЛАКТИКУ!
Если Вы все-таки не успели привиться вовремя или решили не прививаться (авось пронесет), а с больным корью контакт все же произошел, то у Вас есть 72 часа (три дня) на проведение этой самой экстренной профилактики. Но чем раньше, тем лучше. В течение этого времени Вам можно ввести либо обычную вакцину против кори или противокоревой гамма-глобулин. Что именно вводить решается индивидуально в каждом случае. Если Вам введение вакцины не противопоказано (нет тяжелых иммунодефицитных состояний, Вы точно не беременны и на ближайшие 3 месяца ее не планировали, а в случае с ребенком он уже достиг 9-тимесячного возраста), то можно вводить вакцину. Про проведение экстренной (постконтактной вакцинации я уже писала в одной из своих прошлых статей про виды вакцинации и повторяться не буду, читайте там). Если же вакцину вводить противопоказано, то можно ввести противокоревой гамма-глобулин. Этот п репарат содержит синтезированные белки крови человека, в которых уже есть антитела к вирусу кори . После его введения формируется пассивный иммунитет и уменьшается риск заражения заболеванием. Обратите внимание, что этот иммунитет, в отличие от иммунитета после вакцинации, действует очень короткое время, всего 2 месяца, по истечению чего Вы снова безоружны перед вирусом кори! Преимущество же гамма-глобулина только лишь в том, что для его введения противопоказаний гораздо меньше, чем для живой противокоревой вакцины, его можно (в отличие от вакцины) вводить детям с 3-х месяцев жизни, беременным и людям с иммунодефицитами . Осторожность в его применении стоит только проявить при наличии в прошлом тяжелых аллергических реакций на введение препаратов крови; л юдям, страдающим тяжелыми аллергическими заболеваниями, препарат вводится на фоне приема антигистаминных средств, а тем, у кого есть системные иммунопатологиче ские заболевания, можно вводить препарат только на фоне соответствующей терапии основного заболевания.
Ну что ж, теперь Вы имеете всю необходимую информацию, что нужно делать, чтобы свести заболевание корью до минимума в нынешней не совсем благополучной ситуации. Одни меры профилактики не очень надежны, другие надежнее, каким из них Вы отдадите предпочтение – как всегда, решать только Вам. Ну а подробнее про саму корь и вакцину против нее мы с Вами обсудим в следующей статье))))
Будьте здоровы и пусть корь минует Вашу семью!
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции