Фурункул у ребенка герпес на
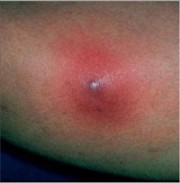
С этим заболеванием сталкивались многие — на коже внезапно появляется болезненный прыщик, который день ото дня увеличивается в размерах, потом вскрывается, оставляя после себя изъязвленную поверхность и рубчик.
Иногда процесс сопровождается повышением температуры. В народе это образование зовется чиреем, а врачи предпочитают официальное название — фурункул.
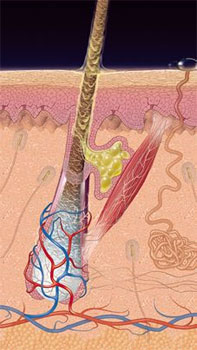
В норме иммунная система обеспечивает защиту от такого внедрения (на поверхности кожи имеются специальные антитела, а поврежденный эпителий способен быстро восстанавливаться). Однако при ослаблении иммунитета бактерии могут размножаться в устье волосяного фолликула, что приводит к его воспалению с образованием большого количества гноя. В результате на коже появляется покраснение, затем — болезненный конусовидный бугорок, который увеличивается в размерах в течение нескольких дней.
Еще через некоторое время бугорок вскрывается и на поврежденном участке можно разглядеть отторгающийся волосяной стержень, окруженный гноем, — фрагменты нормального содержимого фолликула. Фурункул опорожняется и на месте зажившей язвы остается маленький след-рубчик.
Не стоит путать фурункул с проявлениями угревой сыпи: угри — это воспаление сальных желез, в протоки которых попадает грязь с поверхности кожи. Такой процесс характерен для подросткового возраста, когда вследствие повышенной выработки кожного сала и недостаточной очистки кожи происходит закупорка пор. Угри, как известно, проходят бесследно и не вызывают значимых болевых ощущений. Фурункул же может появиться у людей любого возраста, а его лечение часто требует медицинской помощи.
Фурункулы образуются не только на лице, но и на шее, затылке, плечах, спине и ягодицах. Теоретически — любой участок кожи, где есть волосы (а нет их только на ладонях и подошвах стоп) может быть поражен ими. Состояние, при котором у человека появляются одновременно несколько фурункулах, называют фурункулезом. Это — признак серьезных неполадок в иммунной системе и повод обратиться к врачу в обязательном порядке: как для лечения самого заболевания, так и для диагностики причины, его вызвавшей. Так во взрослом возрасте у людей с внезапно начавшемся фурункулезом чаще всего диагностируют скрыто протекающий сахарный диабет.
Как лечить фурункул
Запомните — воспалительные образования на коже лица не всегда безобидны!
Что же касается фурункулов, локализующихся в области носогубного треугольника, то лечить их нужно только в условиях стационара под постоянным наблюдением врача: это позволит вовремя заметить ухудшение самочувствия больного и принять все необходимые меры по предотвращению осложнений. А в ожидании госпитализации (еще раз повторяю, это — необходимость!) стоит избегать лишних сокращений лицевых мышц и мышц нижней челюсти (для уменьшения циркуляции крови в пораженной области) — а, значит, поменьше разговаривать и питаться жидкой пищей.
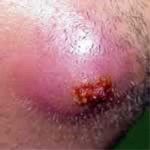
Лечение неосложненного фурункула заключается в обработке пораженного участка кожи 70% раствором этилового спирта, 2%-ным спиртовым раствором салициловой кислоты или раствором бриллиантовой зелени. При лечении фурункулов в стационаре применяют обкалывание пораженной области растворами антибиотиков с новокаином или электрофорез антибиотиков.
В тяжелых случаях, под местной анестезией производят вскрытие фурункула с последующим удалением гнойно-некротических масс. Затем рану обрабатывают растворами антисептиков и накладывают повязку с антибактериальной мазью (тетрациклиновой, эритромициновой, гентамициновой, синтомициновой).
После очищения раны от гноя больному назначают физиотерапевтические процедуры: УФ-облучение, УВЧ-терапию и другие. Рекомендуются и общие мероприятия по повышению иммунитета: лечение хронических заболеваний, введение в рацион большего количества витаминов, уменьшение физических нагрузок и здоровый сон. Имейте в виду, что наличие фурункула — разумный повод взять больничный и несколько дней провести дома, вне сквозняков и стрессов, связанных с перенапряжением на работе.
Поликлиника
27-4-04;
29-2-26
Врачебная амбулатория
с.Платоновка
25-3-53
Врачебная амбулатория с.Верхнеспасское
61-2-43
Врачебная амбулатория с.Нижнеспасское
68-1-51
Врачебная амбулатория
с.Саюкино
67-5-28
Врачебная амбулатория
п. им.2-й Пятилетки
67-2-25
Детская поликлиника
28-8-70;
28-8-67
Стоматология
27-3-04
Женская консультация
27-4-43



На нашем сайте вы можете оценить качество условий оказания медицинских услуг нашего учреждения заполнив анкету (анонимно).



Фурункул носа, внутри и снаружи: как лечить, почему появляется

Фурункулез – воспаление волосяной сумки или сальной железы носа. Оно связано с инфицированием и часто переходит в гнойно-некротический процесс. Без врачебного вмешательства фурункул в носу может привести к ряду осложнений, сепсису, тромбозу и даже летальному исходу.
Причины заболевания
Вообще стафилококки и стрептококки относятся к представителям нормальной микрофлоры кожи и слизистых оболочек. Инфицирование происходит только при наличии ряда сопутствующих факторов.
При понижении иммунитета бактерии вызывают нагноение. Они чаще всего заносятся руками в поры (а через них в сальные железы) кожи и волосяные сумки слизистой носа.
Дополнительными факторами развития заболевания служат:
- Сахарный диабет.
- Гиповитаминоз.
- Общее ослабление организма (например, в результате длительной болезни, простуды, ОРВИ) в детском возрасте.
- Техногенное загрязнение воздуха.
- Гормональный дисбаланс.
- Глистная инвазия.
Как происходит развитие фурункулеза?
Без лечения заболевание протекает в несколько стадии с постоянно учащающимися рецидивами. Избавиться от него без соответствующего лечения довольно сложно.
Первая стадия (легкая степень протекания)
На этой стадии больные могут наблюдать у себя следующие симптомы:
- В зоне поражения ощущается боль, чесание.
- Количество формирующихся фурункулов – 1-3.
- Возможно увеличение регионарных лимфоузлов.
- Некоторые пациенты отмечают чувство жара в пораженной области.
Вторая стадия (фурункулез средней тяжести)
Если не проводить никаких терапевтических процедур, заболевание будет возвращаться вновь (до нескольких раз в год). Фурункулы станут большего размера, их количество с каждым разом будет расти. Возможно их сливание с образованием карбункула. Со временем к симптоматике прибавятся следующие проявления:
- Бурная воспалительная реакция.
- Высокая температура.
- Общая слабость, потеря трудоспособности.
- Повышенная потливость.
Такие симптомы свидетельствуют о максимальной активности иммунитета человека. Все защитные силы брошены на борьбу с болезнетворными микроорганизмами.
Третья стадия
На последнем этапе заболевания симптомы пойдут на спад. Фурункулы будут возникать постоянно (под носом, на слизистой, на крыльях – их площадь распространения существенно вырастет), однако набухание перед их формированием будет практически не заметно. Общее состояние больного будет сопровождаться слабостью, постоянной усталостью, невозможностью вести нормальную активную жизнь.
Это связано с угнетением иммунной системы. Общая интоксикация организма вызвана деятельностью бактерий. В кровь постоянно поступают отравляющие соединения, выделяемые стафилококками или стрептококками.
Диагностика заболевания
Для определения фурункулеза врач должен провести определенные виды исследований:
- Клиническое. Осмотреть нос, детально изучить его внутреннюю поверхность. Собрать анамнез в соответствие с жалобами пациентов.
- Лабораторное. Взять мазок содержимого фурункула для определения возбудителя, провести анализ крови для исключения сепсиса (заражения крови).
Дополнительно врач может назначить анализы на сахар для исключения диабета, проверить гормональный фон, кал на яйца глистов. Фурункулез довольно легко определяется, редко встречаются сложности с диагностикой этого заболевания.
Заподозрить формирование гнойника у ребенка, который еще не может выразить свои ощущения словами, помогут следующие наблюдения:
- Малыш вял, апатичен, его что-то беспокоит.
- Ребенок постоянно трогает, теребит нос.
- Если фурункул расположен внутри, на слизистой, малыш трясет головой, отказывается от пищи.
- Нос ребенка красный или имеются небольшие зоны покраснения, болезненные при надавливании.
Основные стратегии лечения
В зависимости от стадии фурункулеза и состояния больного возможно три вида лечения:
- Местная терапия;
- Общая терапия;
- Хирургическое вскрытие нарыва.
Врач определяет их комбинацию, а также предпочтительные препараты, исходя из вида бактерии-возбудителя.
Средства местного действия
При фурункулезе применяют следующие препараты:
- Борный спирт для обработки кожи вокруг фурункула. Он оказывает антисептическое действие, предупреждая распространение инфекции.
- Ихтиоловая и бальзаминовая мазь (другое название – мазь Вишневского). Препараты наносят строго до созревания фурункула. Они оказывают антисептическое действие, усиливают регенеративные процессы в тканях.
- Фузидовая кислота и мупироцин (в форме мази). Препараты имеют в составе природные антибиотики, которые подавляют активность бактерий-возбудителей. Мазь можно наносить на фурункулы в течение всего периода заболевания. Мупироцин особенно ценное средство, поскольку подходит для интраназального применения (мазь вводят непосредственно в носовой проход).
- Раствор соли (1%). Им смачиваются повязки и накладываются на фурункул и окружающую его область (при поражении кожи на кончике или крыльях носа). Процедуру можно проводить на любом этапе болезни, особенно после вскрытия фурункула (соль обеспечить хороший отток жидкости с гнойным содержимым).
В некоторых случаях может быть показано прогревание. Его целесообразность должен определить врач.
Средства общей терапии
Дополнительно с мазями обычно назначают антибиотики для подавления болезнетворной микрофлоры. Они принимаются в период обострения заболевания – образования и созревания фурункулов.
В качестве распространенных средств, активных в отношении стафилококков и стрептококков, прописывают: Ванкомицин, Цефазолин, Амоксиклав.
Назначение антибиотиков следует проводить только после выявления возбудителя. Большим плюсом будет определение чувствительности бактерий к конкретным препаратам для повышения эффективности лечения.
При хроническом фурункулезе носа в периоды между обострениями рекомендуется пройти курс иммуномодулирующих препаратов: Полиоксидоний. Ликопид. Галавит.
Возможно также назначение антигистаминных препаратов для смягчения течения заболевания, снижения выраженности симптомов. Однако во врачебной практике их прописывают довольно редко. До того как фурункул вскочил, пациента часто мучает боль в месте воспаления, в этих случаях возможен прием анальгетиков.
Хирургическое удаление фурункула
Показанием к оперативному вмешательству является развитие обширного абсцесса и некроза тканей. Больного госпитализируют, под общим или местным наркозом проводят разрез и организуют отток гноя. Операция проходит быстро и обычно без последствий. Следы от вскрытия могут остаться, когда фурункул расположен слишком близко к преддверию носа.
Важно! Самостоятельно вскрытие фурункула очень опасно! При отсутствии стерильных условий и навыков высок риск попадания болезнетворных бактерий в кровоток и развитие сепсиса.
Даже при условии удачного протекания вскрытия в домашних условиях шрамы от такой операции гораздо вероятнее, чем при действиях специалиста. Врач будет стараться для разреза использовать естественные складки кожи. При поражении крыльев или кончика носа это даст возможность сохранить его эстетический внешний вид.
Фурункулез – заболевание, которое не несет непосредственной угрозы жизни пациента, однако может быть опасно своими последствиями. Крайне важно сразу после обнаружения у себя гнойника не пытаться лечить его в домашних условиях, а обратиться к грамотному специалисту и провести полноценное обследование.
Литература: Оториноларингология. Под редакцией Карпищенко С.А.
Краткий курс оториноларингологии. В.Т. Пальчун, М.М. Магомедов, А.В. Гуров
Практические умения по оториноларингологии. Г.М. Партенко
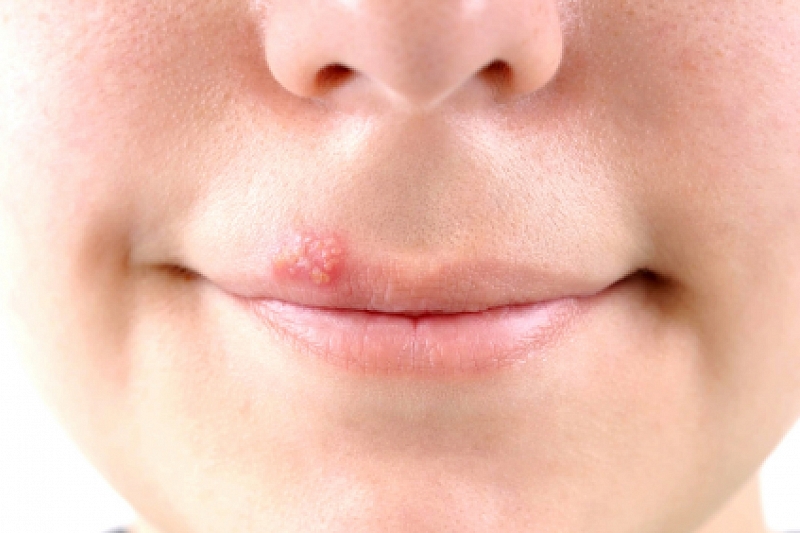
По данным Всемирной организации здравоохранения (ВОЗ), герпесвирусная инфекция занимает второе место среди вирусных заболеваний человека (на первом месте – грипп).
Заболеванию подвержены как дети, так и взрослые, независимо от пола. Инфицированность населения герпетической инфекцией очень высокая. Вирусоносительство распространено повсеместно. Проведенные за последние 10 лет эпидемиологические исследования показали, что к 15-летнему возрасту инфицировано 80 процентов детей, а к 30 годам 90 процентов населения имеют антитела к вирусам герпеса того или иного типа.
Наиболее распространены герпесвирусы первого типа (вызывает герпес на губах) и второго (является причиной генитального герпеса). Источником инфекции являются вирусоносители и больные с различными формами болезни.
Как утверждают специалисты Центра медицинской профилактики министерства здравоохранения Краснодарского края, с вирусом герпеса можно и нужно бороться, но проблема в том, что практически 80 процентов вирусоносителей даже не подозревают об этом. Мало того, даже те, кто уже знает о наличии герпеса, относятся к нему несерьезно.
А ведь герпес может нанести необратимый вред здоровью, иногда даже разрушить судьбу. Ведь беременная женщина через плаценту может передать вирус своему еще не рожденному ребенку на стадии развития важных органов и систем, а это чревато врожденными аномалиями развития плода.
– Важным принципом профилактики этого заболевания является прекращение близких контактов с больным человеком в период обострения, – рассказала главный врач краевого Центра медпрофилактики Ирина Трубицына. – Профилактика герпеса первого типа сводится к соблюдению общих правил предупреждения респираторных заболеваний, а второго – к профилактике инфекций, передающихся половым путем.
С точностью да наоборот. Герпес передается воздушно-капельным (при кашле, чихании, разговоре), контактным (при поцелуях, пользовании общей посудой, помадой) и половым путями. Возможно также заражение ребенка от матери при прохождении через родовые пути. Обычно это случается, если мать заразилась генитальным герпесом на третьем триместре беременности. При этом в ее организме не успевают произвестись антитела, которые она передает ребенку. А если есть повреждение плаценты, ребенок может заразиться в утробном периоде развития – такой герпес называется врожденным.
В действительности герпес – это самостоятельное заболевание, которое предопределяет вирус простого герпеса. Обычно он активизируется при переохлаждении, стрессе, переутомлении, обострении хронических заболеваний или снижении общего иммунитета.
- Миф 3. Если появилась сыпь на губах, простуда пошла на убыль.
Эта распространенная точка зрения, однако, не имеет ничего общего с действительностью. В реальности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
- Миф 4. Если сыпь прошла – герпес вылечен
- Миф 5. Заразиться герпесом можно только при наличии сыпи
Действительно, в активной фазе болезни выделяется большее количество вирусных частиц и вероятность заражения более высокая. Но передача инфекции может произойти в любой момент через невидимые микротравмы кожи и слизистых оболочек.
- Миф 6. Лучшее лечение – прижигание спиртом, йодом или зеленкой
Прижигание не влияет на вирус герпеса и его активность, а вот обжечь поврежденную кожу и слизистую оболочку таким способом очень легко. Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
- Миф 7. Герпес – безопасное заболевание и поражает только кожу
Вообще-то, герпес занимает второе место по смертности от вирусных инфекций, уступая только ОРВИ. Вирус простого герпеса встраивается в геном нервных клеток, поэтому сыпь возникает в местах нервных окончаний и сопровождается сильной болью. Теоретически герпес может оказаться везде, где есть нервная ткань, а значит – практически в любом органе.
При снижении общего и местного иммунитета герпетическое воспаление может развиться в слизистой оболочке рта и гортани, роговице и конъюнктиве глаза, лимфатических узлах, внутренних половых органах, кишечнике, печени, почках, легких и центральной нервной системе. При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
Строго соблюдайте правила личной гигиены. Лабиальный герпес – инфекционное заболевание! Тщательно мойте руки с мылом до и после контакта с герпесом, после нанесения антивирусного крема.
Не касайтесь руками глаз! Это особенно касается женщин, поскольку они делают макияж.
Не используйте слюну для увлажнения контактных линз.
Не касайтесь участков, пораженных герпесом! Невзирая на сильные зуд и боль, ни в коем случае не касайтесь герпетической сыпи, не целуйтесь, особенно с детьми, не пользуйтесь чужой помадой и никому не одалживайте собственную, не делите одну сигарету с приятелем.
Не пытайтесь избавиться от волдырей или снять струпья во избежание попадания инфекции на другие участки тела.
Пользуйтесь отдельным полотенцем и посудой, не пейте из чужих стаканов.
ДЕРМАТОЛОГИЯ: УГРЕВАЯ СЫПЬ
Светотерапия Биоптрон помогает в лечении угревой сыпи за счет уменьшения воспаления и ускорения заживления
ДЕРМАТОЛОГИЯ: АТОПИЧЕСКИЙ ДЕРМАТИТ
Качество жизни с атопическим дерматитом
- Постоянный зуд/язвы, нарушение сна (у детей и родителей)
- Проблемы из-за кожных нарушений
Лечение атопического дерматита
Светотерапия Биоптрон может помочь при лечении атопического дерматита за счет уменьшения воспаления кожи и ускорения заживления
ДЕРМАТОЛОГИЯ: ПСОРИАЗ
Псориаз - это не поддающееся лечению хроническое заболевание кожи
- С болезнью сталкиваются 3% населения
- Одинаково касается и мужчин, и женщин
- У 25% острое клиническое заболевание
- У 10-15% сочетается с деструктивной артропатией
- Этиология до конца не изучена
- Генетическая составляющая + влияние среды
- Нарушение функции Т-клеток
- Клинические проявления
- Ярко выраженные, красные чешуйчатые участки
- Обычно на сгибах (локти, колени)
- Способствует снижению уровня жизни
- Низкая уверенность в себе/ самооценка, проблемы трудоустройства
- Связано с контролем заболевания, а не с излечением
- Локальная терапия (слабая/умеренная болезнь)
- Смягчающие средства, гормоны, ретиноиды, экстракты дегтя
- Фототерапия
- Псорален УФ-А, УФ-Б
- Системная терапия (острое/стойкое заболевание)
- Метотрексат, циклопсорин, ацитретин
- Внимательное наблюдение за побочными эффектами
- Чаще всего болезнь протекает как чередование обострений и ремиссий
- Многие люди страдают всю жизнь
- Тяжесть болезни непредсказуема
ДЕРМАТОЛОГИЯ: КОЖНЫЕ ГЕРПЕТИЧЕСКИЕ ИНФЕКЦИИ
- Вызывают разнообразные заболевания человека
- Характеризуются способностью впадать в латентное состояние (затишье) и жить в человеке в течение всей жизни
Два основных вида герпеса, которые будут рассмотрены:
- Простой вирус герпеса
- Тип 1- герпетическая лихорадка
- Тип 2- генитальный герпес - Опоясывающий вирус герпеса
- Ветрянка - дети
- Опоясывающий герпес - взрослые
Светотерапия Биоптрон может помочь в лечении герпеса за счет уменьшения воспаления кожи, стимуляции иммунной системы и ускорения заживления
ДЕРМАТОЛОГИЯ: ПОВЕРХНОСТНЫЕ БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ
Защитой от инфекций обычно выступает дружественная бактериальная флора кожи
- Повреждение эпидермиса может привести к проникновению в кожу патогенной и сопутствующих кожных инфекций
- К числу типичных возбудителей инфекций относятся стрептококки и стафилококки
Здесь будут рассмотрены следующие бактериальные кожные инфекции:
ПОВЕРХНОСТНЫЕ БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ: ИМПЕТИГО
- Стафилококковая кожная инфекция (90% случаев)
- Бактерии попадают в верхний слой эпидермиса
- Гной собирается под ороговевшим слоем
- Часто наблюдается у маленьких детей
- Передается при прямом контакте - высокий риск заражения!
- Клинические черты
- Желто-оранжевые пустулы + образование корки
- Пустулы легко прорываются
- Лечение
- Локально применяются антибактериальные мази
- При тяжелой форме - в сочетании с оральными антибиотиками
ПОВЕРХНОСТНЫЕ КОЖНЫЕ ИНФЕКЦИИ: ФУРУНКУЛЕЗ
ПОВЕРХНОСТНЫЕ КОЖНЫЕ ИНФЕКЦИИ: РОЖА
- Поверхностная кожная инфекция
- Часто вызвана стрептококками
- Попадает через травму или язву на ноге
- Обычно встречается на голени или лице
- Клинические особенности
- Горячий, покрасневший участок кожи
- Хорошо видны края
- Клинически часто сочетается с целлюлитом
- Лечение
- Оральные антибиотики; внутривенные антибиотики (в тяжелых случаях)
Светотерапия Биоптрон может помочь в лечении поверхностных кожных инфекций за счет уменьшения воспаления кожи, стимуляции иммунной системы и ускорения заживления
ДЕРМАТОЛОГИЯ: ПОВРЕЖДЕНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ РОТОВОЙ ПОЛОСТИ
Повреждение слизистой оболочки ротовой полости может быть вызвано различными причинами:
- Стоматит
- Воспаление слизистой ротовой полости
- Множественные причины (инфекция, аллергия, болезнь)
- Заеды
- Трещины в углах губ
- Вызваны инфекцией, зубными протезами, нехваткой витаминов
- Афтозные язвы
- Маленькие, болезненные язвы на языке и щеках
- Бывают у
20% населения
- Обычно заживают без шрамов
Светотерапия Биоптрон может помочь в лечении повреждений слизистой оболочки ротовой полости за счет уменьшения воспаления, стимуляции иммунной системы и ускорения заживления
, MD, JD, North Atlanta Dermatology
Last full review/revision August 2017 by A. Damian Dhar, MD, JD


Фурункулы и карбункулы могут развиваться у здоровых молодых людей, но чаще наблюдаются среди больных с ожирением, иммуносупрессией (в т. ч. больные с патологией нейтрофилов), пожилых и, возможно, у больных диабетом. Вспышки заболевания могут отмечаться в густонаселенных районах с плохими гигиеническими условиями либо среди контактирующих с больным, инфицированным вирулентными штаммами. Предрасполагающими факторами являются бактериальная колонизация кожи или ноздрей, проживание в условиях горячего и влажного климата, окклюзия или патологическое строение фолликулов (например, в случае комедонов при акне). Часто встречающимся возбудителем является резистентный к метициллину Staphylococcus aureus (МРЗС).


Фурункулы часто развиваются на коже шеи, груди, лица и ягодиц. Они вызывают дискомфорт, могут быть болезненными при близком расположении к глубоколежащим структурам (например, на носу, ушах или пальцах). При осмотре определяется узелок или пустула, выделяющая некротические ткани и кровавый гной. Появление карбункулов может сопровождаться лихорадкой и выраженной слабостью.
Диагностика
Культуральное исследование поражения
Диагноз ставится при осмотре. Необходимо получить биологический материал для культурального исследования.
Лечение
Часто эффективны антибиотики в отношении МРЗС
Абсцессы надрезают и дренируют. Используются прерывистые горячие компрессы для ускорения дренирования. При выборе антибактериальных препаратов следует учитывать их активность в отношении МРЗС, результаты культурального исследования с определением чувствительности возбудителя к антибактериальным препаратам. У больных без повышения температуры тела при наличии одиночного очага поражения диаметром 5 мм назначение антибиотиков не требуется. При наличии единичного очага поражения размером ≥ 5 мм назначают антибиотик перорально в течение 5–10 дней; возможные варианты терапии включают триметоприм/сульфаметоксазол (ТМП/СМС) в дозе от 160/800 мг до 320/1600 мг 2 раза в день, клиндамицин в дозе 300–600 мг каждые 6–8 ч и доксициклин или миноциклин в дозе 100 мг каждые 12 ч. Пациентам с лихорадкой, множественными абсцессами или карбункулами назначают в течение 10 дней ТМП/СМС в дозе от 160/800 мг до 320/1600 мг 2 раза в день плюс рифампицин в дозе 300 мг 2 раза в день. Системные антибиотики также необходимы при:
Поражениях 5 мм, которые не лечатся с помощью дренажа
Признаках распространяющейся флегмоны
В больницах, в которых широко распространен МРЗС, пациентам с фолликулитом может потребоваться изолирование от других стационарных больных и введение любого из следующих антибиотиков:
Ванкомицин 1 г каждые 12 часов
Линезолид 600 мг внутривенно каждые 12 часов
Даптомицин 4 мг/кг внутривенно 1 раз/день
Телаванцин 10 мг/кг внутривенно 1 раз/день
Клиндамицин 600 мг в/в каждые 8 часов
Фурункулы часто возникают вновь. Это можно предотвратить путем применения жидкого мыла, содержащего хлоргексидина глюконат с изопропиловым спиртом или 2–3%-ный хлороксиленол, и приемом поддерживающих антибиотиков в течение 1–2 месяцев. Пациентам с рецидивирующим фурункулезом следует осуществлять коррекцию предрасполагающих факторов, таких как ожирение, диабет, профессиональное или промышленное воздействие провоцирующих факторов, а также назальное носительство S. aureus или МРЗС.
Основные положения
Подозревайте наличие фурункула, если узелок или пустула захватывает волосяной фолликул и образует некротические ткани и гной с кровью, особенно, если они локализированные на шее, груди, лице или ягодицах.
Необходим бактериальный посев из жидкости фурункулов и карбункулов.
Дренируйте поврежденные участки.
Антибиотики, эффективные против МРЗС, назначают пациентам с ослабленным иммунитетом, лихорадкой или риском эндокардита или, если поражения не разрешаются при дренировании либо имеют размер > 5 мм, являются многочисленными или увеличиваются.
Читайте также:


