Дифференциальная диагностика красного плоского лишая полости рта

Красный плоский лишай (КПЛ) – узелковое хроническое заболевание, возникающее на коже и видимых слизистых оболочках. При этом заболевании часто поражается слизистая оболочка полости рта и красная кайма губ. Заболевание чаще встречается у женщин в возрасте от 40 до 65 лет[1, 3]. Причины возникновения плоского лишая окончательно не выяснены. Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. В последнее время отмечается "омоложение" страдающих этим заболеванием. Это объясняется возросшим контактом с вирусной инфекцией, существенным изменением реактивности организма, а также повышенной частотой психоэмоциональных напряжений [4]. Основное место по частоте поражения красным плоским лишаем занимает кожа. Папулы на коже – диаметром до 2 мм, фиолетовой окраски, с гиперкератозом, плотной консистенции, с полигональными контурами и вдавлением в центре [3, 5].
По данным ряда авторов, частота поражений слизистой оболочки полости рта варьирует от 60 до 80% [2, 4]. Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ (рис. 1-а) и языке (рис. 1-б).
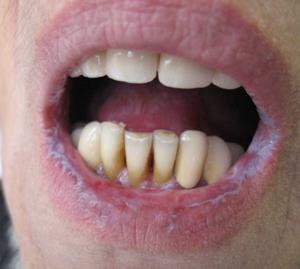
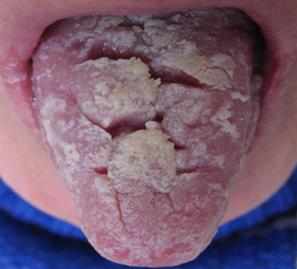
Рис. 1. Красный плоский лишай. Эрозивно-язвенная форма с поражением губ (а) и языка (б). Выраженный сетчатый рисунок беловато-синеватого цвета на губах и боковых поверхностях языка
У большинства пациентов выявляют отдельные папулы небольших размеров с полигональным основанием. Папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [4].
На сегодняшний день выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта (СОПР) и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. По некоторым данным, крайне редко встречается пигментная форма [1, 2].
Признаки плоского лишая – молочно-белые шероховатые участки ороговения и появление мелкой сетчатости, так называемой сетки Уикхема (рис. 2 - а, б).
При экссудативно-гиперемической форме с нарастанием воспалительной реакции больные жалуются на болезненность, усиливающуюся при приеме пищи, чувство жжения, сухости. Слизистая оболочка гиперемирована, отечна. На этом фоне отчетливо видны рисунки из слившихся папул, образующих "листья папортника". Чаще эта форма отмечается на слизистой оболочке щек и деснах [5, 9].
Для эрозивно-язвенной формы был характерен более выраженный воспалительно-деструктивный процесс в эпителии слизистой оболочки рта. На фоне отечной и гиперемированной слизистой оболочки, выделяются эрозии полигональной формы, окруженные рисунком из слившихся папул. Эрозии покрыты фибринозным налетом, легко кровоточат при прикосновении. Эта форма чаще встречается на слизистой щек, ретромолярной области, боковых поверхностях языка [1, 2, 3, 4]. Нередко наблюдаются сочетания этой формы с десквамативным гингивитом. Общее состояние больных характеризуется субфебрильной температурой и слабостью, жалобы - на боль, усиливающуюся при приеме пищи, сухость и жжение во рту.
Буллезная форма чаще локализуется на щеках и дорзальной поверхности языка в виде пузырей различных размеров, имеющих плотную покрышку, окруженную папулами. Вскрываясь, пузыри образовывают значительные по площади эрозивные поверхности, необходима дифференциальная диагностика с обыкновенной пузырчаткой [3, 8, 9, 10]. Больные жалуются на невозможность приема любой пищи из-за резкой боли. В общем состоянии больных преобладает слабость и потеря веса.
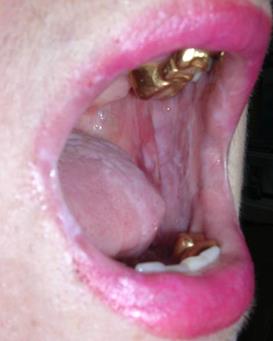
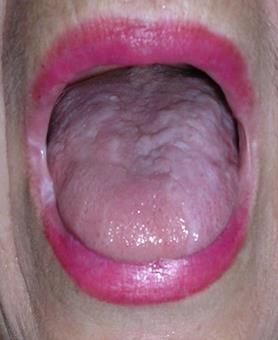
Рис. 2. Клинические проявления красного плоского лишая на слизистой оболочке полости рта – внутренней поверхности щек (а) углах рта и языке (б)
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения красного плоского лишая. В настоящее время больных красным плоским лишаем лечат кортикостероидами, которые применяют в виде инъекций один раз в 1-3 дня по 1-1,5 мл препарата под каждую эрозию, на курс 8-12 инъекций. Недостатком этого метода является возможность образования атрофических рубцов в местах инъекций [2, 5].
Методы и средства лечения плоского лишая с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних лет. Сегодня местная терапия в полости рта сводится к назначению кортикостероидных мазей в виде аппликаций, однако, используемые мази, масла, кремы и пасты не обладают одновременно адгезивным, противовоспалительным и ангиопротекторным эффектом. Такое лечение не предотвращает развитие рецидивов заболевания [1, 3, 6, 7].
В связи со всем вышесказанным, для повышения эффективности лечения проявлений красного плоского лишая на слизистой оболочке полости рта целесообразно использовать средства, обладающие адгезивным, противовоспалительным и ангиопротекторным эффектом.
Цель исследования: повысить эффективность комплексной терапии красного плоского лишая путем использования разработанной поликомпонентной адгезивной мази в сочетании с Имудоном.
Материалы и методы исследования
Всего под наблюдением находилось 56 пациентов, в возрасте от 32 до 75 лет, среди которых было 26 мужчин и 30 женщин. Обследуемые были разделены на 3 группы, в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме "Персена" по 1 капсуле 3 раза в день, преднизолона по 25 мг через день. Первую группу составили 16 пациентов, которым проводили традиционное местное лечение: аппликации облепихового масла, 5% раствор анестезина в персиковом масле в течение 20 минут 3-4 раза в день.
Во вторую группу вошли 20 пациентов, в которой местную терапию проводили с использованием разработанной мази (патент РФ на изобретение №2355411 заявке №2008108770 от 11.03.2008). В состав мази входит гидрокортизон, "Солкосерил дентальная адгезивная" паста, 5% раствор витамина "С", витамины "А" и "Е".
В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с Имудоном.
Характеристика компонентов разработанной поликомпонентной адгезивной мази (ПАМ).
Витамины "С", "А" и "Е" обладают антиоксидантным действием, способствуют укреплению стенок микрососудистого русла слизистой оболочки полости рта. Солкосерил дентальная адгезивная паста (Рег. №015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции к влажной слизистой оболочке, и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов ПАМ на ее поверхности. Гидрокортизон оказывает противовоспалительное действие, а также способствует эпителизации эрозий.
Имудон - иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта. Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности проводимых методов лечения проводили путем ежедневного измерения площади измененной слизистой оболочки с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 – площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n – количество измерений.
Пациенты находились на лечении в ГБУЗ "Краевом клиническом кожно-венерологическом диспансере" г. Ставрополя.
Материалы исследования подвергнуты математической обработке на персональном компьютере с помощью пакетов статистических программ Exel 2007, Statistica for Windous 5.0. Результаты представлены в виде средней арифметической и ее стандартной ошибки (М±m).
и их обсуждение
Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28 сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, заживление папул на слизистой оболочке протекало медленно.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 13,2% образований. На 14-е сутки наблюдалась эпителизация 20,4% эрозий, на 21-е сутки –39,5%. На 28-е сутки отмечалось эпителизация 45,6% образований.
Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 2 больных (12,5%), у 5 больных данной группы (31,3%) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта. Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 41,2% папул, на 14-е отмечено заживление 51,4% образований и на 21-е сутки – 68,3% папул. У 1 пациента (5%) на фоне старых папул, появились новые элементы поражения слизистой оболочки. На 28-е сутки наблюдалось заживление 73,5% образований. У 7 пациентов (35%) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. В третьей группе на 7-е сутки у всех пациентов наблюдалась эпителизация 46,5% образований, на 14-е сутки – 75,2% папул, на 21-е сутки - 91,7%, у 1 пациента (5%) появились новые образования. На 28-е сутки у 95,1% больных отмечалось полное заживление папул слизистой оболочки полости рта. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Пациент С., 50 лет, амб.карта № 3564.
Жалобы: ощущение сухости во рту, болезненность при приеме пищи. Объективно: на слизистой оболочке щек и языка белый гиперкератозный налет в виде сетки. Эпителий в некоторых местах слущивается, обнажая болезненные эрозии (рис.3).
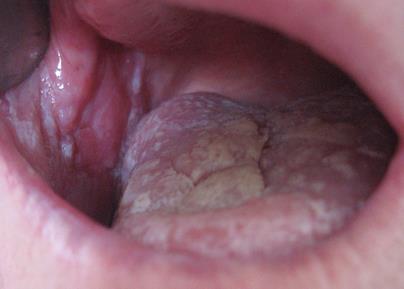
Рис. 3. Больной С.,50 лет. Красный плоский лишай слизистой оболочки полости рта,
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциальной диагностики одного вида кератоза от другого применялось люминесцентное свечение (в лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом).
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Назначен курс общей терапии с использованием седативных препаратов ("Персен" по 1 капсуле 3 раза в день) и преднизолона по 25 мг через день.
Местное лечение: применение разработанной мази 2-3 раза в день в сочетании с рассасыванием таблеток "Имудон" (6-8 таблеток в сутки). Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, появления новых папул не отмечено. На 28-е сутки – отмечено полное заживление и эпителизация изменений слизистой оболочки полости рта.
Полученные данные показали, что проведенное лечение в первой группе оказалось недостаточно эффективным по сравнению со второй и третьей группами. Использование разработанной мази (вторая группа), особенно в сочетании с "Имудоном" (третья группа) позволило ускорить заживление папулезных высыпаний, предотвратить развитие осложнений и сократить период полной эпителизации пораженной слизистой оболочки при красном плоском лишае.
УДК 616.525 — 02 : 616.31 — 018.73 (048.8)
Л.Я. Зазулевская, К.М.Валов
Проанализированы данные по обращаемости за консультативной помощью больных с различными формами красного плоского лишая возможные причины, клинические проявления заболевания, а также методы его диагностики, лечения, ошибки и осложнения.
Ключевые слова: аутоиммунная теория, лихеноидная реакция, иммунопатологическое заболевание, синдром Гриншпана, эрозивно-язвенные поражения
Красный плоский лишай — хроническое заболевание, сопровождающееся воспалительным компонентом и патогистологически проявляющееся гиперкератозом, а клинически — появлением мелких сгруппированных папул на отдельных участках кожи и слизистых оболочках. Изолированные поражения слизистых оболочек встречаются реже, примерно в 25% от всех случаев проявления КПЛ.
Причины заболевания полностью не выяснены. Существовали различные теории возникновения КПЛ, наиболее популярными из которых были вирусная, неврогенная и аутоиммунная.
Часто КПЛ может провоцироваться лекарственными средствами, например, препаратами золота, противомалярийными, противосудорожными препаратами и тетрациклиновыми антибиотиками. Кроме того, в развитии заболевания в целом и в каждом конкретном случае выделяются отдельные сопутствующие факторы, которые, по всей видимости, тоже играют свою роль в патогенезе заболевания. Наиболее значимые из них: 1) возраст и пол больных: по данным наблюдений и среднестатистическим данным заболевание чаще возникает у женщин 40-60 лет в климактерический и постклимактерический периоды; 2) неврологический статус больных: заболевание чаще проявляется у людей с лабильной психикой, склонных к эмоциональным стрессам, переживаниям, а также канцерофобией; 3) наличие какого-либо сопутствующего хронического заболевания внутренних органов, в частности, печени, желудочно-кишечного тракта, эндокринной системы (описан симптомокомлекс- синдром Гриншпана, наряду с КПЛ при котором наблюдаются сахарный диабет и гипертоническая болезнь); 4) местные травматические факторы механического, физико-химического, химического и биологического происхождения, в т.ч. наличие металлических конструкций в полости рта, особенно разнородных, способных вызвать явления гальванизма; острые края зубов, некачественно изготовленные пломбы, контактные аллергические реакции замедленного типа, нарушения микробного баланса по типу дисбактериозов.
В некоторых случаях КПЛ может быть следствием каких-либо вмешательств на организм извне, как извращенная реакция на сопутствующие метаболические нарушения.
Клинический пример 1. Больная К., 1992 г.р. обратилась на кафедру терапевтической стоматологии с жалобами на чувство дискомфорта и стянутости, появление белесоватых участков на всей поверхности слизистой оболочки полости рта. Из анамнеза было выяснено, что пациентка лечилась по поводу острого миелобластного лейкоза и прошла несколько курсов химиотерапии. Объективно слизистая оболочка десны, переходных складок, альвеолярного отростка имела белесоватый вид за счет сетчатого рисунка в виде извитых петель и изгибов. Данные поражения были расценены как лихеноидная реакция слизистой полости рта в ответ на экстремальное воздействие на организм химиотерапевтических препаратов (рисунок 1).
Рисунок 1 — Б-ая К. Лихеноидная реакция
Всего за 2012 год на кафедру за консультативной помощью обратились 16 пациентов с КПЛ, из них женщины составили 93,7%. Из нескольких возрастных категорий один пациент (6,3%) был из категории 20-29 лет, 2 пациента (12,5%)-из категории 30-39 лет, 4(25,0%)-из 40-49 лет, 7(43,7%)-из 50-59 лет, 2 пациента (12,5%) — из 60-69 лет. Типичная форма КПЛ была диагностирована у 37,5% пациентов, экссудативно-гиперемическая — у 12,5%, эрозивно-язвенная – у 50,0%. Симптомокомлекс — синдром Гриншпана наблюдался у 6 пациентов (37,5%).
Пациентов, обращающихся за консультативной помощью, можно разделить на 3 группы: 1) больные с поставленным диагнозом КПЛ; 2) больные, лечившиеся долгое время у врача стоматолога, но без правильного диагноза; 3) больные, уже проходившие адекватное лечение, но обратившиеся вторично с обострением заболевания.
Клинически на коже выделяют кольцевидную, атрофическую, бородавчатую, пигментную и буллезную формы КПЛ. Элементы поражения чаще локализуются на коже рук, тыле кистей, груди, животе, передней поверхности голеней. Цвет высыпаний густо-красный, синюшный, иногда буроватый, в центре отдельных узелков может быть пупкообразное вдавление. Папулы могут сливаться в крупные бляшки диаметром до 1 см.
Рисунок 2 — Типичная форма КПЛ
Диагностику КПЛ затрудняет его сходство с другими заболеваниями слизистой оболочки полости рта: эрозивно-язвенной формой лейкоплакии, аллергическими поражениями, буллезными дерматозами, вторичным сифилисом и проявлениями системной красной волчанки. Во всех случаях даже на фоне выраженного воспаления можно увидеть характерный рисунок красного плоского лишая. Кроме того, типичные папулы КПЛ дают характерное свечение бело-желтого цвета в лучах Вуда, а при визуальном восприятии папулы имеют белесоватый цвет, что объясняется оптическим явлением Тиндаля (рассеивание света коллоидом, содержащимся в тельцах, которые образуются при гибели кератиноцитов).
Клинический пример 2. Больная Р., 1969 г.р. обратилась за консультативной помощью с жалобами на наличие язвенных поражений в полости рта, сильную болезненность во время приема пищи и при разговоре. Страдает от заболевания уже на протяжении полутора лет, первый случай проявления заболевания связывает с постановкой металлокерамических мостовидных протезов, перенесенным эмоциональным стрессом и обострением хронического гастрита (рисунок 3).
Рисунок 3 — Сочетание КПЛ с десквамативным гингивитом
Рецидив заболевания возникал примерно раз в 3-4 месяца, обычно после употребления острой или пряной пищи. Неоднократно обращалась к врачам разных специальностей, но не получала полноценной помощи. Точный диагноз не был поставлен, проводилось только местное лечение с использованием препаратов, некоторые из которых обладали раздражающим действием, и их применение в данном случае было категорически противопоказано (пищевая сода, перманганат калия, различные спиртовые настойки, медицинские квасцы).
Объективно на слизистой щек с обеих сторон преимущественно в задних отделах на гиперемированной и отечной слизистой были отчетливо видны крупные эрозии полигональной формы, покрытые фибринозным налетом. При более детальном визуальном осмотре на фоне воспаления определялся характерный сетчатый рисунок из множества сливающихся мелких папул.
Рисунок 4 -Б-ая Р., 43лет. Эрозивно-язвенная форма КПЛ
Общее лечение включало в себя противовоспалительную, иммуномодулирующую, десенсибилизирующую, седативную и общеукрепляющую терапию. Местное лечение заключалось в антисептической обработке элементов поражения, растворении фибринозной пленки с помощью протеолитических ферментов, местном противовоспалительном лечении и назначении кератопластических препаратов для скорейшей эпителизации очага. Лазерная терапия была включена в комплекс лечения после стихания острых воспалительных явлений. Больной была проведена последовательная санация полости рта, включившая в себя пломбирование кариозных зубов и клиновидных дефектов, снятие зубных отложений, кюретажа пародонтальных карманов. После достижения положительной динамики больная была направлена на дальнейшее обследование у врачей-интернистов.
Таким образом, красный плоский лишай является довольно серьезным заболеванием, представляющим интерес как для дерматологов, так и стоматологов. Диагностика и лечение этого заболевания представляет определенные сложности в связи с неясной этиологией, схожестью с другими кожными заболеваниями и болезнями слизистой полости рта. В этом заключается актуальность необходимости знания клинической картины, методов его диагностики и лечения, что позволяет избежать возможных ятрогенных осложнений в процессе терапии.
1 Зазулевская Л. Я. Болезни слизистой оболочки полости рта. -2010. – С. 172-186.
2 Чурилов Л. П. Механизмы развития стоматологических заболеваний.- М.:Медицина, 2006. — С. 222-227
3 Боровский Е. В., Машкиллейсон А. Л. Заболевания слизистой оболочки полости рта. — М.:Медицина, 1984. — 399 с.
4 Абрамова Е.И. Красный плоский лишай в полости рта / Е,И. Абрамова: Автореф. дне. . канд. мед. Наук. — М.:1996. — 19с.
Түйін: Қызыл жалпақ теміреткінің әр түрлі түрімен кеңесе жүгініп келген науқастардың мүмкін болатын себептері, аурудың клиникалық көріністері және де нақтамалау, емдеу әдістері, қателіктер мен асқынуларының мәліметтері талданды.
Resume: Data about visitings for consultative help of patients with different forms of lichen planus were analysed. Also possible reasons, clinical symptoms of disease, methods of diagnosis and treatment, mistakes and complications were analysed.
В клинику обратилась больная А., 1956 г. р., с жалобами на длительно незаживающие язвы на поверхности языка, сопровождающиеся чувством жжения, боли и кровоточивостью при приеме пищи, невозможность пользования съемными пластиночными протезами. В процессе сбора анамнеза было установлено, что заболевание началось около полугода назад, при этом причину заболевания больная указать затрудняется. Страдает гепатитом С, ожирением.
Внешний осмотр: лицо симметрично, видимые кожные покровы бледные, слегка иктеричны.
Поднижнечелюстные лимфатические узлы увеличены до размеров лесного ореха, плотноэластической консистенции, подвижны, безболезненны. В полости рта: полная вторичная адентия.
На момент осмотра не пользуется съемными протезами. Красная кайма губ, покровная слизистая оболочка, альвеолярная десна бледно-розового цвета, без патологических изменений. На дорсальной поверхности языка (по центру) определяются множественные папулы перламутрово-белого цвета, местами сливающиеся в бляшки, создающие выраженный неровный рельеф поверхности. На латеральных участках дорсальной поверхности, в области дорсовентральной границы и на боковой поверхности языка выявляются множественные эрозии с неровными контурами, диаметром от 5 до 13 мм, имеющие тенденцию к слиянию. Эрозии покрыты фибриновой пленкой белесоватого цвета, плотно спаянной с подлежащими тканями. При попытке снятия пленок возникает резкая боль и кровоточивость. Слизистая оболочка по периферии очагов поражения застойно гиперемирована, отечна, сосудистый рисунок вентральной поверхности языка усилен.
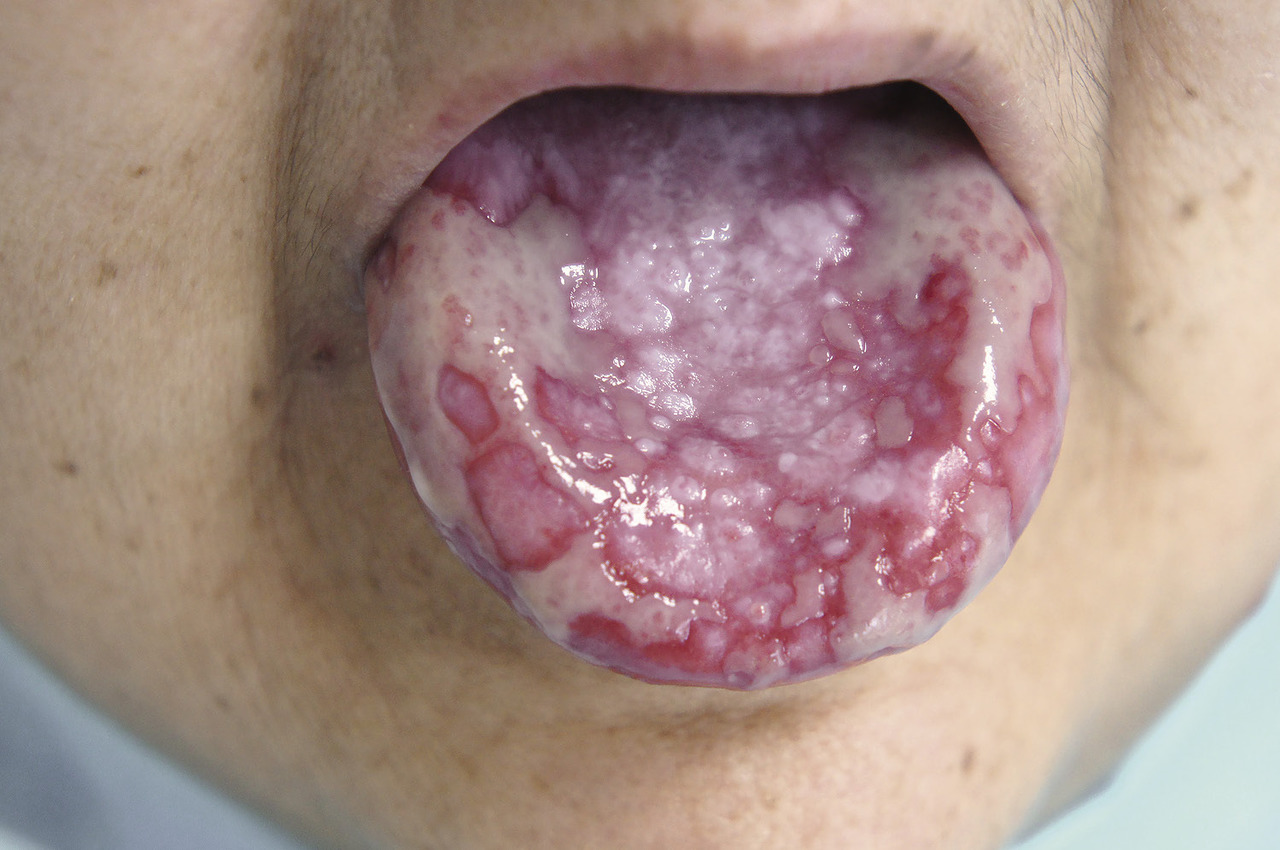
Рис. 1. Дорсальная поверхность языка при красном плоском лишае. Сочетание гиперкератотической, эрозивно-язвенной и экссудативно-гиперемической форм (до лечения).
Результаты дополнительных методов исследования: люминесцентная диагностика (с использованием лампы Вуда) выявляет выраженное белесоватое свечение папул и бляшек на дорсальной поверхности языка, гашение люминесценции в области эрозий. Дискриминационная чувствительность центральной части языка составила 12 мм (снижена), в области передней трети языка — 7 мм (снижена). В мазке-соскобе с очагов поражения обнаружены клетки крови (преимущественно эритроциты), единичные лейкоциты, фиброциты и фибробласты в умеренном количестве, бесструктурные массы. Индекс кератинизации составил 64 % в области папул и бляшек и 9 % в области эрозий. В мазке-отпечатке с эрозивных очагов поражения акантолитические клетки Тцанка не обнаружены. Результаты бактериологического исследования свидетельствуют о контаминации очагов поражения эпидермальным стафилококком (единичные колонии), гемолитическим стрептококком (104 КОЕ/тампон), пиогенным стрептококком (104 КОЕ/тампон), зеленящим стрептококком (105 КОЕ/тампон), Candida albicans (104 КОЕ/тампон). При этом способность к адгезии выявлена у 65 % клеток (высокая), способность к образованию трубок прорастания (диморфизм) — у 45 % клеток (высокая).
Больная проконсультирована врачом-инфекционистом, дерматологом.
В общем анализе крови выявлены повышенная СОЭ (по Вестергрену, 42 мм/ч), лимфоцитоз (64 %). В биохимическом анализе крови — увеличение значений аланинаминотрансферазы (167,0 Е/л), аспартатаминотрансферазы (219,5 Е/л), гамма-глутамилтрансферазы (150,3 Е/л).
Обнаружены антитела Anti-HCV (сум.) методом ИФА.
Диагноз: красный плоский лишай, изолированное поражение полости рта (язык). Гиперкератотическая, эрозивно-язвенная и экссудативно-гиперемическая формы. Вторичное инфицирование очагов поражения. Хронический вирусный гепатит С с активацией на фоне метаболического синдрома. Хронический гастродуоденит.
Лечение сопутствующей патологии проводилось в стационаре (инфекционная больница).
Общая патогенетическая терапия включала на 1-м этапе назначение левофлоксацина 500 мг в день, 5 дней; фаспика 200 мг 2 раза в день, 5 дней; раствора тиосульфата натрия 30%-ного внутривенно струйно, № 10; раствора цитофлавина 10,0 внутривенно капельно, № 10. Местное лечение заключалось в обработке очагов поражения 1%-ным раствором бетадина, аппликации мазью ауробина. По окончании 1-го этапа лечения (через 15 дней) наблюдалось очищение очагов от фибриновых пленок, некоторое сглаживание рельефа центральной части языка, уменьшение выраженности гиперемии и отека по периферии очагов поражения. Однако площадь очагов поражения на данном этапе не уменьшилась.
2-й этап лечения включал в себя назначение иммарда 200 мг 2 раза в день, 14 дней; аевита по 2 капсулы 2 раза в день, 1 месяц; вобэнзима по 2 таблетки 4 раза в день, 1 месяц; местно — обработка очагов поражения бепантеном в виде спрея, 6 раз в день. По окончании лечения (34 дня) отмечено сглаживание рельефа центральной части языка за счет исчезновения папул и бляшек, сохранение единичных (мелких) очагов гиперемии, значительное уменьшение площади эрозивных очагов (сохраняется тонкая фибриновая пленка). Больная отмечает уменьшение выраженности ранее беспокоящих ощущений; стала пользоваться протезом.
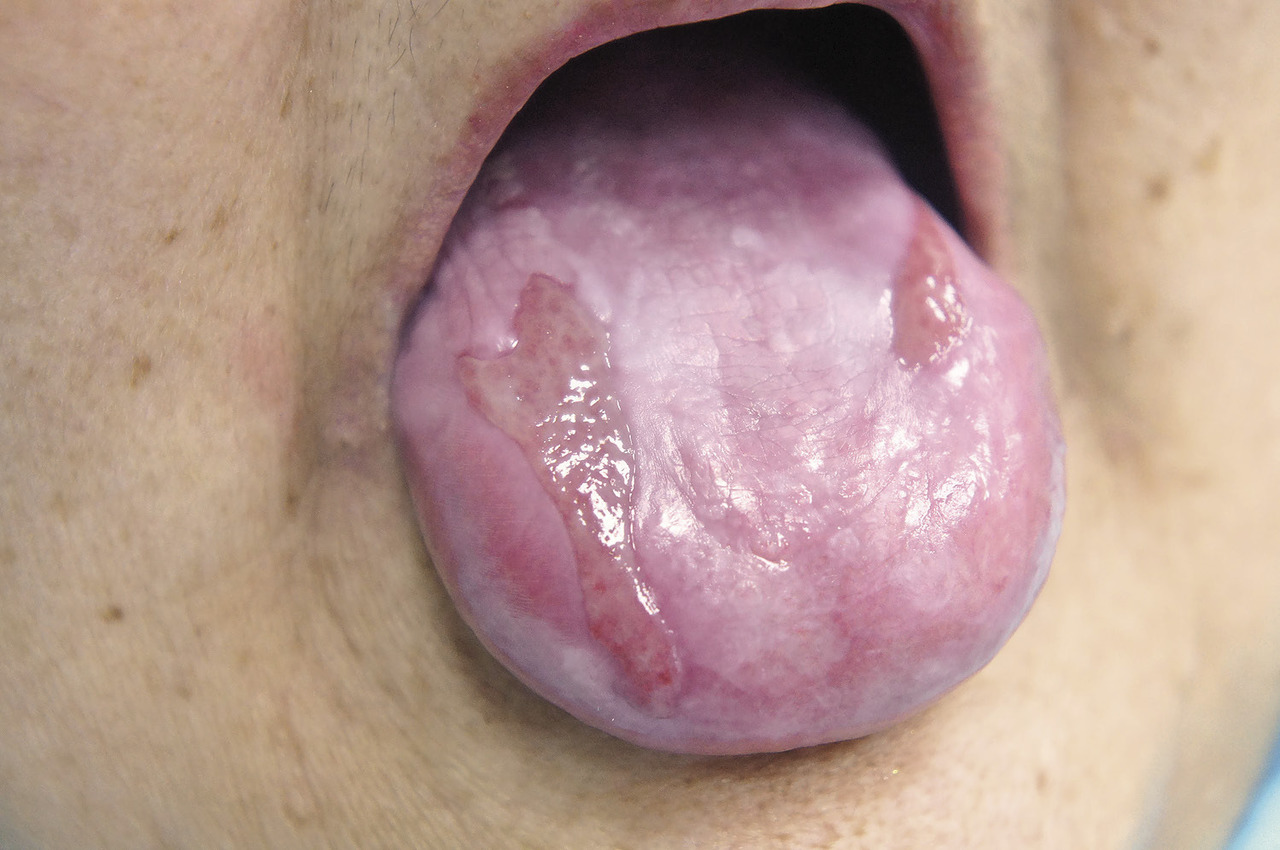
Рис. 2 Дорсальная поверхность языка при красном плоском лишае (по окончании лечения).
Сложность представленной нами клинической ситуации объясняется многоступенчатым диагностическим поиском, сочетанием различных форм красного плоского лишая на одной топографо-анатомической зоне, замедленной эпителизацией на фоне комплексной фармакотерапии.
![]()
Красный плоский лишай (ПЛ) это зудящий хронический воспалительный дерматоз, возникающий вследствие апоптоза кератиноцитов, поражает кожу, слизистые оболочки, гениталии, волосистую часть головы (плоский фолликулярный лишай) и ногти.
Нет доказанных причин, но считается, могут иметь место аутоиммунные механизмы. Гепатит С также может спровоцировать чувствительность путем изменения экспрессии цитокинов у некоторой популяции пациентов. Пищевые аллергены могут играть роль в заболевании полости рта, экзогенные антигены, такие как в чернилах для тату, могут способствовать развитию заболевания в местах тату.
Активированные Т-лимфоциты мигрируют в место соединения дермы и эпидермиса и индуцируют апоптоз базальных кератиноцитов. Хотя присутствуют как CD4+, так и CD8+ Т-лимфоциты, последние преобладают в более старых поражениях. Считается, что повышение экспрессии ICAM-1 и Th1 цитокинов (включая интерферон-гамма, ФНО-альфа и цитокин-зависимого нуклеарного фактора каппа В[NF-KB]) способствует апоптозу. Другие доказательства указывают, что важным патофизиологическим фактором является неоангиогенез.
Анамнеза болезни и результатов осмотра часто бывает достаточно, чтобы диагностировать красный плоский лишай кожи. Биопсия кожи может быть полезной для подтверждения диагноза и часто необходима в более в случаях более атипичных проявлений. Во всех случаях очень важно учитывать возможность высыпаний вследствие препаратов.
Кожный лишай обычно проявляется спонтанным развитием интенсивно зудящих поражений на сгибательных поверхностях запястий, лодыжек, туловища и конечностей. Пациенты с оральной или генитальной формой плоского лишая могут жаловаться на болезненные или бессимптомные эрозии, или изъязвления, а с плоским фолликулярным лишаем (плоским лишаем волосистой части головы) могут иметь алопецию. У некоторых пациентов может отмечаться деформация ногтей как единственный симптом или в сочетании с другими проявлениями.
Следует учитывать инфекцию гепатита С или факторы риска такие как наличие психосоциального стресса. Следует также учитывать корреляцию между началом поражений и назначением любых лишай-ассоциированных препаратов, как например противомалярийные, тиазидные диуретики, нестероидные противовоспалительные средства, бета-блокаторы, препараты золота или пеницилламин.
-
Классически отмечаются фиолетовые полигональные папулы и бляшки. Хотя они очень зудящие, экскориации наблюдаются редко. Белая сетчатость на поверхности папул (симптом Уикхема), которую можно увидеть невооруженным глазом, является характерным признаком. Поражения чаще всего размещаются на сгибательных поверхностях запястий и лодыжек, но также на туловище и конечностях. Буллы, которые возникают при буллезной форме кожного красного плоского лишая обычно поражают предыдущие элементы и не появляются на нормальной коже. Однако пемфигоидный плоский лишай, промежуточное состояние между красным плоским лишаем и группой субэпидермальных пузырчаток, проявляется в виде напряженных булл на нормальной коже или коже, пораженной красным плоским лишаем. Кольцевидная форма красного плоского лишая клинически напоминает кольцевидную гранулему; однако эпидермальные изменения, такие как шелушение и симптом Уикхема, указывают на диагноз красного плоского лишая. Также описано перекрестное состояние плоского лишая и эритематозной волчанки. Может проявляться очагами красного плоского лишая в местах регулярного воздействия солнечных лучей с признаками эритематозной волчанки или без.
![]()
-
Классически белая сетчатость на слизистой оболочке щек, болезненный десквамативный гингивит и эрозии на языке наблюдаются при оральной форме заболевания. Красный плоский лишай влагалища может проявляться в виде эрозий входа во влагалище, которые ограниченные кружевовидными краями, рубцеванием или типичными полигональными фиолетовыми папулами и бляшками в области влагалища.
![]()
-
Классические изменения ногтей включают латеральное утончение ногтевой пластинки, продольную бугристость, дорсальный птеригиум и рубцевание
-
В начале наблюдаются фолликулярные кератозные пробки с перифолликулярным воспалением. Затем развивается рубцовая алопеция
Следует отметить, что наличие единичных поражений в любом месте указывает на лихеноидный кератоз, а не на красный плоский лишай.
Для подтверждения диагноза может требоваться биопсия. В образцах биопсии слизистых оболочек и кожи выявляются лихеноидные инфильтраты. Аморфные эозинофильные структуры (тельца Сиватта или коллоидные структуры) представляют собой некротические кератиноциты и как правило размещаются в области соединения дермы и эпидермиса или ниже. Также могут наблюдаться гипергранулез и гиперкератоз. Очертания эпидермальных гребней можно принять за зубчатость.
Если гистологические изменения не выявляются при биопсии, следует рассмотреть альтернативный диагноз или повторить биопсию, чтобы удостовериться в наличии сильного клинического подозрения или в положительных гистологических факторах.
Метод прямой иммунофлуоресценции рутинно не используется. Однако ПИФ -тестирование поврежденной кожи или слизистой оболочки можно рассматривать, если предыдущие биопсии были недиагностическими или если подозреваются другие иммуно-опосредованные состояния. Прямая иммунофлуоресценция образцов биопсии кожи при красном плоском лишае выявляет некротические кератиноциты (цитоидные тельца) с IgM и линейным или ворсинчатым накоплением фибриногена в базальных мембранах.
Чувствительность этих исследований 75%, поэтому отсутствие результатов не исключает диагноз. Метод прямой иммунофлуоресценции не является обязательным для диагностики красного плоского лишая.
-
Зуд
-
Интенсивный зуд присутствует у 80% пациентов с кожными поражениями.
-
Как правило, присутствуют у пациентов с поражениями кожи. Поражения чаще всего размещаются на сгибательных поверхностях запястий и лодыжек, но также на туловище и конечностях. Могут возникать во влагалище при генитальной форме заболевания.
-
Может наблюдаться белая сетчатость поверх кожных поражений.
-
Отмечается у 18% пациентов с поражениями в полости рта или гениталий. Классически белая сетчатость на слизистой оболочке щек, болезненный десквамативный гингивит и эрозии на языке наблюдаются при оральной форме заболевания. Красный плоский лишай влагалища может выявляться в виде эрозий, размещенных у входа во влагалище, которые ограничены кружевовидными границами или рубцеванием.
-
Обычно наблюдается у пациентов с lichen planopilaris (плоским лишаем волосистой части головы).
-
Деформация ногтей, включая латеральное утончение ногтевой пластины, продольную бугристость, дорсальный птеригиум и рубцевание отмечаются у 15% пациентов.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Огромное количество препаратов различных видов и форм используется в лечении красного плоского лишая; кортикостероиды (топические/системные), ретиноиды, ингибиторы кальциневрина, иммуносупрессанты и фототерапия. Однако трудно оценить их эффективность, так как большинство данных из небольших когорт пациентов или случаев без адекватных контролированных исследований.
В большинстве случаев симптоматического лечения обычно достаточно, так как может быть спонтанная ремиссия кожной или оральной формы красного плоского лишая после различных периодов времени. Системное лечение обычно находится в резерве для более тяжелых случаев заболевания.
При легких случаях, высокоактивные местные кортикостероидные кремы и мази используются как терапия первой линии. Антигистаминные препараты могут использоваться как дополнительная терапия для уменьшения зуда. Гипертрофическая форма красного плоского лишая может проходить при использовании топических кортикостероидов под повязкой или внутриочаговых кортикостероидов. Тяжелые формы заболевания (со значительным раздражением, широко распространенным каплевидным плоским лишаем) могут требовать лечения системными кортикостероидами. Лечение может длиться от 2 до 6 недель и потом постепенно снижаться в дозе в течение нескольких недель. Уменьшение активности или дозы топических /системных кортикостероидов при первой возможности очень важно для избежания побочных эффектов со стороны кожи. Риск супрессии надпочечников низкий, за исключением распространенного плоского лишая.
При лечении неподдающегося терапии красного плоского лишая системные кортикостероиды остаются популярной стратегией. Эффективность пероральных ретиноидов в качестве терапии второй линии задокументирована. Однако, вследствие того, что эта группа заболеваний трудно поддается лечению, может возникнуть рецидив после отмены и может потребоваться длительная поддерживающая терапия. Фототерапия (в форме широкой и узкой полосы УФ спектра В, пероральная или купальная фотохимиотерапия с псораленом [PUVA] и фототерапия УФ спектра A1) может использоваться в качестве эффективной монотерапии второй линии или в качестве дополнительного лечения. Учитывая потенциальный побочный эффект, УФ спектра В часто предпочтительнее PUVA. Пероральный циклоспорин используется для индукции ремиссии в тяжелых случаях, резистентных к ретиноидам и системным кортикостероидам. Однако длительное использование связано с ренальной токсичностью и в случае отмены может возникнуть рецидив красного плоского лишая. Другие препараты, которые используются в лечении тяжелой формы красного плоского лишая кожи, включают гризеофульвин, метронидазол, сульфасалазин, азатиоприн, микофенолат, и метотрексат.
Высокоактивные местные кортикостероиды используются как терапия первой линии. При тяжелом заболевании может быть необходимым использование внутриочаговых или системных кортикостероидов. Терапия второй линии включает в себя пероральные ретиноиды и тетрациклиновые антибиотики.
Нестероидные резервные иммуносупресанты могут использоваться в комбинации с системными кортикостероидами или самостоятельно в качестве монотерапии в случаях рефрактерности до терапии первой и второй линии.
Бессимптомный не изъязвленный красный плоский лишай ротовой полости не требует лечения. Целью лечения красного плоского лишая ротовой полости является заживление участков болезненного изъязвления и волдырей. Пациенту важно поддерживать на высшем уровне гигиену ротовой полости и избегать любых причин травмы полости рта, как например неподходящие протезы.
Симптоматический не изъязвленный красный плоский лишай лучше всего лечится барьерными средствами и/или местными анестетиками, как ополаскиватели рта или гель. Препараты для возможного использования включают бензидамин для ополаскивания рта, топический лидокаин и гель с алоэ вера. Анальгетики (напр. парацетамол) могут обеспечить уменьшение боли в некоторых пациентов; однако нестероидные противовоспалительные средства могут усугубить симптомы, необходимо проконсультироваться со специалистом до принятия решения о соответствующей анальгезии.
Атрофический/язвенный оральный плоский лишай лучше всего лечится топическими кортикостероидными препаратами для перорального использования. Может использоваться целый ряд различных препаратов. Уменьшение активности или дозы кортикостероидов при возможности очень важно для избежания побочных эффектов. Орофарингеальный кандидоз можно предотвратить параллельным назначением местной противогрибковой терапии. Тяжелое заболевание, нечувствительное к топическим средствам обычно лечится короткими курсами системных кортикостероидов, а также топическими кортикостероидами для дальнейшей поддерживающей терапии. Другие формы лечения, которые используются для резистентных пероральных форм включают азатиоприн, местные или пероральные ретиноиды, ингибиторы кальциневрина для местного применения, микофенолат или метотрексат, хотя данные эффективности очень ограничены. Были высказаны опасения по поводу потенциальной возможности такролима индуцировать злокачественную трансформацию слизистой оболочки, хотя доказательства этого очень ограничены.
В сочетании с риском злокачественной трансформации при красном плоском лишае до 1.75%, важно проводить мониторинг пациентов, которые получают лечение топическими ингибиторами кальциневрина, особенно с эрозивными или язвенными поражениями. Талидомид является средством с терапевтической возможностью и возможностью предотвращения рака ротовой полости, но данные ограничены.
Сильнодействующие местные кортикостероиды остаются основным элементом терапии. Топические ингибиторы кальциневрина могут использоваться в качестве терапии второй линии. Из-за теоретического риска потенциальной злокачественной трансформации, пациент на ингибиторах кальциневрина нуждается в тщательном обследовании и сопровождении.
Системные кортикостероиды могут использоваться короткими периодами в тяжелых случаях. Однако потребности дозы выше при вовлечении слизистых оболочек и следует учитывать потенциальные побочные эффекты. Ретиноиды, гидроксихлорохин, циклоспорин, азатиоприн и талидомид тоже используются, но данные по эффективности ограниченны и рутинное использование не рекомендуется.
Красный плоский лишай, поразивший ногти, может быть вызовом для лечения, после изначального улучшения многие пациенты имеют обострение. Втирание местных сильнодействующих кортикостероидов в ногтевой валик может помочь при активных стадиях. Триамциналон можно вводить в проксимальную часть ногтевого валика под местной анестезией.
Пероральные кортикостероиды могут использоваться в качестве терапии второй линии. Циклоспорин и азатиоприн могут также рассматриваться в качестве терапии эрозивного заболевания ногтей.
Читайте также:


