Диагностику и лечение папиллом
Папилломы (кондиломы, аногенитальные бородавки, половые бородавки) – это доброкачественные образования, вызываемые вирусом папилломы человека (ВПЧ). Помимо косметических неудобств, ВПЧ часто становится причиной развития рака шейки матки, опухолей половых органов и других не менее опасных недугов.
На сегодняшний день ВПЧ является наиболее распространенным из всех заболеваний, передающихся половым путем. Вирусом папилломы человека заражены около 50% всего населения земли. В настоящее время насчитывается около 180 типов ВПЧ, из них 29 типов обладают онкогенным потенциалом.
По степени онкогенного риска выделяют следующие группы ВПЧ:
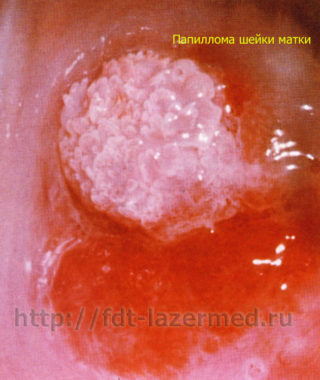
Папиллома выглядит как небольшой нарост (бородавка) телесного, розоватого или коричневатого цвета, на тонкой ножке. Она может достигать в размере 1-2 см. При обильном разрастании папилломы внешне напоминают структуру цветной капусты и, чаще всего, располагаются на половых органах, но могут появиться и в любом другом месте. У женщин они располагаются в области больших и малых половых губ, реже во влагалище и на шейке матки.
Остроконечные кондиломы локализуются, в основном, в местах трения и травматизации при половом контакте. У женщин поражаются уздечка половых губ, большие и малые половые губы, клитор, уретра, лобок, промежность, перианальная область, преддверие и вход во влагалище, а также девственная плева, непосредственно влагалище и шейка матки. В уретре кондиломы располагаются кольцеобразно, главным образом в области наружного отверстия.
Причины развития папилломатоза шейки матки
Заражение ВПЧ, как правило, происходит половым путем.
Инфицирование может происходить также в бассейнах, банях, спортзалах и других общественных местах и в результате самозаражения при бритье, эпиляции, обкусывании ногтей, расчесах кожи.
Наблюдается также перенос ВПЧ-инфекции от родителей к детям. Новорожденные могут быть инфицированы в родах при прохождении через родовые пути матери, инфицированной ВПЧ.
К группе риска заражения ВПЧ относятся все люди, живущие половой жизнью. Факторами риска развития инфекции являются:
- раннее начало половой жизни;
- большое количество половых партнеров;
- местные раздражители (выделения из влагалища, уретры, прямой кишки при различных патологических состояниях, мацерация, скопление смегмы и т.д.);
- дисбиотические состояния;
- курение, алкоголь;
- авитаминоз и атопический дерматит;
- беременность;
- лечение цитостатиками;
- контакт с женщиной, больной раком шейки матки, или имеющей генитальный папилломатоз;
- сочетание ВПЧ-инфекции с другими ИППП (хламидиоз, урогенитальный микоплазмоз, гонорея, трихомониаз, бактериальный вагиноз, HSV-инфекция, ВИЧ, цитомегаловирусная инфекция, сифилис и т.д.).
Симптомы папилломатоза
Сложность диагностики и лечения папиллом шейки матки заключается в том, что данное заболевание может протекать практически бессимптомно! Тем не менее, некоторые пациенты отмечают косвенные признаки ВПЧ, к которым относятся:
- Болезненность при половом акте;
- Кровянистые выделения после полового акта;
- Резкий, неприятный запах из половых органов.
Диагностика папилломатоза
Обнаруженные при осмотре шейки матки в зеркалах и при расширенной кольпоскопии эктопия и лейкоплакия, являются обязательным показанием для обследования на ВПЧ. Наибольшее диагностическое значение в настоящее время придается методу полимеразной цепной реакции (ПЦР), позволяющий идентифицировать отдельные типы ВПЧ.
Этот метод имеет большую прогностическую значимость, особенно если на фоне папилломавирусной инфекции уже имеется картина дисплазии эпителия шейки матки. Новым способом диагностики ВПЧ-инфекции является определение онкобелка Е7 в цервикальном материале методом иммунофлюоресцентного анализа.
Лечение папилломатоза
Лечение заболеваний, вызванных ВПЧ, включает в себя не только уничтожение образований, но и коррекцию общего и местного иммунодефицита, а также устранение факторов, способствующих развитию болезни. Адекватное лечение сопутствующих ИППП следует проводить перед деструкцией кондилом и обязательно на фоне приема иммунокорригирующих препаратов.
Мы индивидуально подходим к решению проблем каждой пациентки, учитывая при выборе метода лечения ее возраст, иммунный статус, характер и локализацию заболевания, сопутствующие урогенитальные инфекции. Именно такой подход гарантирует нашим пациенткам высокую эффективность лечения и низкий риск возникновения рецидивов болезни.
В настоящее время, самым многообещающим и перспективным направлением борьбы с ВПЧ является, бесспорно, применение профилактической вакцинации против ВПЧ тех типов, которые являются самыми частыми виновниками рака шейки матки, рака вульвы, рака влагалища.
Телефоны:
гор.: +7 (812) 275-42-42
моб.: +7 (921) 966-61-09 


Электронная почта: clms@mail.ru
Часы работы: с 9:00 до 21:00

Сейчас часто начали диагностировать у пациентов вирус папилломы человека (ВПЧ) и после этого стал возникать извечный вопрос, что делать?
Для начала, хотелось бы немного рассказать о нем: определение вируса папилломы человека.
Если обобщить, то ВПЧ – инфекция может находиться в следующих формах:
Как проявляется ВПЧ – инфекция?
Основным симптомом инфекции вызванной вирусом папилломы человека является образование так называемых остроконечных кондилом.
Внешне остроконечные кондиломы похожи на обычные бородавки. Они могут иметь небольшие размеры (от нескольких миллиметров до сантиметра), розоватую или телесного цвета окраску, гладкую или слегка бугристую поверхность.
Чаще всего остроконечные кондиломы образуются в области наружных половых органов.
У женщин остроконечные кондиломы могут возникать вблизи клитора, на малых и больших половых губах, во влагалище и на шейке матки. В случае раздражения кондилом, располагающихся близко к входу во влагалище, возможно появление зуда и незначительного кровотечения во время полового акта.
У мужчин остроконечные кондиломы образуются на половом члене и мошонке.
Как правило, остроконечные кондиломы безболезненны. В некоторых случаях в области кондилом ощущается легкий зуд и дискомфорт.
Когда нужно обратиться к врачу?
Обязательно обратитесь к врачу, если вы заметили у себя на коже образования (бородавки, выросты) похожие на остроконечные кондиломы. Врач назначит вам необходимые обследования, которые помогут установить точную причину болезни и исключить другие заболевания, передающиеся половым путем.
Диагностика ВПЧ?
Для подтверждения диагноза папилломавирусной инфекции используется метод ПЦР (полимеразной цепной реакции), который позволяет определить ДНК вируса и точно установить, каким типом вируса заражен человек.
В современных диагностических лабораториях определяется тип вируса, его количество (вирусная нагрузка) и интеграция вируса в геном. В начале статьи приведена информация, которая показывает, что наиболее опасны ВПЧ высокого онкогенного риска (ВОР). Имеет значение кроме типа вируса, определение и его количества. От этого зависит тактика лечения. Интеграция вируса в геном клетки, к сожалению, в наших лабораториях не определяется. Этот анализ важен в ранней диагностике дисплазии эпителия шейки матки и неинвазивной карциномы.
Очень важно, чтобы все поняли, даже если ПЦР анализ выявит у вас онкогенные формы ВПЧ, это не означает, что у вас уже есть рак шейки матки или что вы неминуемо заболеете им в ближайшее время, так как, далеко не во всех случаях ВПЧ приводит к развитию рака. От момента заражения до появления предрака могут пройти годы.
Для того чтобы определить вызвал ли ВПЧ изменение клеток шейки матки и есть ли риск развития рака нужно обязательно пройти тщательное гинекологическое обследование, которое включает в себя обязательно :
- Кольпоскопию (осмотр шейки матки аппаратом, напоминающим микроскоп и позволяющий осматривать под увеличением от 8 до 20 крат).
- Цитологический мазок (ПАП тест), который используется для определения диспластических изменений в клетках шейки матки.
- Бактериоскопическое исследование выделений из влагалища. Часто ВПЧ-инфекция сочетается с другими инфекциями передающимися половым путем (примерно в 20% случаев), поэтому может быть необходимо дополнительное дообследование для определения хламидиоза, микоплазмоза, уреаплазмоза и трихомониаза.
- Прицельная биопсия – взятие кусочка ткани шейки матки в случаи наличия дисплазии или подозрения на злокачественную опухоль шейки матки.
Лечение ВПЧ
Поскольку полного излечения от папилломавирусной инфекции в настоящее время достичь невозможно (наряду с этим часто наблюдается спонтанное, самопроизвольное излечение), лечат проявления ВПЧ, а не присутствие вируса в организме. При этом эффективность различных методов лечения составляет 50-70 %, а в четверти случаев заболевание вновь проявляет себя уже спустя несколько месяцев после окончания лечения. Вопрос о целесообразности лечения каждой пациентки решается врачом индивидуально. При этом необходимо избегать факторов, снижающих иммунитет (переохлаждение, сильные эмоциональные стрессы, хроническое переутомление, авитаминоз). Существуют исследования, которые говорят о профилактическом эффекте ретиноидов (бета-каротин и витамин А), витамина С и микроэлементов, таких как фолаты, в отношении заболеваний, вызванных ВПЧ.
Среди методов лечения проявлений ВПЧ инфекции (остроконечных кондилом и папиллом) чаще всего используются:
- Деструктивные методы - это местное лечение, направленное на удаление кондилом. Различают физические (криодеструкция, лазеротерапия, диатермокоагуляция, электрохирургическое иссечение) и химические (трихлоруксусная кислота, ферезол, солкодерм) деструктивные методы, а также хирургическое удаление кондилом. Цитотоксические препараты - подофиллин, подофиллотоксин (кондилин), 5-фторурацил. Женщинам детородного возраста на время лечения рекомендуют надежную контрацепцию или отказ от половой жизни.
- Имунологические методы Наиболее часто для лечения ВПЧ-инфекции используются интерфероны (лаферон, лаферобион, альфарекин, реаферон, виферон). Они представляют собой семейство белков, которые вырабатываются клетками иммунной системы в ответ на стимуляцию вирусами. Отдельно стоит препарат Алокин-альфа, который стимулирует выработку собственного интерферона и активирует клеточный иммунитет.
- Специфические противовирусные препараты (цидофовир, панавир, алпиразин). Известный противовирусный препарат ацикловир (зовиракс) не оказывает действие на ВПЧ. Из местных (влагалищных) препаратов противовирусным действием обладает Эпиген интим спрей и Бетадин.
Профилактика ВПЧ
Может быть неспецифическая и специфическая.
Неспецифическая включает предотвращение заражения ВПЧ половым путем, здоровый образ жизни с целью укрепления работы иммунной системы и сбалансированное питание включающее в себя бета-каротин, витамин А, витамина С и фолиевую кислоту.
Специфическая профилактика – вакцинация.
Вакцины для профилактики ВПЧ содержат органические вещества, структура которых похожа на структуру живых вирусов ВПЧ. Эти вещества ни в коем случае не могут вызвать болезнь.
После введения вакцины в организме человека начинают вырабатываться клетки иммунной системы, которые препятствуют внедрению ВПЧ в организм.
В настоящее время существует два типа вакцин против ВПЧ: квадривалентная Гардасил (Gardasil) и бивалентная Церварикс (Cervarix).
Церварикс предотвращает заражения ВПЧ 16 и 18, которые вызывают 70% всех случаев рака шейки матки и рака заднего прохода.
Гардасил, кроме защиты от ВПЧ 16 и 18 типов, предоставляет защиту ещё и от ВПЧ 6 и 11 типов, вызывающих 90% случаев бородавок на половых органах.
Гардасил и Церварикс защищают от заражения людей, которые еще не заражены ВПЧ соответствующего типа. Они не могут устранить вирус из организма человека, если он уже проник в него и не могут вылечить болезни (например, остроконечные кондиломы или дисплазию шейки матки) которые вирус уже успел спровоцировать. Именно по этой причине, прививки против ВПЧ рекомендуется делать в детском и подростковом возрасте, до начала половой жизни.
Таким образом, вакцина Гардасил защищает от заражения ВПЧ 6, 11, 16 и 18 типов и рекомендуется для профилактики рака и дисплазии шейки матки, рака влагалища и наружных половых органов у женщин, а также для профилактики рака заднего прохода и остроконечных кондилом у мужчин и женщин. Вакцина Церварикс защищает от заражения ВПЧ 16 и 18 типов и рекомендуется для профилактики рака и дисплазии шейки матки у женщин и рака заднего прохода у мужчин и женщин.
По состоянию на 2013 год вакцины зарегистрирована более, чем в 125 странах мира, почти в 20 странах входят в национальные календари прививок, в мире распространено 111 миллионов доз препарата.
Папиллома — это вирусное заболевание, при котором на коже образуются небольшие наросты, иначе называемые бородавками. Фактически папиллома — это небольшая опухоль, и несмотря на ее доброкачественный характер, заболевание нуждается в лечении.
Врачи отделения дерматологии Клинического госпиталя на Яузе проводят тщательную диагностику и лечение папиллом, однако попавший в организм вирус остается там навсегда, поэтому пациенту важно знать, что окончательно избавиться от его присутствия в организме не удастся.
Симптомы папилломы
Папиллома — это одна из наиболее часто встречающихся вирусных инфекций на Земле. По некоторым данным, до 90% населения планеты заражены этим вирусом, однако он далеко не всегда проявляет себя, и люди зачастую могут не знать, что являются носителями заболевания.
Существует много разновидностей папилломы, и к наиболее часто встречающимся относятся следующие.
Вульгарная (простая) папиллома. При этом заболевании на коже образуются наросты, похожие на шишечки, с ороговевшей поверхностью. Чаще всего вульгарные папилломы образуются на кистях рук или на коленях, нередко этим заболеванием страдают дети.
Подошвенная папиллома. Она выглядит, как шишечка на подошве, окруженная выступающим ободком. Не следует путать подошвенную папиллому с мозолью: мозоль имеет гладкую поверхность и сохраняет кожный рисунок. Подошвенная папиллома может причинять боль при ходьбе. Достаточно часто она исчезает без специального лечения.
Плоские папилломы могут возникать на любом участке тела. Это небольшие выросты на коже, имеют округлую или многоугольную форму. По цвету не отличаются от кожи или могут быть чуть желтее.
Нитевидные папилломы (акрохорды) часто появляются у людей старшего возраста, локализуясь в области подмышек, паха, шеи и глаз. Сначала образуются желтоватые шишечки, которые потом превращаются в небольшие наросты. Если нитевидные папилломы расположены в месте, подверженном травматизации, то они могут воспаляться и болеть.
Вирус папилломы становится также причиной появления кондилом. Это тоже доброкачественное образование на коже, обычно они возникают в области половых органов, заднего прохода, но иногда кандиломы могут возникать и вокруг рта. Кондиломы напоминают сыпь, но мелкие элементы могут сливаться и образовывать крупные наросты. Они доставляют серьезный дискомфорт, могут травмироваться одеждой. Кондиломы желательно удалять, сами они не проходят.
Причины и патогенез папилломы
Вирус папилломы передается от человека к человеку (в том числе и во время полового контакта). Чтобы произошло заражение, вирус должен проникнуть через эпителий, например, сквозь трещины на коже или слизистой. В противном случае заражения не происходит.
Также возможна передача вируса от матери ребенку во время родов.
В течение длительного времени человек может быть просто носителем вируса: он будет размножаться на поверхности кожи, никак не проявляясь клинически. Факторами, которые провоцируют проявление папилломы, являются:
- снижение иммунитета
- стресс, физическое истощение
- перенесенные бактериальные и вирусные инфекции
- оперативное вмешательство
- у женщин — беременность, которая также приводит к снижению иммунитета
Диагностика и лечение папилломы в Клиническом госпитале на Яузе
Для диагностики папилломы проводится ПЦР-анализ. Врач получает информацию не только о наличии вируса папилломы, но и о его типе, а также о количестве вируса в крови.
Основной способ лечения папиллом — удаление. Как правило, после этого ткани направляются на гистологические обследование.
Прием (осмотр, консультация) врача-дерматовенеролога первичный 3 900 руб.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.

Фотографии
нашей клиники

--> 
Папилломы и кондиломы: разновидности, диагностика и лечение
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — появляются так называемые остроконечные кондиломы.
Что это такое кондиломы (папилломы)?
Папилломатоз — заболевание, вызываемое вирусами папилломы человека. К папилломавирусам относятся более 70 различных видов вирусов, которые объединяет между собой то, что они поражают преимущественно кожные покровы и слизистые оболочки, вызывая разрастание тканей.
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — в этом случае папилломы называют остроконечными кондиломами.
Чаще всего болезнь протекает бессимптомно — наличие вируса в таких случаях не вызывает значительных разрастаний.
Чем опасны кондиломы?
Кондиломы ни в коем случае нельзя считать безвредными. Дело в том, что в основе образования кондилом лежат те же процессы, что и в основе развития опухолей, поэтому длительно текущий кондиломатоз является предраковым состоянием. Доказано, например, что кондиломатоз шейки матки увеличивает вероятность развития рака в 50−60 раз. Вирус папилломы человека отвечает и за ряд случаев дисплазии (отслоения) эпителия шейки матки, передаётся во время родов младенцу.
Разросшиеся кондиломы могут:
травмироваться и кровоточить;
препятствовать нормальной половой жизни;
беспокоить, как косметический дефект;
вызывать психологический дискомфорт;
препятствовать нормальным родам.
Кроме кондилом различают следующие виды папиллом человека:
Простая (вульгарная) папиллома в виде твердой небольшой шишечки — около 1 мм в диаметре. Ее ороговевшая поверхность выступает над поверхностью кожи Папиллома без ножки. Локализуется на любом участке тела. Но чаще бывает на пальцах, а также в области колен у детей.
Плоская папиллома в виде круглой гладкой шишечки плоской формы. Может быть многоугольной. По окрасу сходна с цветом кожных покровов. Такая патология склонна к возникновению на любом участке тела. Чаще всего поражает лицо и руки. Болезненна. Вызывает воспаление пораженной области, покраснение и зуд.
Нитевидная папиллома, часто встречаемая в возрасте 40−50 лет. Локализуется в основном в районе глаз, шеи, паха и подмышек. В начале процесса папиллома выглядит как желтоватый выступ небольшого размера. Затем превращается в нитевидные, эластичные и удлиненные образования до 5−6 миллиметров в длину. Могут воспаляться. Не исчезают самостоятельно.
По уровню онкогенности различают следующие группы ВПЧ:
с малым уровнем риска рака — номера 81, 72, 70, 61, 54, 44, 43, 42, 40, 11, 6;
со средним уровнем риска рака — номера 66, 58, 53, 52, 51, 35, 33, 31, 26;
с высоким уровнем риска рака — номера 82, 73, 68, 59, 56, 45, 39, 18, 16.
Диагностика и лечение папиллом
Симптомы папилломы кожи, кроме разрастаний тканей, как правило отсутствуют, но могут сопровождаться покалыванием и зудом.
Диагностика кондиломатоза не вызывает особых сложностей — кондиломы выявляюся в ходе обычных осмотров у дерматовенеролога.
В клинической лаборатории проводят гистологическое исследование образцов ткани; цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test). Но наиболее эффективным методом считается молекулярно-генетическая диагностика типирования папилломавирусов с помощью методов ПЦР и DIGENЕ тест.
Для того, чтобы убедиться в их вирусной природе, больному следует сдать анализы на наличие вируса папилломы челловека с помощью ПЦР — специальный метод исследования, позволяющий выявить вирусные частицы в мазках со слизистой влагалища или шейки матки, соскобах Тогда как DIGENЕ — тест позволяет выявить папилломавирус, определить его тип и принадлежность к высокоонкогенной или низкоонкогенной группе и зафиксировать клинически значимые концентрации в тканях. Технология исследования основана на феномене гибридизации (связывания вирусной ДНК с РНК-зондом) и последующем захвате полученного гибрида моноклональными антителами на твердой фазе, с последующим связыванием гибрида антителами, которые помечены ферментом. Завершение теста происходит путем проведения хемилюминесценции (регистрации интенсивности свечения гибрида). Для исследования возможно использовать различный материал.
Кондиломатоз практически никогда не проходит самостоятельно и требует специального лечения. Как и чем лечить папилломы стоит доверить только специалисту. Как правило, сначала врач назначит лекарства против папилломы -противовирусные препараты или интерфероны, после чего кондиломы уничтожаются с помощью жидкого азота (криодеструкция), лазеротерапии или электрокоагуляции.
Во время беременности видимые кондиломы часто рецидивируют, имеют тенденцию к пролиферации и становятся рыхлыми. Лечение папиллом у беременных желательно проводить на ранних сроках, соблюдая особую осторожность. При этом рекомендуется применять только физические методы (криотерапию и лазер). Противовирусные препараты беременным противопоказаны.
На сегодняшний день, существуют две вакцины против некоторых типов вирусов папилломы человека. Гардасил — первая вакцина против ВПЧ, применяется с 2006 г. Она нацелена на четыре типа ВПЧ: 6, 11, 16 и 18. Рекомендуется в качестве плановой вакцинации для женщин в возрасте от 9 до 26 лет и для мальчиков и мужчин в возрасте от 9 до 26. Вакцинация состоит из трех доз вакцины, её лучше всего проводить в молодом возрасте, до начала сексуальной активности и до воздействия на ДНК ВПЧ. Вакцину не следует назначать беременным женщинам.
Другая вакцина против ВПЧ — Церварикс, была лицензирована позже в 2009 году для использования у женщин в возрасте 10−25 лет. Как и все вакцины, эти вакцины против ВПЧ не являются абсолютно надежными. Обе вакцины почти 100% эффективны в предотвращении заболеваний, вызванных ВПЧ 16 и 18 -- которые в совокупности составляют 70% всех случаев рака шейки матки, а также многих видов рака влагалища и вульвы.
Обе прививки против ВПЧ способны предотвратить заражение вирусом папилломы в течение пяти лет, но они не лечат заболевание папилломатоз. Пока не существует вакцины, способной защитить человека от всех типов ВПЧ.
Что такое вирус папилломы человека и где его лечить?
Вирус папилломы человека (ВПЧ) – инфекция, относящаяся к группе ДНК-содержащих вирусов, которая поражает слизистые оболочки и эпителии кожных покровов. Чрезвычайно распространенное заболевание, вакцинация против которого на данный момент введена в национальные календари только в 57 странах.
Развитие ВПЧ может быть связано с развитием патологических изменений шейки матки и злокачественными новообразованиями — плоскоклеточным раком вульвы, вагины, ануса, пениса, головы и шеи, а также аногенитальных бородавок и рецидивирующего респираторного папилломатоза. Поэтому, если у вас наблюдается что-то из вышеперечисленного, следует незамедлительно обратиться к врачу для прохождения обследования.
В клетке, подверженной заражению вирусом, ВПЧ существует в злокачественной или доброкачественной форме. Период до появления симптомов в среднем длиться до трех месяцев. Инфекция папилломы человека передается через прикосновения, половой акт или при родах от матери к ребенку.
Существует около 100 различных видов ВПЧ, которые могут переносить как люди, так и животные. Некоторые из них могут привести к генитальным бородавкам, другие могут вызвать появление некоторых видов рака. Иногда ВПЧ может передаваться во время родов младенцу, вызывая инфекции половых органов или органов дыхания.
Против вируса папилломы человека проводится вакцинация, которая наиболее эффективна в возрасте 11-12 лет.
Общими симптомами вируса папилломы являются образования на коже, слизистых оболочках, которые в народе принято называть бородавками.
Генитальные бородавки могут выглядеть как небольшие шишки, скопление наростов или стеблеподобных образований. Они обычно поражают слизистую оболочку влагалища у женщин или, возможно, шейку матки, а также пенис или мошонку у мужчин. Они могут также появляться вокруг ануса и в области паха. Размер генитальных бородавок зачастую варьируется, как форма и цвет. Они могут напоминать цветную капусту, быть телесного или белого цвета.
Также существуют другие виды бородавок, вызванные ВПЧ, которые включают в себя подошвенные бородавки, плоские и обычные бородавки.
- Обыкновенные бородавки – грубые образования, которые чаще всего встречаются на руках, пальцах и локтях.
- Подошвенные бородавки – жесткие, зернистые наросты на ногах; они обычно появляются на пятках или носках.
- Плоские бородавки – как правило, появляются у детей, подростков и людей в возрасте 18-24 лет; они не слишком сильно выпирают и слегка приподняты. Цвет таких бородавок немного темнее, чем обычный цвет кожи. Чаще всего они встречаются на лице, шее и местах, которые были повреждены.
Другие типы ВПЧ могут увеличить риск развития рака. К таким типам рака относятся рак шейки матки, слизистой влагалища, полового члена, ануса, ротоглотки или основания языка и миндалин. Развитие рака может занять годы или десятилетия.
Вирус папилломы человека – это вирус, передающийся половым путем или другими формами контакта кожи и гениталий человека. Этим вирусом может заразиться любой сексуально активный человек. Большинство вирусов папилломы человека доброкачественны и не несут никакой опасности, однако существуют и те, которые подвергают человека большей опасности заболевания определенными типами рака.
- Прямой контакт с бородавками другого человека;
- Половой контакт с инфицированным партнером;
- Подверженность ребенка к материнской инфекции ВПЧ во время беременности или родов;
- Несколько сексуальных партнеров;
- Небезопасная сексуальной практики, такая как секс без использования презервативов.
Для того чтобы точно установить диагноз ВПЧ, необходимо выявить, как проявляет себя инфекция, пройти кольпоскопию и гистологическое исследование, а также при необходимости применить метод полимеразной цепной реакции.
В настоящее время вирусы папилломы человека не поддаются лечению, однако врачи направляют лечение на ослабление симптомов, вызванных ВПЧ. Лекарственных препаратов, полностью избавляющих зараженные клетки от вируса, на данный момент нет.
А физиохирургическое вмешательство не всегда проходит гладко, и может сопровождаться рецидивами. Поэтому наиболее эффективным является комбинированный метод терапии.
Другими словами происходит локальное удаление измененных тканей на фоне локального и системного лечения. Применение дополнительных лекарственных средств производит иммунокоррекцию, тем самым повышая эффективность терапии.
В некоторых ситуациях могут быть необходимы хирургические вмешательства, которые включают в себя:
- Криотерапию: в этом методе используется жидкий азот, чтобы заморозить аномальные зоны.
- Электрокоагуляция: чтобы сжигать аномальные зоны используется электрический ток.
- Лазерная терапия: ненужные ткани удаляет световой луч.
- Инъекции интерферона редко используются из-за высокого риска побочных эффектов и затрат.
- Хирургическое удаление.
Для избегания попадания папилломавирусной инфекции в организм нужно поставить ВПЧ-вакцину. В России таких существует две: двухвалентная и четырехвалентная, защищающие от разных типов вируса. Наилучшим временем для вакцинации считается период до первого полового акта.

Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — появляются так называемые остроконечные кондиломы.
Что это такое кондиломы (папилломы)?
Папилломатоз — заболевание, вызываемое вирусами папилломы человека. К папилломавирусам относятся более 70 различных видов вирусов, которые объединяет между собой то, что они поражают преимущественно кожные покровы и слизистые оболочки, вызывая разрастание тканей.
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — в этом случае папилломы называют остроконечными кондиломами.
Чаще всего болезнь протекает бессимптомно — наличие вируса в таких случаях не вызывает значительных разрастаний.
Чем опасны кондиломы?
Кондиломы ни в коем случае нельзя считать безвредными. Дело в том, что в основе образования кондилом лежат те же процессы, что и в основе развития опухолей, поэтому длительно текущий кондиломатоз является предраковым состоянием. Доказано, например, что кондиломатоз шейки матки увеличивает вероятность развития рака в 50-60 раз. Вирус папилломы человека отвечает и за ряд случаев дисплазии (отслоения) эпителия шейки матки, передаётся во время родов младенцу.
Разросшиеся кондиломы могут:
- травмироваться и кровоточить;
- препятствовать нормальной половой жизни;
- беспокоить, как косметический дефект;
- вызывать психологический дискомфорт;
- препятствовать нормальным родам.
Кроме кондилом различают следующие виды папиллом человека :
Простая (вульгарная) папиллома в виде твердой небольшой шишечки - около 1 мм в диаметре. Ее ороговевшая поверхность выступает над поверхностью кожи Папиллома без ножки. Локализуется на любом участке тела. Но чаще бывает на пальцах, а также в области колен у детей.
Плоская папиллома в виде круглой гладкой шишечки плоской формы. Может быть многоугольной. По окрасу сходна с цветом кожных покровов. Такая патология склонна к возникновению на любом участке тела. Чаще всего поражает лицо и руки. Болезненна. Вызывает воспаление пораженной области, покраснение и зуд.
Нитевидная папиллома, часто встречаемая в возрасте 40-50 лет. Локализуется в основном в районе глаз, шеи, паха и подмышек. В начале процесса папиллома выглядит как желтоватый выступ небольшого размера. Затем превращается в нитевидные, эластичные и удлиненные образования до 5-6 миллиметров в длину. Могут воспаляться. Не исчезают самостоятельно.
По уровню онкогенности различают следующие группы ВПЧ:
с малым уровнем риска рака - номера 81, 72, 70, 61, 54, 44, 43, 42, 40, 11, 6;
со средним уровнем риска рака - номера 66, 58, 53, 52, 51, 35, 33, 31, 26;
с высоким уровнем риска рака - номера 82, 73, 68, 59, 56, 45, 39, 18, 16.
Диагностика и лечение папиллом
Симптомы папилломы кожи, кроме разрастаний тканей, как правило отсутствуют, но могут сопровождаться покалыванием и зудом.
Диагностика кондиломатоза не вызывает особых сложностей — кондиломы выявляюся в ходе обычных осмотров у дерматовенеролога.
В клинической лаборатории проводят гистологическое исследование образцов ткани; цитологическое исследование шеечных мазков по Папаниколау (PAP - smear test). Но наиболее эффективным методом считается молекулярно-генетическая диагностика типирования папилломавирусов с помощью методов ПЦР и DIGENЕ тест.
Для того, чтобы убедиться в их вирусной природе, больному следует сдать анализы на наличие вируса папилломы челловека с помощью ПЦР — специальный метод исследования, позволяющий выявить вирусные частицы в мазках со слизистой влагалища или шейки матки, соскобах и т.п. Тогда как DIGENЕ - тест позволяет выявить папилломавирус, определить его тип и принадлежность к высокоонкогенной или низкоонкогенной группе и зафиксировать клинически значимые концентрации в тканях. Технология исследования основана на феномене гибридизации (связывания вирусной ДНК с РНК-зондом) и последующем захвате полученного гибрида моноклональными антителами на твердой фазе, с последующим связыванием гибрида антителами, которые помечены ферментом. Завершение теста происходит путем проведения хемилюминесценции (регистрации интенсивности свечения гибрида ). Для исследования возможно использовать различный материал.
Кондиломатоз практически никогда не проходит самостоятельно и требует специального лечения. Как и чем лечить папилломы стоит доверить только специалисту. Как правило, сначала врач назначит лекарства против папилломы -противовирусные препараты или интерфероны, после чего кондиломы уничтожаются с помощью жидкого азота (криодеструкция), лазеротерапии или электрокоагуляции.
Во время беременности видимые кондиломы часто рецидивируют, имеют тенденцию к пролиферации и становятся рыхлыми. Лечение папиллом у беременных желательно проводить на ранних сроках, соблюдая особую осторожность. При этом рекомендуется применять только физические методы (криотерапию и лазер). Противовирусные препараты беременным противопоказаны.
На сегодняшний день, существуют две вакцины против некоторых типов вирусов папилломы человека. Гардасил - первая вакцина против ВПЧ, применяется с 2006г. Она нацелена на четыре типа ВПЧ: 6, 11, 16 и 18. Рекомендуется в качестве плановой вакцинации для женщин в возрасте от 9 до 26 лет и для мальчиков и мужчин в возрасте от 9 до 26. Вакцинация состоит из трех доз вакцины, её лучше всего проводить в молодом возрасте, до начала сексуальной активности и до воздействия на ДНК ВПЧ. Вакцину не следует назначать беременным женщинам.
Другая вакцина против ВПЧ - Церварикс, была лицензирована позже в 2009 году для использования у женщин в возрасте 10-25 лет. Как и все вакцины, эти вакцины против ВПЧ не являются абсолютно надежными. Обе вакцины почти 100% эффективны в предотвращении заболеваний, вызванных ВПЧ 16 и 18 -- которые в совокупности составляют 70% всех случаев рака шейки матки, а также многих видов рака влагалища и вульвы.
Обе прививки против ВПЧ способны предотвратить заражение вирусом папилломы в течение пяти лет, но они не лечат заболевание папилломатоз. Пока не существует вакцины, способной защитить человека от всех типов ВПЧ.
Читайте также: