Что делать если ветрянка появилась в интимной зоне и как лечить
1 октября 2018, 22:07 Эксперт статьи: Блинова Дарья Дмитриевна 84,831
Ветряночная сыпь появляется на разных участках тела, но может поразить гениталии малыша или взрослого. В отсутствии адекватного лечения ветряная оспа, поразившая половой орган у мальчиков и девочек в любом возрасте, может привести к нежелательным последствиям. Главная причина – несоблюдение правил личной гигиены. Когда вирус распространяется на слизистых гениталий, появляются специфические прыщи-волдыри, которые не покрываются корочкой.
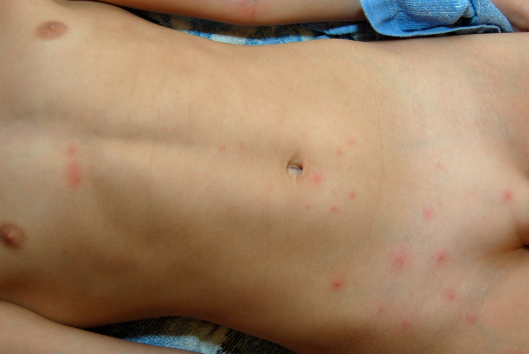
Причины появления ветрянки на половых органах
Возбудителем ветрянки является вирус герпетической природы третьего типа. Его легко обнаружить при анализе в субстрате из элементов сыпи у больных. Вирус не отличается стойкостью, поэтому быстро гибнет вне человеческого тела. Угнетение патогена проходит еще быстрее под воздействием УФ-лучей от солнца, при высоких температурах. Болезнь проходит, если обрабатывать больные участки дезинфицирующими препаратами. Но из-за высокой активности ветрянки восприимчивый к возбудителю организм (без антител) обязательно инфицируется.
Передается болезнь воздушно-капельным путем от человека к человеку при кашле, чихании, разговоре. Заразность высока уже в первые сутки после активации вируса и вплоть до исчезновения последних корочек. Если обсыпает половой орган беременной, происходит заражение плода.
Главной причиной появления ветряночной сыпи на гениталиях является отсутствие гигиены рук после обработки лопнувших элементов. Частички зараженного жидкого субстрата задерживаются под необрезанными ногтями и переносятся на другие участки тела, в частности, на половые органы.
Однозначно сказать, передается ветряночная оспа, если произошел половой контакт, нельзя. Такой путь распространения болезни не указан в перечне возможных способов заражения, но он не исключается. Риск повышается, если человек ранее не переболел ветрянкой. Причина в том, что на мягкой оболочке, покрывающей половой орган, не образуется корка, а постоянно выделяется заразный субстрат, который способствует размножению вируса во влажной, теплой среде. Ситуация усугубляется, если не мазать в пораженные местах медпрепаратами. Если жидкость попадает на кожу с ранками и микротрещинами, заражение – неизбежно.
Симптомы у детей и взрослых
Ветряная оспа появляется поэтапно:
- Этап, когда развивается симптоматика, схожая с простудой: недомогание,
![]()
На начальном этапе симптомы ветрянки похожи на простуду
усталость.
- У девочки и взрослой женщины болезнь проявляется в виде маленьких водянистых прыщей, локализированных на малых и больших половых губах. Реже возможно распространение элементов сыпи на клиторе и лобковой части. После заживания шрамов не остается.
- У мальчиков и взрослых мужчин ветрянка вызывает больший дискомфорт из-за тесного контакта полового органа с одеждой. Прыщики на головке члена постоянно травмируются и зудят по причине постоянного трения с тканью. У мужского пола болезнь протекает тяжелее.
Наиболее опасным проявлением ветрянки является распространение сыпи на стенки мочеиспускательного протока, вызывая сильнейший зуд, жжение, боль в паху, большие трудности с мочеиспусканием. Сопровождающие симптомы ветрянки на половых органах у детей:
- беспокойство ребенка;
- раздражительность;
- потеря аппетита;
- истерики и плач перед испражнением.
Лечение
В интимных зонах каждого человека находятся сверхчувствительные к любому виду воздействия участки, поэтому при выборе лекарственных средств для купирования ветрянки, поразившей половой орган, не рекомендуется заниматься самолечением. Терапевтическую схему подбирает лечащий врач. Общие рекомендации:
- Обработка сыпи средствами для снятия симптомов. Мазать половой орган можно подходящими лекарственными и народными средствами.
- Частые подмывания теплой водой без применения мыльных средств для интимной гигиены. Просушивать промежность следует мягким полотенцем и промакивающими движениями.
- Ношение свободного белья из качественных и натуральных тканей.
- Тщательно мыть руки перед и после гигиены половых органов и обработки элементов сыпи на других участках кожи.
- Исключение перегрева в поврежденной зоне, чтобы не усиливалось саднение.
Перечень применяемых медпрепаратов, которыми нужно мазать в интимном месте, включает:
Вспомогательные терапевтические методы с применением народных рецептов подбираются после консультации со специалистом. Популярные средства:
- 15-минутная ванна с марганцовкой. После растворения кристаллов вода должна быть слабо-розовой. Можно делать сидячие ванны.
- 25-минутная ванная с календулой. Настой готовится из 60 г высушенного и смолотого растения в 1 л кипятка, а потом настаивается до остывания.
- Ванна с шалфеем. Отвар следует делать из 20 г растения в 2-х стаканах кипятка.
- Малышам снять зуд и жжение поможет ванна с чередой и ромашкой.
Способы предотвращения
Не допустить распространения ветряночной сыпи на половые органы можно следующим образом:
- тщательно следить за содержанием гениталий в чистоте;
- ежедневно менять постельное белье;
- принимать душ с омовением гениталий теплой водой и сменой нательного белья;
- отказаться от обтягивающих, тесных трусиков (идеальное белье для малышей – хлопковое);
- коротко стричь ногти;
- не мазать ветрянку на гениталиях раствором брильянтовой зелени, так как он может вызвать ожог.
Осложнения
Существует мнение, что ветряная оспа на половых органах может привести к импотенции у мужчин и бесплодию у женщин. Но это сведенье не более, чем миф.
Болезнь не влияет на половые функции даже при возникновении в период активного созревания, то есть в возрасте 12-14 лет.
Серьезным осложнением ветрянки на гениталиях является вторичное инфицирование бактериальной или вирусной флорой. Последствия инфекции могут быть опасными и тяжелыми. Например, у женского пола могут развиться:
У мальчика и мужчины:
- воспаление простаты;
- заражение мочеиспускательной системы.

Заболевание ветрянкой во время беременности чревато осложнениями в развитии ребенка
Самое тяжелое осложнение возникает при распространении инфекции с током крови по всем внутренним органам и системам. Наиболее опасным периодом для беременных является:
- I триместр вынашивания малыша, когда формируются зачатки органов и систем маленького организма;
- последние 14 дней до предполагаемой даты родоразрешения, когда повышается риск развития врожденной ветрянки.
Осложнения у беременных с половой ветрянкой:
- выкидыш;
- недоразвитие конечностей;
- поражение мозга;
- задержка развития;
- тяжелые уродства.
Ветрянка считается детской инфекцией, и так как она распространяется достаточно быстро, то основная часть детишек может переболеть еще в детском саду или в начальной школе. После этого у человека образуется устойчивый иммунитет, который держится до конца жизни. Те, кто не переболел в детстве, могут заразиться во взрослом возрасте. Основным проявлением ветряной оспы является сыпь, которая локализуется по всему телу на кожных покровах и слизистых. Иногда папулы возникают на глазах, в полости рта, на стенке желудка или мочевого пузыря. В ряде случаев встречается ветрянка на половых органах. 
Проявления этой формы ветряной оспы

Симптомы и лечение ветрянки у взрослых
Ветрянка в области гениталий визуализируется как обычная сыпь. Вирус герпеса, который является причиной недуга, имеет непохожие на другие патологии проявления. Поэтому только на основании осмотра можно довольно точно определить диагноз. Для высыпаний при этом заболевании характерно прохождение нескольких стадий, независимо от локализации:
- На неповрежденной коже или слизистой оболочке возникает плоское красноватое пятнышко, размерами не превышающее 1—2 мм. Клинических проявлений в этот период не отмечается.
- Через сутки или двое над поверхностью начинает образовываться и приподниматься прыщик, формируется папула. Она представляет собой пузырь, наполненный серозной жидкостью и продуктами жизнедеятельности вируса. Больной при этом начинает ощущать очень сильный зуд и болезненность в наиболее чувствительных местах.
- Позже папула переходит в везикулу. Пузырек вскрывается, и на поверхности появляется изъязвление.
- На последней стадии (которая отсутствует на слизистых и в паху) формируется корочка.
Основными проявлениями ветрянки на женских и мужских гениталиях выступают:
- выраженный зуд и непреодолимое желание почесаться,
- жжение,
- дизурические явления,
- повышение температуры,
- сильная боль, объясняемая большим количеством нервных окончаний в области половых органов,
- отечность в области поражения.

Особенности появления и характеристика сыпи при ветрянке
Вся симптоматика при ветряной оспе вызывается тропным к кожным покровам вирусом, который при активной жизнедеятельности поражает нормальную ткань. У взрослых людей недуг часто протекает в тяжелой форме, с высокой вероятностью развития осложнений, и требует оказания помощи в условиях стационара.
При появлении неприятных ощущений во время мочеиспускания, а также в том случае, когда элементы сыпи локализуются в месте выхода уретры, пациенту требуется консультация уролога. В этом случае необходимо проведение дифференциальной диагностики между ветряной оспой и половым герпесом.
Особенности локализации
Высыпания локализуются у девочек и женщин в паху на лобке, снаружи и внутри малых и больших половых губ, и даже на клиторе, внутри влагалища и в уретре. Внешне они напоминают локализованное водянистое поражение, сопровождаются сильнейшим зудом и прочими очень неприятными ощущениями. Из-за трения бельем и во время нарушения целостности пузырьков может развиться сильное раздражение и воспалительный процесс в результате присоединения инфекции.
" alt="">
У мужчин и мальчиков характерна локализация сыпи в районе головки и тела члена на его внешней стороне. А при контакте пениса с одеждой нередко происходит мацерация и занесение инфекции, особенно при несоблюдении гигиены.
В целом ветрянку представитель сильного пола на половом члене переносит тяжелее, чем женщина, у которой высыпания размещаются в паховой области.
Как облегчить состояние
Для снижения интенсивности зуда и предупреждения заноса инфекции используется ряд эффективных препаратов наружного применения:
- Антигистаминные мази (Фенистил). Они снимают аллергические проявления, зуд и жжение. Одновременно рекомендуется прием средств такого вида действия внутрь. Лучше всего использовать препараты последнего поколения, которые не вызывают сонливости (Цетрин, Тавегил).
- Наружное средство Деситин не допускает проникновения грязи и микробов, образуя на поверхности папулы защитную пленку.
- Использовать противовирусные препараты внутрь и мази для местного применения (Ацикловир).
- Можно также наносить на интимные области Цинковую мазь. Она хорошо подсушивает и обеззараживает кожные покровы.
- Обязательно следует мазать элементы высыпания бриллиантовой зеленью, Фукорцином, метиленовым синим. Эти антисептики влияют на симптоматику и помогают предотвратить присоединение бактериальной инфекции. Наносить средства следует точечно, при помощи ватной палочки.
- Полезны сидячие ванночки с легким раствором марганцовки. Их принимают в теплом виде по 10—15 минут, несколько раз в день.
- Сильный зуд снимается методом приложения холода к участку поражения. С этой целью подойдут кубики льда или замороженные продукты. Не следует держать их слишком долго, чтобы не вызвать обморожение нежной кожи промежности.
- Очень полезно при ветряной оспе использовать противовоспалительный, антибактериальный и противозудный настой из шалфея. Две маленькие ложки целебной травы необходимо заваривать 0,5 литра кипящей воды. Средство подходит для приготовления лечебной сидячей ванночки или компресса.
- Помогает также ванночка с настоем календулы (60 граммов цветков на один литр кипятка). Использовать после фильтрации.
- Можно улучшить состояние и снять на некоторое время неприятные ощущения, если обработать место повреждения Мирамистином. Несмотря на то что это средство изначально предназначается для лечения ЗППП, оно оказывает значительную помощь для купирования симптомов ветрянки.

Ацикловир — эффективное лекарство от ветрянки
Перед использованием любых лекарственных препаратов в таблетках, капсулах или мазях, трав и других средств народной медицины следует внимательно изучить инструкцию или рекомендации к приготовлению и применению, посоветоваться с лечащим врачом.
Тяжелые формы заболевания с возможностью появления осложнений на сердце, легких и других внутренних органах требуют проведения комплексного лечения. Следует не только обрабатывать области повреждения, но и принимать препараты внутрь и парентерально. В этом случае в дополнение к обычной схеме назначаются иммуностимулирующие средства под контролем специалистов.
Советы и профилактика
С целью профилактики осложнений следует соблюдать гигиену, принимать душ не менее двух раз в день. Девочка должна совершать подмывания по направлению спереди назад, чтобы не заносить инфекцию из заднепроходного отверстия.
" alt="">
Для мытья не рекомендуется использовать бытовую химию, в том числе и мыло. Щелочь, которая входит в его состав, может усилить раздражение. О мочалках следует также на время забыть, чтобы не содрать нежную кожу, целостность которой нарушает ветряная оспа. После водных процедур вытираться следует осторожно, аккуратно промокая кожу в области высыпаний.

Водные процедуры при ветрянке
Обязательно нужно надевать чистое белье, как можно чаще менять простыни и прочие постельные принадлежности. Лучше всего выбирать трусики, сшитые из натуральных тканей. Мальчик не должен носит слишком обтягивающие трусы, чтобы не возникало потертостей, не скапливался пот и выделения.
При появлении раневых поверхностей обработка должна проводиться еще тщательнее. С этой целью в народной медицине используются мази с мумие, которые смягчают и снимают воспаление. При этом следует тщательно мазать ветрянку у девочки снаружи и изнутри половых губ.
Расчесывать папулезную сыпь на половых губах, в паху и других местах нельзя ни в коем случае. Механическое разрушение пузырька приводит к его вскрытию и распространению на другие участки кожного покрова.
Может ли передаваться ветрянка при половом акте
Основной путь передачи ветряной оспы — воздушно-капельный. Так как человек, который не болел ветрянкой ранее, иммунитета к заболеванию не имеет, то он чаще всего заражается, даже побывав в одном помещении с больным некоторое время.
Недолгое время вирус может пребывать и на предметах гигиены и быта. Только по этой причине людям без иммунитета не следует вступать в контакт и половую связь с больным.
Только такое заболевание, как генитальный герпес может передаваться не только через воздух, но и при половом акте. Сама же ветрянка непосредственно через половые органы от человека к человеку не переходит.

![]()
Следите за симптомами

Ветрянка начинается с высокой температуры и озноба, сыпь появляется позже. Фото: pixabay.com
В зоне особого риска — дети от двух до семи лет.
Первые симптомы ветрянки:
- лихорадка
- озноб
- головная боль
- на второй-третий день появляется сыпь на теле, лице, волосистой части головы и слизистых оболочках.
Заболевание передаётся воздушно-капельным путём, причём вирусы ветрянки способны перемещаться на расстояние до 20 метров и циркулировать в воздухе помещения ещё некоторое время.
Важно знать: Заразиться можно даже в подъезде дома, где есть больной.
— Дети, заболевшие ветряной оспой, становятся заразны за два дня до появления высыпаний, а восприимчивость к болезни очень высокая. Этим и объясняется массовая заболеваемость, — отмечает доктор.
История возникновения заболевания: Ветрянка считается слабой версией оспы – заболевания, которое унесло миллионы жизней в средние века. Симптомы схожи, только от ветрянки не умирают. Первые признаки ветрянки описал Авиценна, а в XVIII веке немецкий врач Фогель доказал, что у оспы и ветрянки разные возбудители.
После болезни посидите дома

После перенесённой болезни лучше до двух недель придерживаться домашнего режима. Фото: pixabay.com
Если у ребёнка появились лихорадка и общая слабость, нужно оставить его дома и вызвать врача. Важно соблюдать все рекомендации доктора, не забывать про гипоаллергенную диету и правильно обрабатывать высыпания.
Что делать в случае заражения:

Ежедневно каждый элемент сыпи нужно обрабатывать зелёнкой, фукорцином или слабым раствором марганцовки.
— Это поможет предотвратить вторичное инфицирование, которое является самым распространённым осложнением этого заболевания, — рекомендует доктор.
Важно знать: купать ребёнка при ветрянке не только можно, но и нужно

- сделайте ванну с тёплой водой
- растворите в ней небольшой кусочек хозяйственного мыла
- это хороший антисептик
- вместо мочалки используйте медицинскую марлю
- после ванны ополосните ребёнка водой, промокните чистым проглаженным полотенцем и снова обработайте всю сыпь
— Однако при лихорадке ванны не рекомендуются, — советует врач.
Особенностью ветряной оспы является то, что она сильно подавляет иммунную систему. Поэтому после перенесённой болезни лучше ещё 10-14 дней придерживаться домашнего режима.
Обязательно прививайтесь

Взрослый, не болевший ветрянкой, может привиться платно в медцентрах. Фото: pixabay.com
Многие родители считают, что ветряная оспа — лёгкое заболевание и лучше переболеть им как можно раньше. Некоторые даже специально приводят детей в гости к инфицированным ветрянкой. На самом деле делать так нельзя.
— Не все дети переносят эту болезнь легко. Ветрянка может вызвать тяжёлые осложнения — пневмонию, поражение центральной нервной системы и внутренних органов, а также энцефалит, — говорит Самитова.
Лучшей защитой от ветряной оспы является вакцинация. Детям её делают бесплатно в рамках ОМС в детских районных поликлиниках начиная с 12 месяцев. Важно сделать прививку до того момента, как ребёнок пойдёт в детский сад.
Важно знать: Хоть ветрянка традиционно считается детской болезнью, подхватить её могут и взрослые, но у них она протекает тяжелее. Поэтому взрослым, не переболевшим ветрянкой, имеет смысл привиться платно в медцентрах. Сделать это надо в течение 72 часов с момента контакта с больным.
У всех, кто сталкивался с ветрянкой, недуг ассоциируется с появлением огромного количества высыпаний на теле больного. Сначала сыпь выглядит как небольшие красные пятна. На их месте вздуваются пузырьки, которые впоследствии лопаются. И если зудящие прыщи на голове или животе можно смазать зеленкой, то ветрянка, возникающая на половых губах у девочек, вызывает тревогу. Мамы пациенток ищут безвредные способы уменьшить дискомфортные ощущения у своих чад. И некоторые хитрости медицины становятся спасением.
Почему дети легко заболевают ветряной оспой? Дело в том, что у вируса – крайне высокая степень летучести: можно заразиться, просто пройдя мимо больного (близкий контакт не обязателен). Период, когда ребенок уже стал носителем инфекции, но болезнь себя еще не проявила, длится от двух до трех недель.

Приблизительно через две недели после заражения пациент начинает жаловаться на слабость, озноб, отсутствие аппетита. Одновременно с ухудшением общего самочувствия появляются внешние признаки заболевания. Узнать, что ветрянка вторглась в детский организм, становится несложно, когда у грудничка или дошкольника возникает красноватая сыпь. Первые пятна могут появиться на щеках, животе. А затем сыпь распространяется с невероятной скоростью. Весь процесс сопровождается сильнейшим зудом, поэтому детки так и норовят расчесать ненавистные пузырьки.
Досадные проявления инфекции
В любом случае, детям переносить ветряную оспу значительно легче, нежели взрослым. Молодые женщины, обнаружив у себя на половых органах прыщи, впадают в растерянность и не знают, какому недугу приписывать это явление. Ведь похожими признаками проявляет себя аллергия и некоторые инфекции, передающиеся посредством сексуального контакта. О том, что девушка подхватила ветрянку, становится понятно, когда температура сильно поднимается и пациентку начинают мучить кашель, головные боли, насморк и лихорадка. Может понадобиться лечение в инфекционной больнице.
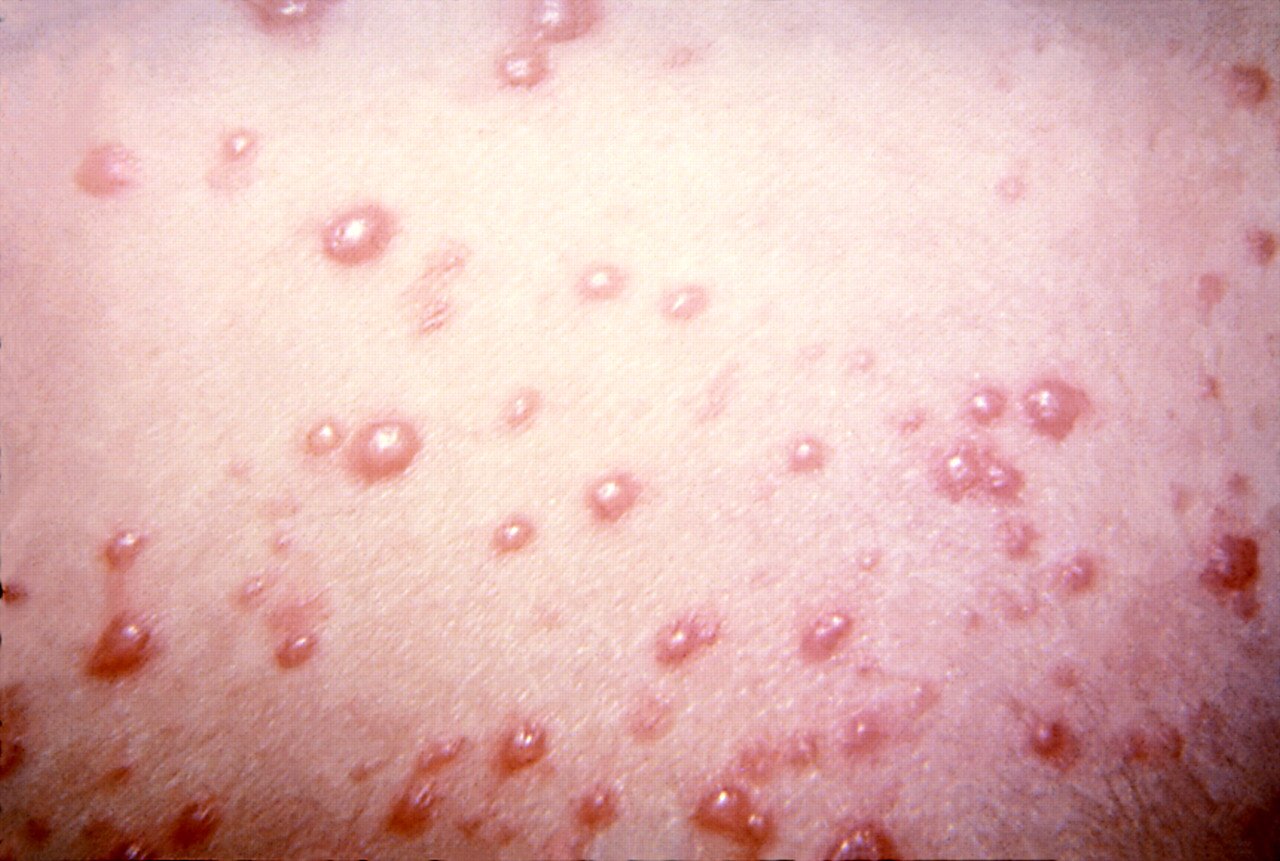
Главная задача мамы – не допустить, чтобы маленькая страдалица расчесала ветряночную сыпь. В противном случае не избежать бактериального инфицирования ранок. Известно, что расчесанные прыщи с водянистым содержимым превращаются в глубокие язвочки, которые заживают очень долго и оставляют после себя рубцы.
Как справиться с пузырьками?

Что касается девочек, заболевших ветрянкой, их слабость – отсутствие самоконтроля. Малышка может расчесать пузырьки, добавив себе неприятностей. Мамам таких деток важно успокаивать испуганных девочек и объяснять, что трогать зудящие оспины – категорически нельзя. И, конечно же, следует избегать крайностей в вопросе лечения ветрянки. Хвататься за все известные средства в надежде устранить волдыри у малышки – не выход.
Что можно сделать, если болезнь добралась до интимных зон?
- Уделяйте должное внимание чистоте. Ежедневно нужно менять постельное белье, на котором спит пациентка. Конечно, одежда девочки тоже должна быть чистой.
- Один – два раза в сутки больной нужно принимать душ без использования мыла. От мочалки на время болезни стоит держаться подальше (она лишь поспособствует распространению высыпаний)
- Рекомендуется отказаться от ношения обтягивающих трусиков (что касается материала детского белья – предпочтителен чистый хлопок). Помните, что ношение синтетики может усилить зуд в местах высыпаний.
- Ногти на руках у девочки должны быть коротко подстрижены.
- Маленькой пациентке важно каждый день принимать ванну с отваром ромашки, череды.
- Насчет применения зеленки единого мнения среди врачей нет. Но во избежание ожога лучше не мазать раствором зеленки прыщики на половых органах.
- Хорошие результаты дает применение мази Ацикловир.
- Запрещено давать маленьким детям аспирин при ветрянке. Если нужно сбить температуру – используйте парацетамол в виде свечей, суспензии.
- Иногда врач назначает Супрастин в таблетках (этот препарат устраняет зуд).
- Проблему прыщей на половых губах может решить настойка прополиса: ее наносят на чистую ватку, которой затем смазывают пораженные участки. Такой способ противопоказан всем, у кого аллергия на мед.
- Уменьшить волдыри и снять воспаление помогают мази, содержащие цинк.
- Можно обрабатывать прыщи Мирамистином.
- Мази, включающие в свой состав мумие, благоприятствуют исчезновению прыщей как у женщин, так и у девочек.
По внешнему виду высыпаний вы определите, насколько действенным оказалось то или иное средство. Если медикамент уменьшил воспаление, волдыри побледнеют и снизится степень их зуда. Когда эти образования подсохнут и покроются коркой – можете считать, что главные проблемы вы смогли преодолеть.
Нередко инфекция поражает женщин пенсионного возраста, ослабленных затяжными недугами. Причем болеют те, кого ветрянка уже беспокоила в детстве. Вторично инфекция проявляется в виде опоясывающего лишая. Высыпаний в интимных местах эта болезнь не провоцирует – зоной поражения становится спина.

Когда на лице или теле появляются высыпания – это всегда создает определенный дискомфорт для человека, ведь эстетика тела или лица явно ухудшается. Сыпь на коже не всегда свидетельствует о болезни кожного покрова. Ее появление свидетельствует о том, что в организме имеется патология. Иногда она может быть последствиями заболеваний внутренних органов. Поэтому нужно вовремя обратить внимание на такой признак возможного опасного заболевания и обратиться за консультацией к специалисту. Сыпь на коже может быть разного характера и окраски, а также различной этимологии. Она может чесаться, печь, шелушиться, увеличиваться в размерах и количествах.
Эти высыпания могут сопровождаться и с другими симптомами аллергии, после появления которых обязательно нужно обратиться к врачу:
- нарушение сознания – спутанность, сонливость, обморок и др.
- голубое, синеватый окраски губ, кожи, ногтей.
- боли в грудной клетке.
- сильное рассеяние внимания.
- затрудненное дыхание.
- чувство оцепенения в груди.
- отеки губ, глаз, горла.
- частое сердцебиение.
- одышка, хрипы.
- заложенность носа.
- повышение температуры.
Существуют следующие типы высыпаний:
- аллергический: такой тип не является длительным, обычно возникает в результате провоцирующего аллергического фактора и исчезает через некоторое время после приема антигистаминного препарата. Кроме аллергии, сыпь может появляться при укусах насекомых, токсикодермии и крапивницы.
- пузырек: такие заболевания как дисгидроз, экзема, герпес и аллергический дерматит могут привести к возникновению пузырька диаметром 4-5 мм с серозным или геморрагическим содержимым;
- пузырь: уже больше, чем пузырек – диаметр от 0,5 см до нескольких см. Свидетельствует о длительную имеющуюся болезнь.
- гнойничок: гнойник бледно-розового или красного цвета возникают из-за появления болезней таких как: фолликулит, обычном сикозе, импетиго, фурункулезе, язвенных пиодермиях и различных видах угрей. Заполненные гноем и могут иметь различную локализацию: находятся как и на поверхности, так и глубоко под кожей;
- пятна: различные дерматологические заболевания провоцируют появление небольших красных пятен. Также они возникают из-за сифилитической розеоле, токсикодермии, витилиго, лейкодермии.
- узелки и узлы: узелки диаметром от 1 мм до 3 см возникают из псориаза, плоского лишая, атопического дерматита, экземе и папилломы. Узлы достигают размера до 10 см. После них часто остаются рубцы.
- язвы и эрозии: различные по глубине и размеру, нарушают целостность кожи, имеют мутное или прозрачное содержание с неприятным запахом или без запаха.
Причины
Частыми причинами появления высыпаний на коже являются инфекционные заболевания такие как: корь, ветряная оспа, краснуха, скарлатина. Также высыпания на коже это симптом аллергических реакций на пыль, шерсть животных и определенных продуктов питания. Очень часто кожный покров поражается как следствие стресса. Стресс усиливает аллергические реакции и воспалительные процессы, что приводит к возникновению высыпаний, прыщиков, появление зуда и раздражений.
Итак, основные причины появления кожных высыпаний:
- болезни сосудов и крови;
- паразитарные и инфекционные заболевания;
- расстройства ЖКТ;
- аллергические реакции;
- несоблюдение гигиены (особенно интимной).
Диагностика
Диагностика высыпаний в гастроэнтерологии охватывает подробный обзор всего кожного покрова, а также проведение дополнительных исследований: общего и биохимического анализа крови, коагулограммы, маркеров гепатитов, копрограммы, эндоскопических исследований (ЭГДС (гастроскопия желудка), колоноскопия кишечника, эндоскопия желудка), УЗИ органов брюшной полости и др.
Во время каких болезней проявляется
Кожные высыпания могут появляться вследствие болезней желудочно-кишечного тракта, аллергии, дерматологических заболеваний. и других климатических или генетических явлений. Чаще всего сыпь появляется как симптом острой респираторной инфекционной болезни такой как:
- Корь: появляются красные пятна на лице, дальше опускаются на грудь, живот, ноги.
- Скарлатина: характеризуется точечной ярко-красной сыпью небольшого диаметра, которая быстро разносится по телу, исключая носогубный треугольник. Язык, слизистая становится ярко-малиновым.
- Краснуха: мелкая розовая сыпь на груди, спине, лице, повышение температуры до 38 градусов.
- Ветрянка: красные пятна через пару дней превращаются в пузырьки, наполненные жидкостью, вызывают сильный зуд.
- Розеола: возбудителем болезни считается вирус герпеса.
Высыпания на коже при наличии дерматологических инфекций:
- Отрубевидный лишай: на коже образуются буро-желтые вкрапления, которые находятся в месте волосяных фолликулов. После на этих местах появляются желтовато-бурые пятна с фестончатыми четкими краями.
- Сифилис: во время этого заболевания, кожная сыпь появляется во вторичном периоде – на теле больного появляется сыпь в виде пятен. Наиболее характерные места для такой сыпи это – пах, с внешней стороны предплечья и плеча, между ягодицами и под молочными железами.
- Простые бородавки: располагаются на стопах и кистях рук. Они имеют вид мелких, множественных, плотных узелков.
- Контагиозный моллюск: блестящие и гладкие полупрозрачные узелки с некоторым вдавливания в самом центре узелка.
- Герпес: проявляется в виде прозрачных, мелких, плотно прилегающих друг к другу пузырьков, которые имеют полусферическую форму и располагаются на коже губ и лица. Кожа при этом становится покрасневшей и отечной.
- Руброфития: одна из самых распространенных грибковых болезней, которая локализуется на коже стоп. Сыпь проявляется в виде эрозий, волдырей, шелушения и ороговевшей кожи.
- Пузырчатка: проявляется в виде отдельных пузырьков, среднего размера, которые расположены в области груди или спины.
Опоясывающий лишай: при этом заболевании на пояснице, затылке, плече, животе и груди появляются группы прозрачных пузырьков. Когда пузырьки высыхают и отпадают корочки, на этих местах остаются рубцы и гиперпигментация кожи. - Остиофолликулит: на коже появляются мелкие пустулы 3-4 миллиметра, которые содержат густой гной серовато-белого цвета. Пустулы пронизаны волосом и по краю видна красная кайма.
- Розовый лишай: на коже груди или спине располагается овально красно-розовые пятна, которые шелушатся в центре.
- Красный плоский лишай: проявляется в виде красных узелков, которые располагаются группами в одну линию, также гирляндами, кольцами и линиями с симметричным сыпью.
- Чесотка: на коже появляются мелкие папулы везикулы и пузыри.
- Остроконечные кондиломы: такое высыпания внешним видом похожее на бородавки. Располагаются на промежности, на половом члене, на наружной поверхности половых губ.
- Кандидоз: располагается в области паховых складок. Сначала болезни появляются поверхностные небольшие пустулы и пузырьки, при вскрытии которые могут образовать буро красные, мокрые эрозии.
- Паховая эпидермофития: поражение кожи в районе паховых складок и в других местах. Высыпания имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы.
- Себорейный дерматит: изменения в кожном покрове, которые поражают преимущественно, те участки кожи, на которых много сальных желез. На коже появляются красновато-желтые пятна и папулы с четкими краями, разных размеров.
- Красная волчанка: тяжелое ревматологическое системное заболевание, при котором кожные изменение появляются на открытых участках кожи в верхней части груди, на лице, в ушных раковинах и на шее.
- Меланома: рак кожи злокачественного характера, сыпь имеет коричневый цвет
- Хлоазма: представляет собой участки кожи с гиперпигментацией, имеет коричневый цвет. Такое высыпание проявляется на коже щек и лба.
- Угри обыкновенные: угри подразделяются на следующие разновидности как: пустулы, папулы, кисты, узлы и камедоны.
- Розовые угри: выглядит как сильная отечность и покраснение кожи на носу, лбу, шее. На фоне этой красноты появляется множество пустул, угрей и узелков.
- Крапивница: на коже появляются округлые пузыри, которые вызывают зуд. Эти пузыри имеют разный размер и бледно красный цвет с розовой каймой по краю пузыря.
- Солнечный кератоз: появляются на участках кожи, которые часто находятся под прямыми лучами солнца.
- Псориаз: во время заболевания на коже больного появляются папулы ярко красного цвета, покрытых серебристыми чешуйками в большом количестве.
- Лекарственная токсидермия: кожа краснеет, и на ней образуются папулы, пятна и волдыри, которые могут иметь разный цвет, размер и форму.
- Витилиго: появляется на коже в виде депигментированных, то есть белых пятен, которые имеют различную форму и размер.
Заболевания желудочно-кишечного тракта во время которых могут появляться высыпания:
- Заболевания желудка и двенадцатиперстной кишки: здесь специфической сыпи нет, но могут появляться темные коричневые пятна в эпигастрии.
- Болезни тонкой кишки: за счет нарушения всасывания важных для организма витаминов и микроэлементов снижается тургор и эластичность кожи, она начинает шелушиться, появляются поверхностные трещины, эрозии, разнообразная сыпь. Может развиваться ангулярный стоматит и хейлит.
- Кожными симптомами болезни Крона и язвенный колит: появляется узловая эритема, пиодермия, появление везикул и папул, редко некротический эпидермолиз.
- Патология пищеварительной системы: всегда сопровождается кожными изменениями. Это желтуха, как внешнее проявление повышение уровня билирубина в крови. Кроме изменения цвета кожи, при желтухе появляется зуд, сухость. В случае хронических болезней печени возникают телеангиэктазии, или "сосудистые звездочки" – расширение мелких подкожных капилляров. По холестаза возникает пальмарном эритема – покраснение ладоней. Ксантомы и ксантелазмы (белые или желтые узелки на коже) возникают при нарушении липидного обмена.
- Болезни поджелудочной железы: причина сыпи в гастроэнтерологии. При панкреатите на коже живота часто появляются участки локального цианоза. Около пупка иногда возникают экхимозы, как признак повреждения сосудов. Возможна геморрагическая сыпь, появление коричневых пятен.
- Пищевая аллергия: заболевание проявляется как симптомами со стороны желудочно-кишечного тракта, так и аллергической сыпью.
Аллергические кожные высыпания:
- Тепловая сыпь: влияние жаркого и влажного климата может вызвать развитие тепловой сыпи;
- Экзема: хроническое состояние может возникнуть в любом возрасте. Она характеризуется небольшими шишками на коже, которые распространяются, образуя плотные красные пятна, известные как бляшки;
- Контактный дерматит: это заболевание вызвано аллергеном, например некоторыми видами мыла или драгоценными камнями, которые вступают в контакт с кожей;
- Потница: мелкая красная сыпь на тех местах, где одежда прилегает к коже. Часто возникает у младенцев, которые носят подгузники.
К какому врачу обратиться
Прежде всего, кожу должен осмотреть дерматолог, чтобы установить, заболевания происходит от дерматологической болезни, или появилось вследствие других заболеваний. А дальше пациента осматривает гастроэнтеролог, терапевт и эндокринолог.
Профилактика и лечение
Терапия кожных высыпаний входит в комплекс симптоматической терапии и проводится врачами-дерматологами. Но, как правило, если устранить основную болезнь, кожные проявления исчезают самостоятельно.
Независимо от причин появления кожной сыпи, ее лечение можно разделить на 2 этапа:
- Устранение причины: основное лечение кожной сыпи – это устранение заболевания, не обязательно дерматологического. Поэтому при появлении высыпания рекомендуется обратиться к врачу и пройти соответствующее обследование.
- Соблюдение гигиены: нередко элементы кожной сыпи раскрываются и происходит нагноение. Больному необходимо тщательно соблюдать гигиену, а также применять определенные препараты местного действия. В ряде случаев может быть рекомендована профилактическая обработка кожи.
Чтобы не допустить появление кожных высыпаний можно соблюдать следующие правила профилактики:
- следить за гигиеной лица, тела, а особенно интимной зоны;
- не поддаваться стрессу;
- следить за питанием: ограничить употребление аллергенных продуктов питания;
- принимать антигистаминные препараты;
- следить за состоянием желудочно-кишечного тракта;
- не находиться длительное время под прямыми солнечными лучами;
- ограничить контакт с морской соленой водой;
- пользоваться защитным снаряжением при использовании химических средств;
- пользоваться презервативами во время половых актов.
Читайте также:




