Что делать чтобы пиодермия не появлялась
Пиодермии (pyon – гной + derma – кожа) – группа дерматозов, причиной которых является гнойное воспаление кожи, ее придатков, подкожной жировой клетчатки.
Пиодермии часто встречаются у детей и у взрослых и составляют до 35% от всех кожных заболеваний. Основные клинические формы: импетиго, эктима, остиофолликулит и фолликулит, фурункул, хроническая язвенная пиодермия. В основном пиодермиты локализуются на ногах, шее и лице. Обострение заболевания чаще происходит осенью и зимой.

Пиодермия - что такое?
Каждый человек на протяжении жизни сталкивается с гнойничковыми поражениями кожи. Импетиго, угри, сикоз, фурункулы, опрелость, рожистое воспаление – это неполный перечень форм пиодермии, нередко доставляющих массу неудобств. Некоторые виды легко передаются контактно-бытовым путем.
Вызывают пиодермии в основном стафилококки и стрептококки, превращая нормальную микрофлору кожи в патогенную.
Стафилококки поражают в большинстве случаев волосяные фолликулы, сальные и потовые железы, вызывая гнойно-экссудативную воспалительную реакцию с последующим образованием пустулы. Стрептококки поражают кожу, не проникая в ее придатки, и вызывают серозно-экссудативную воспалительную реакцию с образованием фликтены. Важную роль в развитии пиодермии играет состояние кожи и общее состояние организма.
Пиодермия бывает первичная и вторичная. Первая развивается как самостоятельное заболевание, вторая - как осложнение других кожных заболеваний.
Увеличивают риск развития пиодермии:
микротравмы и расчесы (например, при дерматозах);
активное воздействие химических веществ (в т.ч. моющих средств);
несоблюдение правил личной гигиены.
Провоцировать развитие пиодермии могут: иммунодефицитные состояния, нарушения обмена веществ, дефицит витаминов и минералов в организме.
Наибольшую опасность пиодермии представляют у новорожденных, поскольку возможны генерализация инфекции и развитие сепсиса. Защитные механизмы у детей первого года жизни еще не могут давать полноценный иммунный ответ. Также большое значение имеют особенности кожи: у новорожденных тонкий и рыхлый роговой слой, прямое расположение протоков потовых желез и щелочная среда поверхности кожи. Все это также способствует распространению заболевания. Дополнительными факторами, которые могут влиять на развитие пиодермии у новорожденных, являются перегревание, редкая смена подгузника, нарушение правил гигиены.
У детей дошкольного и школьного возраста после стрептодермии возможны такие же осложнения, как и после других стрептококковых инфекций (ангина, скарлатина), возможно также развитие гломерулонефрита.
Важно! Лечение пиодермии должно проводиться под контролем врача, самолечение может вызвать обострение заболевания и последующие осложнения, поэтому строго противопоказано.
Виды и характеристики пиодермии
Поверхностные пиодермии:
I. Стафилодермии
2. Фолликулит поверхностный
3. Сикоз вульгарный
4. Угри обыкновенные
5. Эпидемическая пузырчатка новорожденных
II. Стрептодермии
1. Импетиго стрептококковое:
а. заеда стрептококковая;
е. поверхностный панариций.
2. Сухая стрептодермия
III. Стрепто–стафилодермии
1. Импетиго вульгарное (смешанное)
Глубокие пиодермии
1. Глубокий фолликулит
2. Фурункул, фурункулез
II. Стрептодермии
а. острый стрептококковый – рожа
2. Эктима обыкновенная
III. Стрепто–стафилодермии
1. Хроническая язвенная пиодермия
2. Шанкриформная пиодермия
Клинические проявления
Стафилодермии
Фолликулит – гнойное воспаление волосяного фолликула.
Остиофолликулит представляет собой мелкие фолликулярные поверхностно расположенные конусовидные пустулы с гнойными головками. Локализация: область сально-волосяных фолликулов. По краям пустулу обрамляет розовый ободок, шириной 1 мм. Чаще остиофолликулит возникает на лице, туловище и конечностях. Через 3–5 дней на месте пустул образуются корочки, которые затем отпадают.
Фолликулит поверхностный отличается большими размерами и глубиной поражения волосяного фолликула. Зона покраснения вокруг гнойничка составляет 2–З мм. Пустула плотная, гной густой, желтовато-зеленого цвета. Болезненность в местах высыпаний исчезает после вскрытия пустул.
Фолликулит глубокий – болезненные гнойнички до 1,5 см в диаметре, полностью захватывающие волосяной фолликул. Отличие от фурункула - отсутствие некротического стержня. При большой площади поражения кожи может возникать ухудшение общего состояния: лихорадка, головные боли, отклонения в лабораторных показателях крови.
Сикоз вульгарный – хронический гнойный процесс, отличающийся воспалением волосяных фолликулов в носогубной области, области шеи и подбородка, реже в других зонах. Чаще возникает у мужчин. На развитие сикоза может влиять частое бритье, хронический ринит, нарушения в работе нервной системы, внутренних органов и эндокринных желез, повышенная чувствительность к стафилококкам и продуктам их жизнедеятельности, наличие очагов инфекции (кариес, хронический тонзиллит). Заболевание отличается множественным высыпанием болезненных, иногда зудящих остиофолликулитов и фолликулитов, содержащих гной. Очаги сливаются, образуя большие участки воспаления. Процесс отличается хроническим течением. Общее состояние здоровья пациента не меняется, но эстетические дефекты могут причинять значительный дискомфорт.
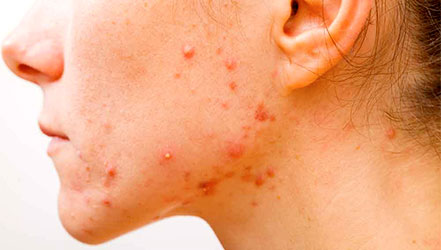
Вульгарные угри - хроническое заболевание, поражающее сальные железы. Появляются обычно в пубертатный период и связаны с генетической предрасположенностью, снижением иммунитета, эндокринными нарушениями, фокальной инфекцией, заболеваниями желудочно-кишечного тракта. На развитие заболевания также влияет чрезмерное употребление углеводов.
Наиболее частая локализация – кожа лица, груди и спины, при тяжелом течении процесса вовлекаются плечи и верхняя треть предплечий. В результате закупорки устьев волосяных фолликулов образуются комедоны (черные точки), затем развивается папулезная форма, проявляющаяся розово-красными папулами полушаровидной или конической формы. В результате присоединения стафилококковой инфекции в центре образуется небольшая пустула, которая подсыхает с образованием корочки или вскрывается (пустулезная форма). Осложнение заболевания - некротическое акне, когда в глубине фолликула развивается некроз, а затем происходит образование струпа и осповидного рубца. Такого рода высыпания чаще возникают на лбу и висках. Особая форма заболевания – угри конглобатные (шаровидные). Возникают преимущественно у мужчин и локализуются в основном на спине. Для них характерно образование больших, часто множественных комедонов, окруженных воспалительным инфильтратом, с формированием вялого абсцесса, образованием фистулы и длительно незаживающих язвенных поверхностей.
Фурункул, фурункулёз – глубокая стафилодермия, отличающаяся гнойно-некротическим воспалением волосяного фолликула и окружающих тканей. Основная локализация: на лице, шее, плечах, бедрах или ягодицах. В начале в области волосяного мешочка возникает краснота и припухлость. Затем очаг превращается в узел конусовидной формы диаметром до 5 см, в центральной части которого через несколько дней появляется некротический стержень. После вскрытия фурункула выделяется гной, происходит отторжение некротического стержня и гнойно–кровянистого отделяемого. Образовавшаяся язвочка постепенно заживает с образованием рубца. Эволюция фурункула обычно занимает около 2 недель. Возможна хронизация процесса на протяжении длительного времени, когда множественные фурункулы находятся на разных стадиях развития и периодически появляются новые (фурункулез). Это состояние во многом связано с ослаблением иммунного статуса.
Одиночные фурункулы как правило не оказывают влияние на общее состояние здоровья пациента. При множественных фурункулах может повышаться температура, появляться недомогание, головные боли.
В случае локализации фурункулов на лице требуется срочное лечение, чтобы не допустить развитие серьезных осложнений: гнойного тромбофлебита лицевых вен, менингита, сепсиса или септикопиемии с образованием множественных абсцессов в различных органах и тканях.
Карбункул – гнойно-некротическое воспаление нескольких волосяных фолликулов с образованием гнойно-некротических стержней и воспалительного инфильтрата, локализованного в дерме и подкожной клетчатке. Размеры карбункула могут достигать 5–10 см в диаметре. Резко болезненный инфильтрат медленно размягчается, образуя несколько свищевых отверстий, через которые выделяется гной. На дне большой язвы визуализируются множественные некротические стержни, после их отторжения остается значительный дефект. Язва постепенно заживает, на ее месте остается обширный втянутый рубец.
Карбункулы протекают на фоне повышения температуры, резкихх болевых ощущений в очаге воспаления, более активных проявлений интоксикации, септических осложнений.
Гидраденит – гнойное воспаление апокриновых потовых желез, вызываемое стафилококками, проникающими в железы через протоки и микротравмы кожи, которые часто возникают при бритье. Гидраденит развивается медленно, возникает с одинаковой частотой, как у мужчин, так и у женщин. Основная локализация в подмышечных впадинах.
Воспаление начинается с болезненного узла размером с горошину в толще кожи. Через 2–3 суток уплотнение разрастается до 2 см в диаметре, кожа в месте воспаления становится багрово-красной. Одновременно около основного инфильтрата возникает несколько узлов, которые быстро сливаются в плотный болезненный конгломерат, который выступает на поверхности в виде сосков. Отечность увеличивается, узлы нагнаиваются и вскрываются, из отверстия выделяется больше количество гнойного отделяемого. Созревание гидраденита протекает на фоне повышения температуры, недомогания. У людей, страдающих избыточным весом, сахарным диабетом, дисфункцией половых желез, гидраденит может переходить в хроническую форму.
Эпидемическая пузырчаткановорожденных – контагиозная поверхностная стафилодермия, которая обычно развивается на первой неделе жизни новорожденного. Источником заражения может быть персонал и пациенты родильного дома. Процесс проявляется множественными распространенными буллезными высыпаниями. По характеру высыпания разнообразные: одновременно могут появляться фликтены с серозным содержимым, везикулы с серозно-гнойным экссудатом или отечные участки покраснений с эрозиями на месте вскрывшихся пузырей. Основная локализация: на животе, спине, крупных складках. На месте вскрывшихся высыпаний появляются многочисленные серозно-гнойные корки. Заболевание протекает на фоне повышения температуры тела, нарушения общего состояния (плаксивость, потеря аппетита, рвота), изменения параметров крови.
Стрептодермии
Импетиго стрептококковое – заразное кожное заболевание, которое возникает чаще у женщин и детей, в связи с тем, что у них более нежная кожа и тонкий роговой слой. Представляет собой поверхностные пузырные элементы, наполненные серозно-гнойным содержимым. Поверхность элементов ненапряженная, спавшаяся в центре. По периферии фликтен могут возникать небольшой отек и покраснение, указывающие на тенденцию к периферическому росту. Элементы локализуются в основном на лице, реже на туловище и конечностях. Разновидности стрептококкового импетиго: щелевидное импетиго, стрептококковая заеда; буллезное импетиго; кольцевидное импетиго; сифилоподобное импетиго; поверхностный панариций.
Сухая стрептодермия развивается чаще у детей и подростков. Характеризуется появлением на коже розово-красных пятен 3-4 см в диаметре, покрытых белесоватыми чешуйками. В очагах поражения появляется небольшой зуд и сухость кожи.
Целлюлит – глубокое воспалительное поражение кожи и подкожной клетчатки. Оно сопровождается покраснением, отеком тканей и болезненностью. Целлюлит обычно вызывается стрептококками группы А и золотистым стафилококком. Чаще локализуется на ногах, хотя может поражать и другие части тела. Проявляется разлитым островоспалительным покраснением с размытыми краями, область воспаления горячая и болезненная при пальпации. Область покраснения может быть разной: малой (локализованной), например, целлюлит пальца, и обширной, захватывающей все плечо или ягодицу, например, целлюлит постинъекционный. Для целлюлита характерны крупные отечные округлые пятна с нечеткими границами.
Рожа– острая форма целлюлита, протекающая с вовлечением в воспалительный процесс лимфатической ткани. Локализация – ноги, лицо, ушные раковины. Рожа нижних конечностей обычно возникает у пациентов старшего возраста на фоне гипостатических явлений (варикозного расширения вен, лимфостаза и др.). В зоне воспаления появляется чувство распирания, жжение, боль. Отмечается недомогание, головная боль, повышение температуры тела до 38–40° С. Появляется покраснение, которое за несколько часов переходит в яркую эритему с отеком и инфильтрацией кожи, отличающуюся четкими неровными контурами. Пораженный участок кожи напряжен, горячий на ощупь, могут появляться пузыри, часто с геморрагическим содержимым.
Обострения заболевания обусловлены наличием в организме очага хронической стрептококковой инфекции. Среди осложнений рожи: некрозы, абсцессы, флегмоны, флебиты, сепсис, отит, мастоидит, гнойный менингит.
Эктима вульгарная – язвенная, глубокая форма стрептодермии. Заболевание начинается с появления фликтены или глубокой эпидермальной пустулы, быстро подсыхающей в корку. Под коркой образуется болезненный язвенный дефект округлой или овальной формы с возвышающимися отечными краями и кровоточащим дном со слизисто-гнойным отделяемым. Эктима очищается от гноя и заживает в течение длительного времени, образуя глубокий рубец. Процесс может осложняться гангренизацией в области язвы (эктима гангренозная) или обширным распадом подлежащих тканей – эктима проникающая или сверлящая. Основная локализация – область голеней, реже – ягодицы, бедра, туловище. Как правило, образования единичны.
Смешанные стрепто-стафилодермии
Атипичные хронические пиодермии
К ним относятся:
- язвенная атипическая пиодермия (хроническая пиококковая язва) и шанкриформная пиодермия; - хроническая абсцедирующая пиодермия и инверсные конглобатные угри.
Все формы атипической пиодермии имеют разные этиологию и патогенез. Нет связи между видом возбудителя и формой пиодермии. Развитие хронических пиодермий связано не столько с инфекционным фактором, сколько с измененной реактивностью макроорганизма и выраженностью иммунных нарушений.
У всех пациентов с хроническими атипическими пиодермиями наблюдается снижение неспецифической сопротивляемости организма.
Общие признаки хронических атипических пиодермий:
гранулематозная структура инфильтрата в коже;
высокая чувствительность кожи.
Хронические атипические пиодермии могут развиваться как последствия обычных пиодермий либо травм кожи, осложненных пиококковой инфекцией.
Причины возникновения пиодермии
На коже всегда находятся нейтральные, условно-патогенные и патогенные микроорганизмы. Это грибки и бактерии, которые не проникают в глубокие ткани и не провоцируют развитие инфекции. Ослабление иммунитета может активировать размножение патогенных и условно-патогенных микроорганизмов и повреждение различных слоев кожи.
Дерматоскопия. Обследование кожных образований с помощью прибора – дерматоскопа. Он позволяет увидеть высыпания в многократном увеличении, выявить отличительные признаки различных видов пиодермий и провести дифференциальную диагностику;
Лабораторное исследование содержимого высыпаний для выявления возбудителя и на чувствительность микроорганизмов к антибактериальной терапии;
Лабораторное исследование показателей крови. Дополнительно может проводиться серологическая диагностика для выявления специфических антител, которые вырабатывает организм в ответ на инфекцию. Исследование крови также требуется для исключения венерической инфекции.
При нехарактерных симптомах необходимо исключить заболевания с похожей симптоматикой. Поэтому дополнительно может рекомендоваться консультация аллерголога-иммунолога, ревматолога или инфекциониста.
Лечение пиодермии
Основные принципы:
Устранить причину заболевания с помощью антибактериальной терапии.
Устранить провоцирующие факторы: коррекция углеводного обмена, восстановление баланса витаминов и минералов, устранение источника хронической инфекции, иммуностимулирующая терапия.
Остановить распространение инфекции.
Антибактериальная терапия может быть общей (системной) или местной (топической).
Когда назначается системная антибактериальная терапия?
Множественные быстро распространяющиеся пиодермии, невосприимчивые к наружной терапии;
При увеличении и болезненности лимфоузлов;
При повышении температуры тела, появлении озноба, недомогания или слабости;
Локализация кожных образований на лице;
Выбор антибиотика в каждом случае проводится под строгим контролем лечащего врача по результатам проведенных обследований.
Когда назначается местная терапия?
В зависимости от глубины и степени поражения кожи:
Если острые поверхностные пиодермии сопровождаются образованием поверхностных пустул, они подлежат вскрытию и немедленной наружной обработке антисептиками;
Глубокие пиодермии в стадии инфильтрации требуют применения разрешающей терапии для усиления гиперемии в очаге и ускорения процесса саморазрешения инфильтрата или быстрого абсцедирования;
Хирургическое лечение проводится в случае появления признаков абсцесса глубоких пиодермий.
При появлении активных грануляций рекомендуется использование повязок с антисептическими мазями и биостимуляторами.
Профилактика пиодермии
Общие рекомендации:
тщательное соблюдение личной гигиены;
своевременная обработка повреждений кожи;
Вторичная профилактика:
лечение хронических очагов инфекции;
профилактический осмотр дерматологом один раз в год.
Для профилактики пиодермий необходимо проводить лечение сопутствующих общих заболеваний, которые могут провоцировать гнойничковые поражения кожи (сахарный диабет, болезни ЖКТ, ЛОР-органов и др.).
Причины
Выделяют следующие причины пиодермии:
- сахарный диабет;
- стресс и нервное перенапряжение;
- несоблюдение элементарных правил гигиены;
- снижение местного и общего иммунитета;
- наличие микротравм кожи;
- ожирение;
- перегревание или переохлаждение;
- нарушение гормонального фона;
- заболевания пищеварительной системы;
- проблемы функции кроветворения.
Ученые различают два вида пиодермии в зависимости от возбудителя: стрептодермия и стафилодермия. При стрептодермии возбудителями становятся стрептококки. Чаще от стрептодермии страдают дети и женщины. В свою очередь стрептодермия делится на подвиды:
- сухая стрептодермия – это одно или несколько пятен красно-розового цвета, покрытых чешуйками, которые локализуются на локтях или под коленями (на сгибах). Такая форма характерна для подростков и детей;
- простой лишай – это атипичная форма пиодермии, может развиваться в детских коллективах;
- рожа – характеризуется яркой демаркацией краевой зоны, основным симптомом которой является поверхностный процесс протекания заболевания;
- эктима вульгарная – пиодермия с глубоким язвенным процессом, который лечится достаточно долгий период;
- стрептококковое импетиго – это нефолликулярное поверхностное пузырное образование с гнойно-серозным содержанием. Чаще всего это пиодермия лица.
Возбудителем стафилодермии выступает стафилоккоковая палочка. Преимущественное расположение высыпаний при этом виде пиодермии – сальные, потовые железы и волосяные фолликулы. Этому заболеванию присущи гнойные прыщи с толстыми стенками, волосом посередине и желто-зеленым гноем внутри. Также выделяют несколько подвидов стафилодермии:
- фолликулит – воспаление волосяного фолликула на предплечьях, тыльной поверхности рук и бедрах. Через неделю гной засыхает и образуется желтая корка вокруг волоса;
- поверхностный фолликулит – характеризуется гнойниками желто-зеленого цвета. Пациент испытывает небольшую боль в области высыпании, но при вскрытии гнойника она проходит. Общее состояние организма без серьезных изменений.
Симптомы
- глубокий фолликулит – основным симптомом пиодермии этого подвида является боль в области высыпания. Если гнойников очень много, то ухудшается и общее состояние пациента;
- остиофолликулит – гнойные мелкие высыпания на лице, теле, руках и ногах. Проходят через 4–5 дней, высыхая, пустулы превращаются в корочки и отпадают от кожи, не оставляя рубцов;
- эпидемическая пузырчатка – высыпания у новорожденных первой недели жизни, когда на теле ребенка появляется множество пузырьков, разных по размеру. Со временем они лопаются, тогда кожа ребенка покрывается коркой. Известны случаи очень тяжелого протекания болезни вплоть до смертельного исхода;
- сикоз вульгарный – заболевание преимущественно мужчин, когда высыпания появляются на бороде, усах, реже на лобке;
- фурункул – подвид глубокой пиодермии, когда появляется некротическое гнойное воспаление тканей и волосяного фолликула;
- гидраденит – тяжелое гнойное воспаление потовых желез в паху или подмышках. Заболевание может сопровождаться болевыми ощущениями, лихорадкой и общим недомоганием;
- карбункул – характеризуется сильной интоксикацией организма из-за образующихся гнойных некротических воспалений одновременно на нескольких волосяных фолликулах. При этом могут скапливаться клеточные элементы в тканях, с примесями крови и лимфы;
Диагностика
Диагностика пиодермии включает в себя:
- сбор анамнеза;
- общий анализ крови;
- общий анализ мочи;
- серологические реакции на сифилис.
Лечение
Для выбора курса лечения врачу необходимо определить вид пиодермии, которая появилась у пациента. Также на методы лечения влияют степень тяжести и распространение недуга. В период лечения, особенно при острых симптомах, врачи не рекомендуют мочить водой пораженный участок кожи. Как правило, кожа вокруг воспаления обрабатывается спиртовыми растворами и дезинфектантами. Хроническая пиодермия может лечиться с помощью антибактериальных средств, в зависимости от тяжести интоксикации организма. Для определения курса антибиотиков, необходимо провести анализ соскоба или выделений для определения вида микроорганизма, поразившего кожный покров.
Для эффективного лечения пиодермии назначают иммуностимулирующие препараты, чтобы повысить сопротивляемость организма условно-патогенной флоре. Также применяют местное воздействие на пораженный участок кожи. Это могут быть мази, крема и асептические растворы (борная кислота и фурацилин).
Пиодермия у детей может распространяться по телу очень быстрыми темпами, поэтому для ребенка важно соблюдать все правила личной гигиены и при явных признаках заболевания срочно вести к доктору. Основной причиной появления пиодермии у новорожденных является несоблюдение правил гигиены взрослыми: они не моют руки перед тем как взять ребенка, плохо стирают и не гладят одежду, не придают значения собственным проблемам с кожей и вовремя не лечат их.
Пиодермия у взрослых может быть исключена при соблюдении правил личной гигиены и поддержания здорового образа жизни, что ведет к нормальной работе иммунитета и сопротивляемости организма в целом и кожи в частности условно-патогенным микроорганизмам.
Кожные заболевания характеризуется появлением папул, пустул, бородавок и других патологических образований. В большинстве случаев язвенное поражение кожи возникает на фоне воспаления, инфекционного процесса или аллергической реакции. Иногда пациенты жалуются на появление множественных гнойников на теле. Чаще всего это пузыри и фурункулы, содержащие жидкость. Пиодермия приводит к деформации кожного покрова и другим осложнениям, вроде интоксикации организма. Важно вовремя обнаружить причину этого заболевания.
Общая информация
В дерматологической практике пиодермией называют группу воспалительных и инфекционных болезней кожи, проявляющихся образованием гноя (экссудата). Это могут быть самостоятельные патологии или осложнения заболеваний внутренних органов. К характерным симптомам разных видов пиодермии относят покраснение кожи, появление фурункулов и карбункулов. Если заболевание обусловлено инфекцией, существует риск проникновения патогенных микроорганизмов в кровь с развитием тяжелой интоксикации организма. Кроме того, пиодермия может осложняться нарушением функций почек.
Гнойный дерматит относится к наиболее распространенным заболеваниям кожи. Дерматологи постоянно сталкиваются с одиночными фурункулами и множественными гнойниками. Воспаление кожи с образованием экссудата, сопровождающееся деформацией эпидермиса, также является косметической проблемой. Без лечения воспалительный процесс может проникать в глубокие слои кожи и провоцировать рубцевание тканей. Лечение пиодермии обычно проводится с помощью топических средств и противомикробных препаратов.
Кожа как орган
Кожа представляет собой плотный наружный покров человека. Это самостоятельный орган, выполняющий специфические функции. В первую очередь кожный покров необходим для защиты внутренних органов от физического, химического и микробиологического воздействия. Кроме того, в коже содержится большое количество рецепторов, обеспечивающих тактильную, температурную и болевую чувствительность. Повреждение покровных тканей всегда увеличивает риск развития инфекции или воспалительного процесса. Заболевания внутренних органов также могут стать причиной поражения кожи.
- Эпидермис – самый наружный участок кожи, образованный пятью слоями клеток. Верхний слой эпидермиса представлен мертвыми (ороговевшими) клетками, необходимыми для образования биологического барьера. Нижние слои обеспечивают обновление клеточного состава эпидермиса.
- Дерма – срединный слой кожи. Это область расположения гладкомышечных волокон, кровеносных сосудов, нервов, желез, волосяных луковиц и других структур.
- Жировая клетчатка – наиболее глубокий слой кожи, преимущественно состоящий из жировой ткани. Этот отдел органа обеспечивает защиту нижележащих тканей от перепада температуры и внешних физических воздействий.
К дополнительным функциям кожи ученые относят внешнее дыхание, водно-солевую регуляцию, образование витамина D и депонирование крови. В разных частях тела строение кожи отличается. Так, более толстая кожа подошвы ступней не содержит волосяных фолликул. На кончиках пальцев формируются ногти, являющиеся производными кожного покрова. Также разные участки кожи отличаются количеством потовых и сальных желез.
Классификация
Пиодермия не является отдельным заболеванием. В медицине этот термин используется для обозначения любых патологий, проявляющихся гнойным поражением кожи. Разные виды пиодермии отличаются глубиной повреждения кожного покрова и возбудителем инфекции. Наиболее распространенным вариантом пиодермии является фурункул, представляющий собой гнойное воспаление волосяной луковицы.
Другие виды патологии:
- Стрептодермия – поверхностная пиодермия, при которой на поверхности лица, туловища и конечностей пациента появляются множественные гнойники. Буллезная сыпь возникает из-за инвазии стрептококков в кожный покров.
- Вульгарная эктима – стрептококковое поражение глубоких слоев кожи. На поверхности кожи формируются пузыри с гноем и глубокие язвы.
- Фолликулит – гнойничковое воспаление волосяных луковиц, обусловленное грибковой или бактериальной инвазией. В области роста волос появляются беловато-желтые гнойники. Выход экссудата при разрыве оболочки гнойника приводит к появлению язвы.
- Интертриго – поражение кожных складок, характеризующееся отечностью, покраснением и деформацией тканей. Также на поверхности кожи появляются пузыри, заполненные гноем.
- Карбункул – инфекционное поражение кожного покрова. Карбункул представляет собой гнойно-некротическую язву, быстро распространяющуюся в периферическом направлении. Воспалительный процесс достигает подкожной жировой клетчатки.
- Фурункулез – гнойное поражение сразу нескольких волосяных луковиц. Такая форма пиодермии может возникать на фоне хронической инфекции.
- Сикоз – стафилококковое поражение волосистой части кожи при инвазии бактерий в волосяные луковицы. Зачастую при этом множественные гнойники появляются в области роста бороды у взрослых мужчин.
- Гангренозная пиодермия – появление глубокой гнойно-некротической язвы, достигающей подкожной клетчатки. Крупные язвы могут достигать 20 см в диаметре. В области повреждения кожи могут образовываться кровоизлияния. Эта патология обычно не связана с инфекцией.
Только опытный дерматолог может определить вид заболевания по внешним признакам. Некоторые патологии проявляются одновременно несколькими формами поражения кожи.




Антибиотик пропивал мой сын, и не только это мазь
а еще перед мазью обработка слабым раствором марганцовки, потом перекесью , потом эту мазь мы у участкового педиатора лечились.
У нас тоже так было
Ни в коем случае не купайте ребенка, мы таким образом распространили очень сильно, чуть до заражения крови не дошло, пришлось лежать в больнице. Нам кололи антибиотики+зеленка+ те же мази что и у вас. Идите в КВД обязательно. Без антибиотиков практически не справиться, если быстро распространяется.
интересно,а почему корчи?))))-такое чувство будто это от слова "корчиться"
ахаха))) Это муж меня так называет
не от слова "корчиться"))) долго объяснять предисторию
Мы сразу в КВД обратились.
Лечение помогало вроде, но появлялись новые болячки. На вторичном приеме назначили антибиотик - сразу все прошло. Так что после консультации пропейте, и все будет хорошо.
наша мама покупала специально домашнее топленое и масло и пенициллин сухой
все перемешивала ( просто, чтобы баночка от пенициллина заполнилась смесью) и мазала моему брату болячки. Делала это вусловиях максимальной стерильности, конечно. У двоюродной сестренки та же беда случилась: все лицо покрылось коростой. Тоже мазали смесью. Прошло. Слава богу, никаких шрамов не осталось.
Как заметили выше: не купайте ребенка. Моя бабушка называла это заболевание "водный червь". Видимо, от воды бывают какие-то вирусы. бактерии.
в инфекционку. у сына была такая бяка, тоже в детском саду подхватили. скорее всего у вас стрептодермия. вообщем так, НЕ КУПАТЬ, уколы антибиотиков и зелёнка. в КВД не ходите, они так и не смогли поставить нам диагноз, сидели и рассматривали моего сына и пытались найти парные волдыри, чтобы убедить себя в том, что это ветрянка. Не медлите, вызывайте скорую, дальше может стать хуже, эти язвочки увеличиваются и сливаются. не тешьте себя надеждой, что может быть пройдёт, без антибиотиков не пройдёт. и не оральные, а внутримышечные.
а почему вы решили что подцепили это именно в дет. саду?
купите антибиотики широкого действия в виде суспензии продаются,
семейства макролиды для детей 5-7 дней дома примите пройдет.
В саду потому что больше негде, сперва думали лишай подцепил в саду
У нас то животных нету затем исключили, т.к не похож он на лишай из за припухлостей красноты, с виду размером в монету пять рублей, посередине пузыречки которые он расчесывал. Перед сном плохо спит чешется, сегодня ходили в квд сдали анализ на чесотку, но и я и врач знаем что это не она, просто без этого анализа справки не выписывают в сад. Внимательно посмотрев она пришла к выводу что это укусы насекомых, у нас дома чистота и гигиена всегда в норме даже тараканов нет. Затем сказала что может это аллергия на стиральный порошок, что я не исключила т.к сама аллергична к моющим средствам. Я уже голову ломаю вдруг не правильный диагноз поставят, если нам антибиотики не назначат, а это может оказаться инфекцией, у меня младшему сыну всего два месяца, на его теле чисто хотя уже неделя прошла. Как не пытаюсь детей отгородить все равно старший липнет, то подойдет поцелует его, братик все таки
надо сдать анализы, какая это инфекция
. Кокковых инф-ий много. И сразу на чувствительность к антибиотикам нужно. Тогда сразу поймете какими антибиотиками лечить. У нас тоже пиодермия была. В квд мази прописали, ктр только распостранили инфекцию и усугубили все. Сдали анализ на флору и чувствительность. Оказалось что у нас стаффилококковая инфекция и чувствительна только(!) на клоритромицин. Вылечились за 3 дня. До этого мучались 1,5 недели.
У моей дочки ей 10 месяцев есть на ногах и ручка участки где кожа сухая сухая и как бы пятна такие сухие, ходили к дерматологу в мц сказали ни че страшного и бепантен посоветовали а эти пятна не проходят, сначала маленькие были а теперь больше стали:((
мази не помогут, только детские антибиотики эффективны и быстро излечивают кожные болезни..
После антибиотиков надо еще виоформ, хилак форте пропить, чтоб восстановить микрофлору.
Читайте также:


