Чем отличается папиллома от полипа на шейке матки

По теме "Заболевания шейки матки" разберем следующие фоновые заболевания шейки матки:
Полипы шейки матки
Это соединительнотканные выросты, которые возникают в результате очаговой пролиферации (излишнего нарастания) клеток эндоцервикса (шеечного канала). Эти выросты могут быть единичными или множественными, выступают в просвет шеечного канала или за его пределы, свисая во влагалище. Размеры их как правило небольшие (от 2 до 40 мм в диаметре), округлой или овальной формы с гладкой поверхностью, свисают во в влагалище на тонкой ножке, но встречаются полипы и на широком основании.

Полипы подразделяются на:
Эпидермизирующие (эпидермизация многослойным плоским эпителием)
В зависимости от гистологического строения различают:
Диагностика полипов возможна при обычном осмотре на зеркалах (если они свисают из шеечного канала во влагалище), но иногда очень мелкие полипы можно увидеть только при кольпоскопическом исследовании.
Причины чаще всего связаны с хроническими вялотекущими воспалениями в цервикальном канале (цервициты), а потому необходимо при обнаружении полипов проводить исследования на заболевания передающиеся половым путем (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз, различные вирусы). Иногда полипы возникают на фоне гормонального дисбаланса, и это требует гормонального обследования и коррекции.
Всегда хирургическое. Заключается в удалении полипа и коагуляции или криообработки ложа полипа. Весь удаленный материал отправляется на гистологическое исследование для подтверждения его доброкачественности, а иногда и злокачественности.
Папиллома
Папиллома относится также к фоновым заболеваниям шейки матки и характеризуется очаговым разрастаниям стромы и многослойного плоского эпителия (покрывает наружную часть шейки матки) с его ороговением. Вызывают образование папиллом вирусы папилломы человека. Макроскопически, т.е. невооруженным взглядом, классическая папиллома определяется в виде бородавчатого разрастания розового и белесоватого цвета, которые могут быть в виде:
Папилломы можно видеть при простом осмотре невооруженным глазом или при проведении простой или расширенной кольпоскопии. При взятии мазка на цитологию с шейки матки могут обнаруживаться койлоциты – клетки видоспецифичные для вируса папилломы человека.

Папилломы шейки матки удаляются хирургическим путем. Удаленная ткань направляется на гистологическое исследование, для подтверждения ее доброкачественности. Одновременно проводится обследование для типирования вируса (16, 18 типы относятся к высокоонкогенным, т.е. вызывающим рак шейки матки) и назначается неспецифическая противовирусная терапия.
Лейкоплакия шейки матки
Это патологический процесс, основу которого составляют нарушения функции многослойного плоского эпителия (покрывает наружную часть шейки матки). Происходит нарушение процессов гликогенообразования и возникает ороговение (гиперкератоз, утолщение). Ороговение плоского эпителия возникает в результате повышенной функциональной активности эпителиальных клеток, которая в норме отсутствует.
Можно выделить две большие группы:
– эндогенные (т.е. внутренние) – это и нарушения гормонального фона, и изменения в иммунном статусе;
– экзогенные (т.е. внешние) – в первую очередь это инфекционные, а также травмы шейки матки во время родов, абортов, когда происходит деформация цервикального (шеечного) канала. В норме он имеет веретенообразную форму, которая позволяет хорошо удерживать в канале слизистую пробку, обладающую бактерицидными свойствами. При травме шейки матки цервикальный канал теряет обычную форму, наружный зев расширяется и шеечная слизь не удерживается в канале.
К более выраженным деформациям шейки матки относится эктропион. Это состояние характеризуется выворотом слизистой оболочки шеечного канала, которое является следствием плохо восстановленной родовой травмы шейки матки. При изучении микрофлоры влагалища, цервикального канала очень часто встречается патогенная (т.е. вызывающая воспаление) флора, которую в норме обеззараживает слизистая пробка шеечного канала.
Таким образом, исследователи сделали вывод, что возникновению лейкоплакии предшествует длительный хронический воспалительный процесс, поддерживающийся нарушением анатомического строения шейки матки.
Невооруженным глазом (макроскопически) лейкоплакия смотрится в виде белых пятен, бляшек с перламутровым блеском различной степени выраженности. Форма и размер пятен самые разнообразные, границы преимущественно четкие, извилистые, но могут быть и стертые.
Другой метод диагностики лейкоплакии – это кольпоскопический, который с еще большей долей уверенности позволяет определить лейкоплакию, особенно ее рельеф, который может быть гладким или возвышаться на фоне неизмененного плоского эпителия.
И третьим, обязательным, методом диагностики данного заболевания является биопсия шейки матки с последующим гистологическим исследованием. Дело в том, что при гистологическом исследовании обнаруживаются не только признаки лейкоплакии (пролиферация многослойного плоского эпителия, неравномерное утолщение промежуточных клеток, акантоз, гиперкератоз, инфильтрация стромы лимфоцитами), но и хронический цервицит, дисплазии (предрак) различной степени и даже преинвазивный рак. Исходя из этих соображений, можно выделить лейкоплакию простую, которую можно относить к фоновым заболеваниям, и лейкоплакию с атипизмом, которая будет относиться уже к предраковым состояниям.
Поэтому с позиций онкологической настороженности, независимо от того, как лейкоплакия выглядит при кольпоскопическом исследовании, необходимо производить биопсию.
В настоящее время все специалисты пришли к единому мнению, что лейкоплакию лечат только деструктивными методами, к которым относятся электро- и радиоволновая коагуляция, криотерапия, лазерная вапоризация. Иногда из-за значительной деформации шейки матки старыми разрывами, даже после хирургических деструктивных методик, лейкоплакия возникает повторно. В таких случаях проводятся пластические операции на шейке, позволяющие восстановить ее анатомическую форму, т.е. устранить фон, который поддерживает длительное вялотекущее течение инфекции, а значит возможность появления лейкоплакии.
Остались вопросы? Задайте их гинекологу.
При подготовке материала использовалась следующая литература:
Прилепская В.Н. Поликлиническая гинекология.
Прилепская В.Н. Заболевания шейки матки, влагалища и вульвы.
Русакевич П.С. Заболевания шейки матки.
Стрижаков А.Н. Давыдов А.И. Белоцерковцева Л.Д. Клиническая кольпоскопия.
Краснопольский В.И. Патология влагалища и шейки матки.
Что такое полип эндометрия?
Это доброкачественное образование в матке, связанное с разрастанием эндометрия — внутренней оболочки матки. Полипы могут быть единичными или множественными (полипоз).
Величина полипа до 1-2 мм до 10-80 мм и даже больше. Обычно это овальное или округлое образование на широком основании или на ножке. Иногда полипы развиваются на фоне других патологий, например, эндометриоза.
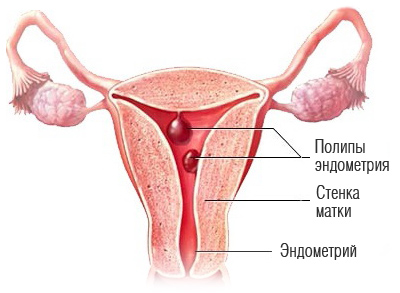
Как правило, полип никак не проявляет себя, но, во-первых, он может стать причиной внутриматочного кровотечения, во-вторых — мешать женщине забеременеть или выносить ребенка. А в-третьих, некоторые типы полипов могут перерождаться в рак, особенно у женщин старше 45 лет.
В чем причины полипа эндометрия?
Полип эндометрия — очень распространенная гинекологическая патология, составляющая от 10 до 25% во всех случаях и от 40 до 70% после климакса.
Причины полипа многообразны:
- гормональный дисбаланс, особенно избыток эстрогена и недостаток прогестерона во второй фазе менструального цикла;
- хронический воспалительный процесс в матке, её шейке или придатках;
- эндометриоз;
- заболевания надпочечников, поджелудочной железы (сахарный диабет);
- длительный приём глюкокортикостероидов или половых гормонов;
- ожирение, гипертоническая болезнь — повышают риск развития полипов в 10 раз;
- частые аборты, выкидыши, выскабливания;
- неполное удаление плаценты после родов или аборта (плацентарный полип);
- хирургические вмешательства на матке и яичниках;
- длительно стоящая внутриматочная спираль
- и многие другие.
Виды полипа эндометрия
- Фиброзный полип сформирован преимущественно из клеток волокнистой соединительной ткани. В нем могут находиться коллагеновые волокна и лишь единичные железы, выстланные не функционирующими эпителиальными клетками.
- Железисто-фиброзный полип встречается редко, преобладают у женщин со стабильным менструальным циклом. Состоит из желез неправильной формы и различной длины. Явления воспаления и нарушения кровообращения в образованиях железисто-фиброзного типа встречаются чаще, чем в других.
- Аденоматозный полип эндометрия встречается в чистом виде редко. Чаще встречаются опухоли с очаговым аденоматозом. Полипы этого типа могут трансформироваться в злокачественные опухоли, особенно после менопаузы, на фоне обменных и эндокринных нарушений.
Признаки полипа эндометрия. Как диагностировать полип эндометрия?
Обычно полип эндометрия не проявляет себя никакими симптомами, но иногда можно обнаружить следующие неспецифические признаки (свойственные не только полипу, но и другим гинекологическим заболеваниям):
- беловатые выделения из половых путей;
- нарушения месячных (слишком обильные; мажущие выделения в межменструальный период или после менопаузы);
- кровотечения при половом акте или физической нагрузке;
- при крупных полипах, воспалении полипа или полипозе — боли во время полового акта.
Обычно полип бывает хорошо виден на УЗИ матки.
Лечение полипа эндометрия
Часто полип можно удалить в лабораторных условиях. Под коротким общим или местным наркозом проводится гистероскопия и резекция полипа с целенаправленным соскобом или раздельным диагностическим выскабливанием. Женщина проводит в стационаре лишь несколько часов, а сам полип направляется на исследование.
Можно ли забеременеть с полипом эндометрия?
Безусловно, можно. Однако иногда полип может быть и причиной бесплодия, особенно если он вырос в области истмического отдела маточной трубы (в стенке угла матки). В этом случае полип может мешать сперматозоидам проходить через фаллопиевы трубы.
Если же полип велик и располагается близко к шейке матки или ее дну, плацента может прикрепиться неправильно, что иногда вызывает частичную отслойку, нарушение питания плода, а то и выкидыш.
Именно поэтому правильнее всего перед началом планирования беременности избавиться от полипа. Процедура гистероскопии малотравматична, и, как правило, через 2-3 цикла беременность вполне возможна и безопасна.
Диагностика и лечения полипов матки и шейки матки
Что такое полипы матки (эндометрия) и полипы шейки матки (цервикального канала)?
Полипы – это доброкачественное новообразование, исходящее из слизистой оболочки матки и шейки матки. Полипы имеют пальцевидную или грибовидную форму, на ножке. В матке часто располагаются в области дна или углов. Полипы шейки матки часто выступают за ее пределы и могут быть обнаружены на обычном осмотре гинеколога.
Самое опасное последствие полипов – это их перерождение в злокачественную опухоль (1,5% - случаев).
Причины образования полипов матки и полипов шейки матки:
Полипы могут возникать в любом возрасте, однако чаще встречаются в зрелом (35-40 лет) и пожилом возрасте.
Основные причины развития полипов:
- Нарушение гормонального баланса в организме женщины.
- Травматизация внутреннего слоя матки (диагностические выскабливания, аборты, длительное носительство внутриматочной спирали).
- Хронические воспалительные заболевания органов малого таза (воспаления матки, придатков, инфекции, передаваемые половым путем).
Симптомы полипов матки и шейки матки:
Основными симптомами полипов матки шейки матки могут быть:
- Нарушения менструального цикла (кровянистые выделения из влагалища между месячными, во время секса или после секса).
- Длительные и обильные месячные.
- Схваткообразные боли внизу живота, а также боли во время секса.
- Обильные выделения из половых путей (бели), которые могут приобретать неприятный запах и желтоватый цвет.
- Трудности с зачатием ребенка (бесплодие).
Указанные выше симптомы проявляются у небольшого количества женщин с этим заболеванием. Чаще всего полипы матки и шейки матки не проявляются никакими симптомами и выявляются во время профилактического гинекологического осмотра или осмотра по поводу какого-то другого заболевания.
У женщин в период менопаузы любые кровянистые выделения из влагалища, не зависимо от их длительности, количества (обильные или скудные) и частоты, воспринимаются как тревожный признак и возможный симптом рака матки или гиперплазии.
Если вам больше 45-50 лет и вы заметили кровянистые выделения после того как у вас уже несколько месяцев (или лет) не было месячных - как можно скорее обратитесь к гинекологу для осмотра!
Методы диагностики полипов:
Основные обследования, которые применяются для обнаружения полипов матки и шейки матки это общий гинекологический осмотр, УЗИ матки и гистероскопия:
- Общий гинекологический осмотр (осмотр в зеркалах) – позволяет врачу осмотреть стенки влагалища и влагалищную часть шейки матки. Но только в том случае, когда полип выступает за пределы шейки матки и заметен невооруженным глазом.
- УЗИ матки - метод исследования женских половых органов (в первую очередь матки и яичников) с помощью ультразвука. Это безболезненное и безопасное обследование. УЗИ позволяет диагностировать многие гинекологические заболевания, в том числе рак яичников, матки, полипы матки и шейки матки. Обычно данное исследование проводится в первой фазе менструального цикла (на 5-7 день от начала менструации).
- Гистероскопия - осмотр внутренней поверхности матки и шейки матки специальным оптическим инструментом (гистероскопом).
Что такое гистероскопия/гистерорезектоскопия?
Гистероскопия (гистерорезектоскопия) – это хирургическая операция, при которой проводится осмотр стенок полости матки с помощью оптического инструмента, с последующим проведением диагностических и оперативных манипуляций.
Показания для выполнения гистероскопии (гистерорезектоскопии).
- Нарушение менструального цикла в различные периоды жизни женщины.
- Диагностика и лечение бесплодия;
- Удаление остатков плаценты в матке после родов, остатков плодного яйца после аборта.
- Наличие спаек в полости матки (контролируемое рассечение спаек под зрительным контролем). При этом электрохирургическое воздействие направлено не на весь эндометрий, а только на сами спайки. В результате воздействия восстанавливается нормальное анатомическое строение матки.
- Удаление миомы и полипов матки. Ложе удаленного полипа или миомы прижигают электрическим током для профилактики рецидивов.
- Диагностика и удаление инородного тела в полости матки.
- Уточнение места расположения внутриматочного контрацептива или его фрагментов.
- Рассечение внутриматочной перегородки, которое позволяет восстановить достаточный объем полости матки для нормального развития беременности.
Как проводится гистероскопия (гистерорезектоскопия)?
Для проведения гистероскопии (гистерорезектоскопии) используется специальный оптический прибор – гистероскоп (резектоскоп).
Гистероскоп имеет вид длинной тонкой трубки, на конце которого расположен источник света, видеокамера и канал для ввода инструментов.
Когда гистероскоп проходит через шейку матки, врач вводит в матку небольшое количество жидкости, чтобы расправить стенки матки и облегчить их осмотр.
Хирург имеет возможность видеть детальное изображение полости матки на мониторе, благодаря чему достигается высокая точность проведения операции.
Общая продолжительность обследования может составить 20-40 минут.
Женщина, которой проводят гистероскопию, находится под общим наркозом. Во время процедуры она ничего не чувствует.
В этот же день женщина может отправиться домой с рекомендациями гинеколога.
Гистероскопия позволяет оценить, насколько хорошо выполнено выскабливание, не осталось ли патологических образований, позволяет снизить риск наступления осложнений возможных при выскабливании полости матки, таких как травма или прободение матки, оставление в полости матки патологического образования или его части, либо вовремя обнаружить наступление осложнений возможных при проведении операции.
Рекомендации после гистероскопии.
В течение нескольких дней после гистероскопии могут сохраняться скудные, кровянистые или слизистые выделений из влагалища. Возможны незначительные боли внизу живота. Как правило, эти симптомы быстро проходят и не требуют никакого специального лечения. При сильных болях можно принять обезболивающее (например, 1 таблетку Кеторола).
В течение 2-3 недель после гистероскопии нельзя:
- Заниматься сексом;
- Использовать вагинальные тампоны (можно использовать обычные прокладки);
- Делать спринцевания;
- Принимать ванну, посещать сауну или баню (можно принимать душ);
- Заниматься физическими нагрузками.
Чтобы получить более подробную информацию по вышеуказанным методам диагностики и лечения Вы можете записаться на прием к врачу-гинекологу позвонив по телефону 90-22-02, либо воспользовавшись одним из сервисов онлайн-записи, представленных на настоящем сайте.
Полип матки – это доброкачественное новообразование на слизистой оболочке маточного эндометрия. Он состоит из тела и ножки и формируется в основном под воздействием гормональных процессов. В запущенных случаях полипы в матке способны перерождаться в раковые опухоли. Поэтому считать их безобидными – большая ошибка. Чтобы не подвергать себя лишним рискам и не терпеть дискомфорта, лучше решиться на удаление полипа матки безопасным малотравматичным способом.
Почему в матке вырастают полипы и как проявляются?
У такого заболевания, как полипы в матке, причины могут быть разнообразными:
Нарушения гормонального фона
Осложнения после неудачных абортов и оперативных вмешательств
Возраст 40-50 лет
Запущенная эрозия шейки матки
Хроническое воспаление эндометрия
Чаще всего заболевание проявляется у пациенток в период менопаузы, но встречается и у довольно молодых женщин репродуктивного возраста. И здесь важно не затягивать с лечением, ведь разрастание полипа может привести к бесплодию или даже онкологии.
Сбои менструального цикла – отсутствие регулярности, ацикличные выделения, обильная кровопотеря
Дискомфорт и болезненные ощущения в процессе полового акта
Тянущие боли в области малого таза
Бесцветные выделения между менструациями – бели
Иногда – кровянистые выделения после полового акта
Безрезультатные попытки забеременеть
Если есть подозрение на полип матки, лечение нужно начинать незамедлительно. Ведь разросшись, он будет препятствовать оплодотворенной яйцеклетке зафиксироваться в матке. Заболевание диагностируется путем гинекологического осмотра, УЗИ органов малого таза и прочих процедур.
Виды полипов
Данные новообразования могут отличаться по различным параметрам. По расположению они могут быть энтероцервикальными (полип шейки матки на поверхности) и эндоцервикальными – в канале. Зависимо от морфологии существует следующая классификация:
Железистый – формируется тех тканей эндометрия, где проходят железы
Фиброзный – образуется из клеток слизистой оболочки и соединительной ткани
Железисто-фиброзный – возникает из единичных желез и соединительной ткани
Когда диагностированы полипы в матке, лечение может быть консервативным и хирургическим. Но важно понимать, что первый вариант не избавляет от проблемы полностью. Медикаментозная терапия лишь купировать дальнейших рост новообразований и смягчить болевые симптомы. Единственный способ добиться стопроцентного выздоровления – удаление полипа в матке.
Как удаляются маточные полипы?
Сегодня для лечения этого заболевания лучшим методом считается гистероскопия – полип захватывается в области ножки специальным инструментом, аккуратно отсекается и вынимается через естественное отверстие. Это современная малотравматичная процедура, не требующая разрезов и проходящая без кровопотери. Она выгодно отличается от традиционного выскабливания, которое применялось для удаления подобных новообразований ранее. Такая операция по удалению полипа в матке не травмирует эндометрий и минимизирует риски рецидива.
Еще один плюс, которым обладает гистероскопия – она является одновременно и методом диагностики, и способом удаления новообразований. Аппарат подключен к монитору, на котором хорошо отображается расположение полипов, их размеры, форма, количество. Поэтому можно без проблем поддеть его петлей на наконечнике, ухватив за ножку. Также заодно обследуется полость матки и оценивается состояние эндометрия.
Операция проводится зачастую под местным наркозом, но в некоторых случаях применяется общий – например, когда размеры новообразования велики. Также иногда, при сильном разрастании полипа, хирург может принять непростое решение об удалении всей матки. Но подобные ситуации – редкость, для врача главным приоритетом является сохранение органа.
В клинике Биляка гистероскопия матки и резекция полипов проводится с использованием современного оборудования. Поэтому методика обеспечивает высокую информативность и эффективное избавление от вредных новообразований. Специалисты центра имеют высокую квалификацию. Благодаря стажировке странах Европы и США, они освоили прогрессивные методики лечения гинекологических и урологических заболеваний.
Клиника Биляка отдает предпочтение малоинвазивным вмешательствам, благодаря чему пациенты избавляются от болезней щадящим путем и быстро реабилитируются. Быстрому выздоровлению также способствуют современные комфортные палаты и питание на основе экологически чистых продуктов.
Лечение патологии шейки матки

Вирус папилломы человека
В настоящее время общепризнанным считается, что вирус папилломы человека является одним из ведущих факторов развития предрака и рака шейки матки. По данным ВОЗ вирус папилломы человека (ВПЧ) отнесен к инфекциям, передаваемым половым путем, провоцирующим развитие интраэпителиальных поражений и злокачественных новообразований. Выявление и наличия высокоонкогенных типов ВПЧ более 2 лет является наиболее опасным фактором прогрессии предрака шейки матки. Инфицированность ВПЧ превалирует среди женщин в возрасте 15–25 лет, после 25 лет частота его встречаемости снижается. Отмечено, что у девочек-подростков и молодых женщин в 80–90% случаев происходит самоэлиминация ВПЧ и регрессия имеющейся ВПЧ-ассоциированной патологии шейки матки в отличие от женщин старшей возрастной группы.
В связи с тем, что ВПЧ передается половым путем, многое в профилактике зависит от самого человека: его сексуального поведения, применения адекватного метода контрацепции, наличия вредных привычек, в частности, курения, регулярности проведения медицинского обследования женщин, входящих в группу риска, с проведением грамотного обследования с целью раннего выявления признаков поражения шейки матки.
Диагностика заболеваний шейки матки, вульвы и влагалища
Диагностика заболеваний шейки матки, вульвы и влагалища:
- цитология (PAP-тест)
- ВПЧ- тест
- кольпоскопия
- биопсия шейки матки, вульвы и влагалища с гистологическим исследованием
- онкомаркеры
Цитологическое исследование
Цитологическое исследование является первым ключевым этапом в обследовании шейки матки. Кроме того, метод совершенно незаменим для скринингового обследования всех женщин (диагностика ранних стадий заболевания, проводимая у всех женщин на профилактических осмотрах), поскольку позволяет выявлять весьма ранние патологические изменения, происходящие на клеточном уровне, в том числе при отсутствии видимых изменений со стороны шеечного эпителия.
- Забор материала производится специальным шпателем и щеточкой. Манипуляция эта совершенно безболезненна. Далее препарат обрабатывается специальным фиксирующим раствором и направляется в лабораторию, где после детального изучения препарата выдается развернутое цитологическое заключение.
- Тест на вирус папилломы человека. В современных условиях ВПЧ - тест необходимо проводить наряду с цитологическим методом исследования, т.к. он обладает более высокой чувствительностью по сравнению с цитологическим методом исследования, что позволяет с высокой степенью вероятности диагностировать ВПЧ – ассоциированные поражения шейки матки, влагалища и вульвы на ранних этапах его развития. В ряде стран мира ВПЧ тест используется в качестве основного скринингового теста.
Кольпоскопия
Кольпоскопия - метод исследования слизистой оболочки вульвы, влагалища и влагалищной части шейки матки с помощью оптического прибора - кольпоскопа. Кольпоскоп представляет собой специальный микроскоп и источник освещения, позволяющий рассматривать объект с увеличением в несколько десятков раз.
Различные заболевания шейки матки характеризуются специфическими кольпоскопическими картинами, которые может интерпретировать только опытный врач-кольпоскопист. Процедура безболезненная, не требует специальной подготовки.
В научно-поликлиническом отделении Центра проводится обследование шейки матки с использованием кольпоскопа DySIS. Кольпоскоп DySIS - динамическая система для спектральной визуализации - диагностика дисплазий шейки матки (оптическая биопсия). Точная визуализация объема и зоны повреждения шейки матки, требующего более глубокого обследования. DYSIS позволяет получать и документировать изображение и видео высокого разрешения, предоставляет цветное отображение изменений эпителия шейки матки, для последующего взятия прицельной биопсии шейки матки:
- Биопсия патологического участка шейки матки с последующим морфологическим исследованием позволяет окончательно установить диагноз, если это невозможно сделать при использовании кольпоскопии, цитологического исследования, ВПЧ - тестирования.
Эктопия шейки матки
Эктопия шейки матки – не является заболеванием, но при этом необходимо проведение кольпоскопического и цитологического исследований для исключения скрытой при обычном осмотре патологии шейки матки. Эктопия бывает врожденной.
У девушек в силу ряда причин граница стыка эпителиев остается на влагалищной части шейки матки, то есть при этом цилиндрический эпителий располагается за пределами цервикального канала. Пациентки с эктопией чаще всего не предъявляют жалоб, однако их иногда могут беспокоить бели (выделения из половых путей), кровянистые выделения из влагалища после полового акта.
Эрозия шейки матки
Эрозия шейки матки (истинная эрозия) - нарушение целости или изменение эпителиального покрова влагалищной части шейки матки. При осмотре с помощью зеркал определяют участки ярко-красного цвета вокруг наружного зева шейки матки.
Буквально слово "эрозия" - "язва", иными словами - дефект эпителиальных покровов. Образование этого дефекта может быть следствием воспалительных заболеваний шейки матки (чаще вирусного, герпетического происхождения), ее травмы барьерными и химическими контрацептивами, следствием неумелого спринцевания. Изъязвление образуется и при раковом процессе. Необходимо обследование и лечение.
Эктропион шейки матки
Эктропион – это выворот слизистой цервикального канала, возникающий после родов, травматичного расширения шейки матки при абортах и диагностических выскабливания.
Одной из частых жалоб является обильные выделения из половых путей. Необходимо обследование, при необходимости лечение.
Лейкоплакия шейки матки, вульвы
Лейкоплакия – это появление на эпителии шейки матки участков с ороговением (они похожи на обычную кожу). Причины разнообразны: инфекция, травмы, нарушения гормонального фона и иммунитета.
Эта патология никак себя не проявляет, однако, нередко может сопровождаться предраковыми процессами. Перед лечением этого заболевания рекомендуется брать биопсию с измененного участка слизистой шейки матки.
Цервицит (экзо- и эндоцервициты)
Цервицит — воспалительное заболевание шейки матки. Цервицит делится на экзоцервицит – воспаление влагалищной части шейки матки и эндоцервицит – воспаление цервикального канала шейки матки. В основном, они сочетаются с воспалением влагалища или являются его последствиями.
Цервициты могут быть обусловлены возбудителями специфической и неспецифической этиологии. Специфические цервициты вызываются следующими половыми инфекциями: гонококк, трихомонада, хламидия, уреплазма. Неспецифические цервициты вызываются условно-болезнетворными микроорганизмами: гарднерелла, фузобактерии, клостридии и др. (бактериальный вагиноз), грибы рода кандида, кишечная палочка, энтерококки, стафилококки, стрептококки, протеи, синегнойная палочка и др.
Острый цервицит характеризуется обильными слизистыми или гноевидными выделениями из половых путей, зудом, жжением, контактными кровянистыми выделениями. В хронической стадии выделения могут быть незначительными. Необходимо проведение лечения в зависимости от выявленного возбудителя. В ряде случаев при хроническом цервиците проводится деструктивное лечение с применением СО2 лазера и др. методов.
Полип шейки матки
Полип шейки матки - это опухолевидное образование, растущее из стенки цервикального канала шейки матки. Полипы цервикального канала, как и полипы других локализаций, могут быть единичными и множественными.
Причинами образования полипов принято считать гормональные нарушения, хронические воспалительные процессы, иногда — механические травмы. Лечение полипов шейки матки сводится к удалению полипов (последующее гистологическое исследование обязательно).
Дисплазия шейки матки
Дисплазия шейки матки – нарушение дифференцировки клеток шейки матки и (или) канала шейки. Различают несколько степеней дисплазии: легкая, умеренная и тяжелая. Легкая степень дисплазии шейки матки – не относится к предраку шейки матки. Может сопутствовать любой другой патологии шейки матки.
Дисплазия шейки матки умеренной и тяжелой степени является предраковым состоянием и является, как правило, следствием инфицирования папилломавирусной инфекцией, связанной с вирусами высокого риска онкогенности – типы 16, 18, 31, 33, 35, 39, 5, 51, 52, 56, 58, 59, 68. Дисплазия шейки матки проявляется симптомами сопутствующего заболевания. Сама дисплазия может не иметь клинических проявлений. Обследование, диагностика и лечение необходимы!
Остроконечные кондиломы шейки матки, вульвы и влагалища
Остроконечные кондиломы шейки матки, вульвы и влагалища представляют собой бородавчатые разрастания на короткой ножке, по форме напоминающие цветную капусту.
Папилломы могут располагаться в виде скоплений или единичных образований. В зависимости от расположения остроконечные кондиломы могут быть телесного, бледно-розового или красного цвета. При этом они могут быть болезненными, зудящими, легко травмирующимися. Чаще всего остроконечные кондиломы выявляются в области входа во влагалище, на больших и малых половых губах, реже - на шейке матки, а также на промежности и вокруг заднепроходного отверстия. У беременных остроконечные кондиломы могут обнаруживаться на сводах влагалища и на влагалищной части шейки матки. Во время быстрого роста кондилом может ощущаться жжение, возможно изъязвление и вторичное инфицирование кондилом. При этом отмечается боль, зуд и неприятный запах. Остроконечные кондиломы мочеиспускательного канала могут приводить к затруднениям при мочеиспускании. Причиной остроконечных кондилом является инфицирование неонкогенными типами (6, 11) вируса папилломы человека.
Лечение больных с остроконечными кондиломами состоит в воздействии на очаг поражения. При этом используют различные методы лечения.
Лечение патологии шейки матки, вульвы и влагалища с использованием современных хирургических методов лечения:
В гинекологии широко используется СО-2 лазеры, излучающие на длине волны 10,6 мкм, выходная мощность 5-100Вт, размер пучка 1,5-10 мм. Эти лазеры отличаются высоким КПД.
Лазерная деструкция производится под контролем кольпоскопа.
Преимущества лазерной хирургии: Воздействие происходит на расстоянии, без непосредственного контакта с тканью, под кольпоскопическим контролем, что позволяет достичь высокой точности в управлении лазерным лучом. Зона некроза при лазерной коагуляции ничтожно мала, за счет уменьшения лейкоцитарной инфильтрации (сокращения фаз экссудации и пролиферации). Операция проходит практически бескровно, что связано с образованием коагуляционного тромба. Безопасно применение у нерожавших женщин.
Радиоволновая хирургия
Современный атравматичный метод. Механизм действия основан на эффекте преобразования электротока в радиоволны.
Удаление патологического участка шейки матки достигается за счет тепла, выделяемого при сопротивлении тканей проникновению в них высокочастотных радиоволн, исходящих из электрода.
Благодаря этому клетки, встречающиеся на пути волн, подвергаются испарению, при этом не повреждается подлежащая ткань.
СУРГИТРОН
ФОТЕК
Аргоноплазменная аблация
Это метод монополярной высокочастотной хирургии, при использовании которого энергия электромагнитного поля высокой частоты передается на ткань бесконтактным способом с помощью ионизированного газа аргона (неравновесной аргоновой плазмы).
Вакцинация против рака шейки матки
Рак шейки матки является второй по частоте распространения причиной смерти женщин от злокачественных новообразований во всем мире, уступая лишь раку молочной железы.
В мире ежегодно регистрируется около полумиллиона новых случаев этой болезни и около 240 000 женщин умирают от рака шейки матки.
Подавляющее большинство случаев рака шейки матки непосредственно связаны с воздействием вируса папилломы человека (ВПЧ) - широко распространенной инфекции, передающейся половым путем. От момента инфицирования до развития предрака или рака проходит 10 - 15 (иногда более) лет. К настоящему моменту ученым известно более 150 типов вируса папилломы человека, многие из которых не приводят к развитию заболевания. Однако, онкогенные типы ВПЧ могут вызывать развитие предрака и рака шейки матки, рака вульвы, влагалища причем в большинстве случаев (не менее 70 %) развитие рака преимущественно связано с инфицированием двумя наиболее опасными типами вируса: ВПЧ-16 и ВПЧ-18.
Также, одним из самых частых и более чем неприятных клинических проявлений, связанных с инфицированием ВПЧ, являются генитальные и аногенитальные остроконечные кондиломы или генитальные бородавки (в 90 % случаев это ВПЧ- 6 и ВПЧ-11).
Открытие связи вируса папилломы человека с раком шейки матки пренадлежит немецкому ученому Гарольд Цур Хаузену, который в 2008 году стал лауреатом Нобелевской премии по медицине. Ему удалось выделить ДНК вируса в пораженных тканях. В течение многих лет ученые из разных стран разрабатывали и испытывали вакцины, направленные на профилактику наиболее опасных типов ВПЧ.
Согласно результатам исследования, проведенного группой ученых вакцина против HPV, является эффективным средством первичной профилактики рака шейки матки.
На территории РФ зарегистрированы две вакцины: вакцина Гардасил (четырехвалентная) и вакцина Церварикс (двухвалентная) предназначенная для профилактики заболеваний вызванных вирусом папилломы человека.
Перед проведением вакцинации обязательно консультация врача для определения показаний и противопоказания к вакцинации.
В отделении имеется современное оборудование, необходимое для диагностики и лечения различной патологии шейки матки, вульвы и влагалища.
Читайте также:


