Чем обрабатывать сыпь при кори
Уважаемые посетители!
В связи с эпидемиологической ситуацией по коронавирусу
Вы можете перевести денежные средства для закупки оборудования,
диагностических наборов, защитных средств и лекарств по следующим реквизитам:
Главный врач Соколова Марина
Валерьевна +375 17 206-79-39
Приемная главного врача
+375 17 365-57-13
Телефон доверия Комитета
здравоохранения Мингорисполкома
(круглосуточно)
+375 17 396-45-65
Стол справок
+375 17 380-06-35
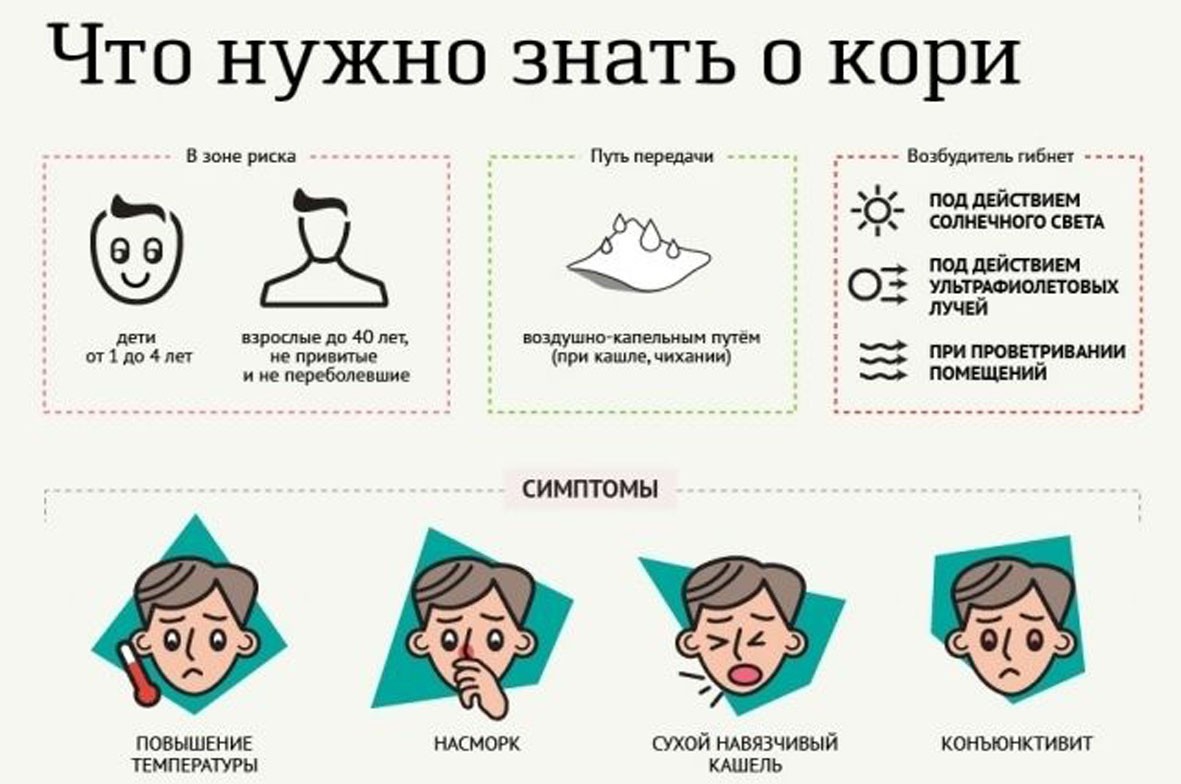
КОРЬ - острое высококонтагиозное заболевание, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой. Несмотря на низкий уровень заболеваемости корью в нашей стране (0-2 случаев в год), нельзя забывать, что при нарушении плана проведения вакцинации заболеваемость корью может резко возрасти.

Корь вызывается парамиксовирусом, представленным одним серотипом. Инкубационный период составляет 9-12 (до 17) дней, а при пассивной иммунизации и у вакцинированных – до 21 дня. Больной является источником инфекции с последних двух дней инкубации и до 4 дня с момента появления сыпи и наиболее заразен в продромальном периоде. При наличии пневмонии заразность больных может увеличиваться до 10 дней от момента появления сыпи.
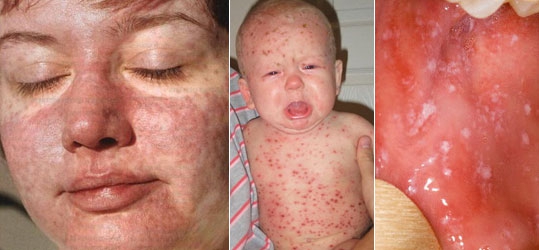
Продромальный (катаральный) период при кори продолжается 2-4 дня. Для клинической картины кори в этом периоде характерно острое начало заболевания, выраженная интоксикация и лихорадка, коньюнктивит, проявления катарального синдрома. Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.

Период разгара заболевания (период высыпаний) характеризуется наличием второй волны лихорадки с интоксикацией, часто развивается анорексия, сохраняется катаральный синдром (конъюктивит даже может усилиться), к которым присоединятся специфическая коревая экзантема. Катаральный синдром исчезает к 7-9 дню болезни.
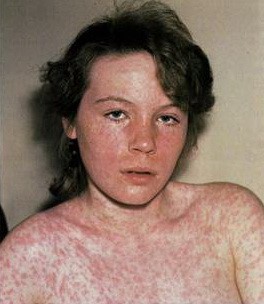
Сыпь при кори не зудит, мелко- и крупнопятнистопапулезная, сливная, на неизмененном фоне кожных покровов. В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й - на туловище и плечах, на 3-й - на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
К легким атипичным формам кори относятся абортивная, митигированная, стертая и субклиническая. Эти варианты инфекции развиваются у пациентов, которые имеют какой-то специфичный иммунитет.
Стертая форма кори напоминает легкую, 3-4-х дневную ОРИ. Сыпь при ней отсутствует. Субклиническая форма диагностируется только лабораторно. Заподозрить атипичное течение кори можно только с учетом эпидемиологических данных.
К атипичным вариантам с агравированным (утяжеленным) течением относятся гипертоксическая и геморрагическая формы. Для первой характерно развитие на фоне тяжелой кори нейротоксикоза с соответствующей симптоматикой (неглубокие и кратковременные нарушения сознания, признаки внутричерепной гипертензии со рвотой и возможными генерализованными судорогами, явления менингизма при исследовании ликвора и т.д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
Особые случаи течения кори.
Вакцин-ассоциированная корь обычно протекает как митигированная или легкая типичная корь. Инкубационный период сокращается до 6-10 дней.
Введение глюкортикоидов коревым больным (например, с аутоиммунными или аллергическими заболеваниями) приводит к облегчению течения кори: меньше температура, интоксикация, катаральные симптомы, сыпь слабо выражена. Однако в этом случае повышается вероятность развития бактериальных осложнений.
Корь у больных со СПИД-ом протекает тяжело, но без сыпи. Эти больные умирают обычно от первичных коревых гигантоклеточных пневмоний.
Корь у взрослых протекает типично, но обычно тяжело, с выраженным катаральным синдромом и синдромом интоксикации. Бактериальные осложнения развиваются реже, чем у детей, а менингоэнцефалит - чаще.
Осложнения кори можно разделить на первичные (связанные с действием самого вируса или с реакцией иммунной системы человека на вирус кори) и вторичные (связанные с суперинфицированием).
К первичным осложнениям относятся гигантоклеточная коревая пневмония, ложный круп, энцефалит.
Вторичные осложнения кори чаще всего представлены в виде бактериальных отитов, синуситов, трахеобронхитов, пневмоний, энтеритов и энтероколитов, стоматитов.
Корь не требует специфической терапии. В выхаживании коревых больных требуется тщательный уход, гигиеническое содержание больного (полоскание рта после еды, промывание глаз водой или физиологическим раствором и т.д.), полноценная диета.
При наличии бактериальных осложнений и при кори у детей до года показано применение антибиотиков, симптоматической и патогенетической целенаправленной терапии. Нет оснований для применения (и не доказана их эффективность) аскорбиновой кислоты, Н1-блокаторов, глазных капель с антимикробными препаратами.
Больных корью изолируют в течение 4 дней, а при развитии пневмонии - до 10-го дня с момента появления сыпи. Основным средством профилактики кори является вакцинация, которая проводится в 1 год и ревакцинация – в 6 лет. Предупредить развитие кори у контактных (или ослабить ее течение) можно введением нормального человеческого иммуноглобулина (0,15-0,2 мл/кг) в периоде инкубации. Кроме того, если точно известно время инфицирования, то введение коревой вакцины в первые 72 часа от момента заражения также способно предотвратить заболевание у непривитых или у людей с доказанным отсутствием противокоревых антител.

Корь у детей - заболевание, передающиеся воздушнокапельным путем при чихании, кашле, разговоре с больным ребенком. Корь у детей, характеризующаяся лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
Источником кори является только больной человек. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Если в семье есть непривитые дети, их на время болезни брата или сестры лучше отправить к бабушке или другим родственникам.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Инкубационный период кори длится 9-11 дней.
Симптомы кори у детей
1й день. Начальные признаки кори. Повышается температура (обычно до 38–39°). Появляются вялость, кашель, першение в горле, иногда конъюнктивит, светобоязнь.
2–3й день. Температура обычно снижается. Этот период болезни длится 3–4 дня, у подростков иногда дольше. Дает о себе знать верный признак кори - слизистая рта становится яркокрасной, пятнистой. Появляется коревая сыпь, которая сопровождается новым скачком температуры. Сначала сыпь возникает за ушами, потом в центре лица, в течение суток распространяется на все лицо, шею, частично верхнюю часть груди. На другой день переходит на туловище, предплечье, бедра, затем охватывает всю поверхность рук и ног. Сыпь похожа на небольшие, величиной с гречневое или просяное зерно папулы розового цвета - специфические узелки или возвышения на коже без водянистого содержимого. Буквально через несколько часов их окружает красная зона, а еще чуть позже все сливается, образуя крупные пятна неправильной формы с папулой в самом центре.
4й день. Сыпь не изменит цвета еще несколько дней и угаснет в той последовательности, в какой появилась. Иногда высыпания только появляются на ногах и руках, а на лице уже бледнеют.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна - пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище). Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. У некоторых больных отмечаются боли в животе, жидкий стул.
Лечение кори у детей
Если вы заподозрили у ребенка корь, немедленно уложите его и тут же вызовите врача. Обязательно исключите все контакты с детьми, особенно непривитыми. Можно дать жаропонижающее средство: аспирин, парацетамол.Но ни в коем случае сами не давайте ребенку антибиотики - на вирус кори они не действуют! Антибактериальные препараты может назначить только врач и лишь в случае развития осложнений. Сыпь ничем смазывать не нужно.
Больных корью детей лечат дома. Госпитализации подлежат больные осложненной корью. Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Ребенку дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле - отхаркивающие средства.
Надежным методом предупреждения кори является иммунизация живой вакциной против кори. Прививка обеспечивает защитный эффект в течение около 15 лет. Первую вакцинацию проводят детям в возрасте около 1 года, вторую прививку делают детям в возрасте 15-18 мес.
Телефон доверия УЗ “9-я городская поликлиника” в режиме автоответчика +375 17 369-24-99 (круглосуточно)
Справочная линия комитета по здравоохранению Мингорисполкома по актуальным и проблемным вопросам оказания медицинской помощи работает по телефону +375 17 350-41-39 в будние дни с 09.00-17.30, перерыв с 13.00-14.00, звонок бесплатный
Вся наркологическая помощь города по телефону: +375 17 209-09-09
Круглосуточная Национальная детская линия помощи детям, пострадавшим от жестокого обращения 8-801-100-1611
Телефон доверия для детей и подростков, оказывающий психологическую помощь детям и их родителям в кризисных ситуациях +375 17 263-03-03
Круглосуточный телефон экстренной психологической помощи для взрослых (телефон доверия) +375 17 352-44-44, +375 17 304-43-70
Корь является крайне заразной тяжелой болезнью вирусного происхождения. До введения противокоревой вакцины в 1963 году и широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2–3 года, ежегодно насчитывалось 2,6 миллиона случаев смерти от кори.
По оценкам, в 2017 г. от кори умерло 110 000 человек, большинство из которых дети в возрасте до пяти лет, несмотря на наличие безопасной и эффективной вакцины от этого заболевания.
Возбудителем кори является вирус из семейства парамиксовирусов. Вирус кори обычно передается через прямой контакт, а также по воздуху, инфицирует слизистую оболочку, а затем распространяется по организму. Корь является болезнью человека и не регистрировалась у животных.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2017 гг. вакцинация от кори предотвратила, по оценкам, 21,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 80% — с 545 000 случаев смерти в 2000 году* до 110 000 случаев в 2017 году.
Признаки и симптомы
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет. Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония. Тяжелое течение кори более вероятно среди плохо питающихся детей младшего возраста, особенно тех, кто испытывает недостаток витамина А, или чья иммунная система ослаблена ВИЧ/СПИДом или другими болезнями.
Кто подвергается риску?
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
Корь все еще широко распространена во многих развивающихся странах — особенно, в некоторых частях Африки и Азии. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Самые смертоносные вспышки кори происходят в странах, переживающих стихийные бедствия и конфликты или возвращающихся к нормальной жизни после таких событий. Из-за ущерба, нанесенного инфраструктуре и службам здравоохранения, прерывается регулярная иммунизация, а предназначенные для жилья переполненные лагеря способствуют значительному повышению риска инфицирования.
Передача инфекции
Корь является одной из самых заразных болезней в мире. Вирус кори распространяется при кашле и чихании, тесных личных контактах или непосредственном контакте с инфицированными выделениями из носоглотки.
Вирус остается активным и контагиозным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком на протяжении периода времени, начинающегося за 4 дня до появления у него сыпи и заканчивающегося через 4 дня после ее появления.
Вспышки кори могут принимать форму эпидемий, которые приводят к многочисленным смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания. В странах, где корь в значительной мере ликвидирована, случаи заболевания, ввезенные из других стран, остаются существенным источником инфекции.
Лечение
Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
Профилактика
Регулярная противокоревая вакцинация детей в сочетании с кампаниями массовой иммунизации в странах с высокими показателями заболеваемости и смертности являются основными стратегиями общественного здравоохранения, направленными на уменьшение глобальной смертности от кори. Противокоревая вакцина используется на протяжении более 50 лет. Она безопасна, эффективна и недорога. Иммунизация одного ребенка против кори стоит примерно 1 доллар США.
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково безопасна и эффективна как в виде моновакцины, так и в комбинированном виде. Включение в вакцину от кори краснухи лишь незначительно повышает ее стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации.
В 2017 году около 85% всех детей в мире получили 1 дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 72% в 2000 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются 2 дозы вакцины, так как примерно у 15% вакцинированных детей после первой дозы иммунитет не вырабатывается. В 2017 г. 67% детей получили вторую дозу противокоревой вакцины.
По оценкам, в 2017 г. 20,8 миллиона детей грудного возраста не были вакцинированы, по меньшей мере, одной дозой противокоревой вакцины в рамках регулярной иммунизации, из которых 8,1 миллиона детей жили в трех странах: Индии, Нигерии и Пакистане.
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне 95% по сравнению с оценкой 2000 года.
В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг. при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни. Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
Инициатива по борьбе против кори и краснухи
Начатая в 2001 году Инициатива по борьбе против кори и краснухи является глобальным партнерством, осуществляемым под руководством Американского общества Красного Креста, Фонда Организации Объединенных Наций, Центров США по борьбе и профилактике болезней, ЮНИСЕФ и ВОЗ. Инициатива по борьбе против кори и краснухи стремится обеспечить, чтобы ни один ребенок не умирал от кори или не рождался с синдромом врожденной краснухи. Мы помогаем странам планировать, финансировать и оценивать усилия, направленные на то, чтобы положить конец кори и краснухе.
* Оценки смертности за 2000 г. могут отличаться от ранее сообщаемых оценок. Повторное использование ВОЗ и ЮНИСЕФ модели для оценки ежегодной смертности от кори с учетом новых данных, полученных в рамках Оценок национальных уровней охвата иммунизацией (WUENIC) ВОЗ/ЮНИСЕФ, и обновленных данных эпиднадзора позволяет также скорректировать и обновить результаты за каждый год, включая базовый год.
Корь – это острое инфекционное заразное заболевание, которое вызывается вирусом. На протяжении многих веков из-за высокой смертности корь считалась одним из самых опасных заболеваний детского возраста. В России от кори умирал каждый четвертый ребенок, что дало повод называть это заболевание детской чумой. И если раньше корь считалась детской болезнью, то сегодня она чаще поражает взрослых. В ХХI веке на долю взрослых приходится более 80% вновь выявленных больных корью. Это те люди, которых болезнь обошла в детстве и не позволила выработать к ней пожизненный иммунитет.
За последние десятилетия заболеваемость корью в мире снизилась в сотни раз, благодаря проведению вакцинации против этой инфекции. Однако случаи данной быстро распространяющейся инфекции продолжают регистрироваться повсеместно, и наша страна не исключение. Чтобы заболеть корью, не обязателен тесный контакт с больным - скажем, приход к нему в гости или нахождение рядом в общественном транспорте - вирус кори с легкостью преодолевает расстояние в несколько десятков метров с током воздуха, к примеру, по лестничным пролетам дома или вентиляционной системе. У взрослых, в отличие от детей, корь протекает тяжело и очень часто приводит к осложнениям.
Вирус кори проникает в организм через слизистую оболочку дыхательных путей и конъюнктиву. Он питает особое пристрастие к клеткам дыхательной системы, кишечника, и, что важно, к клеткам центральной нервной системы. Во время этого заболевания могут развиться такие осложнения как стоматит, пневмония, менингит, энцефалит. Корь может протекать в типичной или атипичной форме (ослабленная стёртая корь). Возможны случаи заболевания у привитых при снижении поствакцинального иммунитета, но они протекают сравнительно легко.
Инкубационный период кори составляет в среднем 21 день, иногда от момента заражения до первых симптомов заболевания проходит обычно 8-12 дней, в некоторых случаях этот период удлиняется до 28 дней.
В начале заболевания появляются симптомы, похожие на простудные: общее недомогание, вялость, головная боль. Типичен внешний вид заболевшего: одутловатое лицо, покрасневшие, слезящиеся глаза. Больного беспокоят насморк и сухой кашель, температура повышается до 39-40°С и не снижается, несмотря на жаропонижающие мероприятия. Голос становится осипшим, развивается конъюнктивит. На 1-2 день заболевания на слизистой оболочке щек появляются мелкие белесоватые пятна, а затем с 4-5 дня от начала болезни отмечается поэтапное распространение сыпи: сначала за ушами, на лице, шее, в течение следующих суток сыпь возникает на туловище и руках и на 3-й день появляется на ногах. В последующие 3-5 дней при благоприятном течении симптомы болезни уменьшаются, температура снижается.
Если Вы или Ваш ребенок все же заболели, необходимо:
- срочно обратиться за медицинской помощью (вызвать врача из поликлиники по месту жительства или – в случае тяжелого состояния – скорую медицинскую помощь);
- не посещать поликлинику самостоятельно, а дождаться врача;
- до прихода врача свести контакты с родственниками и другими людьми до минимума;
- сообщить врачу, в какой период и в какой стране Вы находились за рубежом;
- при кашле и чихании прикрывать рот и нос, используя носовой платок или салфетку, чаще мыть руки водой с мылом или использовать спиртосодержащие средства для очистки рук;
- использовать средства защиты органов дыхания (например, маску или марлевую повязку);
- не заниматься самолечением!
Защитить себя и своих детей от кори можно только с помощью прививки. Прививку против кори проводят в возрасте 12 месяцев, ревакцинацию – в 6 лет согласно календарю профилактических прививок. Контактным лицам, которые не болели или не были привиты, делается прививка, но не позднее чем через 72 часа после контакта с больным.





























В Украине - масштабная эпидемия кори среди детей и взрослых. Она началась зимой 2018-2019 и не думает уходить весной. Болезнь свирепствует уже второй год, и несмотря на попытки вакцинации не останавливается. Как заражаются корью, симптомы и лечение кори у детей и взрослых - читай на Без Табу
Новая вспышка кори фиксируется в Украине. Эпидемия почти не останавливается уже четвертый сезон, более того, она становится все более устрашающей. Уляна Супрун объявила войну кори, и начала с Львовской области, но от этого смертность не упала. Корью болеют по всей Украине, более того, из нашей страны она распространилась на другие континенты. Невольными переносчиками опасного заболевания стали еврейские паломники - хасиды. Сейчас вспышку "украинской кори" зафиксировали в Нью-Йорке. Не меньше проблем и в Украине.
В Сумах 20 марта случилась страшнейшая трагедия - молодая роженица умерла от кори прямо в роддоме. Роды прошли нормально, но через небольшой отрезок времени ей стало нехорошо. Самочувствие ухудшалось, и ее срок пребывания в больнице продлили. Но это не спасло - от стремительно развившейся кори женщина очень быстро погибла.
Зимой в Луцке не привитых детей просто перестали пускать в школы, чтобы как-то остановить заражение.
А в Запорожье фиксируется массовое заболевание уже привитых людей. В том числе от больных корью заразились четверо врачей.
В Украине самая масштабная эпидемия кори за 100 лет. В 2018-2019 количество заболевших сильно возросло, а симптомы начали меняться, сообщает заслуженный врач Украины Ольга Голубовская.
В Минздраве отметили, что в 2018 году корью заболели 54481 человек - 20204 взрослых и 34277 детей. От осложнений кори умерло 16 человек: 12 детей и 4 взрослых. В 2019 году только на 20 марта зафиксировали 13 смертельных случаев от кори.
На заседании правительства и.о. министра здравоохранения Уляна Супрун заявила, что не намерена объявлять эпидемию кори в Украине. Зато она пообещала "расширить возможности для большей вакцинации, доступность к вакцинам". Как будто бы это решит проблему тех, кто НЕ ХОЧЕТ вакцинироваться, а не НЕ МОЖЕТ.
Пока что Супрун решила ответить на самые важные вопросы, которые нужно знать здесь и сейчас, чтобы спастись от кори, и уберечь своих близких. Получилось ТОП-7 вопросов и ответов от Уляны Супрун о кори.
Как корь проявляется в разном возрасте
Что такое корь?
Корь — это быстро передающееся вирусное заболевание, возникающее чаще всего у детей в возрасте от 2 до 5 лет, иногда у взрослого человека до 40 лет, если он не переболел в детстве. Чаще всего корью болеют дети, которые не привиты и контактировали с зараженными, так как данное заболевание моментально передается. Взрослые и подростки, не болевшие и не получившие прививку от кори, могут заразиться подобным образом, вакцинированные почти со 100% вероятностью не могут, а переболевшие - получают пожизненный иммунитет.
Корь в Украине 2017: симптомы и профилактика
Данная болезнь остается одной из основных причин смертности детей в раннем возрасте всего мира, хотя эффективная вакцина существует. В 2013 году данное заболевание унесло жизни 145 700 человек, большинство из которых были детьми в возрасте до пяти лет.
Не привитые малыши подвержены наиболее высокому риску заболевания и развития осложнений, в некоторых случаях могут погибнуть. У взрослых корь протекает более сложно, дает побочные эффекты в виде пневмонии и бактериального заражения. У людей с диагнозом иммунодицит заболевание протекает тяжело и часто заканчивается гибелью человека.
Пути передачи кори:
Вирус кори неустойчив к влиянию внешней среды и погибает при кипячении, облучении, дезинфицировании. Возбудитель остается активным при комнатной температуре в течение двух дней, при температуре ниже нуля гибнет через несколько недель. При температурах ниже 15 градусов вирус хорошо выживает и сохраняется.
Корью можно заразиться от больного данным вирусом человека с момента появления первых симптомов болезни до 5 дня от начала высыпаний на коже. Если человек заразился, может пройти неделя или две недели, прежде чем корь начнет проявляться.
Корь передается воздушно-капельным путем. Она оказывается в организме человека через слизистые оболочки глаз и верхние дыхательные пути больного, распространяющего его при общении, дыхании, чихании и кашле.
Вирус способен попадать в соседние здания через воздух, на другие этажи сквозь окна, вентиляцию, замочную скважину. Человек быстро заражается, если находится в одном доме с вирусом.
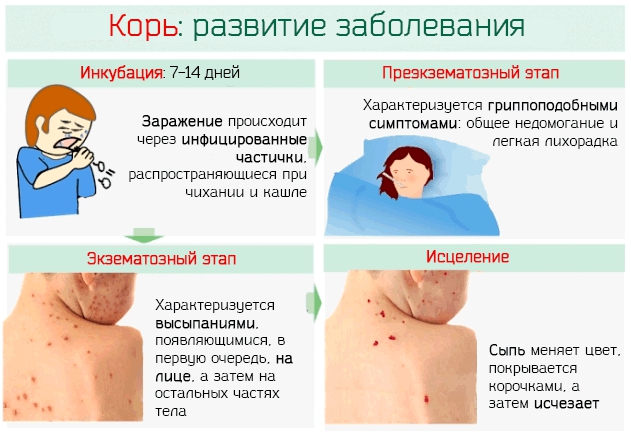
Этапы протекание кори у детей и взрослых
Симптомы кори выражены довольно остро, особенно у взрослых. При заболевании возникает:
- сильная головная боль,
- слабость,
- повышение температуры тела до 40 градусов,
- потеря аппетита,
- насморк,
- сухой и сильный кашель или лающий, как во время ларингита,
- покраснение и отек горла,
- увеличение лимфоузлов,
- воспаление слизистой оболочка глаз,
- покраснение глаз,
- слезотечение,
- боязнь света,
- накопление гноя.
На второй или третий день от начала заболевания на нёбе высыпают розовые точечные образования, а на слизистой щек, десен и губ – появляются маленькие белесоватые пятнышки. Данные образования возникают до высыпаний на теле.
Проблемой эпидемии кори в 2018 году являются нетипичные симптомы:
- - слабо выраженный катаральный синдром в дебюте заболевания, никакого привычного нам конъюнктивита, кашля вы можете не увидеть;
- - приблизительно у 5% больных присутствует так называемая раш-сыпь, которая появляется в первые дни болезни, бывает самой разной и "путает" врача в других диагнозах;
- - пятна Коплика на момент поступления в стационар (т.е. с момента появления сыпи) отсутствуют почти у трети больных;
- - не наблюдается характерной этапности высыпаний приблизительно у 10% пациентов;
- - более, чем у 15% больных имеется боль в животе, обусловленная развитием острого процесса в брюшной полости(аппендицит);
- - в общем анализе крови доминирует лейкопения, не характерен лимфоцитоз, зато имеется достаточно выраженный палочкоядерный сдвиг;
- - весьма интересной особенностью является поражение печени более, чем у половины больных, активность АЛТ может превышать 1000 МЕ/мл;
- - очень опасная особенность - интенсивность сыпи, ее характер далеко не всегда коррелирует с тяжестью течения;
Характерным признаком кори является сыпь. Через один-два дня она возникает на коже головы, лице и за ушами. На следующий день она появляется на теле, затем на руках и ногах. Сыпь кори проявляется в виде маленьких красноватых пятнышек и пузырьков, которые могут сливаться и образуют более крупные пятна.
Во время высыпаний ребенок чувствует себя очень плохо:
- повышается температура,
- кашель и насморк становятся сильнее,
- конъюнктивит ярко выражен,
- пропадает аппетит,
- проявляется слабость и плохой сон,
- возникает сильная лихорадка.
Если корь не дала осложнений, то на четвертый день с начала высыпаний больному становится лучше. Сыпь исчезает совсем, либо может смениться на пигментацию и участки шелушащейся кожи. Сыпь пропадает в обратном порядке. Температура у ребенка становится нормальной, кашель и воспаление глаз пропадают, постепенно он выздоравливает.

Вспышка кори в Украине 2017: что нужно знать о заболевании
Лечение кори у детей и взрослых:
Простую форму кори лечат в домашних условиях под наблюдением врача. Если болезнь протекает тяжело и дает осложнения, лечение кори проводят в больнице. Особого препарата от данного заболевания нет, назначается комплексная терапия.
Лечение направлено на борьбу с симптомами кори и повышение иммунитета:
- повышенная доза витаминов А и С;
- средства от температуры на основе ибупрофена или парацетамола;
- таблетки или микстуры от кашля, полоскание горла отваром ромашки или соды;
- антигистаминные препараты;
- капли в нос от насморка;
- мази и капли от воспаления глаз;
- антибиотики – могут назначаться при возникновении вторичной инфекции или развитии побочных заболеваний
В помещении, где лежит больной, нужно каждый день делать влажную уборку. Часто проветривать, чтобы вирус улетучивался. Шторы должны быть задернуты, так как при кори возникает боязнь света. Постельное белье и пижаму ребенка необходимо чаще менять. Больному нужно давать часто чистую воду, компоты, морсы. Питание должна быть легким, щадящим. Можно давать ребенку кисломолочные продукты, овощные супы, фруктовые и овощные пюре, вареное молотое мясо (телятину, курицу, индейку).
После перенесенного заболевания ребенок какое-то время еще очень ослаблен, наблюдается плохое самочувствие, капризность, быстрая утомляемость. Иммунитет ослаблен и еще два месяца ребенок подвержен любым инфекциям. Старайтесь меньше контактировать с больными людьми, снижайте нагрузки, стрессы, избегайте переохлаждения. Питание должно быть полноценным и питательным, ребенку необходимо принимать витамины, которые назначаются лечащим врачом.
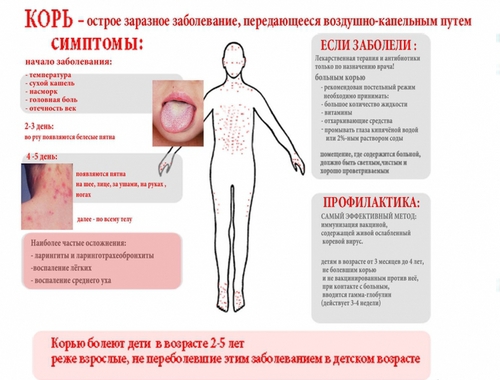
Профилактика кори у детей и взрослых:
Человек, переболевший корью, сохраняет устойчивость к данной инфекции на всю жизнь. Рецидивы наблюдаются довольно редко. Дети до полугода, находящиеся на вскармливании грудным молоком, могут заболеть корью очень редко.
Основной мерой по профилактике кори является вакцинация. Прививку от кори необходимо делать детям в возрасте одного года, повторную прививку - в 6 лет. Вакцинацию от кори необходимо проводить ранее не привитым и не болевшим данным вирусом подросткам в 15-17 лет и взрослым до 35 лет.
При правильном соблюдении прививания иммунитет к болезни вырабатывается практически во всех случаях у детей на втором году жизни спустя месяц после вакцинации. Сопротивляемость к кори сохраняется на протяжении 25 лет и только в некоторых случаях может пропадать с течением времени.
Вакцинация от кори крайне необходима будущим матерям. Прививку от кори необходимо проводить женщинам, которые не имеют иммунитета к заболеванию, за месяц до зачатия ребенка, проводить ее во время беременности категорически запрещено . Если беременная женщина заболеет корью, может случиться выкидыш или роды раньше срока. Ребенок рождается малого веса, в некоторых случаях могут наблюдаться пороки в развитии.
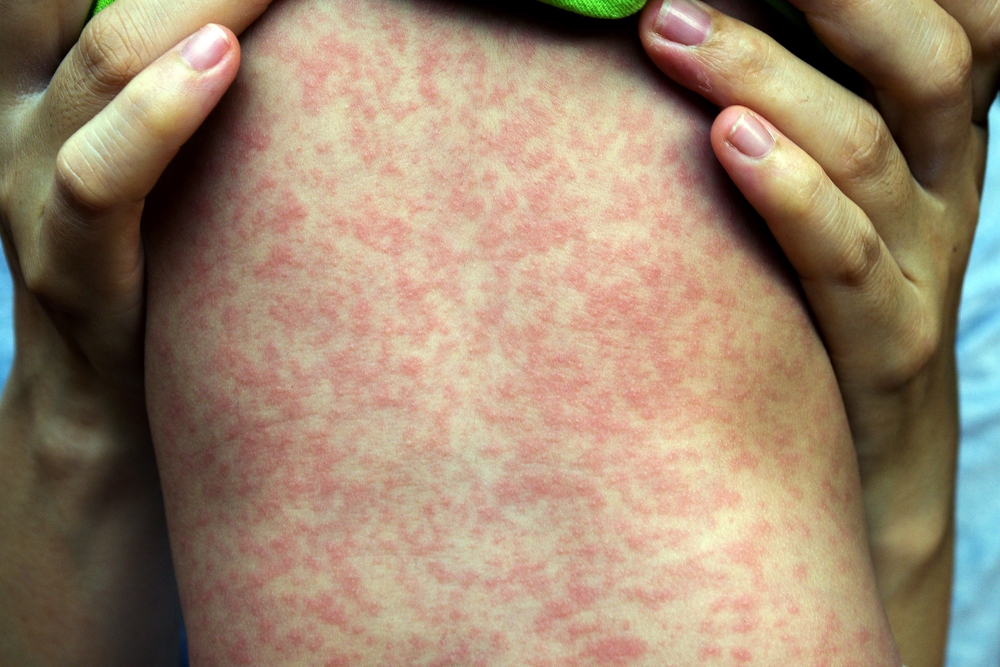
Внешний вид высыпи при кори
Осложнения от кори
Простые формы кори не могут привести к смерти человека, хотя данное заболевание может протекать с осложнениями. Чаще всего корь может вызывать такие заболевания как:
- воспаление среднего уха;
- воспаление сосцевидного отростка височной кости;
- воспаление шейных лимфоузлов;
- бронхопневмония;
- ларингит;
- бактериальная пневмония, первичная и вторичная;
- поражения нервной системы;
- в редких случаях энцефалит.
Напомним, весной 2018 эпидемия кори бушевала во Львовской, Ивано-Франковской, Чернивецкой, Одесской и Киевской областях. Теперь сообщения о заболеваниях сыплются с западных областей и с Донецкой и Луганской.
Ранее даже сообщалось, что в Украине минздрав будет бесплатно вакцинировать взрослых. Кстати, Минздрав считает, что эпидемию кори можно остановить только массовой вакцинацией всех подряд.
Минздрав осенью 2018 снова массово закупает вакцину от кори, но последний год показывает, что либо толку от них мало - несмотря на массовые волны вакцинации, уровень заболевания корью остатется много выше среднестатистического в предыдущие годы.
Читайте также:




