Чем лечить опоясывающий герпес на лице
Опоясывающий герпес (опоясывающий лишай) – это острое вирусное заболевание человека, характерными признаками которого являются высыпания на коже и симптоматика поражения нервной системы.
Опоясывающий лишай вызывается вирусом семейства Herpesviridae – Herpesvirus Varicellae. Как и все представители данного семейства, возбудитель опоясывающего герпеса неустойчив к воздействию многих факторов внешней среды: в течение 10 минут погибает при нагревании, под ультрафиолетовыми лучами, при обработке дезинфицирующими средствами. Хорошо сохраняется при низких температурах, не теряет свои свойства даже при повторном замораживании.
Заболеть опоясывающим герпесом могут только лица, ранее перенесшие ветряную оспу в типичной или латентной форме. Эпидемических вспышек заболеваемости не отмечается – возможны лишь отдельные случаи болезни. В основном поражаются лица пенсионного возраста, однако нередко регистрируются случаи данного заболевания и у более молодых лиц. Возбудитель опоясывающего герпеса – контагиозная инфекция. В случае если с человеком, страдающим данным заболеванием, проконтактирует ребенок, ранее не болевший ветрянкой, через некоторое время (до 21 дня после контакта) у него, вероятно, разовьется ветряная оспа. Распространяется вирус воздушно-капельным путем. После того как человек переболеет ветрянкой (обычно это происходит в детском возрасте), некоторое количество вируса сохраняется в его организме, персистируя в области нервных ганглиев. Под воздействием неблагоприятных факторов (нервные перегрузки, переохлаждение, снижение иммунного статуса в результате острых и хронических, таких как ВИЧ, СПИД, опухоли, заболеваний, травмы) вирус пробуждается и вызывает воспаление в местах своей локализации и связанных с ними участках кожи.
За несколько дней до начало заболевания больного начинают беспокоить слабость, головная боль, утомляемость, познабливание, повышается температура тела до субфебрильных цифр. Иногда к вышеуказанным симптомам присоединяются и диспепсические расстройства. Параллельно возникает дискомфорт, а затем жжение, зуд, боли в области будущих высыпаний – по ходу нервных стволов.
Период выраженных клинических проявлений характеризуется острым началом с повышения температуры тела до фебрильных (38–39°C) цифр и других признаков общей интоксикации. Одновременно в области проекции пораженного нерва появляются характерные высыпания: сначала – пятна розового цвета 2–5 ммв диаметре; через 1–2 дня на фоне покраснения формируются группы пузырьков с бесцветным содержимым внутри. Обычно кожные проявления расположены односторонне, чаще они локализуются на лице по ходу ветвей тройничного нерва, в области межреберий, в отдельных случаях – по ходу нервов верхних и нижних конечностей, а также в области гениталий. Высыпания обычно сопровождаются увеличением регионарных лимфатических узлов и их болезненностью. Через несколько дней после появления высыпаний фон, на котором они располагаются, бледнеет, пузырьки подсыхают, на их месте образуются корочки, которые через 3–4 недели отпадают. Симптомы интоксикации пропадают со снижением температуры тела. Вышеописанная клиника характерна для типичной формы заболевания, но иногда высыпания могут носить и иной характер:
- абортивная форма – после образования папулы сыпь резко регрессирует, минуя пузырьковую стадию;
- буллезная форма – везикулы сливаются между собой, образуя большие пузыри с геморрагическим содержимым;
- генерализованная форма – после появления локальных высыпаний, новые везикулы распространяются по всей поверхности кожи и слизистых оболочек (подобная форма часто встречается при иммунодефицитах).
Поскольку при опоясывающем герпесе поражается и нервная ткань, больные предъявляют жалобы на следующие нарушения: жгучие, приступообразные боли, преимущественно в ночное время; расстройства кожной чувствительности в пораженной области; парезы мышц, иннервируемых пораженным нервом. Невралгические боли могут сохраняться в течение многих месяцев и лет после выздоровления. После первого эпизода, опоясывающего лишая наступает стойкая ремиссия, в единичных случаях возможны рецидивы.
Поскольку опоясывающий герпес обладает характерной симптоматикой, диагноз обычно не вызывает затруднения и лабораторное подтверждение его не проводится.
Лечение опоясывающего герпеса - прерогатива врачей –дерматологов и невропатологов.
Профилактические меры не проводятся.
Врач Мичуринского филиала Захаров Р.А.
Опоясывающий лишай (Herpes zoster) (син. — опоясывающий герпес) — заболевание вирусной природы, характеризующееся односторонними высыпаниями на коже с сильным болевым синдромом. Возбудитель — вирус ветряной оспы (Varicella zoster) семейства герпесвирусов, при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу.

Заболевают люди, ранее перенесшие ветряную оспу. Болеют преимущественно лица пожилого и старческого возраста, а так же люди с ослабленном иммунитетом: больные лейкозами, лимфогранулематозом, новообразованиями, получающие химиотерапию, длительно получающие кортикостероиды и иммуно-депрессанты. Особенно часто инфекция развивается у больных с синдромом приобретенного иммунодефицита
Доказано, что после перенесенной ветряной оспы вирус многие годы сохраняется в нервных волокнах человека, не нанося при этом никакого ущерба здоровью человека. При резком ослаблении местного и общего иммунитета может наступить активация вируса, и инфекция проявляется в виде высыпаний в тех кожных зонах, за которые ответственен пораженный нерв. Именно участие нервов в развитии болезни и обеспечивает выраженный болевой синдром. В большинстве случаев поражаются межреберные нервы или тройничный нерв.
Характерный признак опоясывающего герпеса — односторонность поражения.
В зависимости от локализации поражения нервов возможно развитие следующих состояний:
- Офтальмологический опоясывающий герпес – вирус проникает в глазную ветвь тройничного нерва, что опасно повреждением роговицы.
- Синдром Рамсея – Ханта – высыпания возникают в наружном слуховом проходе или ротоглотке и сопровождаются односторонним параличом мимических мышц. В некоторых случаях также развивается потеря слуха и системное головокружение.
- Двигательный опоясывающий герпес – слабость мышц в местах кожной сыпи.
Симптомы опоясывающего лишая
Для двигательного опоясывающего герпеса характерно острое начало, общее недомогание, лихорадка, небольшой зуд, чувство покалывания, резко выраженные жгучие боли в месте будущих высыпаний. Высыпания появляются по ходу отдельных чувствительных нервов в виде нечётких розоватых пятен (3—5 см), на фоне которых через 18—24 часов образуются группы болезненных пузырьков, заполненных прозрачным, а затем и мутным содержимым. Высыпания исчезают в течение 2—4 недель: пузырьки подсыхают, образуя жёлто-коричневые корочки, которые затем отпадают, оставляя незначительную пигментацию. Боли иногда становятся нестерпимыми, усиливаются при малейшем прикосновении к коже, при охлаждении, движении. Иногда болезнь характеризуется интоксикацией и невралгическими болями, сыпь отсутствует. При появлении кожных высыпаний боли становятся обычно менее интенсивными. Боль может сохраняться в течение недель и месяцев.

Офтальмологический опоясывающий лишай характеризуется особо тяжёлым течением, который может продолжаться в течение нескольких недель. При глазной форме наблюдаются специфический вирусный кератит, реже ирит, глаукома т.к. вирус проникает в глазную ветвь тройничного нерва.

Для синдрома Рамсея- Ханта характерна красная болезненная сыпь, в области ушей или во рту и лицевой паралич (например, века или рта) на одной стороне лица. Могут возникнуть такие симптомы такие как боль в ухе, головокружение, сухость глаз, изменения вкуса.

Лечение направленно на борьбу с интоксикацией, снятие болей и предупреждение генерализации инфекции. Как правило, больные опоясывающим лишаем не нуждаются в госпитализации и дальнейший прогноз благоприятен. Однако, для предотвращения осложнений при подозрении на опоясывающий лишай, необходимо срочно обратиться к врачу.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Клинически заболевание проявляется общими инфекционными симптомами (повышение температуры, озноб, интоксикация), кожными поражениями (пузырьковые высыпания) и выраженным болевым синдромом, который объясняется тем, что Varicella Zoster, являясь дерматонейротропным вирусом, проникает через кожу и слизистые оболочки, поражает спинальные и церебральные ганглии, в тяжелых случаях – передние и задние рога спинного мозга и головной мозг.
Заболеваемость опоясывающим лишаем носит спорадический характер и возникает чаще в осенне–зимний период года. Заболевают преимущественно лица старшего возраста, имеющие в анамнезе перенесенную ветряную оспу. Индекс заболеваемости составляет 12–15 на 100 тыс. населения. У небольшой части больных герпес возникает повторно. У детей при контакте с больными может развиться ветряная оспа.
Патогистологическая картина кожи такая же, как при простом герпесе. В ганглиозных клетках, нервных волокнах, задних корешках и задних рогах спинного мозга развивается воспалительная инфильтрация, отмечаются кровоизлияния с последующей дистрофией нервных волокон; в цереброспинальной жидкости выявляется повышенное содержание белка. Патогистологические изменения при опоясывающем лишае представлены на рисунке 1.
Инкубационный период при опоясывающем герпесе может составлять несколько лет от момента заражения.
В клиническом течении выделяют продромальный период, период клинических проявлений и период остаточных явлений. Развитию клинических симптомов предшествуют продромальные явления: повышение температуры тела, вялость, недомогание, головные боли, нередко невралгия (чаще межреберных нервов).
На коже, по ходу чувствительных нервов, появляются гиперемированные пятна, в пределах которых формируются сгруппированные пузырьки с серозным содержимым, которое затем мутнеет, с дальнейшим образованием пустул, затем на их месте формируются эрозии и корки (рис. 2).
Чаще по ходу нервов возникает несколько отечных эритематозных пятен с везикуляцией, которые могут оставаться изолированными или сливаться между собой, образуя лентовидные очаги поражения, располагающиеся линейно и сопровождающиеся болевым симптомом. Боли могут быть тупыми, тянущими, стреляющими, ограниченными только очагом поражения или иррадирующими. Очаги при опоясывающем лишае имеют различную локализацию по ходу ветвей тройничного нерва, на туловище по ходу межреберных нервов, в виде одностороннего поражения, на лице, шее, волосистой части головы. Характерной особенностью заболевания является постгерпетическая невралгия – сохранение болевого симптома, в ряде случаев очень длительно – до нескольких лет, несмотря на адекватную терапию, после разрешения патологического процесса на коже.
Различают несколько клинических разновидностей опоясывающего герпеса:
• буллезная (несколько сгруппированных пузырьков сливаются между собой, образуя пузырь с неровными очертаниями);
• геморрагическая (пузырьки с геморрагическим содержимым, иногда оставляют поверхностные рубчики);
• гангренозная (развивается у ослабленных и лиц пожилого возраста, характеризуется тяжелым общим состоянием больных, длительно незаживающими гангренозными язвами, с последующим формированием рубцов. Проявлением гангренозной формы может быть синдром Ханта, для которого характерно сочетание опоясывающего герпеса ушной раковины и наружного слухового прохода с параличом лицевого нерва и симптомами болезни Меньера);
• генерализованная (возникает у ослабленных больных, а также у лиц с угнетенным иммунитетом на фоне длительного приема глюкокортикостероидов, цитостатиков. Клинически наряду с типичными очагами на различных участках кожи появляются отдельные пузырьки, напоминающих элементы ветряной оспы.
Диагноз, как правило, не представляет затруднений – одностороннее расположение герпетиформных элементов по ходу иннервации на отечном, гиперемированном основании, болезненность.
Опоясывающий герпес дифференцируют от экземы, ветряной оспы, простого герпеса, стрептококкового импетиго. Признаками, на основании которых опоясывающий герпес отличают от экземы, являются асимметричность поражения (при экземе – симметричность), наличие болей (при экземе – зуд), герпетиформное расположение пузырьков в отличие от рассеянного при экземе. Гистологически выявляют баллонирующую дистрофию при герпесе и спонгиоз при экземе.
От ветряной оспы опоясывающий герпес отличается как характером основных первичных элементов, так и их расположением: при герпесе они локализуются по ходу нерва, при оспе наблюдается диссеминированное поражение. При ветряной оспе первичными элементами являются мелкие узелки, превращающиеся в пузырьки с центральным вдавлением, а не герпетиформные пузырьки. Высыпания покрываются тонкими корочками, при отпадении которых остаются слегка розоватые пигментные пятна и атрофические рубчики. Высыпания появляются толчкообразно, на фоне температурной реакции организма, поэтому на лице и туловище можно встретить высыпания в различных стадиях развития, что не характерно для опоясывающего герпеса.
Лечение опоясывающего герпеса проводят амбулаторно, оно должно быть комплексным и включать как этиологические, так и патогенетические средства. Показаны противовирусные и иммуномодулирующие препараты: алпизарин, ацикловир, изоприназин, интерферон, дезоксирибонуклеаза и др. Эффективность перечисленных препаратов во многом зависит от сроков начала лечения: чем раньше оно начато, тем эффективнее. Наряду с противовирусными препаратами назначаются витамины группы В: B1, В6, В12, аскорбиновая кислота, рутин, антигистаминные препараты, при болевом симптоме – НПВП, анальгетики.
При гангренозных и распространенных формах опоясывающего лишая, а также при поражении глаз, уха лечение проводят в стационаре. Показаны также ангиопротекторы, ганглиоблокаторы. При тяжелых формах опоясывающего герпеса, осложненных вторичной инфекцией или отягощенных сопутствующими заболеваниями, применяют антибиотики широкого спектра действия.
Из физиотерапевтических средств используют микроволновое облучение очагов поражения, ультразвук паравертебрально, УВЧ, УФ–облучение, электрофорез с новокаином, адреналином и др.
Не стоит забывать и про местное лечение: точечная обработка анилиновыми красителями, примочки с интерфероном, противовирусные мази (в частности алпизариновая), которые в комплексном лечении способствуют более быстрому выздоровлению. Алпизарин – противовирусный препарат, получаемый из листьев манго (Mangifera indica L.) cемейства сумаховых (Anacardiaceae). По химической структуре алпизарин является индивидуальным соединением ксантоновой природы состава С19Н18О11 (мангиферин). Алпизариновая мазь оказывает противовирусное, иммуномодулирующее, противовоспалительное и антибактериальное (бактериостатическое) действие. Препарат ингибирует репродукцию ДНК–содержащих вирусов (Herpes simplex 1–го и 2–го типа, Herpes zoster, цитомегаловирусов); индуцирует продукцию гамма–интерферона клетками крови. Алпизарин производят в 3 лекарственных формах: мазь 2%, 5% и таблетки. При опоясывающем герпесе применяется комбинированная терапия, включающая пероральный прием (таблетки) и местное применение мази на пораженный очаг в течение 5–21 сут. 2% мазь применяют на слизистые оболочки детям (с 1 года) и взрослым, 5% мазь – на кожу взрослым. Применение таблеток разрешено с 3 лет, учитывая твердую лекарственную форму. Таблетки эффективны в комплексе с мазью, особенно при частых рецидивах. Также возможно проведение противорецидивной терапии вне обострения заболевания (таблетки).
После разрешения кожных высыпаний лечение проводят невропатологи до исчезновения неврологической симптоматики. Прогноз при опоясывающем герпесе – благоприятный, за исключением гангренозных форм и форм, осложненных менингоэнцефалитом.
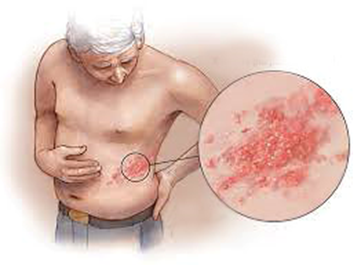
У пожилого мужчины в груди слева внезапно появилась сильная боль. Учитывая возраст и наличие сердечных проблем, близкие перепугались: инфаркт. Но врачи "скорой" подозрение не подтвердили. Миозит, решила врач, и назначила инъекцию анальгина. После укола боль почти прошла, но утром появилась снова, а на грудной клетке обозначилась цепочка мелких пузырьков.
Тогда пациент обратился к врачу-дерматологу в наш диспансер. Сгруппированные пузырьки по ходу межреберного нерва, боли в этой области дали врачу основание выставить диагноз: опоясывающий лишай. Учитывая возраст, а также выраженный болевой синдром, пациента госпитализировали в стационар.
Опоясывающий лишай, или герпес зостер, - это инфекционное заболевание, вызываемое специфическим вирусом. Попадая в организм человека, этот вирус может спровоцировать два заболевания: у одних - ветряную оспу, у других - опоясывающий лишай, а иногда у одного больного встречаются сразу оба заболевания.
Опоясывающий лишай возникает как вторичная инфекция, преимущественно у взрослых людей, обладающих частичным иммунитетом, который развился в результате прежнего контакта с вирусом.
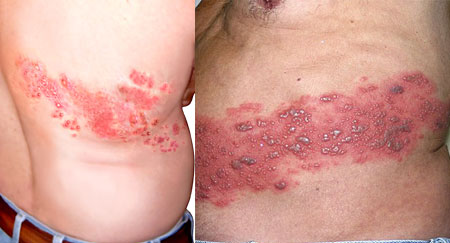
Типичными для опоясывающего лишая являются мелкопузырчатые высыпания, чаще всего расположенные по ходу ветвей пораженного чувствительного нерва. На любом участке тела -- чаще на туловище, на лице, а также на волосистой части головы (как правило, с одной стороны) появляются красные мелкие отечные пятнышки с пузырьками. Располагаются они неравномерно по линии пораженных нервов от позвоночника до средней линии живота, грудной клетки, лба. Пузырьки быстро становятся гнойничками и лопаются. В тяжелых случаях образуются язвочки, при заживании которых могут остаться рубцы.
Чаще поражаются вирусом межпозвоночные нервные узлы грудного отдела. Иногда в процесс воспаления вовлекаются нервные окончания солнечного сплетения, что приводит к нарушению функции желудочно-кишечного тракта (боли в животе, поносы, запоры), возможна также задержка мочеиспускания. При поражении веточек тройничного нерва высыпания располагаются на лбу, щеках, нижней челюсти, сопровождаются головной болью (чаще односторонней). В этом случае могут поражаться и глаза -- веки, глазные яблоки.
По ходу пораженных вирусом нервных окончаний нередко возникает внезапная, тупая или жгучая, иногда распространенная боль. Чаще всего боль держится долго после исчезновения высыпаний на коже, особенно если лечение было начато несвоевременно.
Несмотря на то что обычно опоясывающий лишай - местное локализованное заболевание, приблизительно у 5% больных наблюдаются общие явления - головная боль, тошнота, симптомы раздражения мозговых оболочек.
С возрастом заболеваемость опоясывающим лишаем возрастает и характеризуется более тяжелым течением.
ВАЖНО! При появлении болей в грудной клетке, пояснице, голове с последующим высыпанием пузырьков необходимо срочно обратиться к врачу (терапевту, невропатологу, дерматологу, инфекционисту). Больные опоясывающим лишаем с активными проявлениями на коже опасны - могут заразить ветряной оспой и опоясывающем лишаем как малолетних детей, так и ослабленных пожилых людей.
Заболевание женщины во время беременности, накануне родов может привести к внутриутробному заражению плода и гибели новорожденного.
В лечении опоясывающего лишая используются:
- противогерпетические антибиотики в виде таблеток, а в тяжелых случаях - в виде инъекций;
- для снятия воспаления и боли в нервных окончаниях назначаются витамины группы В (лучше в инъекциях), нестероидные противовоспалительные препараты, анальгетики.
В упорных случаях, когда интенсивная боль не проходит, применяется блокада новокаина в виде инъекций по ходу пораженных нервных окончаний. Для поднятия иммунитета показаны соответствующие иммуностимулирующие препараты.
Чтобы в лопнувшие пузырьки на коже не внедрилась гнойничковая инфекция, для местного лечения применяются: раствор зеленки, раствор фукарцина, мази с противомикробной активностью (гентамициновая, тетрациклиновая, эритромициновая), можно использовать также мазь бетатин, содержащую препараты йода.
Из физиотерапевтических процедур рекомендуются местное ультрафиолетовое облучение, сухое тепло после подсыхания пузырьков.
1. Этиологический фактор: VZV →разд. 18.1.6;
2. Патогенез: у лиц перенесших первичную инфекцию VZV, вирус остается в латентной форме в ганглионарных клетках задних корешков и ганглиях черепных нервов, а в благоприятных условиях (снижение иммунитета) реактивируется.
3. Резервуар и пути передачи: →разд. 18.1.6.
4. Факторы риска: возраст >65 лет, особенно 8-го и 9-го десятилетий жизни, злокачественные опухоли, иммуносупрессивная терапия, ВИЧ-инфекция и другие причины тяжелой недостаточности клеточного иммунитета; повышение риска у детей, если мать переболела ветряной оспой в течение беременности (после 20 нед.) — в таком случае врожденная ветряная оспа не развивается, но VZV может реактивироваться уже в детском возрасте.
5. Инкубационный период и период контагиозности : →разд. 18.1.6; контагиозность для контактирующих лиц гораздо ниже, чем в случае больного с ветряной оспой; в основном касается восприимчивых к VZV инфекции лиц, в случае контакта с везикулярными высыпаниями на открытых частях тела больного.
1. Период продромальных симптомов (70–80 % случаев): боль в пределах одного дерматома, постоянная или прерывистая, частая или спорадическая, пекущая, колющая, пульсирующая, иногда провоцируется только прикосновением; доминировать может зуд кожи и чувство ползания мурашек либо другие парестезии; возникает днем и ночью; обычно появляется за 3–4 дня перед кожными изменениями, иногда сохраняется дольше недели после их исчезновения; дополнительно может появиться лихорадка или субфебрильное состояние, плохое самочувствие, головная боль.
2. Период кожных изменений: полиморфная сыпь в пределах дерматома — сначала розеолезно-пятнистая (длиться непродолжительное время, ее легко не заметить), затем появляются скопления папул, на которых после 1–2 дней возникают наполненные серозной или мутной жидкостью везикулы, а затем пустулы; в течение следующих 4–5 дней везикулы вскрываются, оставляя болезненные эрозии и язвы, покрывающиеся корками (после 7–10дней). Новые высыпания появляются волнообразно в течение ≈7 дней. После 3–4 нед. корки отпадают; часто остаются рубцы, депигментация или гиперпигментация кожи. Изменения (эрозии и мелкие язвы) могут появляться на слизистых оболочках. При типичном течении элементы появляются скоплениями в области, иннервированной ветвями чувствительных нервов одного дерматома и одной половины тела, чаще всего кожи туловища (в области дерматомов от Th3 до L3) или головы, в области иннервации черепных нервов: V (особенно первой ветви V 1 ), VII и VIII. Реже изменения в области конечностей. Сыпь сопровождается зудом и болью (также как в продромальном периоде), а также общими симптомами ( 3. Другие симптомы: парез (5–15 %), чаще всего конечностей, в результате поражения двигательных нервов; особые формы: паралич Белла (результат поражения VII нерва — периферический парез лицевого нерва), синдром Рамсея Ханта (результат поражения коленчатого узла и VII нерва —периферический парез лицевого нерва и опоясывающий герпес уха с той же стороны; также может сопровождаться изменением вкусовых ощущений, нарушением слезотечения и саливации).
4. Особенные клинические формы
1) офтальмический опоясывающий герпес — изменения вдоль тройничного нерва (особенно ветви V 1 ); охватывает кожу лба, век, а также конъюнктиву и роговицу глаза; течение бывает тяжелым; в роговице могут появляться изъязвления; при отсутствии лечения может привести к нарушению зрения (даже слепоте) и параличу глазодвигательного нерва;
2) ушной опоясывающий герпес — изменения вдоль периферийных нервов коленчатого узла, охватывают кожу ушной раковины и заушной области, наружный слуховой проход, барабанную перепонку, которые сопровождаются сильной болью в ухе, шумом в ушах, глухотой и головокружением (поражение VIII нерва), также может развиться периферийный паралич VII нерва (синдром Рамсея Ханта);
3) генерализованный опоясывающий герпес — в основном у больных лимфомой Ходжкина или неходжкинскими лимфомами (40 %); сыпь может охватывать всю кожу, напоминает изменения при ветрянке, но сопровождается болью; часто развиваются пневмония, гепатит и энцефалит;
4) рецидивирующий опоясывающий герпес (≤5 %) — может указывать на злокачественную опухоль или нарушение клеточного иммунитета.
Дополнительные методы исследования
Как в описании ветряной оспы →разд. 18.1.6. Показаны больным с ослабленным иммунитетом, при формах с атипичным течением или в сомнительных случаях.
В типичных случаях, у пациента, который ранее переболел ветряной оспой — на основе характерной клинической картины.
1. Боль в продромальном периоде (особенно длительная): другие причины боли с такой локализацией.
2. Кожные изменения: простой герпес (HSV), контактный дерматит, токсический дерматит, высыпания после многочисленных укусов насекомых.
3. Генерализованная форма: ветряная оспа, генерализованный простой герпес, аллергическая сыпь, строфулюс, угри обыкновенные.
4. Офтальмическая или ушная форма: инфекция HSV, рожа.
1. Больные с нормальным иммунитетом и в возрасте ≥50 лет или у которых наблюдается умеренная или сильная боль, или сыпь как минимум умеренная или расположенная вне туловища → ацикловир п/о 800 мг 5 × в день в течение 7–10 дней, или валацикловир п/о 1000 мг каждые 8 ч в течение 7 дней; лечение показано сразу после появления сыпи (лучше всего в первые сутки).
2. У больных с недостаточностью иммунитета, после трансплантации органа, со злокачественной опухолью или при системной диссеминации опоясывающего герпеса → ацикловир 10 мг/кг массы тела в/в (500 мг/м 2 поверхности тела) каждые 8 ч (правила введения ацикловира в/в →разд. 18.1.6; после улучшения состояния больного (не появляются новые высыпания, проходят клинические симптомы, в том числе снижается интенсивность боли) можно продолжать п/о лечение до момента улучшения иммунитета.
1) незначительная или умеренная боль → парацетамол или НПВП, возможно дополнительно слабый опиоидный анальгетик (напр. трамадол);
2) сильная боль → следует рассмотреть сильный опиоид (напр. фентанил или бупренорфин в виде пластыря). Если неэффективен → показано добавление одного из препаратов: габапентин п/о сначала 300 мг перед сном, следует постепенно увеличивать до 3 × в день, макс. 3600 мг/сут. или прегабалин п/о сначала 75 мг перед сном, постепенно увеличивайте до 2 × в день; макс. 600 мг/сут.; амитриптилин, сначала 10 мг перед сном, затем постепенно увеличивайте максимум до 150 мг/сут., глюкокортикостероид (только в комбинации с противовирусным лечением), напр. преднизон 20 мг 3 × в день в течение 4 дней, затем следует постепенно снижать дозу. При отсутствии улучшения в случае сильной и устойчивой боли показаны фармакологические блокады.
2. Не рекомендуется применение местных противовирусных препаратов, антибиотиков и обезболивающих препаратов в виде пудры и мази.
Чаще появляются у больных с недостаточностью клеточного иммунитета.
1. Местные осложнения:
1) постгерпетическая невралгия (20–50 % случаев, чаще всего у пожилых людей) — боль, удерживающаяся >30 дней от начала болезни или появляющаяся повторно после 4 нед.; иногда на протяжении многих месяцев и даже лет; часто после офтальмической формы; обезболивание (→Симптоматическое лечение);
2) постгерпетический зуд — может сохраняться в течение многих месяцев после исчезновения кожных изменений и сопровождать невралгию или быть единственным симптомом; имеет нейропатическое основание; лечение →табл. 1.34-1;
3) рубцы, гиперпигментация или депигментация кожи;
4) при офтальмическом опоясывающем герпесе конъюнктивит, кератит, увеит; воспаление зрительного нерва.
2. Неврологические осложнения
1) асептический менингит — легкое течение, проходит полностью без лечения в течение 1–2 нед.; бессимптомные изменения в спинномозговой жидкости характерны для асептического менингита появляются даже в 1/3 случаев опоясывающего герпеса у пациентов с нормальным иммунитетом;
2) острый энцефалит (редко) — обычно появляется через несколько дней после появления сыпи (реже за несколько недель до или после); факторы риска: недостаточность иммунитета, поражение дерматомов иннервированных черепными нервами; генерализованный опоясывающий герпес; риск летального исхода до 25 % в зависимости от состояния иммунитета;
3) хронический энцефалит — практически исключительно у больных со значительным нарушением клеточного иммунодефицита, особенно у больных СПИДом; наблюдается через несколько месяцев после перенесенного опоясывающего герпеса (в 30–40 % больных без кожной формы). Прогноз плохой, прогрессирующее течение приводит к смерти.
4) инсульт — редкое осложнение офтальмической формы опоясывающего герпеса в результате сегментарного воспаления, сужения или тромбоза проксимальной ветви средней или передней мозговой артерии; может появиться даже у лиц с нормальным иммунитетом, обычно ≈7 нед. после заболевания опоясывающим герпесом (иногда до 6 мес.); летальность 20–25 %, оставляет стойкие неврологические нарушения;
5) миелит — редко, в основном у лиц с недостаточностью клеточного иммунитета (особенно у больных СПИДом); чаще всего после опоясывающего герпеса в участках, иннервированных нервами, выходящими с грудного сегмента спинного мозга, а также у лиц без кожных проявлений опоясывающего герпеса в анамнезе. Симптомы: парезы (при поражении двигательных проводящих путей) в том же сегменте, что и кожные изменения и/или потеря чувствительности (поражение чувствительных проводящих путей) ниже пораженного дерматома; появляются ≈12 дней после первых кожных изменений. Тяжелые формы: половинное поражение спинного мозга (синдром Броун-Секара) или полное поперечное поражение спинного мозга. Прогноз неопределенный.
6) воспаление сетчатки — у иммунокомпетентных лиц острый некроз сетчатки; у больных СПИДом: воспаление сетчатки, прогрессирующий периферийный некроз сетчатки или быстро прогрессирующий герпетический некроз сетчатки. Обычно после офтальмического опоясывающего герпеса (несколько недель или месяцев) или во время кожных изменений; по мере течения болезнь также может захватить второй глаз. В исследовании глазного дна: зернистые, желтоватые, ишемические изменения, распространяющиеся и сливающиеся; сетчатка может отслоиться. Быстрое прогрессирование, приводит к сливному некрозу и в 75–85 % случаев к слепоте.
7) паралич лицевого нерва.
3. Вненейрональное распространение, вирусемия, кожная генерализация — обычно в случаях тяжелой недостаточности клеточного иммунитета; в случае вовлечения внутренних органов высокий риск смерти.
У иммунокомпетентных лиц прогноз выздоровления благополучный, но часто в течение многих месяцев наблюдается постгерпетическая боль. У лиц с иммунодефицитом и в случае осложнений риск стойких последствий и смерти зависит от течения →Осложнения.
1) против ветряной оспы →разд. 18.10 — основной метод профилактики;
2) против опоясывающего герпеса — вакцина предназначена для людей в возрасте >60 лет (не зарегистрирована в России).
1. Изоляция (особенно от лиц из группы риска): больных с иммунодефицитом, а также иммунокомпетентных больных с генерализованной формой опоясывающего герпеса — в течение всего времени болезни; иммунокомпетентных больных с локальной формой опоясывающего герпеса — до момента окончания высыхания всех кожных изменений. Накрывание кожных изменений (напр. одеждой) — снижает риск инфицирования VZV контактировавших с больным лиц.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
Читайте также:


