Атрофическая форма красного плоского лишая лечение

Красный плоский лишай (КПЛ) – узелковое хроническое заболевание, возникающее на коже и видимых слизистых оболочках. При этом заболевании часто поражается слизистая оболочка полости рта и красная кайма губ. Заболевание чаще встречается у женщин в возрасте от 40 до 65 лет[1, 3]. Причины возникновения плоского лишая окончательно не выяснены. Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. В последнее время отмечается "омоложение" страдающих этим заболеванием. Это объясняется возросшим контактом с вирусной инфекцией, существенным изменением реактивности организма, а также повышенной частотой психоэмоциональных напряжений [4]. Основное место по частоте поражения красным плоским лишаем занимает кожа. Папулы на коже – диаметром до 2 мм, фиолетовой окраски, с гиперкератозом, плотной консистенции, с полигональными контурами и вдавлением в центре [3, 5].
По данным ряда авторов, частота поражений слизистой оболочки полости рта варьирует от 60 до 80% [2, 4]. Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ (рис. 1-а) и языке (рис. 1-б).
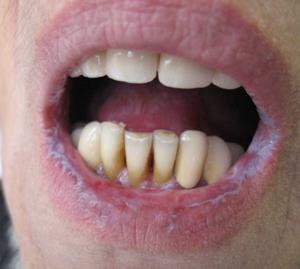
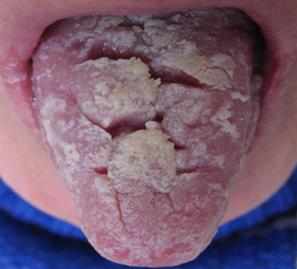
Рис. 1. Красный плоский лишай. Эрозивно-язвенная форма с поражением губ (а) и языка (б). Выраженный сетчатый рисунок беловато-синеватого цвета на губах и боковых поверхностях языка
У большинства пациентов выявляют отдельные папулы небольших размеров с полигональным основанием. Папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [4].
На сегодняшний день выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта (СОПР) и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. По некоторым данным, крайне редко встречается пигментная форма [1, 2].
Признаки плоского лишая – молочно-белые шероховатые участки ороговения и появление мелкой сетчатости, так называемой сетки Уикхема (рис. 2 - а, б).
При экссудативно-гиперемической форме с нарастанием воспалительной реакции больные жалуются на болезненность, усиливающуюся при приеме пищи, чувство жжения, сухости. Слизистая оболочка гиперемирована, отечна. На этом фоне отчетливо видны рисунки из слившихся папул, образующих "листья папортника". Чаще эта форма отмечается на слизистой оболочке щек и деснах [5, 9].
Для эрозивно-язвенной формы был характерен более выраженный воспалительно-деструктивный процесс в эпителии слизистой оболочки рта. На фоне отечной и гиперемированной слизистой оболочки, выделяются эрозии полигональной формы, окруженные рисунком из слившихся папул. Эрозии покрыты фибринозным налетом, легко кровоточат при прикосновении. Эта форма чаще встречается на слизистой щек, ретромолярной области, боковых поверхностях языка [1, 2, 3, 4]. Нередко наблюдаются сочетания этой формы с десквамативным гингивитом. Общее состояние больных характеризуется субфебрильной температурой и слабостью, жалобы - на боль, усиливающуюся при приеме пищи, сухость и жжение во рту.
Буллезная форма чаще локализуется на щеках и дорзальной поверхности языка в виде пузырей различных размеров, имеющих плотную покрышку, окруженную папулами. Вскрываясь, пузыри образовывают значительные по площади эрозивные поверхности, необходима дифференциальная диагностика с обыкновенной пузырчаткой [3, 8, 9, 10]. Больные жалуются на невозможность приема любой пищи из-за резкой боли. В общем состоянии больных преобладает слабость и потеря веса.
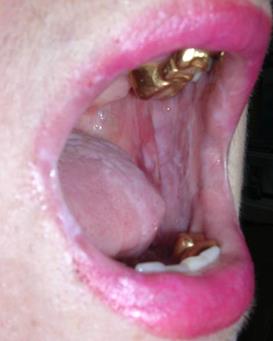
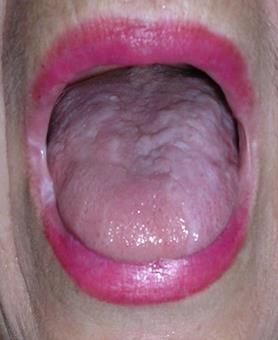
Рис. 2. Клинические проявления красного плоского лишая на слизистой оболочке полости рта – внутренней поверхности щек (а) углах рта и языке (б)
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения красного плоского лишая. В настоящее время больных красным плоским лишаем лечат кортикостероидами, которые применяют в виде инъекций один раз в 1-3 дня по 1-1,5 мл препарата под каждую эрозию, на курс 8-12 инъекций. Недостатком этого метода является возможность образования атрофических рубцов в местах инъекций [2, 5].
Методы и средства лечения плоского лишая с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних лет. Сегодня местная терапия в полости рта сводится к назначению кортикостероидных мазей в виде аппликаций, однако, используемые мази, масла, кремы и пасты не обладают одновременно адгезивным, противовоспалительным и ангиопротекторным эффектом. Такое лечение не предотвращает развитие рецидивов заболевания [1, 3, 6, 7].
В связи со всем вышесказанным, для повышения эффективности лечения проявлений красного плоского лишая на слизистой оболочке полости рта целесообразно использовать средства, обладающие адгезивным, противовоспалительным и ангиопротекторным эффектом.
Цель исследования: повысить эффективность комплексной терапии красного плоского лишая путем использования разработанной поликомпонентной адгезивной мази в сочетании с Имудоном.
Материалы и методы исследования
Всего под наблюдением находилось 56 пациентов, в возрасте от 32 до 75 лет, среди которых было 26 мужчин и 30 женщин. Обследуемые были разделены на 3 группы, в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме "Персена" по 1 капсуле 3 раза в день, преднизолона по 25 мг через день. Первую группу составили 16 пациентов, которым проводили традиционное местное лечение: аппликации облепихового масла, 5% раствор анестезина в персиковом масле в течение 20 минут 3-4 раза в день.
Во вторую группу вошли 20 пациентов, в которой местную терапию проводили с использованием разработанной мази (патент РФ на изобретение №2355411 заявке №2008108770 от 11.03.2008). В состав мази входит гидрокортизон, "Солкосерил дентальная адгезивная" паста, 5% раствор витамина "С", витамины "А" и "Е".
В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с Имудоном.
Характеристика компонентов разработанной поликомпонентной адгезивной мази (ПАМ).
Витамины "С", "А" и "Е" обладают антиоксидантным действием, способствуют укреплению стенок микрососудистого русла слизистой оболочки полости рта. Солкосерил дентальная адгезивная паста (Рег. №015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции к влажной слизистой оболочке, и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов ПАМ на ее поверхности. Гидрокортизон оказывает противовоспалительное действие, а также способствует эпителизации эрозий.
Имудон - иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта. Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности проводимых методов лечения проводили путем ежедневного измерения площади измененной слизистой оболочки с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 – площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n – количество измерений.
Пациенты находились на лечении в ГБУЗ "Краевом клиническом кожно-венерологическом диспансере" г. Ставрополя.
Материалы исследования подвергнуты математической обработке на персональном компьютере с помощью пакетов статистических программ Exel 2007, Statistica for Windous 5.0. Результаты представлены в виде средней арифметической и ее стандартной ошибки (М±m).
и их обсуждение
Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28 сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, заживление папул на слизистой оболочке протекало медленно.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 13,2% образований. На 14-е сутки наблюдалась эпителизация 20,4% эрозий, на 21-е сутки –39,5%. На 28-е сутки отмечалось эпителизация 45,6% образований.
Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 2 больных (12,5%), у 5 больных данной группы (31,3%) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта. Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 41,2% папул, на 14-е отмечено заживление 51,4% образований и на 21-е сутки – 68,3% папул. У 1 пациента (5%) на фоне старых папул, появились новые элементы поражения слизистой оболочки. На 28-е сутки наблюдалось заживление 73,5% образований. У 7 пациентов (35%) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. В третьей группе на 7-е сутки у всех пациентов наблюдалась эпителизация 46,5% образований, на 14-е сутки – 75,2% папул, на 21-е сутки - 91,7%, у 1 пациента (5%) появились новые образования. На 28-е сутки у 95,1% больных отмечалось полное заживление папул слизистой оболочки полости рта. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Пациент С., 50 лет, амб.карта № 3564.
Жалобы: ощущение сухости во рту, болезненность при приеме пищи. Объективно: на слизистой оболочке щек и языка белый гиперкератозный налет в виде сетки. Эпителий в некоторых местах слущивается, обнажая болезненные эрозии (рис.3).
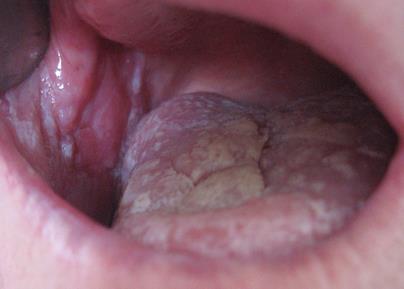
Рис. 3. Больной С.,50 лет. Красный плоский лишай слизистой оболочки полости рта,
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциальной диагностики одного вида кератоза от другого применялось люминесцентное свечение (в лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом).
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Назначен курс общей терапии с использованием седативных препаратов ("Персен" по 1 капсуле 3 раза в день) и преднизолона по 25 мг через день.
Местное лечение: применение разработанной мази 2-3 раза в день в сочетании с рассасыванием таблеток "Имудон" (6-8 таблеток в сутки). Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, появления новых папул не отмечено. На 28-е сутки – отмечено полное заживление и эпителизация изменений слизистой оболочки полости рта.
Полученные данные показали, что проведенное лечение в первой группе оказалось недостаточно эффективным по сравнению со второй и третьей группами. Использование разработанной мази (вторая группа), особенно в сочетании с "Имудоном" (третья группа) позволило ускорить заживление папулезных высыпаний, предотвратить развитие осложнений и сократить период полной эпителизации пораженной слизистой оболочки при красном плоском лишае.
ЛЕКЦИЯ № 9. Красный плоский лишай
Красный плоский лишай – неинфекционное воспалительное заболевание, характеризующееся появлением зудящих плоских полигональных папул на коже и слизистых оболочках. Течение заболевания может быть как острым, так и хроническим.
Этиология. Для данной формы дерматоза этиология не выяснена.
Патогенез. В настоящее время патогенез этого дерматоза рассматривается как комплексное участие следующих факторов: инфекционных (вирусных), нейроэндокринных, генетических, иммунных (реакция трансплантата против хозяина), токсико-аллергических (токсического действия лекарственных средств – препаратов золота, мышьяка, ртути, хинина, его производных, фтивазида, ПАСК, тетрациклина), аутоинтоксикации, обусловленной заболеваниями желудочно-кишечного тракта, сахарным диабетом, нарушением функции печени, включая хронический гепатит С).
Клиника. Типичная форма красного плоского лишая характеризуется мономорфной сыпью в виде мелких плоских, блестящих (особенно при боковом освещении), полигональных (многоугольных) папул, не склонных к периферическому росту. Цвет элементов красновато-розовый с характерным сиреневатым или фиолетовым оттенком. В центре папул имеется небольшое пупкообразное вдавление. На поверхности узелков можно обнаружить патогномоничную для этого дерматоза сеточку Уикхема, характеризующуюся сочетанием белых или сероватых точек и полосок. Сеточка Уикхема хорошо видна под лупой после смазывания поверхности пораженного участка растительным или вазелиновым маслом. Формирование сеточки объясняется неравномерным утолщением зернистого слоя. Высыпные элементы могут группироваться с образованием бляшек небольшого размера, покрытых чешуйками, по периферии которых возникают новые, изолированно расположенные мелкие папулы, что объясняется толчкообразным характером появления высыпаний при данном дерматозе.
Из субъективных симптомов у большинства больных отмечают интенсивный зуд, нередко – общее беспокойство.
Типичные высыпания красного плоского лишая обычно локализуются на сгибательных поверхностях предплечий и лучезапястного суставов, передних поверхностях голеней, в области крестца, у мужчин – на половом члене.
На красной кайме губ (чаще на нижней) образуются небольшие, слегка шелушащиеся, фиолетовые плоские бляшки, на поверхности которых при смачивании водой или смазывании маслом выявляется серовато-белая сеточка.
Изменение ногтевых пластинок при красном плоском лишае характеризуется образование борозд, углублений, участков помутнения. Ногти могут истончаться и даже частично или полностью разрушаться. Чаще всего страдают ногтевые пластинки больших пальцев ног.
Помимо классической формы, описано множество атипичных форм красного плоского лишая. К атипичным формам заболевания относятся: кольцевидная, бородавчатая (веррукозная), пемфигоидная, атрофическая, эрозивно-язвенная, фолликулярная.
Кольцевидная форма красного плоского лишая характеризуется наличием высыпаний в форме колец. Отдельные папулы и бляшки, подвергаясь разрешению в центре, образуют небольшие колечки, центральная часть которых может иметь коричневую окраску.
Бородавчатая (веррукозная) форма диагностируется при образовании (обычно на нижних конечностях) значительно возвышающихся над уровнем здоровой кожи бляшек фиолетового или буровато-красного цвета, с неровной поверхностью, покрытых массивными роговыми наслоениями. По периферии бляшек можно обнаружить отдельные типичные папулы красного плоского лишая.
Пемфигоидная (буллезная) форма характеризуется появлением пузырей на папулах и бляшках красного плоского лишая, а также на эритематозных участках и неизмененной коже. При этой форме заболевания нередко нарушается общее состояние больного. При разрешении высыпаний может оставаться атрофия и гиперпигментация. При локализации элементов на волосистой части головы возможно развитие рубцовой алопеции. Пемфигоидная форма красного плоского лишая может выступать как паранеопластический синдром.
Атрофическая форма красного плоского лишая диагностируется в тех случаях, когда после разрешения первичных высыпаний развивается атрофия.
Для эрозивно-язвенной формы красного плоского лишая характерно образование на слизистой оболочке рта (щеках, деснах, красной кайме губ) или на коже голеней эрозивно-язвенных дефектов. Эрозии или мелкие язвы неправильных или округлых очертаний с розовато-красной поверхностью, в основании и по периферии их может довольно длительно сохраняться резко ограниченный бляшечный инфильтрат.
Фолликулярная форма красного плоского лишая встречается в двух вариантах: либо в виде фолликулярных и перифолликулярных папул, либо в виде рубцовой алопеции волосистой части головы, а также нерубцовой алопеции подмышечных впадин и лобка.
Красный плоский лишай существует длительно, многие месяцы, иногда – годы. Начавшись остро или подостро, кожное поражение первое время прогрессирует, что выражается в появлении новых элементов. Затем наступает стационарный период, обычно длящийся несколько месяцев. Вслед за этим поражение начинает постепенно разрешаться, причем на месте папул и бляшек остается гиперпигментация. Острый красный плоский лишай может относительно быстро регрессировать, но чаще переходит в хроническую форму.
Патоморфология. При типичной форме красного плоского лишая наблюдаются гиперкератоз, утолщение зернистого слоя (очаговый гранулез), акантоз (удлиненные межсосочковые отростки заострены книзу – симптом пилы), вакуольная дистрофия клеток базального слоя эпидермиса. Полосовидный инфильтрат в верхнем отделе дермы вплотную примыкает к эпидермису, размывая его нижнюю границу. В инфильтрате – лимфоциты и гистиоциты. На границе между эпидермисом и дермой видны тельца Сиватта – дегенерированные кератиноциты. Иногда между эпидермисом и дермой отмечаются щелевидные пространства.
Диагностика. В типичных случаях постановка диагноза красного плоского лишая не вызывает затруднений. Характерная окраска элементов с сиреневато-перламутровым оттенком, полигональные очертания плоских папул с пупкообразным вдавлением в центре, наличие сеточки Уикхема, локализация очагов поражения на сгибательной поверхности предплечий и нередко на слизистой полости рта, половых органов – все это почти безошибочно позволяет поставить диагноз красного плоского лишая, даже не прибегая к гистологическому исследованию.
Лечение. В зависимости от клинической формы заболевания, распространенности патологического процесса и локализации очагов поражения проводят различные варианты лечения красного плоского лишая.
1. Терапия антималярийными препаратами.
2. Терапия ароматическими ретиноидами (производными ацитретина).
3. ПУВА-терапия (при распространенных формах).
4. Кортикостероидная терапия (короткие курсы при острых генерализованных формах).
5. Терапия циклоспорином А (при резистентных к другим вариантам терапии и генерализованных формах).
6. Лечение антидепрессантами, транквилизаторами, анксиолитиками.
7. Гипосенсибилизирующая терапия препаратами кальция и антигистаминными средствами.
8. Лечение сопутствующих заболеваний, осложняющих течение дерматоза.
Наружно назначают противозудные взбалтываемые смеси с ментолом и анестезином, кортикостероидные кремы и мази (возможно под окклюзионную повязку). Крупные и веррукозные очаги обкалывают кортикостероидами либо проводят криодеструкцию или лазеротерапию. При тяжелом поражении слизистой полости рта назначают полоскания раствором циклоспорина или кортикостероида.
Красный плоский лишай – хроническое заболевание, поражающее кожу, ногти, волосы и слизистые оболочки. Вопреки распространенному мнению, это заболевание не заразно.
Существует несколько форм красного плоского лишая. Типичная форма этого заболевания начинается с появления на коже мелких, 2-3 мм в диаметре, пятен розово-фиолетового или малиново-красного цвета с блестящей поверхностью. Пятна эти неправильной формы, с небольшим углублением в центре. Они чуть возвышаются над кожей. Сначала они небольшие, но через некоторое время после начала заболевания начинают увеличиваться в размерах и сливаться между собой, образуя бляшки. Иногда бляшки, сливаясь, образуют полоски, чередующиеся с нормальной, здоровой кожей. Поверхность бляшек шелушится. Высыпания на коже при красном плоском лишае болезненные и зудят.
Высыпания могут появляться на руках, ногах, особенно на внутренней поверхности бедра и разгибательной поверхности голени, в подмышечных впадинах, на слизистой оболочке рта. У четверти страдающих этим заболеванием на коже никаких высыпаний нет, зато их очень много на слизистых оболочках (во рту, в преддверье влагалища, на головке полового члена). А вот на ладонях, стопах, лице и волосистой части головы их практически никогда не бывает. Правда, довольно часто поражаются ногтевые пластины. В этом случае на их поверхности появляются продольные полоски, иногда такие большие, что напоминают гребешки. На ногтях появляются мутные пятна, а ногтевое ложе краснеет.
Часто, если высыпания быстро увеличиваются и слипаются между собой, те бляшки, что оказались в центре, заживают быстрее. Образуется кольцо, причем его середина на месте заживших высыпаний окрашена ярче, чем здоровая кожа. Могут также образовываться полукольца и дуги. Это кольцевидная форма, при ней высыпания появляются в основном в области половых органов. Часто высыпания очень напоминают сифилитические папулы, что способствует постановке неправильного диагноза. Эта форма чаще развивается у мужчин.
При гипертрофической форме красного плоского лишая на коже появляются фиолетовые или буро-коричневые бляшки, покрытые мелкими бородавчатыми образованиями. Вокруг них могут появляться мелкие высыпания, характерные для типичной формы заболевания. Обычно болезнь в такой форме поражает переднюю поверхность голеней, на других частях тела она встречается редко.
Пемфигоидная (пузырчатая) форма встречается редко. В этом случае на коже появляются пузырьки размером с вишню или горошину, заполненные жидкостью. Иногда в жидкости можно заметить примесь крови. Пузырьки располагаются на голенях или стопах, они могут возникать на фоне типичной формы, но могут появляться и на чистой коже. У некоторых пациентов пузырьки сочетаются с проявлениями типичной формой.
При молиниформной разновидности красного плоского лишая на коже образуются округлые узелки, возвышающиеся над кожей. Размером они не больше вишневой косточки. Располагаются они обычно цепочкой или полосками, если узелки плотно прижаты друг к другу. Эта форма заболевания поражает лоб, шею, заднюю поверхность ушей, локтевые сгибы, тыльную сторону кистей, живот и ягодицы. На ладонях, стопах и половых органах таких высыпаний не бывает.
Атрофическая форма красного плоского лишая начинается, как и типичная, с появления высыпаний и образования бляшек. Однако после их заживления на месте бляшек образуются участки атрофии и склероза (уплотнения) кожи. Такая форма часто развивается на волосистой части головы, при этом на месте атрофии выпадают волосы, и развивается точечное облысение.
При остроконечной (перифолликулярной) форме наряду с типичными высыпаниями появляются и конические узелки с шипом на вершине. Эта форма развивается в основном на волосистой части головы, а конические узелки получаются при поражении волосяных луковиц. После заживления узелков на коже образуются небольшие чуть углубленные узелки.
При эрозивно-язвенной форме поражаются слизистые оболочки. При этом образуются бляшки, покрытые пленками. При снятии налета начинается кровотечение. Вокруг бляшки кожа краснеет, на ней появляются типичные высыпания. В некоторых случаях на месте бляшки образуется язва. Однако никаких неприятных ощущений страдающему эта форма не доставляет.
Красный плоский лишай впервые описан Уилсоном в 1869 году. Однако почему развивается это заболевание, врачи еще не выяснили. Существует несколько теорий:
- неврогенная;
- вирусная;
- наследственная;
- токсико-аллергическая.
Известно, что развитию этого заболевания способствуют:
- наследственная предрасположенность;
- возраст (заболевание чаще развивается у 40-60-тилетних);
- заболевания желудочно-кишечного тракта (гастрит, колит, патологии печени и поджелудочной железы);
- эндокринные заболевания (сахарный диабет);
- заболевания сердечно-сосудистой системы (гипертоническая болезнь);
- стрессы;
- травмы слизистой оболочки рта (острыми краями зубов или плохо подогнанными протезами).
Кроме того, в последнее время все чаще появляются пациенты, у которых красный плоский лишай развился в ответ на воздействие каких-либо химических веществ и лекарственных препаратов (антибиотики тетрациклинового ряда, препараты золота). Эти данные свидетельствуют в пользу токсико-аллергической теории развития заболевания.
Заболеваемость красным плоским лишаем все время растет. В основном болезни подвержены женщины, однако встречается она и у мужчин.
Лабораторную диагностику проводят только для того, чтобы дифференцировать это заболевание с другими. Заболевание дифференцируют с сифилисом, системной красной волчанкой, лейкоплакией. Для этого берут кровь на реакцию Вассермана. Также делают биопсию кожи и гистологическое исследование пораженных тканей. Специфических изменений в результатах общего и биохимического анализов крови при красном плоском лишае нет.
Так как точная причина заболевания неизвестна, специфической терапии не существует. Если заболевание вызвано контактом с каким-либо химическим веществом, необходимо этот контакт прекратить.
Так как заболевание часто развивается как ответ на стресс, назначают успокаивающие препараты.
Хороший эффект дает назначение препаратов, угнетающих иммунитет.
При красном плоском лишае, особенно при поражении слизистых оболочек, показана витаминотерапия. Назначают витамины А и Е.
Наружно для уменьшения проявлений заболевания применяют кортикостероидные мази.
В некоторых случаях для уничтожения гипертрофических очагов применяют криодеструкцию и электрокоагуляцию.
Хороший терапевтический эффект дает и физиотерапия (ультрафиолетовое облучение). Также в период ремиссии назначают сероводородные и радоновые ванны.
Страдающим красным плоским лишаем необходимо исключить из рациона шоколад, пряности, алкоголь, мед и кофе.
Методы лечения подбираются индивидуально. В случае правильно подобранного лечения высыпания исчезают через 1-1,5 месяца.
Специфической профилактики не разработано, так как неизвестна причина заболевания. Однако врачи рекомендуют избегать стрессов, своевременно лечить инфекционные заболевания и строго выполнять все назначения при хронических заболеваниях.
Полный текст:
Актуальность. Красный плоский лишай (КПЛ) считается актуальной проблемой здравоохранения в связи с его нарастающей частотой и наличием тяжелых, трудно поддающихся лечению типичных, атипичных и озлокачествляющихся форм заболевания. При этом точные данные о распространенности КПЛ отсутствуют.
Цель – оценить частоту встречаемости различных форм КПЛ в популяции пациентов Московской области.
Материал и методы. Проанализированы данные обследования 338 больных КПЛ, получавших стационарное лечение в отделении дерматовенерологии и дерматоонкологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского в 1999–2017 гг.
Результаты. Среди 338 больных КПЛ у 81 (23,96%) был диагностирован атипичный КПЛ кожи: гипертрофическая форма отмечена в 31 (38,27), пигментная – 23 (28,4%), атрофическая – 11 (13,58%), фолликулярная – 8 (9,88%), усеченная – 3 (3,7%), буллезная – 1 (1,23%), эритематозная – 1 (1,23%), вульвовагинально-гингивальный синдром – 2 (2,47%) и синдром Гриншпана – Потекаева – 1 (1,23%) случае. У 35 (43,21%) пациентов атипичный КПЛ кожи ассоциировался с атипичным КПЛ слизистой оболочки полости рта (СОПР): в 17 (48,57%) наблюдениях с гиперкератотическим, в 11 (31,43%) – с эрозивно-язвенным, в 7 (20%) – с экссудативно-гиперемическим. В 19 (23,46%) случаях атипичный КПЛ кожи ассоциировался с КПЛ слизистых оболочек половых органов, в том числе: в 12 (63,16%) – с типичной сетчатой, в 6 (31,58%) – с атипичной эрозивно-язвенной и в 1 (5,26%) – с гипертрофической формами. У 16 (4,73%) больных атипичный КПЛ СОПР носил изолированный характер и был представлен экссудативно-гиперемической формой – у 6 (37,5%), эрозивно-язвенной – у 5 (31,25%) и гиперкератотической – у 5 (31,25%) пациентов. Наиболее тяжелое течение дерматоза было отмечено при фолликулярной, атрофической, гипертрофической формах КПЛ кожи, вульвовагинально-гингивальном синдроме, а также при эрозивно-язвенной форме атипичного КПЛ СОПР.
Заключение. Атипичный КПЛ, диагностированный у 81 (23,96%) пациента, в 45 (55,6%) случаях ассоциировался с КПЛ СОПР. Последний в 35 (43,21%) случаях был представлен атипичным КПЛ СОПР, в том числе в 11 (31,43%) наблюдениях облигатно предраковым – эрозивно-язвенным КПЛ, что указывает на необходимость соблюдения онкологической настороженности при ведении этой категории больных.
Молочкова Юлия Владимировна – кандидат медицинских наук, старший научный сотрудник, отделение дерматовенерологии и дерматоонкологии.
129110, Москва, ул. Щепкина, 61/2–2, +7 (926) 554 25 44
Молочков Владимир Алексеевич – доктор медицинских наук, профессор, руководитель отделения дерматовенерологии и дерматоонкологии, заведующий кафедрой дерматовенерологии и дерматоонкологии факультета усовершенствования врачей.
129110, Москва, ул. Щепкина, 61/2
Гринева Наталия Константиновна – студент.
191015, Санкт-Петербург, ул. Кирочная, 41
1. Мигалова ЕМ, Столяров ДИ, Тузлукова ЕБ. Клинический случай красного плоского лишая на коже и слизистых оболочках. Доктор. Ру. 2014;(5): 51–8.
2. Анисимова ЛИ, Харченко ВВ, Исаенко ТП, Новикова АА. Анализ трансформации интегративных индексов, характеризующих качество жизни и локальный статус больных красным плоским лишаем и их изменения под влиянием традиционной терапии. Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. 2014;26(11–1): 19–24.
3. Юсупова ЛА, Хайретдинова КФ. Современный взгляд на проблему красного плоского лишая. Лечащий врач. 2015;(7): 61–5.
4. Seyhan M, Ozcan H, Sahin I, Bayram N, Karincaoğlu Y. High prevalence of glucose metabolism disturbance in patients with lichen planus. Diabetes Res Clin Pract. 2007;77(2): 198–202. doi: 10.1016/j.diabres.2006.12.016.
5. Manolache L, Seceleanu-Petrescu D, Benea V. Lichen planus patients and stressful events. J Eur Acad Dermatol Venereol. 2008;22(4): 437– 41. doi: 10.1111/j.1468-3083.2007.02458.x.
6. Скрипкин ЮК, Бутов ЮС, ред. Клиническая дерматовенерология: руководство. В 2 томах. Т. 2. М.: ГЭОТАР-Медиа; 2009. 928 с.
7. Burgdorf W, Plewig G, Wolff HH, Landthaler M, editors. Braun-Falco's Dermatology. 3rd edition. Berlin – Heidelberg: Springer-Verlag; 2009. 1711 р.
8. Fitzpatrick J, Morelli J. Dermatology Secrets Plus. 5th edition. Elsevier; 2015. 544 p.
9. Omal P, Jacob V, Prathap A, Thomas NG. Prevalence of oral, skin, and oral and skin lesions of lichen planus in patients visiting a dental school in southern India. Indian J Dermatol. 2012;57(2): 107–9. doi: 10.4103/0019-5154.94276.
10. Sousa FA, Rosa LE. Oral lichen planus: clinical and histopathological considerations. Braz J Otorhinolaryngol. 2008;74(2): 284–92. doi: 10.1016/S1808-8694(15)31102-2.
11. Fitzpatrick SG, Honda KS, Sattar A, Hirsch SA. Histologic lichenoid features in oral dysplasia and squamous cell carcinoma. Oral Surg Oral Med Oral Pathol Oral Radiol. 2014;117(4): 511– 20. doi: 10.1016/j.oooo.2013.12.413.
12. Ханова СА, Сирак СВ, Быков ИМ, Сирак АГ. Клинико-биохимические аспекты местной терапии красного плоского лишая слизистой оболочки полости рта. Пародонтология. 2014;19(2): 13–8.
13. Молочков ВА, Прокофьев АА, Переверзева ОЭ, Бобров МА. Клинические особенности различных форм красного плоского лишая. Российский журнал кожных и венерических болезней. 2011;(1): 30–6.
14. Чуйкин СВ, Акмалова ГМ. Красный плоский лишай слизистой оболочки рта: клинические формы и лечение. Казанский медицинский журнал. 2014;95(5): 680–7.
15. Olson MA, Rogers RS 3rd, Bruce AJ. Oral lichen planus. Clin Dermatol. 2016;34(4): 495–504. doi: 10.1016/j.clindermatol.2016.02.023.
16. Shiohara T, Kano Y. Lichen planus and lichenoid dermatoses. In: Bolognia J, Jorizzo J, Schaffer J, editors. Dermatology. 3rd edition. In 2 volumes. Vol. 1. London: Mosby Elsevier; 2012. p. 183–96.
17. Fitzpatrick SG, Hirsch SA, Gordon SC. The malignant transformation of oral lichen planus and oral lichenoid lesions: a systematic review. J Am Dent Assoc. 2014;145(1): 45–56. doi: 10.14219/jada.2013.10.
18. Довжанский СИ, Слесаренко НА. Красный плоский лишай. Саратов: Издательство СГУ; 1990. 176 с.
19. Петрова ЛВ. Особенности клинического течения красного плоского лишая слизистой оболочки полости рта. Российский журнал кожных и венерических болезней. 2002;(3): 28–31.
20. DeRossi SS, Ciarrocca KN. Lichen planus, lichenoid drug reactions, and lichenoid mucositis. Dent Clin North Am. 2005;49(1): 77–89, viii. doi: 10.1016/j.cden.2004.08.004.
21. Григорьев СС, Жовтяк ПБ, Летаева ОВ. Красный плоский лишай слизистой оболочки полости рта. Обзор литературы. Уральский медицинский журнал. 2014;(5): 8–15.
22. Михеев ГН, Красносельских ТВ, Ястребов ВВ, Григорян АЭ. Редкая форма поражения ладоней и подошв при красном плоском лишае. Вестник дерматологии и венерологии. 2014;(6): 136–43. doi: 10.25208/0042-46092014-0-6-136-143.
Читайте также:


