А суставы болят при кори





Человек, никогда не болевший корью и не сделавший прививку против неё, остаётся в группе риска заражения на протяжении всей своей жизни, и данная болезнь может настигнуть его в любое время. У взрослого человека данное заболевание может проходить очень тяжело, с осложнениями.
Болезнь корь
Это вирусное инфекционное заболевание. Корь – одно из наиболее заразных инфекционных заболеваний, известных человеку. Инфекция передается только воздушно-капельным путем, причем очень быстро, преодолевая расстояние в десятки метров вместе с потоком воздуха, например, по лестничным пролетам.
Различают два типа кори, каждый из которых вызывается другим вирусом. ИММУНИТЕТ К ОДНОМУ ИЗ НИХ НЕ ГАРАНТИРУЕТ ЗАЩИТУ ОТ ДРУГОГО. Несмотря на то, что в обоих случаях возникает сыпь и повышение температуры, данные заболевания сильно отличаются.
Два типа кори
Группы людей с наибольшим риском заболеть корью
– дети в возрасте до 1 года;
– люди с ослабленной иммунной системой.
Признаки кори
Инкубационный период, бессимптомный – от 1 до 3 недель.
Фаза возникновения красной коревой сыпи возникает на 2-4 сутки от появления первых проявлений заболевания.
ПРИВИТЫЕ ЛЮДИ МОГУТ ПЕРЕБОЛЕТЬ БЕЗ ПЯТЕН И СЫПИ!
Признаки красной коревой сыпи
– появляется на лице, постепенно распространяясь сверху вниз;
– мелкие красные возвышающиеся точки, постепенно сливаются между собой, кожа выглядит равномерно красной;
– с 4 суток сыпь буреет, начинает шелушиться;
– до 10 дней сохраняется пигментация;
– абсолютный признак кори – появление на внутренней поверхности щек серовато-белых точек (пятна Бельского-Филатова-Коплика).
Основы лечения кори
– изоляция больного человека от здоровых на 4 дня до появления сыпи и на 4 дня после возникновения последних высыпаний;
– предоставить глазам отдых, при имеющейся рези в глазах и светобоязни: затемнить комнату больного темными шторами, жалюзи, выключить яркое освещение, ограничить время, проводимое перед экраном телевизора и монитора;
– при выраженной температуре необходимо принять жаропонижающие средства;
– устранить дефицит витаминов А и С;
Специфического лечения кори не существует.
Специальный препарат – иммуноглобулин – вводят людям из группы риска после вероятного заражения корью.
Стоит обратиться к врачу если:
– температура сохраняется более 4 дней от начала заболевания;
– возврат симптомов через 10 дней;
– сильные головные боли или болезненность шеи;
– усилился кашель, одышка;
– возраст ребенка до 2 лет;
– имеется иммунодефицитное состояние.
Осложнения кори
Осложнения возникают примерно у трети заболевших, особенно часто у малышей в возрасте до 5 лет, и у взрослого человека после 20 лет. У каждого пятого возникают осложнения: отиты, ларингиты, синуситы, трахеобронхиты. Реже возникают энцефалиты, менингиты, интерстициальные пневмонии, гепатиты.
Корь при беременности повышает риск преждевременных родов, вероятность спонтанных абортов, низкой массы тела новорожденного, поражения его нервной системы с развитием слепоты и глухоты.
Заболевание корью и сердце
В разгар проявлений симптомов кори со стороны сердечно-сосудистой системы может возникнуть тахикардия, признаки сердечной недостаточности, особенно если у больного уже существует заболевание сердца. От кори, особенно осложненной интерстициальной пневмонией, может развиться острый интерстициальный миокардит. В этом случае не откладывая необходимо провести полноценное лечение, чтобы не остались стойкие нарушения ритма и проводимости, сердечная недостаточность.
Заболевание корью и суставы
Корь может спровоцировать впервые развитие артрита примерно в 2 – 3% случаев, причем этот показатель возрастает с повышением возраста пациента. Как и любое другое вирусное заболевание, корь ухудшает течение имеющихся хронических заболеваний суставов и системных заболеваний соединительной ткани. Такому пациенту требуется дополнительно проконсультироваться у ревматолога.
Профилактика кори
Самым важным, правильным и надежным способом защиты от этого заболевания является вакцинация. Для определения наличия иммунитета к кори можно провести лабораторный тест на титр антител в крови.
Как и при других инфекционных заболеваниях, распространяющихся воздушно-капельным путем, больному необходимо носить маску при чихании и кашле, пользоваться индивидуальной посудой, соблюдать правила личной гигиены.
В 2018 году корью в Европе заболели 41 тысяча человек, 37 человек из которых умерли
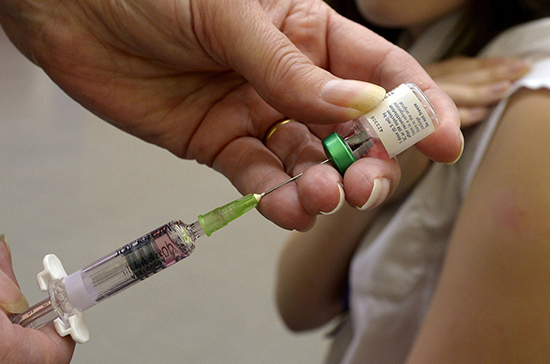
Фото: PA Images\TASS
По данным Всемирной организации здравоохранения, корь относится к самым опасным инфекционным заболеваниям, которые распространены в мире. Вирус ежегодно во всём мире уносит жизни 165 тысяч человек. В основном он поражает детей до пяти лет. Симптомы заболевания начинают проявляться через одну-две недели после заражения. Температура подскакивает до 40 градусов, больной не может смотреть на свет, появляется насморк и сухой кашель, пятна на слизистой рта, а на коже через три-четыре дня после первых признаков болезни высыпают пятна. Через четыре-пять дней после появления сыпи температура приходит в норму, а высыпания бледнеют и шелушатся.
Онищенко рассказал, как защитить россиян от кори
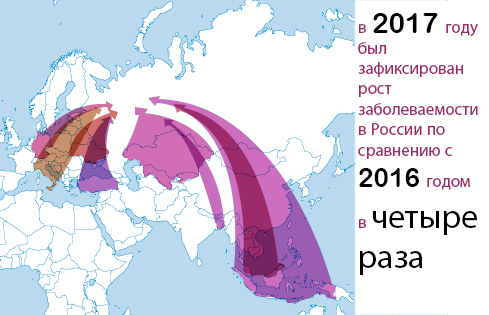
Парламентарий подчеркнул, что в России высокий уровень популяционного иммунитета, но заносы болезни из Европы участились. Корь привозят из Турции, Украины, Италии, Германии, Латвии, Малайзии, Индонезии, Бангладеш, Таиланда, Таджикистана, Кыргызстана и Узбекистана. Уже в 2017 году был зафиксирован рост заболеваемости в России по сравнению с 2016 годом в четыре раза. Медики утверждают, что главная причина болезни в том, что люди не делают прививки детям и не прививаются сами.
Геннадий Онищенко настоятельно советует родителям вакцинировать детей, особенно самых маленьких. В противном же случае катастрофы не избежать. Так, недавно в Чите переболела корью семья, в которой 17 детей и уже есть внуки. Все они не делали прививки из-за религиозных убеждений. В августе в Уфе от кори скончался годовалый ребёнок, которого не успели вакцинировать.
Если даже привитый ребёнок заразится корью, болезнь пройдёт в мягкой форме, без высокой температуры и сильной сыпи. После вакцинации иммунитет к кори вырабатывается у 90 процентов детей, а после ревакцинации — у 100 процентов.
Вероятность заболеть корью при контакте с больным человеком — сто процентов. Поэтому врачи советуют в обязательном порядке делать прививку от кори за две недели перед поездкой в Европу. Кроме плановой вакцинации, есть ещё и экстренная, когда вакцину вводят тем, что контактировал с больным — не позднее чем через шесть дней после возможного заражения.
Только в России за последние полгода недугом заразились 1396 человек, в Европе же заболеваемость за 10 лет и вовсе стала рекордной.
В 2014 году в России введена плановая вакцинация всех взрослых от кори. Бесплатная прививка положена людям до 35 лет, а для россиян с 36 лет она стоит от 350 до 600 рублей. Взрослым проводят двукратную вакцинацию в плечо с шестимесячным интервалом. После прививки может незначительно повыситься температура, появиться насморк и кашель, боли в суставах.
Прививку от кори нельзя делать людям, у которых есть аллергия на антибиотики, а также куриные и перепелиные яйца, так как вакцина вырабатывается из яиц. Запрещено прививаться беременным и кормящим женщинам. Однако тем, кто планирует беременность, врачи советуют заранее позаботиться о здоровье.
Снял с себя клеща — сохрани его
Краснуха — ею болеют дети трёх-семи лет. Симптомы — красная сыпь, повышение температуры, боль в мышцах и суставах, головная боль и снижение аппетита. У взрослых болезнь протекает очень тяжело, и особенно опасна для беременных, так как может вызывать пороки плода.
Эпидемический паротит (свинка) — заболевание, которым болеют дети трёх-шести лет, начинается как простуда — с озноба и повышения температуры. Затем воспаляются околоушные, подчелюстные и слюнные железы. У мужчин свинка может спровоцировать воспаление половых органов, которое чревато бесплодием.
Корь — это вирусное заболевание, при котором происходит интоксикация организма, лихорадка, поражение конъюнктивы и сыпь. Если человек переболел корью в детстве, вероятность повторного заболевания крайне мала.
С прививкой — как с ремнем и подушкой безопасности
— Сергей Александрович, корь зафиксирована во Владимирской области. А есть ли данные, какая ситуация сейчас по Москве?

— Трудно сказать именно про Москву. Роспотребнадзор и Европейское бюро ВОЗ публикуют данные по России в целом; по состоянию на август 2018 года было почти две с половиной тысячи официально зарегистрированных случаев болезни и трое погибших от кори. Насколько я могу судить по новостным лентам и общению в интернет-сообществах с коллегами, основной удар кори в 2018 году пришелся на Москву. Сравнение эпидситуаций в России, Украине и Европе можно посмотреть, например, тут.
— Есть ли те, кто привит, но все равно заболел?
— К сожалению, да. Эффективность защиты против кори после одной дозы вакцины составляет 93%, после двух — 97%, это очень хороший показатель, и все же не 100%. Привитые, как правило, болеют гораздо легче и крайне редко страдают от осложнений болезни. Вакцинация является самым эффективным средством профилактики кори из имеющихся в нашем распоряжении. Здесь, как с ремнем и подушкой безопасности в автомобиле: в случае ДТП они резко повышают шансы выжить, и все же не до 100%.
— Какие осложнения могут быть от прививки?
— У подавляющего большинства привитых людей не будет никаких негативных реакций, или будут очень незначительные немедленные (недомогание, покраснение и болезненность в месте введения вакцины, легкая лихорадка — в первые 1-3 дня от введения) или отсроченные (подъем температуры, небольшая кореподобная сыпь, боли в суставах — через 1-3 недели после введения) нежелательные реакции.
Осложнения вакцинации крайне редки, но могут возникать: фебрильные судороги (у 4 на 10 000 привитых), идиопатическая тромбоцитопеническая пурпура (1 случай на 40 000 привитых) или даже жизнеугрожающие анафилактические реакции (1 случай на миллион привитых). Многих людей пугают эти цифры, но здесь следует упомянуть, что летальность от кори составляет в среднем 1 случай на 1000 заболевших (что подтверждается российской статистикой за 2018 год, см. выше), а в некоторых популяциях детей может достигать 30-50%.
— Как вообще проходит болезнь?
— Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек (пятна Бельского — Филатова — Коплика). Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония.
Существует немалое количество исторических свидетельств о высокой летальности от кори у детей в Российской империи (в довакцинную эпоху), например этот доклад Общества детских врачей от 1901 года или учебник первого российского педиатра Нила Федоровича Филатова упоминают о довольно высокой смертности от кори (это при том, что в то время корь еще не умели отличать от краснухи, детской розеолы и некоторых других похожих экзантемных заболеваний, а значит, рассчитывали процент смертности от общего количества кореподобных заболеваний).
— Если и дальше все больше будет непривитых детей — может ли в стране начаться глобальная эпидемия кори?
— Безусловно, нам грозит то же, что происходит сейчас на Украине: десятки тысяч заболевших в год, десятки погибших в год, переполненные инфекционные стационары и невозможность локализовать вспышку уже несколько лет подряд.
Получите недостающую дозу
— Как следует готовиться к прививке (сдавать анализы, не болеть ничем минимум 2 недели и т.д.)?
— Никак. Просто прийти со здоровым или почти здоровым ребенком (или взрослым, соответственно) и ввести ее.
Нигде в мире нет никаких особых требований для подготовки к вакцинации. Никто не сдает анализы перед прививкой, во многих развитых странах ребенка перед прививкой даже не осматривает врач, а вакцину вводит медсестра или провизор в аптеке. Доказано, что вакцинация легко больных детей также вполне безопасна. Я переводил, например, вот такую памятку американского CDC.
Поэтому на данный момент перечень противопоказаний к вакцинации очень сужен, в нем остались только те заболевания, при которых риск от вакцинации превышает риск от дикой инфекции.
Я настоятельно рекомендую всем людям старше 1 года и не вакцинированным дважды против кори — получить недостающую одну или две дозы (с минимальным интервалом в 6 месяцев) как можно скорее, как для защиты своего здоровья и здоровья своей семьи, так и для создания коллективного иммунитета и предотвращения распространения эпидемии кори на территорию России.
Лекарства, которые назначают для лечения:
Корь - это широко распространенное острое инфекционное заболевание, встречающееся главным образом у детей и характеризующееся повышением температуры, катаральным воспалением слизистых оболочек носа, глаз и горла и появлением на коже пятнистой сыпи.
Общие сведения
Корь является одной из самых заразных болезней, известных на сегодняшний день. Для этой инфекции характерна почти 100% восприимчивость - то есть если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью - вероятность заболеть чрезвычайно высока. Вот почему так важно строгое соблюдение сроков вакцинации и проведение противоэпидемических мероприятий в очаге инфекции.
Причины кори
Путь передачи инфекции воздушно-капельный. Вирус выделяется во внешнюю среду с капельками слюны при разговоре, во время кашля, чихания. Несмотря на нестойкость к воздействию внешней среды известны случаи распространения вируса с током воздуха по вентиляционной системе здания. Источник инфекции - больной корью, который заразен для окружающих с последних 2 дней инкубационного периода до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. После перенесенного заболевания у выздоровевших сохраняется пожизненный иммунитет. Дети, родившиеся от перенесших корь матерей, остаются невосприимчивыми к болезни до 3 месяцев, так как в течение этого периода в их крови сохраняются защитные материнские антитела. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
Симптомы
Инкубационный период, т.е. время от заражения до появления первых симптомов, длится от 7 до 14 дней. Важно помнить, что болезнь начинается не с появления сыпи, а с симптомов простуды: температура 38-40 градусов, резкая слабость, отсутствие аппетита, сухой кашель, насморк. Позже появляется конъюнктивит (воспаление слизистой оболочки глаза). Примерно через 24 дня после первых симптомов болезни на слизистой оболочке щек (напротив коренных зубов) возникают мелкие беловатые высыпания. На 3-5 день болезни появляется сыпь в виде ярких пятен, которые имеют тенденцию сливаться между собой. Сначала она обнаруживается за ушами и на лбу, затем быстро распространяется ниже на лицо, шею, тело и конечности. Мелкие розовые пятна сыпи быстро увеличиваются в размерах, приобретают неправильную форму, иногда сливаются. В период максимального высыпания, через 2-3 дня после появления сыпи, температура снова может подниматься до 40.5°. Сыпь держится 4-7 дней. На месте пятен остаются очаги коричневой пигментации, через 2 недели кожа становится чистой.
Осложнения кори
Осложнения развиваются чаще у детей в возрасте до пяти лет или у взрослых старше 20 лет. Наиболее распространенными являются воспаление среднего уха (отит), слепота, бронхопневмония, воспаление шейных лимфоузлов, ларингит, энцефалит. К сожалению, осложнения кори не так уж редки, поэтому лечение заболевания должно проводиться под медицинским контролем участковый врач посещает пациента раз в несколько дней.
Что можете сделать вы
При малейшем подозрении на развитие кори следует незамедлительно обратиться к врачу. Это важно не только для скорейшей постановки диагноза и начала лечения, но и для принятия противоэпидемических мер в коллективе, который посещал заболевший.
Что может сделать врач при кори
В типичных случаях диагностика кори не вызывает затруднений. Участковый врач ставит диагноз на дому по клинической картине заболевания и назначает лечение. Иногда могут потребоваться серологические методы исследования (выявление антител к вирусу кори в сыворотки крови больного).
Лечение неосложнённой кори симптоматическое, включает постельный режим, обильное питье, жаропонижающие, средства от насморка и боли в горле, отхаркивающие препараты, витамины. В случае развития осложнений кори дальнейшее лечение проводят в стационаре.
Профилактика
Надежным и эффективным методом профилактики кори является вакцинация. Прививка от кори это, по своей сути, искусственное инфицирование вирусом, но очень ослабленным, в результате которого организм вырабатывает защитный иммунитет. У некоторых детей с 6 по 20 день после прививки могут отмечаться слабые реакции в виде повышения температуры, а иногда появления конъюнктивита и необильной сыпи. Эти симптомы сохраняются 2-3 дня, после чего все благополучно проходит. Не пугайтесь, это вполне возможно и не опасно. Однако на всякий случай, при возникновении каких-либо осложнений после прививок обязательно обращайтесь к врачу. Первую вакцинацию проводят детям в возрасте 12 месяцев, вторую - в возрасте 6 лет. Вакцинация против кори может проводится моновакцинами или тривакциной (корь, краснуха и эпидемический паротит). Эффективность противокоревой вакцины одинакова, независимо от того, какая вакцина применяется. Прививка обеспечивает стойкий защитный эффект в течение 15 лет. Живые вакцины не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным.
При выявлении кори проводят профилактические мероприятия в очаге инфекции т.е. в том коллективе, где находился ребенок. Детям до 3 лет, беременным женщинам, больным туберкулезом и лицам с ослабленной иммунной системой обычно вводят противокоревой иммуноглобулин (пассивная иммунизация) в первые 5 дней после контакта с больным. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат срочной вакцинации. Вакцина может обеспечить защитный эффект при использовании ее до контакта или в течение 2 суток после контакта с больным корью. На детей, которые контактировали с заболевшим, не были привиты и не болели корью, налагают карантин. Первые семь дней после одноразового контакта позволяется посещать детский коллектив. Потом, до 17 дня после контакта включительно (а для детей, которые с целью профилактики получили иммуноглобулин, - до 21 дня) таких детей изолируют. В очаге инфекции ежедневно проводят профилактический осмотр и термометрию детей, которые находились в контакте с тем, кто заболел. Всех обнаруженных больных корью срочно изолируют.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.




В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению. При выявлении краснухи осуществляется искусственное прерывание беременности
Наиболее грозным осложнением краснухи является краснушный (наподобие коревого) энцефалит (воспаление мозга), его частота составляет 1:5000-1:6000 случаев
Вакцина против краснухи на основе живого аттенюированного штамма используется на протяжении более чем 40 лет. Единственная доза обеспечивает более 95% длительного иммунитета
В России, начавшей массовую вакцинацию против краснухи только в 2002–2003 гг., достигнуты большие успехи: в 2012 г. заболеваемость упала до 0,67 на 100 тыс. Среди больных краснухой преобладали непривитые лица и лица с неизвестным прививочным анамнезом (их доля составила 87,4% в 2011 г. и 90,7% в 2012 г.)

Общие сведения
Краснуха — это заразная и, как правило, протекающая в легкой форме инфекция. Вирус краснухи передается воздушно-капельным путем при чихании или кашле инфицированного человека. Человек является единственным известным носителем вируса краснухи. У детей болезнь протекает, как правило, легко, но у беременных женщин она может приводить к серьезным последствиям, вызывая гибель плода или врожденные пороки развития, известные как синдром врожденной краснухи (СВК), иначе называемый как синдром (триада) Грегга, включающий в себя поражения сердечно-сосудистой системы, глаз и слухового аппарата. Поскольку первичная материнская инфекция проходит незамеченной в 50 процентах случаев, по оценкам, в мире ежегодно рождается 110 000 детей с СВК!
Вероятность заболеть
Краснуха чаще всего поражает детей и молодых людей, но могут заболеть и взрослые. Если инфицирование женщины вирусом краснухи происходит в начале ее беременности, вероятность того, что она передаст вирус плоду, составляет 90%. Кроме того, дети с СВК могут выделять вирус в течение года или более после рождения.
Симптомы и характер протекания заболевания
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, незначительно повышенную температуру ( 0 C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Увеличенные лимфатические узлы за ушами, на затылке и на шее являются наиболее характерным клиническим признаком. У взрослых краснуха протекает гораздо тяжелее, чем у детей – с повышением температуры, недомоганием, интоксикацией организма, поражением глаз и ломотой в теле. У инфицированных взрослых людей, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней. После инфицирования вирус распространяется в организме человека в течение 5-7 дней. Симптомы обычно появляются через 2-3 недели. Наиболее инфекционный период наступает обычно через 1-5 дней после появления сыпи.
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В случае многих из таких нарушений требуются дорогостоящая терапия, хирургические операции и другие весьма затратные виды медицинской помощи и социальной и физической реабилитации.
Кроме всего прочего болезнь может вызвать осложнения, в виде поражения мелких суставов рук, а в особо тяжелых случаях - поражение головного мозга (энцефалит). Наиболее грозным осложнением является краснушный (наподобие коревого) энцефалит (воспаление мозга), его частота составляет 1:5000-1:6000 случаев.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению. При выявлении краснухи всегда осуществляется искусственное прерывание беременности.
Смертность
Особенности лечения
Специфического лечения против краснухи не существует. Для симптоматической терапии используются препараты парацетамола.
После перенесенного заболевания развивается пожизненный иммунитет, однако его напряженность с возрастом и под воздействием различных обстоятельств, может падать. Таким образом, перенесенное в детстве заболевание краснухой не может служить 100% гарантией от повторного заболевания.
Эффективность вакцинации
Как и любую другую болезнь, краснуху легче предотвратить, чем лечить. К основным методам профилактики этого недуга относят вакцинацию. Вакцина против краснухи на основе живого аттенуированного штамма используется на протяжении более чем 40 лет. Единственная доза обеспечивает более 95% длительного иммунитета.
В довакцинальный период до 4 детей на 1000 случаев появлялись на свет с синдромом врождённой краснухи (СВК). Благодаря крупномасштабной вакцинации против краснухи, проведенной на протяжении последнего десятилетия, краснуха и СВК во многих развитых и в некоторых развивающихся странах практически ликвидированы. В Американском регионе ВОЗ с 2009 года нет эндемических (передаваемых естественным путем) случаев инфицирования краснухой.
В России, начавшей массовую вакцинацию только в 2002–2003 гг., достигнуты большие успехи: в 2012 г. заболеваемость упала до 0,67 на 100 тыс. Среди больных краснухой преобладали непривитые лица и лица с неизвестным прививочным анамнезом (их доля составила 87,4% в 2011 г. и 90,7% в 2012 г.), так что сложились условия для внедрения программы элиминации краснухи и предотвращения синдрома врожденной краснухи (СВК).

Диаграмма - заболеваемость краснухой
Вакцины
Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на краснуху), либо, чаще всего, комбинированную с другими вакцинами – такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ). Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Последние эпидемии
Последняя эпидемия краснухи в США, зарегистрированная в 60-х годах ХХ века (после чего в 1968 г. была введена плановая вакцинация детей против краснухи), привела к заболеванию 12.5 миллионов человек, более 2 000 случаев энцефалита, более 11 250 абортов, которые пришлось сделать, более 20 000 случаев СВК, более 11 000 случаев глухоты, 3 580 случаев потери зрения и 1 800 случаев умственной отсталости.
Самые высокие показатели СВК наблюдаются в Африканском регионе ВОЗ и регионе ВОЗ для стран Юго-Восточной Азии, где отмечается самый низкий уровень охвата вакцинацией.
Исторические сведения и интересные факты
Впервые краснуха была описана в 1740 г. немецким терапевтом Ф. Хофманом. Лет 150 назад ее считали легкой корью. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтёров фильтратом отделяемого носоглотки. Возбудитель краснухи выделен в 1961 г. несколькими учеными почти одновременно - П. Д. Паркманом, Т. X. Уэллером и Ф. А. Невой. В 1941 г. австрийский исследователь Н. Грегг описал различные аномалии плода в связи с его внутриутробным заражением вирусом краснухи во время болезни беременной матери.
Прививка "в комплекте". Вакцинация от кори, краснухи и паротита
Сусанна Харит
Педиатр, руководитель отдела иммунопрофилактики НИИ детских инфекций МЗ РФ, главный внештатный специалист по вакцинопрофилактике детей Комитета здравоохранения Санкт-Петербурга, д.м.н.
Корь – острое вирусное заболевание, передающееся воздушно-капельным путем (при разговоре, кашле и чихании). Характеризуется высокой температурой тела (39,0 градусов С и выше), общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивитом) и сыпью.
Вирус кори легко распространяется на большие расстояния – в соседние комнаты, через коридоры, систему вентиляции. Заражается 95-96% детей, находившихся в контакте с больными. В первые 3-6 дней заболевание выглядит как ОРВИ, но уже в этот период можно увидеть характерные для кори высыпания на слизистой оболочке щек в виде белых точек. С течением времени, в отличие от ОРВИ, температура вновь повышается и постепенно, поэтапно появляется сыпь на коже (ею покрывается лицо, шея, верхняя, а затем нижняя часть туловища, в том числе руки и ноги), спускаясь сверху вниз в течение 4-7 дней. Исчезают высыпания также постепенно (в течение 3-4 дней), оставляя на местах своего появления пигментацию, которая тоже проходит через несколько дней. Дети до года болеют корью редко, так как их охраняют антитела – защитные белки, выработанные матерью после перенесенной ею болезни или прививки. К 9-12 мес. первого года жизни материнские антитела исчезают из крови малыша, и он остается беззащитным перед этой болезнью. Если заболевает маленький ребенок, особенно ослабленный предшествующими заболеваниями или имеющий врожденную патологию, возможен смертельный исход. Смерть регистрируется у 1 из 2000-3000 заболевших детей до 3 лет (в развивающихся странах этот показатель составляет 3-10% заболевших детей). Очень тяжело это заболевание протекает у взрослых людей.
Корь опасна своими осложнениями: такими как отит (воспаление уха; наблюдается у 1 из 20 заболевших), воспаление легких (у 1 из 25 заболевших), поражение крови (тромбоцитопения – сниженное количество тромбоцитов, что опасно кровотечениями; наблюдается у 1 из 3000 заболевших), судороги, развивающиеся на фоне высокой температуры тела (у 1 из 200 заболевших), а также - воспаление головного мозга энцефалит; у 1 из 1000 заболевших).
Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Краснуха - острая вирусная инфекция, передающаяся воздушно-капельным путем. У детей, как правило, протекает легко или в виде заболевания средней тяжести. Заболевают обычно через 11-21 (редко 23 дня) после контакта с больным человеком. Первые 1-5 дней болезни характеризуются подъемом температуры до 38 градусов С, недомоганием, головной болью, увеличением лимфатических узлов, особенно на затылке, за ушами, иногда - коньюнктивитом. На коже появляется мелкопятнистая сыпь, которая располагается в основном на боковых поверхностях туловища и конечностей, и сохраняется до 5 дней. В целом длительность заболевания составляет 1-2 недели. Осложнения бывают очень редко, но возможно развитие энцефалита (воспаления мозга) у 1 из 1000 заболевших.
Наиболее опасна краснуха для беременных, т.к. этот вирус способен поражать все ткани плода. Если женщина заболевает краснухой в первую половину беременности, особенно в первые 3 месяца, то в результате может случиться выкидыш, или родится мертвый ребенок. Возможно также появление на свет малыша с синдромом врожденной краснухи (СВС), включающим в себя триаду пороков развития: - врожденный порок сердца, слепоту (катаракту) и глухоту. Кроме того, для СВС характерно поражение мозга, вплоть до умственной отсталости, а также поражение печени, селезенки, тромбоцитов и другие врожденные нарушения.
Женщина может переболеть краснухой незаметно: при нормальном самочувствии на 1-2 дня появляется незначительная сыпь, на которую иногда не обращают внимания. А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование (кровь дважды обследуют на содержание противокраснушных антител, и, если их количество существенно увеличивается, что свидетельствует о перенесенной краснухе, на ранних сроках встает вопрос о прерывании беременности, так как велика угроза рождения ребенка с уродствами).
Не защищено от краснухи 11-30% женщин детородного возраста.
Если девушка или молодая женщина не болела краснухой и не привита, то, перед тем, как планировать беременность ей самой нужно подумать о соответствующей прививке Вакцинация защищает практически в 100%, иммунитет после однократной прививки сохраняется в среднем 15-20 лет, потом иммунизацию можно повторить.
Необходимо помнить, что после введения краснушной вакцины не рекомендуется беременеть в течение 3-х месяцев. Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности.
Заболевание начинается с невысокой температуры, недомогания, а через 1-3 дня увеличиваются одна или обе слюнные околоушные железы, больно жевать и глотать.
При осмотре слизистой щек виден воспаленный сосочек выводного протока слюнной железы на стороне поражения. Кроме слюнных желез, примерно в 4% случаев, вирус эпидемического паротита может вызвать воспаление поджелудочной железы (панкреатит), а также оболочек головного мозга (менингит) у 1 из 200-5000 заболевших, очень редко (1 на 10 000 случаев) в процесс вовлекается ткань головного мозга, тогда развивается менингоэнцефалит (воспаление оболочек и вещества головного мозга).
Эпидемический паротит опасен осложнениями. У 20-30 % заболевших мальчиков- подростков и мужчин воспаляются яички (орхит), у девушек и женщин в 5% вирус эпидемического паротита поражает яичники (оофорит). Оба эти процесса могут послужить причиной бесплодия. Возможны смертельные исходы 1:10 000 заболевших.
Все три инфекции (корь, краснуха, эпидемический паротит) вызываются вирусами и не имеют специфической противовирусной терапии. То есть, нет препаратов, которые бы предупреждали тяжелое течение болезни и осложнения. Поэтому основным средством предупреждения этих инфекций является иммунизация.
Вакцинацию против кори и эпидемического паротита в рамках национального календаря прививок проводят отечественными вакцинами, а вакцинацию против краснухи – индийским препаратом, который закупает государство. Дети обеспечиваются им бесплатно. Также бесплатно для профилактики кори и паротита используют отечественные монопрепараты и дивакцину, защищающую от двух этих вирусов одновременно.
Прививки против краснухи, кори и паротита проводят согласно календарю прививок, когда ребенку исполняется 1 год и 6 лет. Если ребенок не был привит против краснухи вовремя, вакцинацию ему проводят в подростковом возрасте, в 13 лет.
Таким образом, ребенок при одномоментной иммунизации против кори, паротита и краснухи бесплатными вакцинами получает два укола (дивакцина и краснушная отдельно). В качестве альтернативы (также бесплатно) могут быть использованы импотные ассоциированные вакцины, содержащие все три вируса в одной дозе.
Все упомянутые препараты (и отечественные, и зарубежные) созданы на основе ослабленных (аттенуированных) вирусов, которые, не вызывая заболевания, способны создать стойкий иммунитет против инфекции.
Отечественная коревая вакцина (Л-16) содержит живой ослабленный вирус кори и выпускается как в виде монопрепарата, так и в виде ассоциированной (от лат. associo присоединять) дивакцины - препарата, содержащего ослабленные вирусы кори и паротита. В нашей стране разрешены к применению противокоревые вакцины иностранных фирм – РУВАКС (вакцина против кори), а также ассоциированные тройные вакцины – против кори, краснухи, эпидемического паротита: ММР-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ КРАСНУШНАЯ ВАКЦИНА.
Для профилактики эпидемического паротита применяют отечественные вакцины: живую, сухую, паротитную аттенуированную (Л-3) или ассоциированную дивакцину (корь-паротит), а также зарубежные ассоциированные тривакцины: MMR-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ, КРАСНУШНАЯ ВАКЦИНА.
Российской вакцины против краснухи в настоящее время не выпускают. А для вакцинации против этого вируса в рамках национального календаря прививок (для детей 1 года, 6 лет и подростков 13 лет), помимо уже упомянутых индийского препарата, а также MMRII, ПРИОРИКСА и АССОЦИИРОВАННОЙ ПАРОТИТНО-КОРЕВОЙ КРАСНУШНОЙ ВАКЦИНЫ, зарегистрированы моновакцины РУДИВАКС и ЭРВЕВАКС.
Перечисленные вакцины выпускаются в сухом виде, и перед применением их требуется растворить. Растворитель всегда прилагается в другой ампуле (флаконе). Разведенный препарат хранению не подлежит и должен сразу использоваться, так как под воздействием тепла и света вакцина теряет способность взывать формирование иммунитета.
Метод введения вакцин – подкожный, место введения – подлопаточная область или дельтовидная мышца плеча.
Моновакцины, дивакцину или ассоциированные вакцины против кори, краснухи и паротита можно вводить одномоментно с любыми другими вакцинами, за исключением БЦЖ. Иммуноглобулин[1] и другие препараты крови человека должны вводиться не ранее, чем через 2 недели после прививки, а если по каким-либо причинам ребенку переливались препараты крови, то вакцинацию можно проводить не ранее, чем через 3 месяца после их применения.
Ни ассоциированные, ни моновакцины не вызывают поствакцинальных реакций[2] у большинства детей.
У 10% привитых возможна местная нормальная (обычная) вакцинальная реакция в первые 1-2 дня в виде красноты, небольшого отека тканей в месте введения препарата. Отек сохраняется в течение 1-2 дней, проходит самостоятельно.
Что касается общих нормальных вакцинальных реакций, то при использовании коревой вакцины они могут появиться у 10-15% детей, начиная с 4-5 по 13-14 дни после прививки. Возможны повышение температуры (с 8 по 11 дни, иногда даже до +39,0 градусов С и выше), насморк, покашливание. После паротитной прививки общие нормальные вакцинальные реакции бывают редко и проявляются в виде повышения температуры тела, покраснения зева, насморка. В редких случаях отмечается кратковременное (в течение 1-3 дней) увеличение околоушных слюнных желез (с одной или двух сторон). Эти симптомы могут возникнуть с 5 до 14 дня после прививки, увеличение околоушных желез может проявиться и на 21 день после иммунизации.
При использовании краснушной вакцины подобные реакции возможны у 4-15% привитых с 4-5-го по 14 день после прививки. Возможно появление насморка, покашливание, повышение температуры тела. Редко встречаются краснухоподобная сыпь, увеличение лимфоузлов.
В старшем возрасте или у взрослых после прививки могут возникнуть боли в суставах. При использовании ассоциированных вакцин возможно сочетание всех симптомов в те же сроки, что и при моновакцинации.
Если выше перечисленные или подобные им симптомы начались в первые 4-5 дней после прививки, а также сохраняются или появились после 15 дня, это не имеет отношения к прививке и означает, что ребенок чем-то заболел. Чаще всего, это острая инфекция верхних дыхательных путей. Обязательно нужно вызвать врача, чтобы уточнить характер заболевания и назначить лечение (например, жаропонижающие средства, сосудосуживающие капели в нос, при необходимости - антибактериальные лекарства и т.п.).
Аллергические реакции. Возникают, как правило, на дополнительные вещества, входящие в вакцину. Все противовирусные вакцины содержат небольшое количество антибиотика, а также остаточное количество белка тех сред, на которых выращивали вирус вакцины. Зарубежные вакцины против кори и паротита содержат небольшую долю куриного белка, в отечественных препаратах имеется белок перепелиный. В этом – преимущество российских препаратов, поскольку аллергия на перепелиное яйцо в настоящее время встречается реже, чем на куриное.
Местные аллергические реакции возникают в первые 1-2 дня после прививки. В области инъекции появляется отек и краснота более 8 см в диаметре. Для лечения необходимо использовать гормональные мази и иази улучшающие кровообращение (например, троксевазиновую). При очень больших отеках внутрь назначают противоаллергические препараты.
В единичных случаях могут отмечаться общие аллергические реакции в виде сыпи, крапивницы, отека Квинке[3]. При лечении общих аллергических осложнений используют противоаллергические препараты, принимая их внутрь или в виде внутримышечных инъекций.
Читайте также:



