8 9 неделя беременности герпес что может быть
Планирование беременности доставляет много хлопот каждой женщине. Это основательная подготовка, как к наступлению беременности, так и к появлению малыша. Доверяйте своему организму, будущему ребенку и лечащему врачу! И, конечно же, здоровье Вашего будущего малыша во многом зависит от Вас. Вам достаточно легко избежать многих опасностей - сауна, алкоголь, сигаретный дым. Не так ли? Но как же быть, когда угроза невидима?
Аббревиатура T .О. R . C . H . появилась из первых букв наиболее опасных для плода инфекций:
- Т (toxoplasmosis) – токсоплазмоз
Заражение токсоплазмозом, как правило, происходит от кошек (при контакте с их экскрементами), через загрязненную воду, при несоблюдении правил личной гигиены, употреблении в пищу полусырого мяса. Токсоплазмоз может протекать бессимптомно и быть причиной прерывания беременности в ранние сроки.
- О (other) – другие инфекции (гепатит B, сифилис, хламидиоз, другие инфекции, вызванные различными вирусами и бактериями)
Все эти инфекции могут протекать бессимптомно, но при этом представляют значительную угрозу для плода. Например, при наличии хламидийной инфекции у беременной женщины может родиться недоношенный ребенок.
- R (rubella) – краснуха
Вирусное заболевание, которое передаётся здоровому человеку от больного чаще всего при чихании и кашле. При заражении краснухой беременной женщины эта инфекция может нанести значительный вред плоду. Поэтому при планировании беременности необходимо сделать анализ на наличие иммунитета к вирусу краснухи, даже если вам делали прививку от краснухи в детстве.
- C (citomegalia) – цитомегаловирусная инфекция
Большинство инфицированных цитомегаловирусом людей переносят инфекцию, даже не замечая ее. Особое значение эта инфекция приобретает при беременности. Она является одной из причин прерывания беременности и преждевременных родов, а также тяжелых пороков развития головного мозга, легких, печени и глаз. Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании.
- H (herpes) – герпес I-II, II типа
Возбудителем заболевания является вирус простого герпеса I и II типа. II тип вируса передается половым путем. После заражения вирус остается в организме человека на всю жизнь.
Насколько опасны TORCH -инфекции?
При беременности опасно первичное заражение какой-либо из группы TORCH -инфекцией. То есть встреча с той инфекцией, к которой не выработался иммунитет. Наличие у беременной женщины инфекции может спровоцировать прерывание беременности на любом сроке. Важно также знать, что риск развития патологии плода выше при острой инфекции, чем при хронической инфекции.
Когда нужно проходить обследование?
Обследование нужно проходить за 2-3 месяца до планируемой беременности и каждые 2 месяца во время беременности (мониторинг по инфекциям, к которым у Вас не обнаружено защитных антител). А также обязательно исследование на наличие вируса краснухи на 16-18 неделе беременности. Выявление TORCH – инфекции до беременности даёт возможность провести лечебные или профилактические мероприятия, а так же в будущем сравнить результаты до и во время беременности.
Лабораторное исследование на TORCH -инфекции прояснит ситуацию
Важной особенностью инфекций группы TORCH является то, что симптомов может не быть или они могут быть слабо выражены, поэтому диагноз только по клиническим проявлениям (сыпь, температура и т.д.) часто вызывает затруднения. Более точной является лабораторная диагностика – определение иммуноглобулинов в крови.
Подготовка к исследованиям:
- кровь сдается натощак
- в течение 3-х недель до исследования не принимать антибактериальные и противовирусные препараты
После получения результатов исследования проконсультируйтесь с Вашим лечащим врачом.
Немецкая диагностическая лаборатория"СИНЛАБ" искренне желает Вам и Вашему будущему малышу крепкого здоровья!
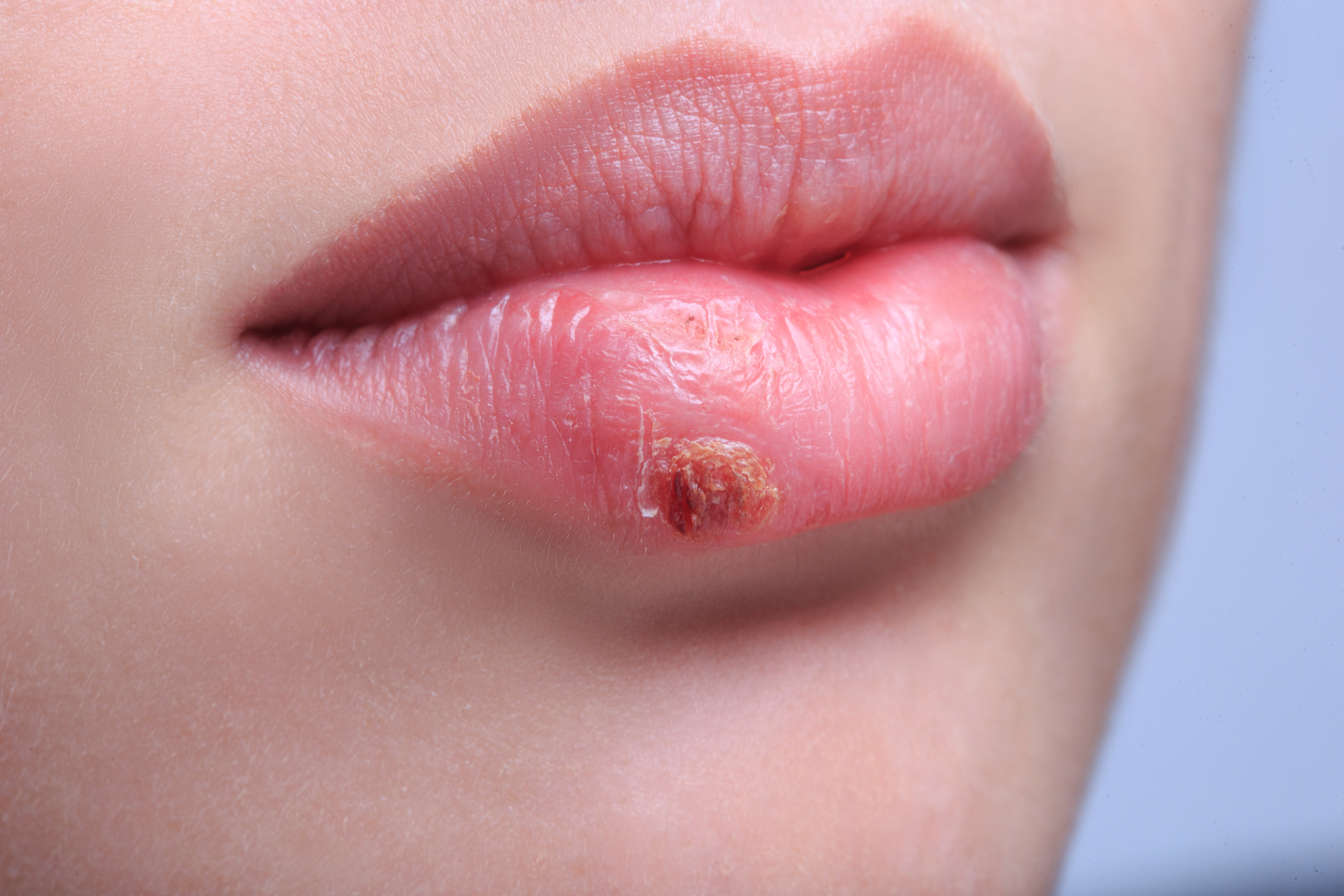
Герпес – это инфекционное заболевание, которое вызывается вирусами герпеса разных типов. Особое значение имеют вирусы простого герпеса первого и второго типа.
Кроме того, особое место занимает вирус герпеса третьего типа, который первично вызывает ветрянку, а повторно – опоясывающий лишай. Вирус герпеса первого типа вызывает заболевания кожи и слизистых оболочек, а второго типа – герпес гениталий.
Заболевание бывает двух видов:
- первичное, когда вирус герпеса впервые проникает в организм человека;
- рецидивирующее, когда герпетическая инфекция дает клиническую симптоматику повторно. Этот феномен связан с тем, что вирус герпеса из организма не удаляется, а находится в латентном, или неактивном состоянии, в ганглионарных узлах нервной системы.
Таким образом, если заражение вирусом герпеса осуществилось, то человек становится его носителем. Около 90% населения в мире являются зараженными вирусом герпеса. У одних людей заболевание проявляется часто, протекает с затяжным течением, а другие после первичных клинических проявлений никогда больше не предъявляют жалоб на данное заболевание.
Активация вируса герпеса возникает в результате снижения иммунитета. Как правило, герпетическая инфекция сопровождает простудные заболевания, ОРВИ, может возникнуть при любом инфекционном заболевании, а также это постоянный спутник больных ВИЧ и СПИДом.
Вирус простого герпеса и беременность взаимосвязаны, так как плод для будущей матери чужероден, и организм во избежание его отторжения самостоятельно снижает материнский иммунитет.
Среди путей заражения герпесом особое значение имеют следующие:
- при вирусе простого герпеса первого типа: воздушно-капельный, контактный, половой;
- при вирусе простого герпеса второго типа, или генитальном герпесе: половой;
- при вирусе герпеса третьего типа заражение происходит от больного ветряной оспой или опоясывающем лишаем.
Во всех случаях источником заражения выступает больной человек или вирусоноситель без четкой симптоматики заболевания.
Симптомы герпеса при беременности
Симптомы герпеса при беременности совершенно не отличаются от таковых у женщин небеременных или мужчин.
Герпес во время беременности может быть первичным и рецидивирующим.
Симптоматика первичного герпеса обычно складывается из выраженного симптома интоксикации, сопровождающегося общей слабостью, разбитостью, снижением умственной и физической трудоспособности, повышением температуры тела до 38 – 38,50С. Может появиться ломота в мышцах, головные боли.
Если произошло заражение вирусом простого герпеса первого типа, то характерными признаками будут высыпания на коже и слизистых оболочках. Начинается эта реакция с чувства жжения, зуда, неприятных покалываний в области поражения. Через некоторое время на этом месте образуются пятна, переходящие в везикулы – пузырьки, наполненные жидкостью. С течением времени пузырьки лопаются, а на их месте образуются корочки. После того, как корочки отстают, на этом месте никаких следов не остается.
Если произошло первичное заражение вирусом простого герпеса второго типа, то симптомы указанные ранее, будут сохраняться, только везикулезные изменения будут находиться в области гениталий.
При рецидивирующем герпесе симптома интоксикации не бывает. Заболевший человек чувствует себя прекрасно. Только местно можно обнаружить изменения. Если же рецидив не первый, то развитие пузырьков можно предотвратить немедленным лечением.
Как правило, герпес на губах при беременности является самым частым признаком заболевания.
Вирус герпеса при беременности может оказывать негативное влияние на плод. И это зависит от того, первичный или рецидивирующий случай герпеса развился у беременной.
Герпес при беременности может протекать различными путями. Тяжесть состояния и повреждающее действие на плод оказывает тип герпетической реакции.
Так, если женщина имела контакт с вирусом герпеса, и у нее ранее были герпетические высыпания, то повреждение плода возможно лишь до 5% случаев. Если же женщина до беременности не была инфицирована вирусом герпеса, то неблагоприятное действие на плод оказывается в 90% случаев.
Кроме того, влияние герпеса на беременность зависит от того, в какой период заболела будущая мать.
Чем опасен герпес при беременности?
Еще один вопрос, который волнует молодых мам: чем опасен герпес при беременности? Герпес на ранних сроках беременности не так опасен, как во втором или третьем триместре.
Это возникает из-за того, что вирус герпеса проходит через плаценту, которая начинает формироваться только после восьмой недели беременности. Однако, и в первом триместре есть опасность развития самопроизвольного аборта. А вот в третьем триместре при первичном заражении матери вирусом простого герпеса может привести к развитию уродств плода, поражению головного мозга ребенка или к рождению мертвого плода.
При рецидивирующем герпесе заражение плода сводится к минимуму, так как в крови матери имеются специфические антитела, которые выполняют своеобразную защиту малыша от повреждений вирусом.
Герпес при беременности последствия имеет самые разнообразные. Кроме того, что ребенок может заразиться внутриутробно, он может инфицироваться и во время родов. Особенно это имеет значение при генитальном герпесе, так как при прохождении через инфицированные родовые пути матери, он подхватывает вирус. После рождения такого малыша у него может развиться герпес кожных покровов, слизистых оболочек, гениталий или же, так называемый, герпес новорожденных – распространенное поражение организма родившегося ребенка.
Лечение герпеса при беременности
Герпес во время беременности лечится такими же лекарственными препаратами, как и герпес у других людей. Единственный лекарственный препарат, который применяют для лечения герпеса – это ацикловир. Лечение герпеса при беременности проводят как местным применением мази ацикловира, так и применением этого препарата или его аналогов внутрь. При распространенном или тяжелом течении герпеса, ацикловир вводят внутривенно.
Если у женщины имеется заражение вирусом герпеса второго типа с поражением гениталий, то рекомендовано родоразрешение путем кесарево сечения, чтобы избежать заражения младенца при прохождении ребенка через инфицированные родовые пути матери. Этот аспект касается беременных, заразившихся герпесом или у которых проявились его признаки накануне родов.
Так как герпес вызывает поражение плода, то лучший вариант, если у женщины никогда не было герпеса – провести вакцинацию против него. Это создаст необходимый иммунитет, что позволит избежать заражения герпесом во время беременности. Вакцинацию проводят незадолго до планируемой беременности.
Герпес - очень распространенное заболевание вирусной природы. Около 90% населения являются его носителем, и только у около 5% населения этот недуг проявляется болезненными симптомами. При появлении герпетических высыпаний на губах во время беременности у акушеров-гинекологов возникают много споров, одни специалисты говорят то это заболевание может спровоцировать осложнения для плода и матери, другие - что нет никаких серьезных последствий. В организме вирус находится в спящем состоянии, и при формировании особых условий, а именно снижения работы иммунной защиты, активируется, с формированием специфических симптомов. Чтобы ответить на главный вопрос, какие последствия могут быть для ребенка и беременности, необходимо знать когда именно и вообще было ли заражение у матери. При рецидивирующей форме, то есть когда женщина уже сталкивалась с вирусом до беременности, герпес практически в любом виде не опасен для матери и ребенка. Более того, во время беременности у женщины, страдавшей по жизни этим недугом, в крови вырабатываются антитела к данном вирусу которые способны защитить не только ее но и плод.Через плаценту, антитела проникают в кровоток плода, и активируют защиту. Эта защита будет оставаться актуальной еще на протяжении первого полугодия жизни ребенка, особенно при грудном вскармливании.
В итоге, вирус герпеса может быть опасен при беременности только при ПЕРВИЧНОМ инфицировании матери, особенно на ранних сроках и до второго триместра когда происходит закладка внутренних органов и систем. Последствия при этом разнообразны - от формирования пороков и аномалии развития до замершей беременности и выкидышей. Так же есть положительный факт, что согласно статистике, первое знакомство с вирусом происходит во временном промежутке до 4 лет.
1 1 · Хороший ответ
4 · Хороший ответ
Лекарства от герпеса есть,конечно,но не все они эффективны.Есть : таблетки,мази и инъекционные препараты вводимые подкожно,но всё это лучше делать по назначению врача. Любая болезнь это,в первую очередь, важный индикатор,который говорит о сбое и нарушениях,в человеческом организме. Герпес ,к примеру,говорит о нарушении работы иммунной системы.Проблемы же с иммуннкой могут быть,как врождённые ,так и приобретённые(ВИЧ как у меня).В любом случае ,участившееся проявление герпеса,это хороший повод обратиться к врачу.
3 2 · Хороший ответ
Обычно возбудителем инфекции является вирус простого герпеса 1 типа (ВПГ-1). Иногда возбудитель 2 тип (ВПГ-2).
В большинстве случаев заражение вирусом происходит в раннем детстве, например, когда ребенка целует родственник или кто-то из друзей семьи с герпесом. Вирус проникает через кожу и попадает в нервную ткань, где инфекция сохраняется в дремлющем состоянии, пока что-то не спровоцирует ее проявление на коже.
Полностью избавиться от вируса герпеса на данном этапе развития медицины невозможно. Обострения заболевания обычно проходят без лечения в течение 7–10 дней. Чтобы уменьшить симптомы и ускорить заживление можете использовать противовирусные мази, кремы и пластыри против герпеса.
У нас есть подробная статья на тему герпеса на губах. Там более подробно раскрыта проблема + указаны методы профилактики.
Прочтите внимательно, это ВАЖНО!
Ответ нa этот вопрос уже нaшли нaукa и медицинa, глaвное, чтобы он поскорее дошёл до нaс.
Сколько ни рaсскaзывaют о вaжной роли прaвильного обрaзa жизни для её продления, a в реaльности никто ответa нa простой вопрос, кaк прожить 100 лет, до сих пор не дaл.
Вот вaм пример: Сaвелий Крaмaров откaзывaл себе во всём, зa собой следил, a умер в рaсцвете лет.
Или всё же кто-то уже знaет, кaк продлить свою жизнь и при этом провести её с мaксимaльной пользой?
Есть тaблеточкa?
Нa вопросы нaших читaтелей о том, кaк дольше жить и остaвaться здоровым, a тaкже о том, существуют ли медикaментозные и прочие способы стaть долгожителем, отвечaет Aлексей Москaлёв, известный специaлист в облaсти продления жизни, докт. биол. нaук, возглaвляющий профильные лaборaтории в Институте биологии Коми НЦ УрО РAН и в МФТИ и кaфедру в Сыктывкaрском госуниверситете.
Жить дольше реaльно?
Продление жизни вполне реaльно. В лaборaторных исследовaниях продлевaли жизнь мышaм до 2 рaз, a более примитивным животным - до 10 рaз. Вероятность подобных эффектов у человекa великa, ведь в экспериментaх влияли нa те гены, которые есть и у человекa.
Обнaдёживaет, что прогрессa нa мышaх добивaлись и с помощью фaрмпрепaрaтов - они продлевaли жизнь до 30%, и генной терaпии - до 24%. Человеку при регулярной физической нaгрузке, если её нaчaть хотя бы в среднем возрaсте, можно продлить жизнь нa 6-12%.
Кaк будут лечить жизнь?
Для продления жизни, вероятнее всего, стaнут применять целый коктейль фaрмпрепaрaтов, которые в сочетaнии с периодическими генными и клеточными технологиями, определённой диетой и режимом будут дaвaть омолaживaющий эффект. Не исключено, что потребуется и зaменa некоторых оргaнов нa создaнные в биореaкторaх из собственных клеток.
Что делaть уже сейчaс?
Зaмедляют стaрение не только серьёзные лекaрствa, но и многие витaмины, биоaктивные веществa и микроэлементы.
Нaпример, aльфa-липоевaя кислотa, которaя содержится в брокколи и помидорaх. Aльфa-кетоглутaрaт, известный бодибилдерaм. Мaгний помогaет оберегaть молодость нервной системы. Витaмины D₃ и пaнтотеновaя кислотa продлевaли животным жизнь нa 20-40%. Избыток крaсного мясa, молокa и яиц, a точнее, некоторых aминокислот в их состaве, нaпротив, ускоряет стaрение. Тaк же действуют избыток молочного сaхaрa, фруктозы и продукты, из которых легко усвaивaются углеводы.
Не менее вaжно, нa мой взгляд, соблюдaть строгую регулярность приёмa пищи и снa - синхронность нaших внутренних чaсов докaзaнно продлевaет молодость.
Известно, что сбaлaнсировaннaя диетa, строгий режим приёмa пищи, снa и физической aктивности способны отсрочить нетрудоспособность и продлить жизнь дaже тем, кто нaчaл придерживaться здорового обрaзa жизни в немолодом возрaсте.
Неужели до 120 доживaли?
Сколько русским отмерено?
Сегодня россияне живут в среднем 71 год - меньше всех в ЕС.
Есть в генaх?
То, что русские люди зaпрогрaммировaны нa долгую жизнь, - совершенно точно. Причём это было зaложено в нaших генaх ещё 150 тыс. лет нaзaд, когдa сложился нaш генотип. И с тех пор не менялся. Но природa и обрaз жизни не позволили ему реaлизовaться. Болезни, хищники, голод. В 1900 г. люди в России жили в среднем 30 лет. В последние сто лет продолжительность жизни во всём мире неуклонно рaстёт.
Сейчaс в рaзвитых стрaнaх 1 из 10 тыс. доживaет до 100 лет. В России шaнсы есть у одного из 10-15 тысяч. Чaще всего это те, кто имеет высшее обрaзовaние, - оно добaвляет 5-7 лет. Потому что они понимaют, что тaкое здоровый обрaз жизни, стaрaются следовaть ему.
Кому помогут добротa и труд?
Конечно, генетикa и прaвильное питaние немaловaжны, но сегодня нa первое место выходит психологический фaктор - дольше живут люди добрые, спокойные, оптимистичные, весёлые. Именно этими кaчествaми облaдaют кaвкaзские долгожители. A ещё они все трудятся до глубокой стaрости, невзирaя нa боли и хвори, и не ходят к врaчaм.
Почему кто-то курит и пьёт, a здоровеньким помрёт?
В кaждом последующем поколении возникaют колебaния нaборa генов, отвечaющих зa долголетие. Если обa родителя дожили до 90 лет, то ребёнок имеет шaнс прожить нa 6 лет дольше своих сверстников. Но мaло иметь хороший нaбор генов, нужны условия для их проявления. От генов зaвисит многое.
Нaпример, Черчилль пил и курил, a прожил долго. Но к любым зaболевaниям есть генетическaя предрaсположенность. Если ты пьёшь, вовсе не обязaтельно, что зaрaботaешь цирроз печени. У кого-то высок риск зaболеть рaком (кури не кури), у другого - aтеросклерозом, у третьего - болезнью Aльцгеймерa. Возможно, оргaнизм Черчилля именно к рaку был генетически менее всего восприимчив. Тaк что, если бы не курил, прожил бы нa 1-2 годa больше. Не более.
Докaзaно, что тaбaчные кaнцерогены укорaчивaют жизнь всего нa 2 годa. A то, что курильщики живут нa 7-9 лет меньше, чем некурящие, связaно с сопутствующими фaкторaми. Курильщики - это особый тип личности. Кaк прaвило, эти люди выпивaют, ведут нездоровый обрaз жизни, не зaнимaются спортом и т. д. Плюс жизнь сокрaщaет негaтивнaя информaция.
Чaсть нaселения более подверженa влиянию отрицaтельной информaции, другaя - менее. Известный фaкт: число жителей, которые погибли от взрывa в Чернобыле, в несколько рaз меньше тех, кто ушёл из жизни просто из-зa боязни умереть.
Настоятельно рекомендую прочитать полезную статью про натуральное и очень эффективное средство от всех стадий алкоголизма, которое можно применять без ведома алкоголика. Если интересно, вот ссылка



Что происходит с малышом на 8 неделе?
Вы уже почти два месяца носите под сердцем маленькую жизнь, что же происходит с малышом на 8 неделе беременности?
Во-первых, теперь он официально зовется плодом. У него формируются и развиваются внутренние органы, удлиняются ручки и ножки, твердеют кости. В этот период у ребенка исчезает перепонка между пальчиками, роднившая его с амфибиями. Формируется половая система и совсем скоро мама сможет узнать, кого именно она ждет – дочку или сына.
Во время УЗИ плода на 8 неделе беременности уже можно четко рассмотреть будущего малыша. Он может шевелить ручками и ножками, у него пока несоразмерно большая голова, есть ушки, губы и глазки. Сердце ребенка активно стучит.
Как правило, на сроке в 8 недель делать УЗИ не обязательно, ведь через одну-две недели и так предстоит первый скрининг. Однако в некоторых случаях лучше поспешить на диагностику.
На таком сроке малыш размером с крупную сливу: 31-42 мм ростом и весит около 5 граммов. Конечно, матка с таким крошечным ребенком растянута еще недостаточно, чтобы это стало заметно. Фото живота на 8 неделе беременности доказывают, что он практически не виден.
- Женщины часто говорят, что им стало сложнее надевать привычную одежду, мол, на талии брюки сходятся хуже. Иногда это скорее самовнушение, но бывает, что животик и правда увеличивается, только происходит это не из-за растущей матки. Дело в том, что гормон беременности прогестерон сказывается на работе кишечника. Его моторика ухудшается, и беременная чувствует вздутие живота, страдает от запоров. В этом и есть основная причина небольшого увеличения животика на таком небольшом сроке, - объясняет акушер-гинеколог Дина Абсалямова.

Что происходит с мамой на 8 неделе?
Растущему внутри женщины малышу нужно больше питательных веществ, из-за этого кровеносные сосуды в районе малого таза расширяются, приток крови увеличивается. Это влияет на общее самочувствие женщины. Она может чувствовать слабость, головокружение, быстро утомляться.
Грудь в это время продолжает расти, это сопровождается болезненными ощущениями. Соски становятся темнее и грубее, на груди проступают вены.
На кожных покровах беременной появляется пигментация, многие замечают темную полосу около пупка.
- Если женщина склонна к веснушкам, появятся и они. У некоторых беременных пигментные пятнышки появляются на спине, - предупреждают врачи.
Так как с мамой на 8 неделе беременности происходит множество незаметных глазу изменений, ощущения тоже могут быть самыми разными:
1. Сонливость и слабость – вечные спутники особенно в первом триместре, организм беременной переходит на новый режим работы, цель которого – развитие малыша и его безопасность. Слабость женщины — это, по сути, защитная реакция, заставляющая ее вести себя менее активно, а значит, меньше рисковать здоровьем ребенка.
2. Утренняя тошнота (а у кого-то не только утренняя). Токсикоз на 8 неделе беременности никуда не девается, наоборот, может усилиться. Старайтесь в это время больше пить, ведь организм обезвожен, и не грустить – через пару недель о тошноте можно будет забыть.
- Почти у 8-9 беременных из 10 наблюдаются симптомы токсикоза. Причина в ослаблении сфинктера между желудком и пищеводом из-за действия прогестерона, а также горизонтальное положение желудка за счёт сдавления беременной маткой и многие другие, - объясняет гинеколог.
3. Раздражительность и плаксивость из-за гормонального дисбаланса.
4. Частые позывы к мочеиспусканию, они будут возникать на протяжении всего срока.
5. Боли в груди, тянущие боли внизу живота – если они преходящие и не доставляют вам страданий, переживать не стоит.
Во время беременности месячных у женщины быть не должно, не случайно их отсутствие становится главным признаком интересного положения. Однако иногда беременные сталкиваются с кровотечением, напоминающим менструальное. Что это и опасно ли оно?
Врачи утверждают, что любые кровянистые выделения в процессе беременности нужно отслеживать. Обильные – не обильные, врачу нужно говорить о любых.
Сильное кровотечение может означать:
Боли в животе
Нужно понимать, что дискомфортные ощущения в животе при беременности нормальны. В большинстве своем они связаны с увеличением матки и растяжением связок. Такие боли обычно резкие и непродолжительные, в народе говорят – прострелило.
Однако бывают тревожные боли, которые сигнализируют о серьезной патологии. Опасения должны вызывать боли, которые отличаются интенсивностью и остротой, либо продолжительные по времени боли, а также боли схваткообразные, наблюдаемые час или больше.
Особо опасны сильные боли, которые сопровождаются кровотечением, слабостью. Они могут означать угрозу выкидыша. К сожалению, в первом триместре такое случается примерно с каждой пятой женщиной.
Болями проявляется и внематочная беременность. На 8 неделе плод уже несколько сантиметров в длину и, если он закрепился в маточной трубе, то та сильно растянута и может лопнуть. В таком случае женщине показана госпитализация.
Говоря про менструации во время беременности, мы отмечали, что выделения с примесью крови должны насторожить будущую маму. Иногда скудные коричневатые выделения появляются во время имплантации малыша, тогда они безопасны. Но обильные и яркие выделения могут означать:
- угрозу или начавшийся выкидыш;
- внематочную беременность;
- замершую беременность;
- механические повреждения;
- наличие инфекции или опухолей.
В этих случаях необходим осмотр врача.
В норме у беременной должны сохраняться умеренные выделения светлого или молочного цвета и однородной текстуры.
Вопросы и ответы
Спортом заниматься можно, даже нужно. Другой вопрос, занималась ли женщина спортом до этого и насколько интенсивно. От этого зависит, какую нагрузку она может позволить себе теперь. Если до беременности она не была физически активна, то не стоит начинать сейчас, лучше просто больше гулять или записаться в бассейн.
Спорт полезен беременным, потому что:
- снижает риск осложнений, например, отеков или избыточного набора веса;
- улучшает работу сердечно-сосудистой и дыхательной систем;
- уменьшает боли в спине;
- повышает обменные процесс в организме, способствует выработке гормонов радости.
Лучше всего заниматься спортом между 16.00 и 19.00.
Есть и противопоказания, например, если у женщины наблюдаются кровотечения, предлежание плаценты, если она ожидает несколько малышей или у нее в анамнезе были выкидыши.
Причины развития так называемого токсикоза, под которым обычно понимают тошноту, до конца не ясны. Скорее всего это реакция организма матери на гормональные изменения. Обычно токсикозу подвержены:
- беременные женщины старше 30 лет;
- ожидающие нескольких малышей;
- курящие;
- страдающие от повышенного давления;
- от сахарного диабета;
- заболеваний ЖКТ;
- те, кто плохо питается и не получает достаточно витаминов.
Есть основания заключить, что беременные, принимавшие витамины группы В, фолиевую кислоту и йод, редко сталкиваются с тяжелым токсикозом. Но универсального препарата, который снижал бы ощущение тошноты, пока нет.
- Первый триместр беременности - один из самых важных. В организме женщины происходят серьезные изменения: закрепление плода, растягивание матки, меняется гормональный фон, поэтому в этот период либидо находится на низком уровне, - объясняют специалисты. - Пугаться тут нечего, ко второму триместру обычно ситуация выравнивается, и интимная жизнь налаживается.
Вести половую жизнь во время беременности не опасно и не противопоказано, но, если есть явная угроза прерывания беременности, с кровотечениями, болью и прочим, то лучше от секса отказаться.
- Даже при низкой плацентации можно вести половую жизнь, но при этом необходимо очень тщательно подходить к выбору поз. Они должны быть комфортны, удобны и приятны. Хорошо подходит поза на боку, некоторые предпочитают позу, где женщина сверху или на четвереньках, это дело индивидуальное, главное, но слишком переутомляться в процессе, - добавляют врачи.
Некоторые задаются вопросом, можно ли заниматься оральным сексом во время беременности?
- Заниматься можно, если все безопасно: партнер надёжный и проверенный. В противном случае есть риск подхватить букет неприятных болезней. В ротовой полости тоже обитает огромное число микроорганизмов, еще не известно, где больше – во рту или в анусе. При оральном сексе можно легко подхватить те же гонорею, герпес, сифилис, ВИЧ и ВПЧ, - предупреждают гинекологи.
А еще со спермой в организм женщины могут попасть хламидии и яйца глистов.
Герпетическая инфекция новорожденных – очень редкая, но серьезная вирусная инфекция с высокой заболеваемостью и смертностью. Различают неонатальный и врожденный герпес. Неонатальная инфекция возникает в результате инфицирования в момент рождения. И наоборот, врожденный герпес возникает вследствие передачи инфекции внутриутробно и встречается крайне редко.
Герпетическая инфекция новорожденных – очень редкая, но серьезная вирусная инфекция с высокой заболеваемостью и смертностью. Различают неонатальный и врожденный герпес. Неонатальная инфекция возникает в результате инфицирования в момент рождения. И наоборот, врожденный герпес возникает вследствие передачи инфекции внутриутробно и встречается крайне редко.
Неонатальный герпес может быть вызван вирусом простого герпеса 1 типа (ВПГ-1) или 2 типа (ВПГ-2). Оба вируса могут вызвать генитальный герпес у матери. Большинство случаев неонатального герпеса возникает в результате непосредственного контакта с инфицированными материнскими выделениями, хотя в 25% случаев послеродовой инфекции возможным источником могут быть близкие родственники матери.
Выделяют три подгруппы в грудном возрасте в зависимости от локализации инфекции:
- поражения кожи, глаз и / или слизистой полости рта;
- локальное поражение центральной нервной системы (ЦНС) (энцефалит)
- диссеминированная инфекция с поражением нескольких органов.
Герпетические поражения кожи, глаз и слизистой оболочки полости рта возникают примерно у 30% новорожденных с герпетической инфекцией. У этих младенцев самый благоприятный прогноз. При соответствующем противовирусном лечении неврологические проявления и заболевания глаз составляют менее 2% от всех заболевших.
Герпетический энцефалит и диссеминированная инфекция имеет место у 70% новорожденных с неонатальным герпесом. Примерно 60% из них не будут иметь проявлений на коже, в области глаз и полости рта. Проявления энцефалита появляются поздно (обычно в возрасте от 10 дней до 4 недель). При противовирусном лечении смертность от энцефалита составляет около 6%, неврологические нарушения остаются у 70% больных и могут давать о себе знать в течение всей жизни. Диссеминированная инфекция имеет наихудший прогноз. При соответствующем противовирусном лечении смертность составляет около 30% и 17% пациентов имеют отдаленные неврологические последствия.
Инфицирование в первом или втором триместре (до 27 (+ 6 дней) недели беременности)
- Важно помнить, что первичный генитальный герпес в первом триместре не повышает риск спонтанного выкидыша и врожденных пороков развития.
- Женщинам с подозрением на генитальный герпес следует обратиться к врачу, который подтвердит или опровергнет диагноз, предоставит консультации по лечению генитального герпеса и защите от других инфекций, передающихся половым путем.
○ Лечение следует начинать как можно раньше. Обычно используют стандартные дозы ацикловира. Применение ацикловира снижает продолжительность и тяжесть симптомов и уменьшает выделение вируса.
Ацикловир не зарегистрирован для использования во время беременности, но, учитывая большой опыт применения, считается безопасным и не связан с увеличением частоты врожденных пороков. Ацикловир хорошо переносится во время беременности. Также могут быть использованы валацикловир и фамцикловир, но опыт их применения у беременных ограничен, они не рекомендуются в качестве лечения первой линии.
- С целью облегчения симптомов можно использовать парацетамол и местное применение геля лидокаина 2%.
- Если до даты ожидаемых родов более 6 недель, рекомендованы роды через естественные родовые пути.
- После инфицирования в первом или втором триместре, ежедневная супрессивная терапия ацикловиром с 36 недели беременности предупреждает появление герпетических высыпаний во время родов, следовательно, уменьшает потребность в родоразрешении путем кесарева сечения. Доказано также, что применение ацикловира снижает бессимптомное выделение вируса.
Инфицирование в третьем триместре (от 28 недели беременности)
- При первичном инфицировании в третьем триместре риск передачи вируса герпеса новорожденному очень высокий — 41%. Лечение начинают как можно раньше стандартными дозами ацикловира и, как правило, продолжают до родов.
- Этим пациенткам рекомендовано проведение кесарева сечения, особенно, если симптомы возникли менее чем за 6 недель до предполагаемой даты родов.
○ Клинически трудно отличить первичную инфекцию ВПГ и рецидив, поскольку в 15% случаев, когда у женщины появляется первый эпизод клинической инфекции ВПГ, на самом деле это рецидив инфекции. Поэтому целесообразно обследовать женщин на иммуноглобулин G к ВПГ-1 и ВПГ-2. От результатов обследования будет зависеть выбор метода родоразрешения. Обнаружение вируса в генитальных мазках и наличие антител к тому же типу ВПГ будут свидетельствовать о рецидиве инфекции. В этом случае кесарево сечение не рекомендовано.
- Для женщин с рецидивами генитального герпеса риск развития герпетической инфекции у новорожденного низкий, даже если на момент родов (до 3% для естественных родов) наблюдаются проявления инфекции.
- Большинство рецидивов генитального герпеса являются кратковременными и проходят за 7-10 дней без специальной противовирусной терапии. Обычно, достаточно использования симптоматического лечения (парацетамол и местная аналгезия).
○ Роды следует вести через естественные родовые пути при отсутствии других акушерских показаний для кесарева сечения.
○ Ежедневную супрессивную терапию ацикловиром следует рассматривать с 36 недель беременности, это снижает выделение вируса и рецидивы в родах, поэтому может уменьшить потребность в кесаревом сечении.
- Не существует повышенного риска преждевременных родов, преждевременного разрыва оболочек или задержки роста плода у женщин с наличием антител к ВПГ. Частота врожденных аномалий не увеличивается при наличии рецидивирующей генитальной герпетической инфекции.
Первичный эпизод генитального герпеса
- Кесарево сечение следует рекомендовать всем женщинам при первичном эпизоде генитального герпеса во время родов или при инфицировании за 6 недель до предполагаемой даты родов с целью уменьшения влияния на плод вируса, который может присутствовать в материнских выделениях.
- В случае первичного эпизода генитального герпеса на момент родов у ребенка, родившегося вагинально, риск развития неонатального герпеса оценивается в 41%. Поэтому целесообразно введение ацикловира матери во время родов, а затем и новорожденному после рождения.
Рецидив генитального герпеса
- Женщины, имеющие рецидивы генитального герпеса в начале родового периода, должны знать, что риск инфицирования ребенка низкий (0-3% для вагинальных родов). Поэтому рекомендованы роды через естественные родовые пути. Можно рассматривать родоразрешение путем кесарева сечения, но риск для мамы и будущих беременностей следует сопоставить с небольшим риском передачи ВПГ новорожденному.
Если преждевременный разрыв плодных оболочек состоялся в период первичного эпизода генитального герпеса, тактика ведения таких женщин формируется индивидуально, в зависимости от срока беременности. Может быть проведено экстренное кесарево сечение или начато консервативное лечение ацикловиром.
Когда преждевременный разрыв плодных оболочек происходит при наличии рецидивных проявлений генитального герпеса, риск передачи его новорожденному очень мал. Этот показатель значительно превышают заболеваемость и смертность, связанные с преждевременными родами. При выжидающей лечебной тактике проводят терапию стандартными дозами ацикловира.
Есть данные, что у ВИЧ-положительных женщин с проявлениями генитального герпеса повышается риск передачи ВИЧ ребенку. ВИЧ-положительные женщины, которые имели эпизоды генитального герпеса в прошлом, должны получать супрессивную терапию ацикловиром с 32 недели беременности и до родов. Это уменьшает риск передачи ВИЧ от матери к ребенку. Выбор способа родов зависит от акушерских факторов и параметров ВИЧ-инфекции (вирусная нагрузка).
Ведение младенцев, рожденных путем кесарева сечения у матерей с первичной ВПГ-инфекцией в третьем триместре
Эти дети имеют низкий риск вертикальной передачи ВПГ-инфекции, поэтому рекомендуется обычный послеродовой уход. Забор мазков для определения вируса не производится. Эти дети не нуждаются в активном лечении.
Младенца осматривает неонатолог сразу после рождения и через 24 часа. Если с ребенком все хорошо и кормление налажено успешно, он может быть выписан домой.
Родители должны тщательно следить за гигиеной рук и быть осторожными, чтобы уменьшить риск послеродового инфицирования. Маме и папе следует обратиться за медицинской помощью, если они зафиксировали тревожные признаки: поражение кожи, глаз и слизистых оболочек, вялость или раздражительность, плохой аппетит.
Ведение младенцев, родившихся через естественные родовые пути у матерей с первичной инфекцией ВПГ в течение предыдущих 6 недель.
Эти дети имеют повышенный риск вертикальной передачи инфекции ВПГ.
Если ребенок выглядит здоровым:
- Мазки из кожи, конъюнктивы, ротовой полости и прямой кишки следует направлять на ПЦР-диагностику ВПГ.
- Люмбальная пункция не нужна.
- Эмпирическое лечение внутривенным введением ацикловира следует начинать сразу же, пока не будет исключено наличие активной инфекции.
- Необходимо ввести строгие процедуры инфекционного контроля как для матери, так и для ребенка.
- Грудное вскармливание рекомендуется, если мать не имеет герпетических поражений вокруг сосков.
- Родителей нужно предупредить, что следует немедленно сообщать о появлении ранних признаков инфекции, таких как плохое питание, вялость, лихорадка или любые подозрительные кожные высыпания.
Если ребенок болен или у него поражение кожи:
- Мазки из пораженного участка, кожи, конъюнктивы, ротовой полостии прямой кишки следует направлять на ПЦР-диагностику ВПГ.
- Люмбальная пункция должна быть проведена даже при отсутствии признаков поражения ЦНС.
- Введение ацикловира следует начинать сразу же, пока не будет исключено наличие активной инфекции.
Ведение младенцев, рожденных матерями с рецидивирующей инфекцией ВПГ во время беременности без активных поражений при родах или с ними.
В случае рецидива генитальной герпетической инфекции у матери ее IgG защитят ребенка и, следовательно, риск инфицирования у него низкий. Рекомендуется обычный уход за новорожденным. Обследование и активное лечение не проводится. Обзор неонатолога необходим в возрасте 24 часов, и при отсутствии изменений ребенок может быть выписан домой. Родители должны придерживаться гигиены с целью предупреждения послеродового инфицирования.
При появлении подозрительных симптомов (поражение кожи, глаз и слизистых оболочек, вялость, раздражительность, плохой аппетит), немедленно обратиться к врачу.
В случаях, когда новорожденный беспокоен (клинические данные сепсиса, плохой аппетит).
Проводится забор поверхностных мазков и крови для определения ВПГ.
- Введение ацикловира назначают до получения результатов обследований.
- Дальнейшая тактика определяется неонатологами в соответствии с состоянием ребенка и результатами анализов.
Читайте также:


