Можно ли увидеть коронавирус при флюорографии
"Ведущие державы этой методикой не пользуются"
11.12.2019 в 16:31, просмотров: 46052
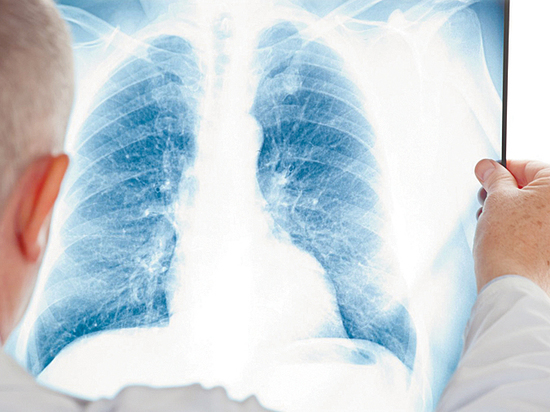
— Сергей Анатольевич, как вы оцениваете необходимость прохождения флюорографии?

— Почему? Дорого?
— Любой скрининговый метод дорог, даже при подтверждении своей эффективности, а вопрос подтверждения эффективности флюорографии весьма спорный. Если говорить про экономику, то в РФ в 2010 году было выполнено 67 млн флюорографий, в 2014 году 74 млн, в 2018 году около 81,5 млн процедур. При этом доля выявленных больных с туберкулезом от количества флюорографий составила только 0,052%. И этот показатель все время снижается. В 2018 году он составил 0,036%, или 29 653 больных. То есть на один выявленный случай нужно провести 2745 флюорографических обследований. Вопрос и в том, что, когда врач проводит почти 3 тысячи флюорографий и везде у него норма, он перестает так внимательно смотреть флюорограммы, особенно когда ежедневно нужно описывать по 100–150 исследований. Это сложная психологическая задача.
Каждое исследование в Москве стоит от 22 до 84 рублей, в зависимости от тарифа. По России тратятся достаточно большие деньги, по моей оценке, в районе 3 млрд рублей, или, другими словами, на выявление одного случая — около 100 тыс. рублей. Это сумма без учета капиталовложений, связанных с закупкой оборудования. В РФ работает около 6 тысяч флюорографов; раз в 10 лет их нужно менять, а то и чаще. Это тоже требует финансирования. С цифрами можно спорить, но это официальные данные. Поэтому вывод: в тех местах, где туберкулеза много, флюорографию нужно проводить, а для того, чтобы проводить поголовно, нужно понять, насколько это будет эффективно, насколько необходимо. Хотя, бесспорно, выявление такого социально значимого заболевания, как туберкулез, — важный элемент обеспечения общественного здоровья, и это нужно делать, но делать с умом.
— Под необходимыми местами вы имеете в виду систему ФСИН?
— Да, методика необходима в системе исполнения наказаний, а также при контроле миграционных потоков, в декретированных группах населения (врачи, учителя, работники общепита и др.) и в регионах с неблагоприятной эпидемиологической обстановкой. В этих случаях использование флюорографии логично, а в отношении всех подряд это избыточная мера. Сразу от нынешней системы отказаться, видимо, не получится, но флюорографию постепенно можно заменить другими, более информативными методами. И если мы, к примеру, говорим не про туберкулез, а про выявление рака легкого, то на компьютерном томографе с чуть большей дозой облучения, чем при флюорографии, мы получаем изображение, диагностическая ценность которого существенно выше. Данное исследование тоже не стоит выполнять всем подряд. Низкодозная компьютерная томография проводится в группе риска — это курящие (от 20 штук в день и более) люди от 50 до 75 лет. Критерии для любого скринингового метода должны быть очень четко определены.
— Когда проводят флюорографию, то раннюю стадию туберкулеза или рака легкого видно на снимке?
— Как правило, рак видно достаточно поздно, когда уже очень сложно лечить, это-то и не позволяет применять флюорографию для оценки рака легкого. Заподозрить туберкулез гораздо проще, но тоже не всегда, так как обычно делают один снимок. В ряде случаев эффективнее заменять флюорографию обзорным снимком легких.

— А какова предельная нагрузка?
— Есть данные о количестве излишних назначений и причинах?
— А сколько исследований проводится с ошибками?
— Если мы говорим про все рентгенологические исследования, то, по международным исследованиям, порядка 10–15% исследований имеют неверные, или пропущенные, или отсроченные диагнозы, то есть несущественные ошибки. Интересная ситуация: до 30% первичных описаний рентгеновских снимков не совпадают с повторными диагнозами. Несколько лет назад в одной крупной американской больнице проводили исследование, которое заключалось в том, что врачам дали описать ранее ими уже описанное исследование, и количество расхождений составило почти 25%. Приемлемым уровнем расхождения считается уровень в 4–5%. При этом не должно быть клинически значимых расхождений, которые влияют на тактику дальнейшего лечения пациента. В США достаточно большая часть исков — именно к врачам-радиологам. Но большинство из исков — чисто эмоциональные претензии, и не более 5% решений бывает в пользу ответчиков.
— Какие можно получить осложнения от некачественного оборудования?
— Если говорить про сложные исследования, которые могут создавать большую лучевую нагрузку в одной области исследования (ангиография, многофазная компьютерная томография), — то при поломке оборудования и неправильных действиях персонала лучевая нагрузка может быть очень большой. Но это бывает крайне редко, за весь период наблюдения (начиная с 1895 года) во всем мире описано порядка 300 таких случаев. Медицинские переоблучения, как правило, бывают в странах с хорошо развитой лучевой диагностикой, где количество исследований огромно, но при флюорографии этого в принципе не может быть. В низкодозовой компьютерной томографии тоже не бывает.
— А если еще слетать куда-то, пройдя металлоискатель…
— Досмотровые установки для пассажиров в аэропортах, как правило, работают без источников ионизирующего излучения, есть, правда, и с рентгеновскими трубками, но доза там очень маленькая. Чтобы что-то значимое получить, надо ходить целыми днями. Для досмотра багажа и товаров в тех же аэропортах или метрополитене, наоборот, используют в основном рентгеновские аппараты, но для людей они абсолютно безопасны, равно как и для ваших вещей. Мне очень забавно слышать от коллег из таможенной службы истории о том, как некоторые пассажиры выкидывают еду после того, как она проехала по транспортеру рентгеновской установки. Эти опасения напрасны: с едой и другими вашими вещами ничего не случится, они не станут радиоактивными или вредными — это обусловлено физическими законами. Рамки металлоискателей вообще никак не связаны с лучевой нагрузкой, это электромагнитное излучение совершенно другого спектра. В отношении полета на самолете, все, что нужно знать, — что доза для летчиков ограничена 5 мЗв в год. Вряд ли вы летаете больше, чем летчики.
— Недавно на Тайване ученые после изучения 22 тысяч историй болезней сделали вывод о том, что компьютерная томография, при которой пациент получает лучевую нагрузку, повышает риск развития рака щитовидной железы и лейкемии, особенно женщины и люди моложе 45 лет. Другие ученые говорят, что уменьшение дозы нагрузки при проведении КТ снижает эффективность исследования. Можете прокомментировать такие противоречия?
— Как выбрать место, на каком оборудовании проводить флюорографию, какова ситуация с оборудованием в Москве?
— В Москве, по-моему, не осталось пленочных флюорографов, но в России работает 700 пленочных флюорографов и 5108 цифровых. Цифровые флюорографы на порядок безопаснее, чем пленочные.
— Какая часть оборудования требует замены?
— В рентгенологии ресурс оборудования обычно составляет около 10 лет. Реальная необходимость замены конкретного аппарата, конечно, зависит от условий его эксплуатации. Чем нагрузка выше, тем выше износ и тем чаще надо менять оборудование. По отчетным данным, сейчас в России примерно 45% рентгеновского оборудования имеет срок эксплуатации более 10 лет. Для КТ- и МРТ-аппаратов эта цифра несколько ниже.
СПРАВКА "МК"
Флюорография — исследование, заключающееся в фотографировании видимого изображения на флюоресцентном экране, которое образуется в результате прохождения рентгеновских лучей через тело (человека) и неравномерного их поглощения органами и тканями организма.
Заголовок в газете: Процедура не для легких
Опубликован в газете "Московский комсомолец" №28149 от 12 декабря 2019 Тэги: Медицина, Финансы Организации: ФСИН Места: Россия
Все новости
Как не пропустить у себя рак: 10 главных скрининг-тестов на онкологию, которые спасут вашу жизнь
Чем раньше вы узнаете о болезни, тем больше шансов, что врачи смогут вас спасти
Врач Александр Гальперин
Фото: Анна Рыбакова / Е1.RU
Рак излечим, если обнаружить его на ранней стадии. При этом не обязательно ждать, когда что-то заболит, чтобы провериться на раковые клетки. Наши коллеги с E1.RU в компании врача Александра Гальперина составили список из обследований. Рассказываем, что нужно обследовать, когда и каким образом.
Самое распространенное онкологическое заболевание у мужчин. У женщин встречается реже. Основная причина развития рака легких — это курение (80–90% заболевших — курильщики). Особенность этого вида рака в том, что развивается он, как правило, очень быстро.
Кто в зоне риска: курильщики старше 50 лет (стаж курения ). Люди, которые не курят, тоже могут заболеть, но такие случаи встречаются реже. Как правило, это люди, работающие с асбестом, хромом, мышьяком или углем. В зоне риска пациенты с хроническими обструктивными заболеваниями легких и те, у кого есть наследственная предрасположенность к опухоли.
Как вычислить свой индекс курящего (ИК): количество выкуриваемых в день сигарет нужно умножить на стаж курения в годах и поделить на 20 (количество сигарет в пачке). Например, стаж по () в день, тогда ИК=20*10/20 = 200/20=10. Индекс больше уже является фактором риска.
Какое обследование: компьютерная томография легких.
Как часто: курильщикам старше 50 лет рекомендуют делать компьютерную томографию раз в год. Проводить исследование раньше не рекомендуется (лучевая нагрузка во время исследования превышает риск развития рака легких).
— Эффективность компьютерной томографии в выше рентгена легких и в выше флюорографии, — комментирует Александр Гальперин. — Флюорографический тест не считается в этом случае эффективным. С его помощью можно определить далеко не все опухоли, то есть результат может быть ложноотрицательным.
По статистике, женщины болеют раком чаще, чем мужчины
Фото: Анна Рыбакова / Е1.RU
Это собирательное понятие для рака (опухоли) различных отделов толстой и прямой кишки. Чаще всего развивается как перерождение аденоматозных (железистых) полипов. Если диагностировать заболевание на ранней стадии, в 95% случаев его можно предотвратить.
Кто в зоне риска: для людей младше 40 лет это заболевание редкое, зато часто встречается у людей . Есть доказанные предрасполагающие факторы — лишний вес и избыточное употребление красного мяса, копченостей. Играет роль и наследственность.
Какое обследование: анализ кала на скрытую кровь иммунохимическим методом. Метод нельзя считать точным на 100%, при этом он самый простой и недорогой.
Более точный, но и более сложный метод — колоноскопия (эндоскопический метод исследование толстой кишки). Он требует специальной подготовки и высокой квалификации врача. Исследование проводится под наркозом. Во время процедуры можно увидеть полипы — предвестники рака — и безболезненно удалить их. Исследование стоит делать мужчинам старше со средней степенью риска. Если степень риска неизвестна (нет данных по наследственности), то лучше сместить возраст первого исследования до или даже раньше.
Как часто: если есть полипы или другие патологии в толстой и прямой кишке, то исследования нужно проводить каждый год, если нет, то каждые .
Колоректальный рак лучше всего покажет колоноскопия (эндоскопический метод исследование толстой кишки)
Фото: Артем Устюжанин / Е1.RU
Появление рака желудка чаще всего связано с влиянием внешних причин.
Кто в зоне риска: люди, которые питаются неправильно (повышенное употребление копченостей, вяленых продуктов, перегретых жиров — жареной еды с хрустящей корочкой, чипсов, жареных пирожков, соленой пищи в больших количествах, а также продуктов с нитратами). Люди, зараженные спиралевидной бактерией Helicobacter pylori, которая обитает в привратнике желудка, а также курильщики (особенно если совмещать курение с алкоголем).
Это самая распространенная инфекция во всем мире. Считается, что носителями Helicobacter pylori являются 60% населения планеты.
Также в зоне риска люди с заболеванием желудка (язвенная болезнь), а вот наследственный фактор реже играет роль при возникновении рака желудка.
— В последнее время этот вид рака встречается гораздо реже. Это может быть связано с тем, что люди стали больше следить за своим питанием, а мы лучше научились лечить язвенную болезнь, которая тоже нередко приводила к опухолям, — говорит Александр Гальперин.
Какое обследование: фиброгастроскопия (ФГС). Во время этого обследования врачи смотрят желудок и двенадцатиперстную кишку. Рекомендуется также сделать исследование на хеликобактер (Helicobacter pylori) — микроорганизм, который инфицирует слизистую оболочку желудка и/или двенадцатиперстной кишки. Он способен вызывать гастрит, дуоденит, язвенную болезнь желудка и двенадцатиперстной кишки, а также злокачественные опухоли желудка.
Как часто: ФГС рекомендуют делать однократно в 40 лет, если нет жалоб.
В возрасте 40 лет нужно пройти исследование и на хеликобактер. Для того, чтобы узнать, есть у вас эта инфекция или нет, нужно сдать кровь на антитела класса IgA к (иммуноглобулины к возбудителю хеликобактериоза) или анализ сделают во время ФГС. Если результат положительный, инфекцию нужно лечить, затем повторять исследования каждые .
Фото: Анна Рыбакова / Е1.RU
На третьем месте у российских мужчин (после рака легких и рака предстательной железы) и на втором (после рака молочной железы) — у женщин. Этот вид опухоли развивается так же стремительно, как рак легких.
Также в зоне риска люди, которые загорают под открытыми лучами солнца в дневное время (делать это можно только утром и вечером при условии использования солнцезащитного крема). Рискуют люди, которые регулярно ходят в солярий (во многих странах он уже запрещен, так как его лучи значительно повышают риск развития онкологического заболевания).
Какое обследование: главным тестом будет самоосмотр. Нужно обращать внимание на ранку, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, родинку, которая изменила форму или цвет. В пораженной области часто наблюдаются покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Если вы заметили у себя что-то подобное, нужно обратиться к дерматологу. Онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется такой метод, как биопсия.
В случае если вы заметили на теле новую родину или ранку, которая долго не заживает, нужно записаться на прием к дерматологу, который проведет дерматоскопию
Фото: Артем Устюжанин / Е1.RU
Рак предстательной железы
Встречается только у мужчин. Доля рака предстательной железы составляет 14,4% от всех онкологических заболеваний мужчин, а смертность от этого вида рака находится на уровне 7,6%. Нужно знать, что рак предстательной железы поддается хирургическому вмешательству. Если удалось выявить заболевание на ранней стадии, то высока вероятность избавиться от заболевания полностью.
Кто в зоне риска: болезнь в 6 из 10 случаев диагностируется после (у людей также встречается, но крайне редко). Средний возраст диагноза — . В России в возрасте от 50 до показатель смертности от рака предстательной железы не превышает на человек, тогда так в возрасте от 70 до он более чем в выше — 150 на мужчин.
Какое обследование: анализ крови на общий ПСА (простатический специфический антиген). Сейчас об этом методе много спорят, потому что он нередко выдает ложноположительный результат (значения могут повышаться не только из-за возникновения опухоли, но и из-за других причин). Однако для врача результаты теста могут стать показателем того, что нужно направить пациента на более точное (но менее щадящее обследование) — биопсию.
Как часто: в 50 лет однократно (в 45 при наследственном факторе), далее — в зависимости от результата, но не реже чем раз в 3 года. Референсные значения должны быть в районе от 0 до .
Доля рака предстательной железы составляет 14,4% от всех онкологических заболеваний мужчин
Фото: Артем Устюжанин / Е1.RU
Опухоль молочной железы
Встречается у женщин, редко — у мужчин.
Кто в зоне риска: до 40 лет вероятность развития опухоли составляет 0,5%, в возрасте — уже 4%, а возрасте — 7%. Однако случаи, когда молодые женщины умирают из-за этого заболевания, также встречаются, хоть и редко.
Какое обследование: золотым стандартом считается маммография (рентгеновское исследование молочной железы). Этот метод достаточно точный: на снимке видно всю молочную железу.
УЗИ молочных желез — метод менее точный. Результат во многом будет зависеть от врача, который проводит исследование. Так, например, нередки случаи, когда специалист пропускает опухоль при обследовании объемной молочной железы.
— Проводить самообследование также можно, но сейчас уже считается, что зачастую это приводит к повышенной тревожности у пациенток и ложноположительным результатам. Кроме того, эффективность самообследования серьезно подвергнута сомнению большими исследованиями, — комментирует Александр Гальперин.
Как часто: маммографию рекомендуют делать после регулярно, то есть раз в , после — раз в год. УЗИ молочных желез до — в .
На сегодняшний день нет серьезных научных работ и исследований, которые бы доказывали, что экстракорпоральное оплодотворение (ЭКО) само по себе повышает риск возникновения онкологического заболевания, говорит врач.
История Анджелины Джоли в России пока вряд ли возможна, потому что превентивное удаление органов у нас запрещено законом
Фото: Артем Устюжанин / Е1.RU
История Анджелины Джоли, говорит Гальперин, в России вряд ли возможна:
— Джоли превентивно удалили железистые ткани в молочной железе после генетического теста, показавшего высокую предрасположенность к раку молочной железы и раку яичников. Такой тест есть, и сделать его можно и у нас. Но оперировать здоровые органы у нас никто не будет, потому что превентивное удаление органа в России запрещено законодательно. Врачи оперируют только в том случае, если есть угроза жизни пациента.
Встречается часто, поэтому обследование нужно проводить регулярно, особенно если у женщины раньше был найден вирус папилломы человека (ВПЧ).
Кто в зоне риска: женщины, зараженные вирусом папилломы человека. ВПЧ выявляется у 100% больных раком. Причем за 70% случаев рака шейки матки ответственны папилломавирусы человека и штаммов.
Какое обследование: самый главный скрининговый тест — Pap-тест. Это исследование соскоба с шейки матки, которое проводится на цитологию (измененные клетки). Тест довольно простой, не болезненный, делается во время приема у гинеколога.
Как часто: при периодическом обследовании девушек и женщин через после начала половой жизни, но не позже (рекомендовано брать анализ ежегодно и не реже чем каждые ). Каждые начиная с возраста и до при трех последовательных отрицательных результатах.
Вирус папилломы человека выявляется у 100% больных раком, поэтому врачи рекомендуют прививать девочек от ВПЧ
Фото: Артем Устюжанин / Е1.RU
Ежегодно при наличии вируса папилломы человека (ВПЧ), при иммунной системе, ослабленной в результате трансплантации, химиотерапии или длительного применения стероидных гормонов.
— Для того чтобы снизить риск возникновения рака шейки матки, нужно проводить вакцинацию, — рассказывает Александр Гальперин. — Прививка в первую очередь необходима до начала сексуальной жизни. Разрешена она с , но обычно делают подросткам. Дополнительно рекомендуется привиться молодым сексуально активным женщинам до : именно так произошло в Австралии, когда, кроме девочек-подростков, начали вакцинировать и молодых девушек. Имеет смысл прививаться и женщинам более старшего возраста. Доказано, что вакцина вреда не нанесет. Вакцина вводится , вторая и третья дозы вводятся через и через после первой. В США врачи рекомендуют и в части европейских стран проводить вакцинацию и мальчикам от ВПЧ, чтобы они не были носителями (при этом нет никаких доказательств того, что наличие ВПЧ может стать причиной онкологического заболевания у мальчиков). На сегодняшний день это единственная вакцина, которая борется с онкологическим заболеванием. Но в национальном календаре ее нет.
Что нужно знать до того, как пойти онкоскрининг
— Что такое скрининг?
— Это попытка идентифицировать болезнь или предболезненное состояние у внешне здоровых людей с помощью специальных тестов. Прежде чем понять, какие именно обследования проходить, нужно оценить все риски (например, определить, чем болели ваши родственники). Искать у себя редкие заболевания не надо. Так, по статистике, самая высокая смертность в России от болезней системы кровообращения (более половины умерших), на втором месте — смертность от новообразований — 14,4%. На это и нужно обратить внимание в первую очередь.
— Чем скриниг отличается от диагностики?
— Диагностика и скрининг — это разные вещи. Мы диагностируем конкретную болезнь при определенных клинических симптомах. Как правило, человек обращается к врачу с конкретной проблемой, и доктор начинает искать, что это может быть (то есть заниматься диагностикой). Во время скрининга мы пытаемся идентифицировать болезнь или предболезненное состояние у людей, у которых нет жалоб и клинических проявлений той или иной болезни.
— Кому нужно пройти онкоскрининг?
— Каждый человек вправе проверять себя на разные заболевания, но есть нюансы. Нужно понимать, что скрининг — это не так просто, как кажется. Исследования стоят времени, нервов и денег. Поэтому то, что мы ищем, должно быть реальной проблемой, у этого состояния должна быть скрытая стадия, должен быть подходящий диагностический тест (безопасный), медицина должна уметь лечить это состояние, и это лечение должно быть доступно.
Каждый человек при желании может проверить себя на те или иные заболевания. Но лучше всё же понимать, что именно вы ищите и почему
Фото: Артем Устюжанин / Е1.RU
— Что такое ложнопозитивный результат?
— Медицина — наука неточная, и у любого, даже самого современного и крутого теста, может быть ложноположительный результат. После того как тест показывает такой результат, врач начинает углубленный поиск. То есть наступает время уже совсем не безобидных методов диагностики. Например, биопсия, при которой берутся кусочки ткани, и тяжелые лучевые методы.
Случаются ложноположительные результаты при обследовании молочной железы. Есть случаи доброкачественных опухолей, которые сами по себе могут не нести негативных последствий для женщины. То есть она может не знать об этом новообразовании и прекрасно с ним жить. Но в некоторых случаях пациентке даже делают операцию, которая, по большому счету, была не нужна.
— Что такое ложноотрицательный результат?
Что чаще всего делает врач, когда видит такое заключение? Он говорит, что у пациента всё хорошо, и больше никуда направлять его не будет. Но проблема в том, что такое заключение ровно ничего не значит. Есть очень много разновидностей опухолей, которые при флюорографических исследованиях в принципе не видно.
Флюорография может быть эффективна только для выявления туберкулеза на определенных стадиях. Но туберкулез — это, конечно, серьезное заболевание, но далеко не такое распространенное, как, например инфаркт. От проведения массовых флюорографических обследований в Европе и США давно отказались, а ведь у нас на флюорографию отправляют целыми предприятиями.
Флюорография может быть эффективна только для выявления туберкулеза на определенных стадиях, но не раковых заболеваний
Фото: Артем Устюжанин / Е1.RU
— Опасны ли скрининговые исследования?
— Само по себе обследование действительно может быть небезопасным. Например, скринингом можно назвать компьютерную томографию для человека, которого ничего не беспокоит. КТ — это рентгеновский метод и несет существенную лучевую нагрузку. Делать ее надо только при серьезных показаниях. Любимая многими УЗИ-диагностика — хороший метод, безопасный. Но сильно зависит от доктора, который его проводит. Также есть пределы разрешения метода, и, соответственно, могут быть ложноотрицательные результаты.
Существует множество других онкологических заболеваний, одни из них встречаются чаще, другие реже. Для них не существует тестов, достоверно указывающих на опухоль в доклинической (до появления симптомов) стадии. Поэтому важно следить за собой, если появились какие-то изменения в организме: стали худеть без причины, изменился голос, появились кровянистые выделения, незаживающие ранки, припухлости, длительные боли — надо идти к врачу. В таких случаях обследование будет проходить уже по другой программе. И помните, рак излечим, главное — не запустить болезнь.
Все новости
Онкологический ликбез: почему флюорография не показывает рак лёгких и когда курильщику пора к врачу
Беседуем с главным специалистом Екатеринбурга по лучевой диагностике о пользе и опасности рентгена.
Главный специалист Управления здравоохранения Екатеринбурга по лучевой диагностике Андрей Цориев
Публикуем очередной материал, который стоит прочитать и сохранить в закладки: мы вместе с ведущими врачами Екатеринбурга разоблачаем мифы о раке и выясняем, как можно избежать этой страшной болезни или хотя бы распознать её симптомы как можно раньше.
В этот раз мы попросили главного специалиста Управления здравоохранения Екатеринбурга по лучевой диагностике Андрея Цориева рассказать о том, как правильно, вовремя и без лишней лучевой нагрузки можно выявить рак лёгких. Однако наш разговор от рака лёгких плавно перешёл на обсуждение рентгеновских методик для диагностики других онкологических заболеваний и даже коснулся туберкулёза лёгких. Разговор получился интересным и во многом неожиданным.
— Андрей Эльдарович, так всё-таки как можно обнаружить рак лёгких в ранней стадии? Поможет ли здесь массовая флюорография, рентген или, может быть, что-то ещё?
Согласно рекомендациям Американского общества онкологов, КТ лёгких раз в год нужно делать людям в возрасте от 55 до 74 лет, которые курят не менее 30 пачек сигарет в год, имеют большой стаж курения или бросили курить не более 15 лет назад, при этом состояние их здоровья позволит провести операцию, если обнаружится рак лёгких. Причём у каждого пациента должны быть выполнены все эти требования! Возрастные рамки объясняются следующим: до 55 лет человек ещё не в группе риска, а после 74 выявление рака уже не влияет на продолжительность его жизни. Как сами видите, всё очень рационально и основано на том, что диагностическая методика не должна приносить больше вреда, чем пользы, а её применение должно быть оправдано как с точки зрения медицины, так и с точки зрения экономики. В таком случае применение КТ даёт достоверное снижение смертности от рака лёгких.
Лучевая нагрузка при компьютерной томографии выше, чем при флюорографии, зато результат обследования не в пример точнее
— А что тогда можно рекомендовать пациентам, которым ещё нет 55 лет?
— Не курить. У курильщиков рак лёгких развивается в десятки раз чаще, чем у некурильщиков.
— А как быть с лучевой нагрузкой, которую человек получает во время компьютерной томографии?
— Наверное, примерно то же можно сказать и про диагностику туберкулёза?
— С помощью флюорографии можно выявить и рак, и туберкулёз лёгких. Но только на поздней стадии. Против поголовного применения флюорографии есть ещё очень весомый экономический аргумент: мы подсчитали, что для выявления 1 случая туберкулёза лёгких нужно сделать ежегодных скрининговых флюорографий примерно на 27 тысяч рублей. Сколько на эти деньги можно было сделать исследований мокроты?
Поэтому в случае туберкулёза лёгких на первом этапе тоже нужно определяться с группами риска. Если у человека есть иммунодефицит — или ВИЧ-инфекция, или приобретённый иммунодефицит, например, после проведения химиотерапии, если его беспокоит кашель, или человек находится в местах лишения свободы или работает с данным контингентом — то ему нужно делать не флюорографию, а хороший крупный рентгеновский снимок лёгких. А перед снимком провести ещё несколько исследований: общий анализ крови и анализ мокроты с микроскопией. Вот тогда все данные по пациенту мы сможем оценивать как единое целое и вынести заключение, болен ли он туберкулёзом. По одной флюорографии такой вывод сделать часто невозможно.
— Сегодня многие родители, отказываясь от пробы Манту или других методов диагностики туберкулёза, настаивают на замене этих проб той же флюорографией. Насколько они правы?
— Про информативность флюорографии мы уже сказали всё. А вот про лучевую нагрузку я бы таким родителям напомнил. Ни одна лучевая нагрузка, полученная человеком в течение жизни, а особенно ребёнком, не проходит бесследно. У нас в России совершенно правильно запрещено проводить детям до 14 лет флюорографию, а рентгеновское исследование лёгких можно делать только по показаниям, то есть по направлению лечащего врача. К слову, вся эта законодательная база в равной мере касается и государственных, и частных клиник.
— Андрей Эльдарович, то есть скрининг на обнаружение рака головного мозга не оправдан ввиду высокого облучения?
— Он не оправдан с любой точки зрения. И не применяется ни в одной стране мира. Опухоли головного мозга составляют значительно менее 1% от всех опухолей. Есть более важные локализации, где применяются рентгеновские исследования, например, молочная железа и кишечник.
— Насколько я знаю, для диагностики рака молочной железы у женщин младше 40 лет используется УЗИ, а рентген — только после 40 лет. С чем это связано?
— Это тоже связано с балансом между ожидаемой пользой и возможным вредом от лучевой нагрузки. Риск развития рака молочной железы после 40 лет значимо повышается, а вот до 40 лет рисковать с рентгеновскими лучами не стоит. Кроме этого, в более молодом возрасте молочная железа содержит больше железистой ткани, она более плотная, и с помощью рентгена увидеть рак в ней не всегда возможно.
— А как с помощью лучевой диагностики можно обнаружить рак кишечника?
На мониторе — магнитно-резонансная ангиография внутричерепных артерий пациентки
А так выглядит трёхмерная реконструкция КТ-ангиографии
Напомним, проблеме онкологических заболеваний мы посвятили целую серию интервью. Ранее мы беседовали об одном из самых распространённых онкозаболеваний — раке кожи — с профессором кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергеем Берзиным и об онкологических заболеваниях крови — лейкозах — с главным гематологом Свердловской области Татьяной Константиновой, а главный хирург Екатеринбурга Алексей Столин рассказал о том, почему сейчас не нужно бояться онкологических операций.
Несколько публикаций мы посвятили онкологии желудочно-кишечного тракта. О самой страшной её локализации — раке поджелудочной железы — мы поговорили с доктором медицинских наук Михаилом Прудковым, о раке желудка — с главным хирургом города Алексеем Столиным. О раке кишечника нам рассказал заведующий отделением колопроктологии СОКБ N 1 Андрей Ощепков, а об онкологии самого уязвимого органа — пищевода — заведующий торако-абдоминальным отделением Свердловского областного онкодиспансера Юрий Истомин.
Наконец, главный онколог Екатеринбурга Денис Демидов рассказал нашим читателям о том, как правильно обследоваться без потери времени и денег, чтобы выявить признаки онкологии, и почему сложные процедуры типа МРТ или колоноскопии в этом не всегда помогают.
Читайте также:


