Трихопол отзывы при трихомонаде
В.М. Kрасовский
Институт урологии АМН Украины (Kиев)
Изучена сравнительная эффективность использования препаратов Метронидазола, Тинидазола, Ниморазола, Тенонитрозола, Орнидазола в лечении 126 больных урогенитальным трихомониазом. Эффективность Метронидазола составила 40,4%, Тинидазола – 44,1%, Ниморазола – 85,7%, Тенонитрозола – 89,7%, Орнидазола – 93,3%, Орнидазола + Тенонитрозола – 97,7%. Препараты отличаются различной переносимостью и количеством побочных эффектов: Метронидазол – 23,3%, Тинидазол – 25%, Нимора-зол – 12,5%, Тенонитрозол – 12%, Орнидазол – 9,1%, Орнидазол + Тенонитрозол – 9,1%. Лучшие результаты получены в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также комбинация их последовательного применения Орнидазол + Тенонитрозол (97,7%). Результаты исследования можно использовать в клинической практике.
Kлючевые слова: хронический урогенитальный трихомониаз, лечение, Метронидазол, Тинидазол, Ниморазол, Тенонитрозол, Орнидазол.
The comparative is studied efficiency of the use of preparations of Metronidazolum, Tinidazolum, Nimorazolum, Tenonitrazolum, Ornidazolum in treatment of patients with chronic urogenital trichmoniasis for 126 patients. Efficiency of Metronidazolum was 40,4%, Tinidazolum – 44,1%, Nimorazolum - 85,7%, Tenonitrazolum - 89,7%, Ornidazolum - 93,3%, Ornidazolum + Tenonitrazolum - 97,7%. Preparations differ different bearableness and amount of side effects: Metronidazolum - 23,3%, Tinidazolum - 25%, Nimorazolum - 12,5%, Tenonitrazolum - 12%, Ornidazolum - 9,1%, Ornidazolum + Tenonitrazolum - 9,1%. The best results are got in groups which got: Ornidazolum (93,3%), Tenonitrazolum (89,7%), and also combi nation of their successive application of Ornidazolum + Tenonitrazolum (97,7%). Research results can be recommended for the use in clinical practice.
Keywords: chronic urogenital trichmoniasis, treatment, Metronidazolum, Tinidazolum, Nimorazolum, Tenonitrazolum, Ornidazolum.
В последние десятилетия трихомониаз получил широкое распространение. Чаще всего это заболевание диагностируют у мужчин и женщин молодого возраста – от 16 до 35 лет, из которых большой процент больных составляют лица с другими венерическими заболеваниями и те, кто часто меняют половых партнеров [1, 34].
Заражение трихомониазом происходит в основном половым путем, бытовым путем (плавая в бассейне или реке, в душе, в сауне) заразиться практически невозможно. Однако в сперме, моче и воде возбудитель остается жизнеспособным в течение 24 ч. У больных или у тех, кто перенес эту инфекцию, вырабатываются сывороточные и секреторные антитела, которые указывают на возбудителя, но иммунитет в отношении трихомонадной инфекции не развивается [1–5, 8, 11].
К главным особенностям заболевания следует отнести то, что возбудитель очень легко передается человеку, имевшему половую связь с инфицированным; наличие на поверхности микроорганизмов гиалуронидазы, каталазы, амилазы; способность повторять рельеф эпителиальной клетки и проникать в клетку хозяина; способность защититься от разрушительного действия организма с помощью фиксации на своей поверхности антитрипсина; наличие прямой зависимости вирулентности урогенитальных трихомонад от их гемолитической активности; способность прикрепляться к лейкоцитам, эритроцитам, эпителиальным клеткам за счет гликопротеида.
Выделяют несколько форм трихомониаза: свежая острая, подострая, торпидная; хроническая; трихомонадоносительство. Хроническая форма заболевания характеризуется малосимптомным течением, когда с момента заражения прошло более 2 мес. Периодические обострения могут быть спровоцированы снижением сопротивляемости организма, чрезмерным употреблением алкоголя, изменением рН содержимого мочеиспускательного канала. Трихомонадоносительство – форма заболевания, при которой отсутствуют какие-либо симптомы [2, 4, 5–10, 13].
Трихомониаз – многоочаговое заболевание. По данным Всемирной организации здравоохранения (1995), только у 10,5% больных трихомониаз протекает как моноинфекция, в 89,5% случаев выявляются смешанные трихомонадные инфекции в различных комбинациях: с микоплазмами – 47,3%; с гонококками – 29,1%; с гарднереллой – 31,4%; с уреаплазмой – 20,9%; с хламидиями – 20%; с грибами – 15%.
Диагностика трихомониаза осуществляется на основании клинических признаков и результатов лабораторных исследований. Для получения более точного результата используют сразу несколько методов, а материал для изучения берут из различных очагов воспаления. Применяют следующие лабораторные методы: латекс-агглютинация (используют для выявления трихомонадоносительства); культуральные (используют для диагностики атипичных форм); иммунологические; микроскопия нативного препарата (позволяет по грушевидной или овальной форме, а также характерным движениям микроорганизма определить наличие трихомонады); микроскопия окрашенного препарата (дает возможность проводить исследования, когда материал взят достаточно давно); люминесцентная микроскопия (основан на свечении микроорганизма в ультрафиолетовых лучах). Самый точный и современный метод – ДНK (ПЦР)-диагностика. Для ее проведения из биологического материала извлекают генетически уникальный кусочек ДНK микроорганизма. Все возможные ошибки данного метода составляют 5%. Этот метод отличается не только точностью, но и скоростью выполнения (1–2 дня) [2, 3, 5, 8–10, 12].
Лечение трихомониаза назначают обязательно после осмотра и лабораторного обследования с учетом количества очагов инфекции, тяжести заболевания и индивидуальных особенностей пациента. Кроме того, лечение трихомониаза по требованиям ВОЗ проводят всем половым партнерам, если у одного из них обнаружена инфекция (трихомонада). Особенностью заболевания является наличие множества очагов инфекции. Учитывая этот факт, больным назначают комплексную терапию, включающую: прротивопротозойные препараты; антибактериальные препараты; местное лечение; этиотропные методы; витамины; биостимуляторы; иммунокоррегирующие методы; симптоматическое лечение; гепатопротекторы; противогрибковые препараты. На фоне лечения половая жизнь и прием алкоголя не рекомендуются [2, 6–10,12, 13]. Выбор тактики лечения следует осуществлять индивидуально, с учетом клинико-анамнестических данных.
Лечение острой формы: этиотропная терапия; антибактериальные препараты по индивидуальным показаниям; ферменты, улучшающие пищеварение; витаминотерапия; противотрихомонадные препараты для местного применения в очагах воспаления. По окончании этиотропной терапии рекомендуется провести курс антиоксидантной терапии (перорально и местно) в сочетании с гепатопротекторными средствами.
Лечение хронической формы:
- Подготовительный этап: лекарственные средства, повышающие общий и/или местный иммунитет (по показаниям); витаминотерапия; антиоксиданты; местное лечение очагов поражения.
- Базисная терапия: противотрихомонадные препараты; антибактериальные препараты по показаниям; иммуномодулирующие препараты по показаниям; ферменты, улучшающие пищеварение; протеолитические ферменты; гормонзаместительные препараты (внутрь или местно) по показаниям; антиоксиданты.
- Восстановительная терапия: гепатопротекторы; антиоксиданты — местно; физиотерапевтические процедуры; витаминотерапия.
Первое контрольное обследование у мужчин проводят на 7–10-й день после окончания лечения трихомониаза: пальпаторное обследование предстательной железы и семенных пузырьков, микроскопическое исследование их секрета. Через 1 нед назначают провокацию. Если после провокации трихомонадная инфекция не обнаружена, то на последнее контрольное обследование пациент приходит через 1 мес.
Kритерии излеченности
Различают этиологическое и клиническое выздоровление от трихомониаза. Этиологическое выздоровление: при контрольных обследованиях после курса лечения трихомонады не обнаружены в течение 1–2 мес. у мужчин. Для контрольных обследований применяют культуральные и бактериоскопические лабораторные методы. Kлиническое выздоровление: исчезновение симптомов болезни. Нередко у мужчин после наступления этиологического выздоровления симптомы трихомониаза сохраняются. Посттрихомонадные воспалительные процессы бывают у пациентов с осложненными или хроническими формами болезни [9–13].
Этиотропную терапию трихомониаза проводят несколькими препаратами: это метронидазол, тинидазол, ниморазол, тенонитрозол, орнидазол, секнидазол, флюнидазол, карнидазол. Первых пять препаратов зарегистрированы и их применяют в Украине.
Лекарственная резистентность, ее механизмы и клиническое значение
В последние годы у микроорганизмов все чаще вырабатывается лекарственная резистентность к различными препаратам в связи с неконтролируемым, недостаточно интенсивным или длительным лечением, самолечением. Частота развития резистентности и уровень устойчивости существенно различаются в зависимости от вида микроорганизма, химического состава препарата, эффективности применяемых доз и схем лечения.
Развитие устойчивости связано в первую очередь со снижением активности нитроредуктаз микробной клетки и соответственно со снижением внутриклеточной биотрансформации препаратов. В результате уменьшается образование комплексов с ДНK, снижаются процессы образования свободных радикалов и концентрация цитотоксических продуктов метаболизма. Развитие устойчивости может быть обусловлено также нарушением транспортных систем клетки (снижение проницаемости клеточной стенки у анаэробов и микроаэрофилов и клеточной оболочки у простейших), включая феномен выброса.
Kроме того, главной проблемой в лечении трихомониаза сегодня выступает всевозрастающая резистентность трихомонады к антипротозойным препаратам. Так, согласно исследованиям, проведенным авторами в 1999 г., всего 35% штаммов трихомонад чувствительны к метронидазолу [4]. Согласно другим исследованиям, всего 55% трихомонад чувствительны к тинидазолу [5]. Соответственно изучение изменяющейся чувствительности трихомонад к современным антипротозойным препаратам является актуальной проблемой лечения трихомониаза и микст-инфекций половых путей.
В связи с этим была сделана попытка провести исследование сравнительной эффективности различных противотрихомонадных препаратов.
МАТЕРИАЛЫ И МЕТОДЫ
В отделении сексопатологии и андрологии Института урологии АМН Украины изучали клиническую эффективность различных противотрихомонадных препаратов: Метронидазола, Тинидазола, Ниморазола, Тенонитрозола, Орнидазола у больных хроническим урогенитальным трихомониазом. Кроме того, проводили ретроспективный анализ чувствительности влагалищной трихомонады к различным противопротозойным препаратам и оценивали их эффективность и безопасность.
Под наблюдением находились 370 пациентов с хроническим урогенитальным трихомониазом в возрасте от 21 до 48 лет и длительностью заболевания от 3 мес. до 8 лет. Диагноз урогенитального трихомониаза устанавливали на основании общепринятых принципов с выявлением трихомонад, что подтверждено микроскопией окрашенных мазков, исследованием нативного препарата, культуральным методом, а также методом ПЦР.
Все больные были разделены на группы:
1-я группа (52 пациента) получала в качестве противотрихомонадного препарата Метронидазол в стандартной дозе на протяжении 10 дней.
2-я группа (43 пациента) – Тинидазол по 0,5 г 4 раза в день с интервалом 15 мин 2 дня.
3-я группа (49 мужчин) – Орнидазол по 0,5 г 2 раза в день на протяжении 10 дней.
4-я группа (56 мужчин) – Ниморазол по 0,5 г 2 раза в день на протяжении 6 дней.
5-я группа (126 мужчин) – Тенонитрозол по 0,25 г 2 раза в день на протяжении 8 дней.
6-я группа (44 мужчин) – Орнидазол по 0,5 г 2 раза в день на протяжении 10 дней и Тенонитрозол по 0,25 г 2 раза в день на протяжении 8 дней.
С целью коррекции иммунного статуса назначали индуктор интерферона растительного происхождения кагоцел; как гепатопротектор использовали препарат легалон – 140 мг в день стандартных доз на курс лечения. Для получения антибактериального эффекта (ввиду наличия TANK-функции у трихомонады) назначали препарат группы макролидов кларитромицин в дозе по 500 мг 2 раза в сутки на протяжении 10 дней; пациенты также получали симптоматическое и физиотерапевтическое лечение.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИЕ
Таблица 1. Эффективность этиотропной терапии урогенитального трихомониаза различными препаратами
| Клиническая группа | Препарат | Количество больных | Клиническое выздоровление (абс. число) | Клиническое выздоровление, % |
| 1-я | Метронидазол | 52 | 21 | 40,4 |
| 2-я | Тинидазол | 43 | 19 | 44,1 |
| 3-я | Орнидазол | 49 | 45 | 93,3 |
| 4-я | Ниморазол | 56 | 48 | 85,7 |
| 5-я | Тенонитрозол | 126 | 113 | 89,7 |
| 6-я | Орнидазол + Тенонитрозол | 44 | 43 | 97,7 |
Результаты микроскопии секрета предстательной железы и молекулярно-генетического исследования соскоба слизистой оболочки мочеиспускательного канала мужчин в динамике приведено в табл. 3.
Таблица 3. Результаты микроскопии секрета предстательной железы при этиотропной терапии урогенитального трихомониаза различными препаратами
| Клиническая группа | Препарат | Количество больных | Микроскопия секрета ПЖ | ПЦР |
| 1-я | Метронидазол | 52 | 18 (34,6%) | 21 (40,4%) |
| 2-я | Тинидазол | 43 | 16 (37,2%) | 19 (44,1%) |
| 3-я | Орнидазол | 49 | 44 (89,8) | 45 (93,3%) |
| 4-я | Ниморазол | 56 | 44 (78,5%) | 48 (85,7%) |
| 5-я | Тенонитрозол | 126 | 121 (88,0%) | 113 (89,7%) |
| 6-я | Орнидазол + Тенонитрозол | 44 | 43 (97,7%) | 43 (97,7%) |
Kак видно из приведенных данных, лучшие результаты получены при использовании метода ПЦР в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также их комбинацию последовательного применения Орнидазол + Тенонитрозол (97,7%). Метод микроскопии показал несколько худшие результаты по всем группам пациентов, что обусловлено субъективностью самого метода и свойством мимикрии трихомонады. Но эффективность лечения в тех же группах была выше.
При проведении ретроспективного анализа чувствительности влагалищной трихомонады к различным противопротозойным препаратам оценивали их эффективность. Был проведен анализ культуральных посевов трихомонад с подбором чувствительности к антипротозойным средствам у 243 пациентов, которую определяли по проценту выявления высокой чувствительности к препарату (чистая зона 20 мм и более вокруг диска или отсутствие возбудителя в чашке с препаратом). Высокой чувствительностью обладал препарат в случае наличия этих показателей в более чем 75% культуральных посевах, средний - от 50 до 75%, низкий - менее 50%. Результаты представлены на рис. 1.
Рис 1. Процент высокой чувствительности трихомонады к различным препаратам
Кроме того, нами была оценена эффективность лечения различными препаратами больных, основываясь на полной эрадикации возбудителя, на что указывает молекулярно-генетический метод. Данные приведены на рис. 2.
Рис. 2. Эффективность терапии трихомониаза различными препаратами
При определении количества побочных явлений при использовании различных противопротозойных препаратов выявлены результаты, которые приведены на рис. 3.
Рис. 3. Количество побочных явлений при использовании различных противопротозойных препаратов
ВЫВОДЫ
1. При изучении клинической эффективности различных противотрихомонадных препаратов у больных хроническим урогенитальным трихомониазом выявлено, что эффективность (по критерию эрадикации трихомонады) Метронидазола составила 40,4%, Тинидазола - 44,1%, Ниморазола -85,7%, Тенонитрозола - 89,7%, Орнидазола - 93,3%, Орнидазола + Тенонитрозола - 97,7%.
2. Препараты отличаются различной переносимостью количеством побочных эффектов: Метронидазол - 23,3%, Тинидазол - 25%, Ниморазол - 12,5%, Тенонитрозол - 12%, Орнидазол - 9,1%, Орнидазол + Тенонитрозол - 9,1%.
3. Наиболее высокую чувствительность трихомонады выявили к препаратам Орнидазол (73,6%) и Атрикан (84,4%).
4. Лучшие результаты получены в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также комбинация их последовательного применения Орнидазол + Тенонитрозол (97,7%). Результаты исследования можно использовать в клинической практике.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ММА имени И.М. Сеченова
Попадая в мочеполовой тракт, в среднем через 3–7 дней, трихомонады вызывают развитие воспаления в виде острого, подострого или торпидного уретрита (уретропростатита) у мужчин и вульвовагинита и уретрита у женщин. Как правило, процесс изначально протекает в виде острой или подострой формы, затем через 2 месяца воспалительная реакция стихает и трихомониаз переходит в хроническую форму или трихомонадоносительство.
Клиническая картина мочеполового трихомониаза неспецифичная. Трихомонада способна поражать любые органы урогенитального тракта, процесс может также локализоваться на слизистой миндалин, конъюнктивы, прямой кишки. Следует отметить, что в виде моноинфекции трихомониаз встречается лишь у 10–30% пациентов [1], в 70–80% случаев урогенитальный трихомониаз ассоциируется с другими микроорганизмами, в том числе и инфекциями, передаваемыми половым путем [5]. Чаще всего регистрируются трихомонадно–гонорейная, трихомонадно–бактериальная (в ассоциации с энтерококками, гемолитическими стрептококками, эпидермальным стафиллококком), а также трихомонадно–микотическая инфекции. Важен тот факт, что при микст–инфекции трихомонада является резервуаром сопутствующей инфекции, поэтому вследствие внутритрихомонадной персистенции гонококки, хламидии и др. неуязвимы для антибиотиков, что приводит к рецидиву заболевания.
Клиническая картина урогенитального трихомониаза не отличается от любой другой инфекции, передаваемой половым путем.
Терапия урогенитальных инфекций всегда остается актуальной и обсуждаемой проблемой дерматовенерологии, акушерства и гинекологии, урологии. В отношении трихомониаза основным предметом для дискуссий является терапия микст–инфекций, а так же выбор оптимального противопротозойного препарата. Поскольку за счет незавершенного фагоцитоза трихомонада зачастую является основной причиной неудач в терапии ИППП, при ассоциированных инфекциях необходимо в первую очередь проводить пульс–терапию трихомониаза. Для этого существует большой арсенал быстродействующих и эффективных антипротозойных средств. Все рекомендуемые препараты относятся к группе нитроимидазола. Родоначальником (впрочем, не потерявшим свою значимость и по сей день) является метронидазол. По данным Всемирной Организации Здравоохранения (2001 г.), однократный прием 2,0 г этого препарата приводит к излечению у 88% женщин, а при совместном лечении половых партнеров положительный эффект достигается в 95% случаев. Такая же высокая эффективность и у тинидазола. Как правило, для излечения достаточно однократного применения 2,0 г внутрь. Наиболее современными и эффективными антипротозойными препаратами являются орнидазол и секнидазол: однократный прием 1,5 г или 2,0 г соответственно гарантирует элиминацию возбудителя практически у всех больных с неосложненным трихомониазом. Однократные пульс–курсы терапии также удобны для лечения половых партнеров. Однако частое отсутствие клиники или ее минимальные проявления, невысокий лейкоцитоз не позволяют достоверно определить сроки инфицирования, довольно проблемно исключить и поражение трихомонадами парауретральных желез, простаты и т.д. В связи с этим мы рекомендуем использовать вышеназванные препараты пролонгированными курсами по 5–10 дней. Для курсового системного лечения могут быть использованы и другие препараты группы нитроимидазола: ниморазол и нифурател.
В последние годы в России появляется все большее количество методически рекомендаций, указаний, стандартов по терапии ИППП. Все они основаны на большом клиническом материале, а выпускают их ведущие дерматовенерологические учреждения, Ассоциация акушеров–гинекологов. Существуют так же международные европейские рекомендации, рекомендации ВОЗ. Все они построены по единому принципу и предлагают как рекомендуемые схемы терапии, так и альтернативные.
По данным ВОЗ, рекомендуемыми являются схемы терапии трихомониаза метронидазолом или тинидазолом в однократной дозировке 2,0 г. Альтернативным является применение тех же препаратов по 500 мг 2 раза в сутки в течение 5–7 дней. Сходные данные представляют специалисты США, выводя метронидазол на первое место – 2,0 г однократно.
Согласно данным европейских рекомендаций оптимальным способом лечения трихомониаза является прием метронидазола в течение 7 дней по 500 мг каждые 8 часов.
Итак, как же выбрать оптимальный антипротозойный препарат? По международному опыту, а также данным части отечественных исследователей – это метронидазол.
Однако не все так однозначно. Что касается эффективности при соблюдении рекомендаций врача и одновременном лечении половых партнеров, то она примерно одинакова у всех препаратов (все производные нитроимидазола). В удобстве применения так же все препараты схожи, но что касается побочных эффектов, то, по собственным данным и данным литературы, все–таки переносимость орнидазола и секнидазола несколько лучше, чем у метронидазола.
При приеме последнего чаще отмечаются диспептические растройства, головные боли, бессонница, аллергические реакции, чем у других препаратов данной группы.

"Меня длительное время мучили зуд и обильные выделения. После того, как у меня обнаружили трихомониаз, я принимала трихопол, который порекомендовала мне подруга, так как он ей помог. Но после курса лечения мое самочувствие не улучшилось. Почему лекарство не подействовало? Подскажите, как иначе можно избавиться от этого заболевания?" Марина Никинита, Волгоград.
На вопросы читательницы мы попросили ответить кандидата медицинских наук, акушера-гинеколога московского Медицинского женского центра Марину Шамсутдиновну УМУРЗАКОВУ.
На мой взгляд, дело в том, что трихомониаз не вылечивают своевременно. Симптомы этого заболевания — зуд, жжение, обильные выделения — многие считают пустяком и не спешат обращаться к врачу. Зачастую пытаются вылечиться самостоятельно. А ведь из-за сходства симптомов трихомониаза и других венерических заболеваний точный диагноз можно поставить только на основе лабораторных исследований. Если был выявлен возбудитель — вагинальная трихомонада — значит, человек болен. Именно самолечение в последние годы привело к тому, что трихомониаз стал самым распространенным заболеванием женской половой сферы. Неверное лечение — и недуг быстро принимает хроническую форму.
Кроме того, широко распространена скрытая форма трихомониаза — носительство, при которой заболевание никак не проявляется. Человек даже не догадывается, что болен, но является источником заражения. Заражению трихомониазом подвержены как женщины, так и мужчины. Передается заболевание только половым путем.
Своевременное выявление заболевания и лечение обоих партнеров важно еще и потому, что хроническое воспаление влагалища, вызванное трихомонадами, может привести к серьезным осложнениям. Трихомонады, не устраненные в срок, начинают "путешествие" по женскому организму. Попав в область шейки матки, они могут вызвать ее воспаление.
В дальнейшем — это воспаление придатков, появление спаек в маточных трубах, что может быть причиной бесплодия. У мужчин запущенный трихомониаз тоже грозит бесплодием.
Трихопол и его аналог метронидазол для лечения заболевания, которое волнует читательницу, используют уже давно. Но в последнее время возбудители трихомониаза потихоньку начали приспосабливаться к этим препаратам. Поэтому в отдельных случаях эти лекарства не эффективны. Учитывая такую ситуацию, врачи сегодня все чаще используют препараты другого действия, отличного от действия трихопола. Например, вагинальные свечи Осарбон — отечественный препарат для местного лечения трихомониаза у женщин. Он используется как в виде монотерапии, так и в дополнение к приему противотрихомонадных препаратов внутрь.
Местное применение Осарбона обусловливает его безопасность, так как в кровь лекарственные компоненты не попадают. Трихомонады абсолютно беззащитны перед непривычным для них воздействием. Кроме того, Осарбон способен восстанавливать кислую среду влагалища, которая уже сама по себе губительно действует на возбудителей заболевания.
Осарбон оказывает комплексное воздействие — он уничтожает не только трихомонады, но и многих других возбудителей. Ведь трихомонады — очень "прожорливые" существа. Они поглощают другие микроорганизмы, обитающие с ними по соседству — вирусы, гонококки, хламидии, грибы. Когда мы при помощи лекарств уничтожаем трихомонады, "съеденные" возбудители получают свободу и вызывают другие заболевания.
Препарат удобен в применении — использовать вагинальные свечи нужно лишь раз в сутки. Важно и то, что Осарбон значительно дешевле зарубежных аналогов.
В заключение хотелось бы отметить, что, несмотря на отличные характеристики Осарбона, лечиться им самостоятельно не стоит. Только врач может установить, какая именно инфекция поселилась в вашем организме, и назначить соответствующее лечение.
Екатерина КОВАЛЕВА
"Женское здоровье"
Из числа инфекций, передающихся преимущественно половым путем, ведущее место занимает мочеполовой трихомониаз. По данным Ивановой М.А., Виноградовой С.А. с соавторами за период с 1997 по 2008 гг. наибольшую долю в структуре заболеваемости ИППП занимал трихомониаз. Пик заболеваемости трихомониазом был отмечен в1995 г. (344,3 на 100 тыс. населения). С2000 г. вновь началось снижение показателей с 319,7 (в2000 г.) до 167,4 на 100 000 населения в2008 г.
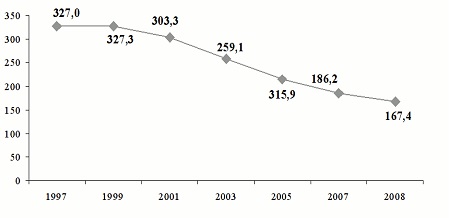
Рис. 3. Динамика заболеваемости урогенитальным трихомониазом в Российской Федерации за 1997-2008 гг. (на 100 000 соотв. населения)
Превышение среднероссийского показателя сегодня отмечается в Сибирском (293,7 на 100 000 населения) и Уральском (181,4 на 100 000 населения) федеральных округах.
Распространенность трихомониаза велика и до конца не учтена. Еще в1962 г. И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.
По суммарным данным ВОЗ, в мире ежегодно заболевают 180-200 млн человек. Среди проституток, а также женщин с белями процент больных МТ достигает 70-80%; при скрининговом обследовании различных контингентов выявлялось до 5—30% женщин, больных трихомониазом, и до 6-15% мужчин — носителей трихомонад.
Значимость трихомонадной инфекции обусловлена не только ее широкой распространенностью, но и способностью вызывать ряд тяжелых осложнений.
- бесплодие;
- воспалительные заболевания органов малого таза у женщин;
- простатиты, эпидидимиты, стриктуры уретры у мужчин;
- преждевременный разрыв околоплодных оболочек;
- рождение детей с пониженной массой тела;
- риск возникновения рака шейки матки и передачи ВИЧ- инфекции.
- сексуальные расстройства.
Необходимо также учитывать тот факт, что трихомонады могут фагоцитировать и резервировать различные патогенные и условно-патогенные микроорганизмы, способствуя распространению других ИППП).
Клиническая картина мочеполового трихомониаза, по мнению ряда авторов, претерпевает патоморфоз, характеризуясь, обилием стертых и малосимптомных форм.
В ходе практической работы и при обзоре литературных данных нами отмечены возможные основные причины неудачного лечения трихомониаза и увеличение количества рецидивов заболевания:
- возникновение резистентных к антипротозойным препаратам штаммов T. vaginalis, несомненно связанно с чрезмерно широким, нередко необоснованным применением препарата в общей медицинской практике;
- снижение активности метронидазола за счет захвата активных нитрорадикалов микроорганизмами, входящими в состав микробиоциноза урогенитального тракта;
- низкая концентрации протистоцидных средств, попадающих в очаги хронического воспаления, в связи с нарушением васкуляризации и развитием рубцовых изменений;
- патология желудочно-кишечного тракта,
- низкая эффекторная функция иммунной системы;
- недостаточно высокая комплаентность пациентов.
- у пациентов с хроническим урогенитальным трихомониазом развивается дисбиоз уретры, проявляющийся изменением видового и количественного состава условно-патогенной микрофлоры. После успешной эрадикации трихомонад воспалительный процесс может сохраняться, поддерживаясь сопутствующей микрофлорой и создавая у врача ложное представление о неэффективности лечения.
- нельзя исключать возможность реинфекции, если оба партнера начали лечение неодновременно или появился новый половой партнер;
- К сожалению, проблема фальсификации лекарственных средств, а также появлением большого количества дженериков.
- вероятность ложноположительных результатов лабораторных тестов, использованных для постановки диагноза заболевания (некорректная трактовка результатов ИФА).
Вот уже 50 лет метронидазол используется в лечении трихомониаза и анаэробных инфекций. По литературным данным, неэффективность лечения трихомониаза метронидазолом составляет до 44%.
Некоторые авторы приводят более впечатляющие результаты; так, по данным дерматовенерологической клиники Новосибирского мединститута, в 1995-1996 гг. рецидивы после полноценного лечения нитроимидазолами достигали 47%.
Уже опубликованы сообщения о более чем 100 резистентных к метронидазолу штаммах из США, порядка 20 устойчивых штаммов описаны европейскими учеными, в том числе российскими.
Описывается также перекрестная устойчивость к тинидазолу и орнидазолу, что свидетельствует о формировании устойчивости ко всей группе 5-нитроимидазолов. В то же время за неимением альтернативных схем лечения предпринимаются попытки лечить трихомониаз, вызванный устойчивыми к метронидазолу штаммами, увеличивая дозировки применяемых схем метронидазола, однако такие попытки редко оказываются успешными.
Известно, что устойчивость – это результат мутации и формирования новых резистентных штаммов. Все чаще появляются публикации, связывающие устойчивость T. vaginalis с ее инфицированием РНК-вирусами. Инфицированные изоляты близки друг к другу при оценке молекулярного строения. Эти изоляты чаще всех остальных оказываются резистентными к группе препаратов 5-нитроимидазолов.
Наиболее сложным вопросом терапии современного трихомониаза является выбор эффективного этиотропного средства. Несмотря на многочисленные публикации результатов изучения эффективности противотрихомонадной терапии, выбор конкретных препаратов на отечественном рынке остается весьма ограниченным.
Таким образом, несмотря на рекомендации, приведенные в отдельных публикациях, отсутствие доказательных данных об эффективности и безопасности препаратов, не принадлежащих к группе 5-НИ, в терапии трихомонадной инфекции, в т. ч. ее рефрактерных форм, не позволяет рекомендовать их использование у пациентов с данной патологией, за исключением случаев, когда другие терапевтические альтернативы исчерпаны.
Обобщение собственного опыта, отечественных и зарубежных дерматовенерологов показывает, что для более успешного лечения трихомониаза необходимо соблюдать следующие положения:
- лечить следует одновременно всех половых партнеров, даже при отсутствии клинических и лабораторных признаков заболевания;
- употребление алкоголя и половая жизнь в период лечения исключаются;
- схема лечения определяются с учетом сопутствующих соматических заболеваний, возраста и веса больного;
- тактика лечения зависит от формы течения заболевания (острый или хронический процесс), локализации воспалительного процесса и наличия смешанной инфекции, а также данных клинико-лабораторного обследования больных..
В Европейском руководстве по заболеваниям, передаваемым половым путем, отмечено, что при персистирующих и рецидивирующих симптомах, связанных с урогенитальным трихомониазом, часто у пациенток, у которых первый курс не дает эффекта, эффективным бывает второй курс стандартного лечения метронидазолом. Перед повторным курсом метронидазола необходимо провести эмпирическое лечение эритромицином или амоксициллином для снижения уровня b-гемолитических стрептококков, поскольку некоторые микроорганизмы, присутствующие во влагалище, могут снижать эффективность метронидазола, захватывая активную нитрогруппу. Это и есть так называемая относительная резистентность к терапии, когда излечение наступает после повторного назначения того же метронидазола после устранения, с помощью антибиотиков, кокковой флоры, являющейся истинной причиной неэффективности первого курса терапии.
Если повторно проведенное лечение вновь оказывается неэффективным, то согласно Европейскому руководству по заболеваниям, передаваемым половым путем, эффективного лечения не существует.
необходимости в местном лечении, так как достаточно общего лечения для ликвидации воспалительных явлений и эрадикации возбудителя
Что касается иммунокоррекции при трихомониазе, то следует отметить, что недостаточно изучен иммунопатогенез, роль клеточных, цитокиновых факторов иммунитета и интерферонового статуса.
А в тоже время назначаемые довольно часто иммунотропные и иммуномодулирующие препараты из разных фармокологических групп имеют как ни странно одинаковые показания в терапии хронических форм трихомониаза. Анализ практических и литературных данных позволил нам выделить следующие основные принципы применения иммуномодуляторов:
Перед назначением ИМ целесообразно выявить у больного клинические и лабораторные признаки нарушений иммунитета;
- Установить причину формирования иммунодефицита и степень его влияния на иммунную систему.
- Препараты не применяются самостоятельно, а лишь дополняют традиционную терапию.
- Перед назначением ИМ обязательна оценка характера иммунологических нарушений у больного.
- Принимать во внимание зависимость изменений иммунологических показателей от возраста, биологических ритмов больного и других причин.
- Учитывать иммунотропные эффекты традиционных лекарственных средств.
- Выраженность эффекта коррекции в остром периоде выше, чем в стадии ремиссии.
- Продолжительность устранения иммунологических нарушений составляет от 30 дней до 6-9 месяцев и зависит от свойств препарата, маркерного показателя и характера заболевания.
- При многократном введении ИМ спектр их действия сохраняется, а выраженность эффекта возрастает.
- Препараты полностью реализуют свои эффекты только при использовании в оптимальных дозах.
Таким образом, в решении задач излеченности и уменьшения количества рецидивов трихомониаза, мы видим в своевременном выявлении и профилактике вышеназванных причин неудачного лечения и в необходимости применения комплексной терапии, включая оптимальное этиотропное, патогенетическое, физиотерапевтическое, адекватное иммунотропное и местное лечение.
Читайте также:


