Тонзиллит стафилококк при беременности
Тонзиллит — это воспалительный процесс, который поражает одну или несколько миндалин лимфатического глоточного кольца. В 80% случаев тонзиллиты спровоцированы бета-гемолитическим стрептококком, в остальных — причиной являются различные бактерии, стафилококки, грибковые микроорганизмы. При несвоевременно начатом лечении очаг воспаления распространяется дальше и поражает окружающие мягкие ткани, тонзиллит переходит в острую фазу.
Симптомы тонзиллита
В зависимости от формы заболевания, общие симптомы при тонзиллите будут отличаться. Человек заражается воздушно-капельным путем от инфицированного. После окончания инкубационного периода в течение 1–2 дней испытывает первые острые симптомы тонзиллита:
- Боль в горле, которая усиливается при глотании.
- Общая слабость, ломота в мышцах и суставах.
- Повышение температуры.
- Увеличение лимфатических узлов в области горла.
- Озноб.
- Головные боли.
Максимальная степень болезненности в горле чаще всего развивается на вторые сутки заболевания. Миндалины приобретают ярко-красный оттенок, становятся отекшими, на них начинают формироваться мелкие фолликулы с гноем. Если в этот момент игнорировать симптомы и не начать лечение, тонзиллит может принять хроническую форму.
Диагностировать хронический тонзиллит гораздо сложнее, поскольку общая симптоматика чаще всего носит скрытый характер. Подозрение на хроническое течение заболевания должны вызвать следующие симптомы тонзиллита:
- Боли в горле явно не выражены, могут появляться периодически при глотании.
- Першение в горле, ощущение сухости.
- Частые эпизоды возникновения ангины.
- Выход гнойных пробок во время кашля.
Игнорировать такие признаки нельзя. Они способны спровоцировать развитие осложнений, связанных с заболеваниями почек, поражением суставов и нарушением работы сердца.
Диагностика заболевания
Первым этапом диагностического обследования является осмотр пациента. Состояние глотки оценивается с использованием специального освещения, в результате чего врач отмечает увеличение лимфатических узлов, выраженное покраснение небных миндалин, желтоватый гнойный налет и другие характерные при тонзиллите признаки.
Следующим этапом, который очень важен для назначения грамотного лечения тонзиллита, является сдача анализов. Для определения возбудителя заболевания с поверхности миндалин и задней стенки носоглотки берут мазок. Этот анализ передается в лабораторию, где в дальнейшем материал будет обследован. Наличие определенной группы микроорганизмов позволяет понять, что конкретно спровоцировало поражение миндалин и привело к тонзиллиту.
Также берется анализ крови для обследования. Показатели, которые подтверждают наличие заболевания, будут превышать нормальный уровень:
- Показатель СОЭ достигает 18–20 мм/ч.
- Увеличивается количество незрелых нейтрофилов.
- Уровень нейтрофилов в крови достигает показателей 7-9х109/л.
- Обнаруживается наличие метамиелоцитов и миелоцитов.
Проба на определение чувствительности к антибиотикам позволяет врачу подобрать в дальнейшем максимально эффективное лечение. При лечении врачом будет назначены антибиотики, каждый из которых способен подавить размножение определенной группы патогенных микроорганизмов.
Лечение тонзиллита
Форма тонзиллита и текущая стадия заболевания напрямую влияют на тактику лечения тонзиллита. Лечение будет основано на комплексном подходе, направленном на погашение острых симптомов заболевания и устранение ранее установленного возбудителя:
- Антисептические растворы для полоскания горла.
- Средства для снятия боли в виде таблеток, спреев или леденцов.
- Растворы для промывания миндалин. При скоплении гнойного содержимого налет следует удалять при помощи специального шприца.
- Использование иммуномодуляторов местного действия.
- Прием жаропонижающих средств при необходимости.
- Антибиотики. При лечении очень важно соблюдать режим и не прекращать прием препаратов, даже в случае улучшения самочувствия. Лечить заболевание и полностью устранить бактерии можно только при полном прохождении курса, назначенного врачом. Полноценное лечение необходимо не только для погашения симптомов, но и подавления возбудителя.
Помощь в улучшении самочувствия и устранении характерных признаков заболевания способно оказать физиотерапевтическое лечение. Процедуры способствуют нормализации кровообращения и стимулируют выработку антител к тонзиллиту. Пациенту предлагается лечить заболевание с помощью УФО-терапии или УВЧ. Для промывания миндалин лечащий врач может назначить вакуум-гидротерапию.
Во время лечения очень важно обеспечить пациенту щадящее питание: вареные или приготовленные на пару продукты не будут дополнительно травмировать горло. Обильное питье также будет способствовать скорейшему выздоровлению при тонзиллите.
Решение относительно удаления миндалин принимается врачом после полного диагностического обследования и отсутствия видимого эффекта от лечения при тонзиллите, сопровождающегося развитием осложнений (токсико-аллергическая форма). В этом случае миндалины удаляются в качестве источника основной угрозы.
Профилактические мероприятия
Перед проведением профилактических мероприятий следует обозначить факторы, которые провоцируют возникновение тонзиллита. Наибольшее количество случаев возникновения заболевания наблюдается в осенне-зимние периоды. Проживание в неблагоприятной экологической обстановке и частое пребывание в местах большого скопления людей также приводит к повышению риска возникновения заболевания.
Для уменьшения вероятности заражения рекомендуется ответственно относиться к личному здоровью. В периоды вспышек заболеваний тонзиллитом желательно принимать витаминные комплексы, направленных на укрепление защитных сил организма. Важно избегать переохлаждений, которые могут вызвать боли в горле и тонзиллит в частности.
При посещении общественных мест по возможности следует минимизировать общение с инфицированными тонзиллитом людьми или носить специальную маску. Ежедневные прогулки на свежем воздухе и закаливание будет способствовать улучшению иммунитета, а также позволят организму противостоять тонзиллиту.
Сезон простуд, сквозняк или съеденное мороженое — и снова здравствуй, ангина! Знакомо?
Ангина (или острый тонзиллит по-научному) часто не проходит бесследно: инфекция задерживается в лакунах миндалин и может вызвать хронический воспалительный процесс. Усугубляют ситуацию гаймориты, искривление носовой перегородки и даже кариес! По данным ВОЗ, почти 10% детей страдают хроническим тонзиллитом. Однако реальный же охват — гораздо шире: банальную боль в горле у нас привыкли не замечать и лечить в домашних условиях. У некоторых пациентов симптомы тонзиллита проходят сами собой, однако через некоторое время возвращаются, снова и снова выливаясь в новый виток болезни.
Хронический тонзиллит - это воспаление миндалин, которое развивается после перенесённой ангины или других инфекционных болезней (дифтерия, корь, скарлатина). В основном вызывается инфекциями бактериальной и вирусной природы. У большинства больных хроническим тонзиллитом возбудителем являются бета-гемолитические стрептококки в ассоциации с золотистым стафилококком.
Как распознать тонзиллит?
Хронический тонзиллит могут сопровождать такие симптомы, как:
Правда ли, что тонзиллит может вызывать ревматизм?
Абсолютно верно. Хронический тонзиллит - это постоянный очаг инфекции, который неизбежен последствиями для всего организма. Чаще всего у больных возникают расстройства ревматического типа:
- ревмокардит
- ревматоидный полиартрит (поражаются оболочки суставов)
- ревмохорея (поражается нервная система)
- ревматическое воспаление покровов.
Ревматизм развивается под воздействием двух факторов:
- токсическое влияние бактерий на сердечную ткань,
- аутоиммунный ответ: стрептококк может нести схожие с человеческими антигены, из-за чего иммунные клетки атакуют собственные клетки организма, воспринимая их как чужеродные.
Можно ли вылечить хронический тонзиллит?
Можно и нужно. Лечение зависит от тяжести заболевания. Выделяют две стадии хронического тонзиллита — компенсированная и декомпенсированная стадии.
Компенсированная стадия — это дремлющий очаг инфекции. На этом этапе еще не наблюдается повторных ангин и видимой реакции со стороны всего организма. Барьерная функция миндалин и реактивность организма не нарушены. Как правило показано консервативное лечение.
При декомпенсированной стадии наблюдаются токсико-аллергические осложнения: частые ангины, абсцессы, воспалительные заболевания уха и пазух носа, а также поражения других органов (сердца, почек). На этой стадии миндалины уже не выполняют барьерную функцию, а сами становятся бактериальным депо. В таком случае мы рекомендуем оперативное лечение.
В чем заключается консервативное лечение?
Второй этап — физиотерапия: УВЧ, электрофорез, квантовая терапия и другие процедуры, которые снижают воспалительный процесс. Одновременно необходимо пройти курс противовоспалительных препаратов и иммуномодуляторов.
Специалисты нашего медицинского центра проводят процедуры санации с использованием самого современного оборудования. Оно позволяет минимализировать болезненные ощущения и ускорить процесс реабилитации. Как правило, не менее 90% случаев положительно реагирует на лечение.
Что можно рекомендовать людям, у которых хронический тонзиллит?
Лечение в домашних условиях, к сожалению, малоэффективно: лакуны миндалин достаточно извилистые, а потому самостоятельно качественно их промыть не получится. Кроме того, как мы уже сказали, хронический тонзиллит имеет плохие отдаленные последствия.
Поэтому самое главное - вовремя обратиться к врачу и не запускать болезнь. Только совместными усилиями врача и пациента можно добиться успешного лечения.
Статья носит рекомендательный характер. Требуется консультация специалиста.
По статистике, более чем у 50% здоровых людей есть золотистый стафилококк, при этом они не ощущают дискомфорта и не обращаются к врачу. Если иммунитет в порядке, микроорганизм, который считается патогенным и очень опасным, не требует медицинского вмешательства. Но при стечении нескольких неблагоприятных факторов развивается воспаление, и в этом случае необходима терапия.
Способы заражения
Существует несколько способов заражения (первыми указаны те, что встречаются наиболее часто):
· Контактный. Пренебрежение правилами гигиены приводит к тому, что бактерии стрептококки и стафилококки попадают в гортань с предметов обихода, детских игрушек, посуды. Например, подержавшись за дверную ручку, на которой есть бактерии, и поднеся руки ко рту, человек рискует заразиться.
· Воздушно-капельный. Находясь в одном помещении с больным, здоровый человек вдыхает воздух, в котором есть бактерии, и через некоторое время обнаруживает симптомы стафилококка в горле.
Стафилококк ауреус в горле может появиться даже после того, как человек вдохнет воздух с некоторым количеством микроорганизмов. Доказано, что микроб может длительное время обитать в воздухе, оставаясь жизнеспособным.
Симптомы развития стафилококковой инфекции
При стафилококке в горле могут развиться самые разные заболевания, но чаще всего врачи диагностируют стафилококковый ларингит, фарингит или тонзиллит.
Признаки, характерные для стафилококкового ларингита:
· першение и сухость в горле;
· сухой кашель, через несколько дней сменяющийся влажным, с обильным выделением мокроты;
· повышение температуры до 38,1—38,5 °C (иногда выше).
Признаки стафилококкового фарингита (диагностируется примерно в 5 случаях из 100):
· повышенная температура тела (37,5 °C и выше);
· вязкий слизистый налет на стенках горла;
· першение, вызывающее сухой кашель;
· отечность мягких тканей гортани;
· слабость, общее ухудшение самочувствия;
· боль в горле, которая усиливается при глотании;
Симптомы, характерные для стафилококкового тонзиллита:
· резкое повышение температуры (до 39—40 °C);
· боль в горле, переходящая на виски, мышцы шеи, уши;
· головная боль, слабость, головокружение, слезотечение;
· образование гноя на миндалинах;
· гиперемия слизистых оболочек миндалин и горла;
· увеличение лимфоузлов в области шеи;
· сильная боль при глотании;
Современные методы диагностики
При наличии стафилококка в горле симптомы проявляются по-другому: бактерии, попав в питательную среду, образуют колонии диаметром до 4 мм, имеющие выпуклую форму и оранжевый, белый или желтый цвет. Если нет времени ждать, пока бакпосев даст результаты, выявить болезнь может при помощи коагулазного теста. Его плюс в том, что результаты можно узнать уже через 4 часа, но если они будут отрицательными, время ожидания продлевается еще на 24 часа.
Серологический метод заключается в том, что на микробы воздействует стафилококковый бактериофаг. Их существует несколько групп, и каждая воздействует только на определенные виды патогенных микроорганизмов. Из-за невысокой точности (болезнь выявляется примерно в 60% случаев) сейчас этот способ применяется редко.
Есть допустимая норма содержания стафилококков в организме. Она выражается в микроскопических числах, которые ни о чем не скажут обычному человеку. Но пациент должен знать, что есть разница между стафилококком и стафилококковой инфекцией . В первом случае опасности нет, во втором — есть, и очень серьезная. Начинать лечение нужно немедленно, потому что появление инфекции свидетельствует о слабом иммунитете, и это значит, что организм не справится с болезнью собственными силами.
Общие принципы лечения
Результат лечения проявляется в следующем:
· укрепляется местный и неспецифический иммунитет;
· быстро заживают пораженные слизистые оболочки и мягкие ткани;
· подавляется активность болезнетворных микроорганизмов — возбудителей инфекции.
Местные антибиотики (таблетки, инъекции) помогают пациентам, у которых имеется стрептококк на миндалинах или стафилококковая инфекция в горле. Если поражены не только ткани и слизистые гортани, но и дыхательные пути (внелегочные и внутрилегочные ветвления бронхов, трахея, бронхиолы), проводят терапию сильнодействующими противостафилококовыми медикаментами и системными антибиотиками. Полезно делать полоскания препаратами Мирамистин, Фурацилин.
Важно: покупая Мирамистин, необходимо обращать внимание на концентрацию и назначение, так как данный препарат выпускается для разных целей.
Повышают эффективность лечения физиопроцедуры:
Антимикробные препараты системного действия выпускаются в виде спреев, инъекционных растворов, сиропов, таблеток, суспензий, капсул. Эффективно уничтожают золотистый стафилококк в горле у ребенка препараты, устойчивые к бета-лактамазе и пенициллиназе — ферментам, синтезируемым патогенными бактериями.
Лекарства на растительной основе
Препараты, содержащие растительные компоненты, относят к группе фитоадаптогенов. Их действие направлено на повышение сопротивляемости организма различным патогенным организмам: простейшим, вирусам, микробам, грибкам. В составе таких препаратов обычно содержатся биологически активные вещества, микроэлементы и витамины. В результате применения растительных адаптогенов снижается риск заболеть, а у тех, кто уже страдает от развившегося инфекционного заболевания, улучшается общее состояние.
Как проявляется действие лекарств:
· приходит в норму самочувствие;
· исчезает боль в горле;
· проходит отечность миндалин;
· уменьшается или полностью исчезает гиперемия.
Если до этого были другие признаки интоксикации стафилококком, они также уменьшаются. Растительные препараты полезны тем, что они способствуют скорейшему выздоровлению, предотвращают обострение болезни и снижают риск рецидива в дальнейшем.
Наиболее эффективные и недорогие фитоадаптогены:
Все препараты выпускаются в виде настоек и экстрактов. Что лучше принимать от золотистого стафилококка, подскажет лечащий врач.
Важно: у адаптогенов имеются противопоказания. В том числе, их нельзя принимать пациентам, у которых повышено артериальное давление.
При беременности экстракты и настои принимать не рекомендуется. В крайнем случае, необходимо предварительно проконсультироваться с гинекологом. Подобные средства повышают давление, при этом возможны неблагоприятные последствия как для плода, так и для самой женины. Также нежелательно давать растительные адаптогены детям: возможны побочные эффекты в виде бессонницы, отечности слизистых, кожного зуда, крапивницы.
Иммуностимулирующие препараты
Лечиться необходимо не только до исчезновения симптомов воспаления, но и в течение месяца после того, как наступит выздоровление. Такие препараты следует принимать как больным в рамках терапии при стафилококке горле, так и всем, кто страдает вторичным иммунодефицитом. Иммуностимуляторы значительно снижают риск развития инфекционных заболеваний.
Лечение народными средствами
К числу эффективных методов относят фототерапию. Но чтобы точно узнать, как вылечить больное горло и не навредить себе, предварительно нужно проконсультироваться с практикующим фитотерапевтом, которым знает, что такое золотистый стафилококк aureus. Экспериментировать с народными средствами не рекомендуется. Все же можно назвать перечень эффективных трав и плодов, которые помогают вылечить стафилококк в горле у детей и взрослых:
· мякоть абрикоса (принимать в виде пюре утром и вечером);
· плоды черной смородины (есть натощак в свежем виде);
· ванны с яблочным уксусом (50 г на ванну);
· настойка прополиса (использовать для полоскания)
· настой из смеси лекарственных трав (купить в аптеке и принимать по инструкции).
Лечение стафилококка у беременных и детей
Учитывая, что ослабленный организм хуже сопротивляется инфекции, при одинаковых обстоятельствах стафилококк в горле у ребенка или беременной женины появится с большей вероятностью, чем у остальных категорий пациентов. Однако лечить детей и будущих мам сложнее из-за большого количества противопоказаний и ограничений. Выбирая, чем лечить стафилококк, врач должен учитывать и индивидуальные особенности каждого человека. Методы борьбы с инфекцией в горле у детей подбирает педиатр, а схема лечения беременной женщины подбирается врачом-инфекционистом, при этом может потребоваться участие гинеколога, который ведет беременность.
Как лечиться тем, кто является носителем стафилококка?
Лечение стафилококка в горле не понадобится, если еще до того, как разовьется воспаление, человек будет делать следующее:
Рекомендованная продолжительность терапевтического курса, которой обычно хватает, чтобы избавиться от инфекции — 1 месяц. Затем необходимо сделать контрольный бакпосев, чтобы убедиться, что лечение золотистого стафилококка в горле дало результаты. Если носительство патогенных микроорганизмов не выявлено, можно начать принимать иммуностимуляторы. При наличии микробов в количестве, превышающем норму, следует сделать инъекцию стафилококкового анатоксина.
Вывод: быстро и эффективно вылечить золотистый стафилококк возможно только при взаимодействии с врачом и выполнении всех рекомендаций. Применять рецепты народной медицины не возбраняется, но они должны выступать не заменой полноценной терапии, а дополнением к ней.
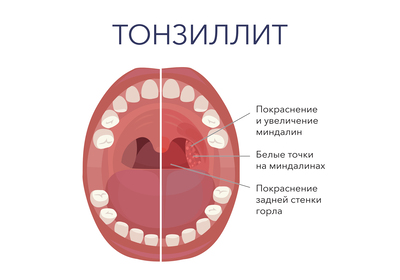
Тонзиллит — это аллергически-инфекционное заболевание, провоцирующее воспаление миндалин. Наиболее распространен в холодные времена года. В большинстве случаев сопровождается поражением верхних тканей небных миндалин, гораздо реже – язычной миндалины, а также боковых валиков задней стенки глотки.
Отоларингологи выделяют следующие формы тонзиллита:
Причины
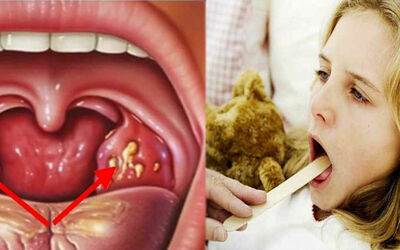
Причинами возникновения острой формы являются:
- хронические воспалительные процессы в носоглотке, либо глотке (кариес, ринит, фарингит, риносинусит );
- проникновение в организм бактерий (стрептококки, пневмококки, стафилококки), либо вирусов (аденовирус, герпес-вирус);
- снижение иммунитета, вызванное гиповитаминозом, неправильным питанием.
Основными причинами развития хронической формы являются:
- недолеченная форма острого бактериального тонзиллита;
- частые ангины;
- проблемы с носовым дыханием, вынуждающие дышать ртом;
- болезни желудочно-кишечного тракта;
- снижение иммунитета;
- хроническое воспаление носоглотки.
- воздушно-капельный;
- пищевой (употребление продуктов питания, содержащих патогенные микроорганизмы);
- контактный (через контакт с предметами личной гигиены, посуду, поцелуй);
- эндогенный (поражение горла бактериями из имеющихся в организме инфекционных очагов).
Симптомы
Заболевание сопровождается следующими симптомами:
- Дискомфорт в горле, боль при глотании, сухой кашель, першение.
- Повышение температуры тела, вызванное реакцией нервной системы на присутствующие токсины. При острой форме возможно стремительное повышение температуры до 40°С, которую практически невозможно сбить на протяжении недели. Хроническая форма сопровождается стабильно повышенным в течение длительного срока уровнем температуры до 37,5°С.
- Покраснение миндалин. Вследствие расширения сосудов слизистой оболочки небных дужек происходит сильное покраснение горла.
- Болезненное воспаление переднешейных лимфатических узлов.
- Ломота в суставах, озноб, сонливость, общее недомогание.
При катаральной ангине происходит отек и гиперемия миндалин. Фолликулярная ангина сопровождается образованиями точечных гнойных скоплений. Характерным симптомом лакунарного тонзиллита становится образование гнойников в лакунах.
При обнаружении симптомов болезни рекомендуется немедленное обращение к врачу.
Диагностика
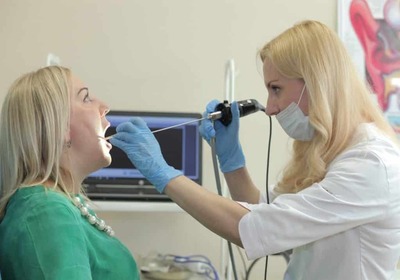
Диагностика тонзиллита основывается на субъективном мнении врача при осмотре и опросе пациента, данных осмотра отоларинголога, а также на ряде дополнительных диагностических мероприятий. При осмотре глотки в условиях специальной освещенности (фарингоскопии) выявляется отечность, гиперемия, увеличение небных дужек. В детском возрасте тонзиллит зачастую сопровождается явно выраженным рыхлением миндалин. Возможно содержание гноя в лакунах. Отмечается увеличение лимфоузлов.
Для определения возбудителя болезни берется качественный мазок с поверхности горла, а также с поверхности задней стенки глотки. Полученный образец подлежит лабораторному анализу. По его результатам удастся выявить тип микроорганизмов, спровоцировавших болезнь. Как правило, это гемолитические стрептококки, либо стафилококки.
Пациентам, склонным к аллергическим реакциям, перед назначением лекарственных препаратов проводят аллергопробу, показывающую индивидуальную переносимость антибиотика. Благодаря этому отоларинголог может подобрать наиболее эффективное лечение. Помимо этого, обязательными являются анализы крови, мочи.
В крайне редких случаях, при подозрениях на развитие злокачественных образований проводят биопсию. При стандартном лечении она утрачивает смысл ввиду присутствия лимфоцитов как в здоровой, так и в воспаленной миндалине.
Результаты лабораторных исследований анализа крови при заболевании тонзиллитом:
- уровень СОЭ – до 20 мм/ч и более;
- количество нейтрофилов - 8х109/л.
В некоторых индивидуальных случаях при заболевании отклонений от нормы в анализах не отмечается.
Лечение различных форм тонзиллита
Современные методы лечения зависят от формы и стадии заболевания. В большинстве случаев для устранения симптомов пациентам назначаются:
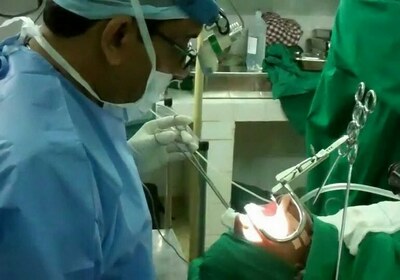
Тонзиллэктомия (хирургическое удаление миндалин при запущенных формах тонзиллита) применяется в случае замещения лимфоидной ткани соединительной вследствие длительного воспалительного процесса. Хирургическое вмешательство становится вынужденной мерой в случае безрезультатности консервативных методов. Процесс удаления миндалин осуществляется хирургическими ножницами, либо медицинской проволочной петлей.
При развитии паратонзиллярного абсцесса необходимо его вскрытие.
Физиотерапевтические процедуры необходимы для улучшения общего самочувствия пациента. Они способствуют нормализации кровообращения в миндалинах, активации выработки антител, поглощению вирусных бактерий фагоцитами, а также оказывают биостимулирующий эффект.
Для физиотерапевтического лечения хронических форм тонзиллита наиболее эффективными являются следующие процедуры:
- УВЧ – воздействие на пораженные области высокочастотным электромагнитным полем. Длительность лечебного курса - 10 сеансов.
- УФО-терапия – воздействие на миндалины ультрафиолетовыми лучами. Длительность лечебного курса - 10 сеансов по 2 минуты.
- Вакуум-гидротерапия – промывание, заполнение антисептиком и смазка Люголем лакун. Длительность лечебного курса - 5 сеансов.

При заболеваниях острыми формами тонзиллита пациентам рекомендуется соблюдение специальной диеты, направленной на ускоренное выведение токсинов и укрепление иммунитета. Продукты подлежат предварительной термической обработке в пароварке. Питание осуществляется небольшими, но регулярными порциями. Ежедневно взрослым необходимо выпивать до 2,5 л жидкости, а детям – 1,5 л.
Список рекомендованных продуктов:
- бульоны (рыбные, мясные);
- вчерашний пшеничный хлеб;
- паровые котлеты, тефтели;
- жидкие каши;
- кисломолочные продукты;
- мед, варенье;
- отвар шиповника, слабый чай.
Список запрещенных продуктов:
- сдоба;
- пшено, рожь;
- перловая каша;
- жирная рыба, мясо;
- цельное молока;
- пряно-острые приправы;
- тяжело усваивающиеся овощи (бобы, капуста, редис);
- крепкий чай;
- спиртные напитки.
Опасность тонзиллита
Тонзиллит не относится к заболеваниям, приводящим к летальному исходу. Однако, его острые и хронические формы могут вызывать ряд серьезных осложнений. В результате перенесенной болезни у пациентов диагностируются:
- гнойные образования на миндалинах;
- паратонзиллярный абсцесс;
- в течение месяца после выздоровления возможна лихорадка;
- воспаления суставов;
- приобретенные пороки сердца;
- тонзиллярный сепсис (распространение инфекции кровотоком по организму);
- хронический фарингит;
- болезни почек.
Группа риска
Клинически доказано, что возникновению данной болезни способствует ряд фактов, негативно влияющих на работу иммунной системы:
- регулярные стрессы;
- переохлаждения;
- экология;
- дефицит витаминов В, С;
- хронические воспалительные процессы;
- нарушения работы центральной нервной системы;
- механические травмы горла;
- лимфатический диатез (увеличение лимфоузлов, вилочковой железы).
Профилактика

Основные профилактические меры предотвращения заболевания заключаются в поддержании иммунитета, для чего необходимо:
- вести здоровый образ жизни (правильно подобранный рацион питания, полноценный отдых, физическая активность, отказ от алкоголя, сигарет);
- закалка, начиная с обливаний теплой водой, заканчивая купанием в открытых водоемах;
- соблюдение личной гигиены;
- периодические полоскания горла настоями трав;
- выполнять массаж передней части шеи;
- регулярные посещения стоматолога.
Для снижения риска инфицирования острым тонзиллитом рекомендуется избегать пребывания в многолюдных закрытых местах, переохлаждения, контакта с носителями инфекции.
Дата публикации: 22 июня 2018 .
Врач-кардиолог зав. отделением кардиологии №1
Варава Н. К.
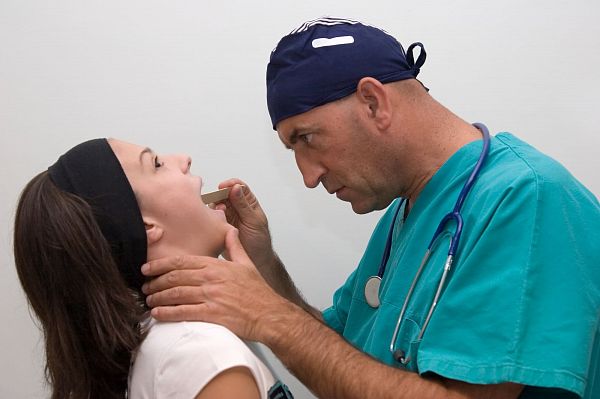
“Ангина” с медицинской точки зрения называется острым тонзиллитом.
Острый тонзиллит (ангина) – острое инфекционное заболевание, для которого характерно воспаление лимфоидных образований глоточного кольца, чаще всего небных миндалин. В просторечии миндалины – это “гланды”, которые расположены по бокам входа в глотку и хорошо видны, если заглянуть в открытый рот.
Заразиться этим инфекционным заболеванием возможно несколькими способами, самый распространенный из них происходит воздушно- капельным путем от больного или бациллоносителя, бывает алиментарный путь заражения, т.е. через продукты питания, а также при прямом контакте, но чаще возникает самозаражение (аутоинфекция) микробами, уже живущими в глотке и проявляющими себя на фоне снижения иммунитета.
В подавляющем количестве случаев микробным возбудителем острого тонзиллита (ангины) является бета-гемолитический стрептококк группы А, не так часто - стафилококк, пневмококк, аденовирусы и др. Существует большое количество людей, которые сами не страдают данным заболеванием, но являются носителями бета-гемолитического стрептококка А, они опасны для окружающих, так как являются таким же источником заражения инфекцией как и больной человек.
Если лечение ангины не закончено, то ангина может возникать повторно. После перенесенной ангины не возникает стойкий иммунитет, как при многих других инфекционных заболеваниях.
Ангина возникает остро с подъемом температуры тела до 39-40°C (может доходить до 41°C). Резкая и сильная боль в горле, особенно при глотании, резкая слабость, головная боль, увеличение лимфоузлов, которые прощупываются под нижней челюстью ближе к шее - их прощупывание болезненно. Ангина может протекать и при меньших температурах тела - от 37 до 38°C, но с большим поражением горла.
Хронический тонзиллит - общее инфекционное заболевание, имеющее хроническое течение и проявляющееся в виде стойкого воспаления миндалин. Хронический тонзиллит характеризуется периодическими обострениями в виде ангин, но может и быть безангинная форма хронического тонзиллита.
В результате длительного взаимодействия микробов на лимфоидную ткань миндалин происходит установление стойкого хронического воспаления в небных миндалинах. В них имеются все благоприятные условия для существования и размножения бактерий. Миндалины пронизаны глубокими щелями - лакуны (крипты), где скапливается около 30 различных микробов, и откуда всегда нарушен обратный отток. Поэтому хронический тонзиллит обусловлен аутоинфекцией, т.е. собственной инфекцией - самозаражением, сдерживающим фактором которого является наш иммунитет.
Главной причиной хронического тонзиллита является перенесенная прежде ангина, после которой воспалительный процесс скрыто продолжается и принимает хроническое течение. Но в ряде случаев хронический тонзиллит возникает без предшествующих ангин.
Быстрая утомляемость, слабость, вялость, головные боли, повышенная температура тела - это основные симптомы на которые жалуется человек, страдающий хроническим тонзиллитом. Данные симптомы объясняются, так называемой, тонзиллогенной интоксикацией и аллергизацией организма… Также присутствуют местные проявления: неприятные ощущения в горле при глотании, гнилостный запах изо рта, периодические боли в горле, сухой кашель, частые ангины, увеличенные и болезненные регионарные (соседние) лимфоузлы.
Чем опасен хронический тонзиллит?
Учеными описана связь хронического тонзиллита с более чем 100 другими заболеваниями.
Около 30 видов болезнетворных микробов живут на воспаленных миндалинах.
В 24% случаев хронический тонзиллит протекает без ангин.
7-10 дней рекомендуется соблюдать постельный режим при ангине. Иначе не миновать осложнений.
По статистическим данным, хроническим тонзиллитом страдают до 15% всего населения. Из 200 страдающих бесплодием женщин у 120 есть хронический тонзиллит.
В частности функция небных миндалин заключается в том, что в них вырабатываются защитные вещества, которые воздействуют на проникших в организм микробов, разрушая их.
Носоглоточные, язычные и небные миндалины вместе с другими более мелкими скоплениями лимфоидной ткани глотки и носоглотки образуют лимфаденоидное, или так называемое глоточное кольцо, которое является защитным барьером на пути инфекции. От всех составляющих, которые образуют это кольцо, небные миндалины отличаются наличием просветов - лакун, о которых я уже упоминал выше, в большинстве случаев они очень глубокие, извилистые и разветвленные.
Каждую миндалину покрывает слизистая оболочка, которая также выстилает и лакуны. Следовательно, увеличивается площадь слизистой оболочки миндалин и, соответственно, зона их контакта с микроорганизмами. Между лакунами в толще небных миндалин находится множество лимфоидных фолликулов, в которых образуются лимфоциты - клетки, которые в свою очередь играют немаловажную роль в формировании и поддержании иммунитета.
Защитная функция слизистой оболочки присуща всем лимфоидным органа. Но только небные миндалины способны опознать микробный агент и передать иммунологическую информацию о нем во все лимфоидные органы. Затем в лимфоидных органах образуются антитела (к каждой инфекции свои), которые и формируют специфический иммунитет к разным инфекциям. К примеру, только раз переболев корью, скарлатиной, краснухой, ветрянкой, оспой, Вы уже не заразитесь повторно, потому что уже выработан иммунитет к этим инфекциям.
Именно поэтому еще в детстве всем нам ставят прививки, т.е. заносят в организм неопасную дозу инфекции, чтобы выработался специфический иммунитет. Взгляните на предплечье своей левой руки – обычно там остаются рубцы от тех самых прививок…
Есть большое “НО” - все сказанное выше про иммунитет небных миндалин относится только к здоровым их экземплярам! Если же в них развивается хроническое воспаление - тонзиллит, то в результате в лакунах миндалин скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец, клеток (гнойные пробки). Забитые гноем миндалины перестают работать как иммунный орган, а в гнойном же содержимом лакун отлично себя чувствуют и размножаются болезнетворные микробы…
Продукты жизнедеятельности микробов из миндалин попадают в кровь и другие жидкостные среды организма, отравляя его (тонзиллогенная интоксикация); отсюда утомляемость, боли в мышцах и суставах, головные боли, снижение настроения, и даже, в некоторых случаях, длительное повышение температуры тела;
Миндалины становятся резервуаром инфекции (стафилококка, стрептококка и других микробов), откуда она может распространяться по организму и быть причиной воспалительных процессов, в первую очередь это угревая сыпь; простатит, аднексит, воспаление околоносовых пазух, суставов;
Разлагающиеся в лакунах органические вещества могут иметь сильный неприятный запах;
Миндалины перестают работать как иммунный орган, более того, они сами превращаются в источник инфекции, что приводит к частым болезням;
Частые болезни еще более ослабляют иммунитет, что ведет к усилению и дальнейшему развитию тонзиллита.
Хронический тонзиллит в первую очередь опасен своими осложнениями связанными с распространением инфекции по всему организму. В числе осложнений тонзиллита: ревматизм сердца и суставов, гломерулонефрит, образование пролапсов клапанов сердца, гнойное воспаление тканей ротоглотки (паратонзиллярный абсцесс), воспаление легких, воспаление среднего уха, снижение слуха на этой почве, обострение аллергических заболеваний.
При исследовании сердца у страдающих хроническим тонзиллитом нередко обнаруживают пролапсы клапанов сердца, нарушения сердечного ритма. Причина заключается в том, что белок бета-гемолитического стрептококка группы А, часто паразитирующего в миндалинах, похож на белок соединительной ткани сердца и суставов человека. Вследствие этого возможна ответная агрессия иммунной системы не только в отношении стрептококка, но в отношении собственных сердца и суставов. Это тоже объясняется хронической тонзиллогенной интоксикацией - действием токсинов на соединительнотканные структуры сердца. Одно из самых грозных осложнение хронического тонзиллита – ревматизм, опасное заболевание, поражающее сердце и суставы.
Читайте также:


