Стафилококковые пиодермии у новорожденных
У малышей часто появляются своеобразные высыпания. Одно из таких заболеваний — пиодермия у детей. Она представляет собой воспалительную болезнь, которая носит инфекционный характер. В этой статье мы рассмотрим симптоматику, способы терапии дерматологического процесса, как пиодермия.
Пиодермия: причины и симптомы проявления
Некоторые говорят, что такая сыпь, есть следствие неграмотного ухода родителей за малышом. Главными возбудителями являются мельчайшие организмы, которые обитают преимущественно в пыльных и грязных помещениях. Оседая на одежде и коже, они оказывают крайне неблагоприятное воздействие. Помимо этого, исследователи выделяют другие случаи возникновения пиодермии у детей:

- высокая степень склонности к аллергическим реакциям различного рода;
- нарушенный метаболизм или обменные процессы;
- слабая иммунная система;
- переохлаждение или переутомление;
- острая нехватка витаминов;
- неправильное, нездоровое питание;
- стрессовые ситуации;
- несоблюдение минимальных гигиенических правил.
Все вышеперечисленное оказывает непосредственное влияние на состояние покровов кожи. Некоторые говорят, что наиболее подвержены люди из неблагополучной социальной среды.
Пиодермия у детей имеет характерные симптомы:
- боль в месте покраснения;
- гнойнички;
- зуд и жжение в области покраснений;
- значительно меняется структура и цвет кожи;
- происходит гипертермия.
Такие признаки могут появиться у пациента, который контактировал с больным. Поэтому нужно очень срочно обратиться к компетентному специалисту в поликлинику или больницу. Там вам окажут квалифицированную помощь.
Разновидности детской пиодермии
Расстройство имеет две категории:
- Стафилококковые.
- Смешанные.

Первая вызвана одноименной бактерией. Существует следующие классы проявления:
- сикозами;
- фолликулитами;
- остиофолликулитами.
Кроме того, выделяют сложнейшие формы, проявляющиеся как трудноизлечимый лишай.
Смешанные, являются поверхностными, они появляются вследствие аллергической реакции: ботриомикома, хроническая язвенная, а также шанкриформная пиодермия.
Каждый тип обладает своеобразными признаками и терапевтическими способами, назначающимися только профессиональным доктором, дерматологом, который обладает определенным знаниями и навыками.
Лечение пиодермии у детей
Крайне важно своевременно отправиться в больницу, иначе вы рискуете сделать заболевание хроническим. Первым делом, определяется мотив. Если это аллергическая реакция, то принимаются специальные препараты, которые ослабляют симптоматику.
Для грамотного определения первопричины пациент сдает анализы на присутствие различных бактерий в организме. После того, как доктора получили полную информацию, они назначают соответствующее медикаментозное лечение пиодермии у детей. Помимо этого, родители должны выполнять несложные правила:
- не купать малыша, и препятствовать попаданию влаги на пораженные участки;
- удалить волосы с поврежденных, кожных покровов;
- для новорожденных применять марганцовые ванночки;
- исполнять простые нормы гигиены;
- пользоваться мазями, кремами;
- четко соблюдать все рекомендации;
- пропить витаминный комплекс для улучшения общего положения ребенка.
Меры обязательны, родители должны очень внимательно относиться к состоянию, только тогда можно рассчитывать на быстрое излечение.
Профилактика
К сожалению, не все родители соблюдают определенные правила, такие как: хороший уход, ежедневные гигиенические процедуры, изоляция зараженного человека, специальная диета, которая полностью исключает продукты, вызывающие аллергию, прием витаминов, регулярная влажная уборка дезинфицирующими средствами, постоянное укрепление иммунитета.
Не нарушая такие несложные нормы, вы сможете не только предотвратить появление пиодермии, но укрепить здоровье.
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный . Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Стафилококки подразделяют на три вида:
Золотистые стафилококки, вызывающие заболевания у человека;
Эпидермальные стафилококки, принимающие участие в патологическом процессе у человека;
Патогенность стафилококков связана с их способностью образовывать коагулазу. Неконтролируемое применение антибиотиков способствует трансформации стафилококков в L-формы, которые утрачивают многие типичные свойства, но сохраняют способность вызывать атипичные и хронические формы стафилодермий, бациллоносительство, появление вариантов бактерий с высокой лекарственной устойчивостью. Например, белый стафилококк, не коагулирующий плазму, - одна из форм изменчивости патогенных стафилококков. Эксфолиативный токсин, вырабатываемый стафилококками второй фагогруппы, может быть одной из причин пузырчатки новорожденных, буллезного импетиго, скарлатиноподобной сыпи и, возможно, синдрома Лайелла. Микоплазменностафилококковая ассоциация может иметь значение в формировании таких тяжелых форм, как гангренозная и язвенно-некротическая пиодермия. Гиалуронидаза стафилококков способствует инвазии, ДНКаза выполняет функции питания и защиты от чужеродной ДНК, коагулаза образует тромбы и фибринозные чехлы вокруг стафилококков, фибринолизин – лизирует фибрин, препятствуя проникновению фагоцитов в очаги инфекции.
Стафилококк вызывает гнойное воспаление кожи, поражая волосяные фолликулы, потовые апокриновые железы (у детей эккринные) на различной глубине (табл. ).
Особенности кожных поражений
Остиофолликулит, фолликулит, сикоз
Фурункул, карбункул, фурункулез, гидраденит
Везикулопустулез (перипорит), псевдофурункулез Фингера (множественные абсцессы у детей), эпидемическая пузырчатка новорожденных, эксфолиативный дерматит Риттера
Общая характеристика стафилококковой пустулы
Фолликулярная пустула, болезненная, распространяется вглубь, с напряженной покрышкой. Наполнена зелено-желтым экссудатом. Исход — эрозия, временная пигментация (поверхностные формы), язва, рубец (глубокие формы).
Поверхностные стафилодермии
Острое гнойное воспаление верхних отделов волосяного фолликула. Наиболее частый возбудитель – золотистый коагулазопозитивный стафилококк
Предрасполагающие факторы: загрязнение, мацерация кожи, повышенная потливость, поверхностные механические травмы, дисэндокринии и др.
Излюбленная локализация: лицо, волосистая часть головы, конечности.
Клиническая картина: в устье волосяного фолликула появляется красноватый узелок с пустулой, пронизанной волосом, размером 1-2 мм, с периферическим венчиком гиперемии до 1мм. Элементы могут быть единичными или множественными. Пустула в течение 4-5 дней ссыхается в корочку, которая отпадает, оставляя временную красноватую пигментацию. Элементы больших размеров (в диаметре 3-4 мм) характеризуют как импетиго Бокхарта.
Субъективные ощущения: небольшая болезненность, зуд в области элементов.
Дифференциальный диагноз: стрептококковое и вульгарное импетиго (фликтена неправильных очертаний, корки, склонность к распространению, легкий зуд). Дифференцируют также с вульгарным сикозом, папуло-пустулезными вульгарными и розовыми угрями, бромистыми и иодистыми угрями, периоральным дерматитом, угревидным сифилидом.
Терапия. Общее лечение обычно не проводится. В случаях частых рецидивов назначают аутогемотерапию, стимуляторы лейкопоэза (метилурацил, нуклеинат натрия и др.), биостимуляторы (экстракт алоэ, гумизоль и т.п.), общее ультрафиолетовое облучение в субэритемных дозах.
Местная терапия: обтирание здоровой кожи вокруг очагов 3% салициловым, 3% борным, 1% левомицетиновым спиртом, на очаги — растворы анилиновых красок, пасты, содержащие антисептики, антибиотики.
Острое гнойное воспаление среднего (поверхностный фолликулит) и нижнего (глубокий фолликулит) отделов волосяного фолликула.
Возбудители: различные стафилококки, чаще золотистый коагулазопозитивный стафилококк.
Предрасполагающие факторы: преимущественно экзогенные; при глубоких фолликулитах – сахарный диабет, анемии, иммунодефицитные состояния.
Излюбленная локализация: лицо, волосистая часть головы, шея, конечности, туловище.
Клиническая картина: в результате внедрения инфекционного агента в более глубокие отделы волосяного фолликула развивается его острое гнойное воспаление и частично перифолликулярной ткани. Элемент имеет вид конусовидной папулы красноватого цвета, величиной 5-7 мм, которая часто превращается в пустулу, пронизанную волосом. Периферическая зона гиперемии составляет 2-3 мм. Папула в течение нескольких дней или регрессирует, или абсцедирует. При вскрытии микроабсцесса выделяется сливкообразный гной, затем образуется небольшая язвочка, заживающая с образованием рубчика.
Общие явления. Обычно отсутствуют, однако при множественных, более крупных пустулах (более 1см), захватывающих нижние отделы фолликулов, появляется выраженная болезненность, лихорадка, лейкоцитоз, ускоренная СОЭ.
Субъективные ощущения. Болезненность обычно исчезает после естественного вскрытия пустулы.
Дифференциальный диагноз: стрептококковое и вульгарное импетиго, вульгарный и паразитарный сикоз, папуло-пустулезные вульгарные и розовые угри, бромистые и иодистые угри, угревидный сифилид, демодикоз, кандидозный и герпетический фолликулит, вросшие волосы, акне-келоид.
Терапия: общее лечение обычно не проводится. В случаях частых рецидивов назначают аутогемотерапию, стимуляторы лейкопоэза (метилурацил, нуклеинат натрия и др.), биостимуляторы (экстракт алоэ, гумизоль и т.п.), общее ультрафиолетовое облучение в субэритемных дозах.
При выраженной общетоксической реакции назначают антибиотики: диклоксациллин или цефалексин по 1-2 г/сут в 4 приема в течение 10 сут; миноциклин по 100 мг внутрь 2 раза в сутки.
Местная терапия: обтирание здоровой кожи вокруг очагов 3% салициловым, 3% борным, 1% левомицетиновым спиртом, на очаги — растворы анилиновых красок, пасты, содержащие антисептики. Мазь мупироцин 2 раза в сутки на участки поражения и слизистую носа (носительство золотистого стафилококка). Антисептические мыла, обработка кожи бензоилпероксидом.
Хроническое рецидивирующее гнойное воспаление фолликулов в области бороды, усов, реже - бровей, лобка, подмышечных впадин, волосистой части головы.
Возбудители: золотистый стафилококк или сочетания различных штаммов стафилококков.
Предрасполагающие факторы: очаги инфекции в челюстно-лицевой области, хронический холецистит, простатит, заболевания внутренних органов, нервно-эндокринная патология, снижение функции половых желез, злоупотребление алкоголем, повышенная запыленность производства, развитие сенсибилизации к стафилококку, нарушение бактерицидных свойств кожи.
Излюбленная локализация: область бороды, усов.
Клиническая картина: в области бороды, усов, на других участках роста коротких толстых волос возникают остиофолликулиты и поверхностные фолликулиты, которые постепенно сливаются. Кожа в участках поражения становится синюшно-бурого цвета, инфильтрированной и покрывается гнойными корками. При их снятии выявляется влажная мокнущая эрозированная поверхность. У корней волос, удаленных пинцетом из очагов поражения, обнаруживаются стекловидные муфты. В результате прогрессирования процесса область роста волос (бороды, усов) принимает характер единого воспалительного инфильтрата, покрытого гнойными корками (создается впечатление человека с неопрятной внешностью).
Общие явления. Иногда лихорадка.
Субъективные ощущения. Небольшая болезненность, зуд.
Течение. Хроническое, рубцовых изменений в очагах не остается.
Дифференциальный диагноз. Паразитарный сикоз (положительный анализ на грибы, острое течение), сикозиформная экзема, медикаментозный дерматит.
Общая терапия. Назначают антибиотики (диклоксациллин, аугментин, цефалексин и др.) в течение нескольких недель (не менее 3-х). Рекомендуются: аутогемотерапия, стимулирующие средства (пирогенал, тактивин, тималин, иммунал), по показаниям - половые гормоны.
Местная терапия. Участки поражения обрабатывают спиртовыми растворами салициловой и борной кислот, левомицетина, фукорцина, других анилиновых красок, бактробаном. На участки инфильтрации применяют мази с антибиотиками, (гентамициновая, линкомициновая, левомеколь, мупироцин и др.), борно-дегтярную и серно-дегтярную мази, комбинированные кортикостероиды. Рекомендуется общее ультрафиолетовое облучение, на очаги – эритемные дозы УФО. Запрещается бритье в области пораженных участков кожи.
Профилактика: обтирание кожи дезинфицирующими спиртовыми растворами, витаминные препараты, введение стафилококкового анатоксина; лечение сопутствующих заболеваний; здоровый образ жизни.
Пиодермии – гнойно-воспалительные заболевания кожи детей раннего возраста.
Этиология. Причиной являются дефекты ухода и стафилококковая инфекция. Однако в последнее время большое значение придают условно-патогенной кишечной флоре (кишечная палочка, протей, клебсиелла, энтеробактерия), а также синегнойной палочке. Дети с пиодермией должны быть изолированы и госпитализированы в день постановки диагноза. При уходе за такими детьми необходимо пользоваться только стерильным бельем.
Клиника. Пиодермий у новорожденных резко отличается от клинической картины, наблюдаемой у детей старшего возраста и взрослых, – заболевание протекает тяжелее, инфекция склонна к генерализации, и нередко развивается септический процесс.
Везикулопустулез – гнойничковое поражение кожи, встречающееся как у новорожденных, так и у детей первых месяцев жизни. Появляются небольшие пузырьки (пустулы) с серозно-гнойным содержимым в естественных складках кожи, на туловище, конечностях. Количество пустул может быть различным, они, как правило, окружены воспалительным ободком. При небольшом количестве высыпаний общее состояние ребенка не страдает, температура нормальная или субфебрильная. Продолжительность заболевания от нескольких дней до нескольких месяцев. Везикулопустулез может послужить причиной множественных абсцессов кожи и флегмоны.
Лечение местное: пузырьки снимают тампоном, смоченным в 96-градусном спирте, и обрабатывают 1 % раствором анилиновых красителей (бриллиантовая зелень, метилвиолет) или 2 % раствором марганцовокислого калия. Антибактериальная терапия, как правило, не проводится. Регулярно проводить гигиенические ванны с перманганатом калия. Целесообразно назначение УФО.
Пузырчатка новорожденных развивается в первые две недели жизни. На коже шеи, живота, конечностей появляются вялые поверхностные пузыри различной величины (чаще 0,5–2 см) с мутным содержимым. Пузыри легко лопаются, образуя эрозивную поверхность, которая может кровоточить.
Высыпания происходят толчками. Эпителизация эрозированных участков идет быстро, на их месте длительно остаются бледно-розовые пятна. Общее состояние ребенка ухудшается, температура повышается до 38–39 °C. Тяжесть соответствует степени кожного поражения. Ребенок становится вялым, плохо берет грудь, появляется жидкий стул, плохая прибавка в весе. Продолжительность заболевания до 2–3 недель. Пузырчатка является наиболее контагиозной формой стафилодермии.
Лечение при наличии единичных высыпаний – местное: стерильной иглой или ножницами вскрывают пузыри, затем стерильным ватным тампоном снимают содержимое пузырей, эрозии обрабатывают анилиновыми красителями (как при везикулопустулезе). Назначают УФО. Общее лечение включает проведение антибактериальной терапии с учетом чувствительности возбудителя, дезинтоксикационной, симптоматической терапии и витаминотерапии.
Эксфолиативный дерматит Риттера – тяжелейшая форма пузырчатки. Возникает в первые дни (на 4-6-й день, иногда на 2-3-й день) жизни и характеризуется появлением гиперемии кожи вокруг рта или пупка. Процесс очень быстро распространяется на туловище и конечности. Эпидермис отслаивается, образуются пузыри, которые быстро лопаются, обнажая обширные эрозии. На конечностях кожа сходит пластами (вид ожогового больного II степени). Прогноз неблагоприятный. Встречается в настоящее время редко.
Лечение: общее – комбинированная антибактериальная терапия (цефалоспорины 3–4 поколения и аминогликозиды); дозы в 2 раза выше терапевтических, инфузионная терапия с целью дезинтоксикации и регидратации (плазма, плазмозаменители); местное – обработка антисептическими препаратами, антибактериальные суспензии, мази.
Псевдофурункулез (синоним – множественные абсцессы) чаще встречается у детей после месяца. Воспалительный процесс развивается в выводных протоках потовых желез, чаще всего это волосистая часть головы, задняя поверхность шеи, спина, ягодицы. Образуются узлы синюшно-багрового цвета размером от горошины до лесного ореха (стадия инфильтрации). В центре воспалительного очага быстро намечается участок размягчения (стадия флуктуации). При вскрытии абсцесса выделяется густой гной зеленовато-желтого цвета. При заживлении остается рубец.
При множественных абсцессах страдает общее состояние: нарушаются аппетит, сон, появляется субфебрильная температура; могут возникать осложнения в виде флегмоны, отита, пневмонии, в тяжелых случаях – сепсиса.
Лечение включает общую и местную терапию. Местное лечение зависит от стадии заболевания: инфильтрация – повязки с мазью Вишневского, или ихтиоловой мазью, или алоэ; флуктуация – проводят хирургическое вскрытие, затем накладывают повязки с гипертоническим раствором натрия хлорида или стафилококковым бактериофагом. Антибактериальная терапия проводится с учетом чувствительности возбудителя, предпочтение отдается полусинтетическим пенициллинам, цефалоспоринам, аминогликозидам. Для профилактики дисбактериоза используют биопрепараты.
Флегмона новорожденных – тяжелое гнойно-некротическое поражение кожи и подкожной клетчатки. Инфицирование происходит или через кожу, или гематогенным путем. Вначале появляется участок гиперемии, окруженный багровым кольцом (напоминает рожистое воспаление), который быстро увеличивается. Затем в этом месте происходит отторжение кожи и подкожной клетчатки, образуется участок некроза. Самая частая локализация – задняя поверхность туловища, реже конечности, шея, грудь. Распространение некроза и увеличение размеров поражения происходит чрезвычайно быстро (несколько часов, сутки). Общее состояние очень тяжелое. Выражены симптомы инфекционного токсикоза. При флегмоне необходима ранняя диагностика и срочное хирургическое вмешательство. В тяжелых случаях в процесс могут вовлекаться мышцы, ткани отмирают и отторгаются вплоть до костей. Прогноз в таких случаях неблагоприятный.
Лечение. На пораженном участке делаются разрезы в шахматном порядке 1,5–2 см в пределах здоровых тканей (дренажи); затем накладывается повязка с гипертоническим раствором, которые меняют каждые 8-12 часов. Проводится комбинированная антибактериальная терапия с учетом чувствительности микроорганизмов (стартовая терапия цефалоспоринами 3–4 поколения и аминогликозиды в септических дозах внутривенно). Инфузионная терапия с целью дезинтоксикации и коррекции метаболических расстройств. Это заболевание очень часто приводит к развитию сепсиса.
Гнойный мастит новорожденных является следствием необоснованных манипуляций в период физиологического нагрубания молочных желез (не требующее внешних воздействий). Молочная железа инфицируется, появляется нагрубание, отек, уплотнение, гиперемия. Затем определяется флюктуация, иногда увеличиваются региональные лимфатические узлы. Общее состояние, как правило, ухудшается; появляются симптомы интоксикации.
Лечение. Проводится вскрытие с помощью разрезов в шахматном порядке с захватом мягких тканей, затем накладывают повязку с гипертоническим раствором, дренажи. Назначаются антибиотики в обычных дозах с учетом чувствительности микроорганизмов на 7-10 дней.
Данный текст является ознакомительным фрагментом.

Пиодермия у детей — гнойное заболевание кожи, вызываемое проникновением бактерий. Патология встречается не только у малышей, но и у взрослых. Лечением болезни занимается дерматолог, но первичную консультацию можно получить у педиатра.
Общие сведения
По медицинской статистике, пиодермия возникает у 100 миллионов детей каждый год. В развитых странах этот показатель мало отличается от стран третьего мира. Но в жарких регионах заболевание протекает тяжелее.
Если болезнь развилась впервые и протекает активно, речь идет об острой форме. Когда патология проявляется у ребенка периодически, врачи говорят о хроническом заболевании. Также существует разлитая (поражается 2 и более части тела) и локализованная (сыпь сосредоточена на небольшом участке) формы. В зависимости от глубины проникновения бактерий различают поверхностную и глубинную пиодермию. Каждая из перечисленных форм имеет свои симптомы.
Симптомы пиодермии
Внешние признаки пиодермии могут быть обманчивы, поскольку они сходны с симптомами многих дерматологических болезней. Еще сложнее идентифицировать возбудителя. Определить вид бактерии по внешнему виду высыпаний сложно: потребуются лабораторные анализы.
Но родители должны знать, как выглядит пиодермия. Эти сведения помогут вовремя заподозрить болезнь и обратиться к врачу. Отличительные особенности:
- на коже формируется ряд гнойников разного диаметра;
- сыпь распространяется по телу или остается на одном участке тела;
- одиночные высыпания или их группы мокнущие, влажные;
- чаще пиодермия у детей появляется на волосистой части головы.
Иногда по внешнему виду высыпаний можно предположить, какой возбудитель ее вызвал:
- Стафилококк. Излюбленным местом данных микроорганизмов остаются волосяные фолликулы. Стафилококковая инфекция обычно носит глубокий характер.
- Стрептококк. Поражает гладкую кожу, формируются наполненные жидкостью пузырьки. Они окружены воспалительной каймой. Пузырь разрывается при прикосновении, на его месте образуется сероватая корочка. Она безболезненно отпадает, не оставляя следов.
- Простой лишай. Это хроническая болезнь, порождаемая стрептококком. При разлитой форме у малыша поднимается температура до 37,8 градусов. У новорожденных лишай вызывает слабость, капризы, плач.
Чтобы подтвердить предположение, используют лабораторную диагностику кожных образцов.
Причины пиодермии

Возбудителями заболевания могут быть несколько видов бактерий. В основном это стрептококки и стафилококки, но встречается одновременное заражение обоими видами микроорганизмов.
Пиодермия может возникнуть на здоровой коже. Но для этого требуется наличие факторов риска:
- перегрев или перемерзание;
- повреждения кожи (ожоги, ранки, трещины), через которые проникает инфекция;
- сопутствующие дерматологические болезни (дерматит, экзема);
- слабость иммунитета;
- болезни эндокринной системы, внутренних органов;
- заболевания нервной системы;
- склонность к аллергии, в частности гиперчувствительность к гноеродным бактериям и продуктам их жизнедеятельности;
- гиповитаминоз, неполноценное питание;
- несоблюдение гигиены.
Заражение происходит посредством контакта с больным человеком и его кожей. Поэтому в группе риска находятся дети, посещающие детский сад и школу.
Диагностика пиодермии
При подозрении на пиодермию родителям малыша нужно обратиться к врачу. Внешнего осмотра недостаточно, чтобы поставить диагноз. Придется сдать ряд анализов:
- общий анализ крови и мочи;
- бакпосев жидкости из пузырьков;
- кровь на сифилис (с целью дифференциальной диагностики).
Для неосложненной формы заболевания этого обследования достаточно, чтобы диагностировать пиодермию и назначить курс терапии.
Лечение пиодермии

Основу терапии при пиодермии составляют антибиотики. Их подбор осуществляется индивидуально на основе результатов бакпосева. Обычно рекомендуются антибактериальные медикаменты широкого спектра действия: Левомицетин, Тетрациклин и их аналоги.
Если пиодермия поверхностная и не представляет опасности для ребенка, рекомендуются антибактериальные мази местного действия. Когда болезнь сопровождается другими дерматологическими патологиями, то лечат сначала их, а с пиодермией борются параллельно. Внутрь антибиотики принимают при тяжелой форме болезни. Для лечения пиодермии у детей прописывают пенициллины, цефалоспорины или макролиды. Антибактериальная терапия продолжается в течение недели, реже — 14 суток, если симптомы не исчезают.
Лечение грудничков и детей до 3 лет при глубинной или осложненной форме пиодермии проводится в стационаре под наблюдением врачей. Детям проводят инъекции антибиотиков. Параллельно назначают и другие препараты:
- метаболические средства
- гепатопротекторы для защиты печени;
- витаминные комплексы;
- глюкокортикостероиды для снятия воспаления;
- антисептическиие растворы (фукорцина, диоксидина, хлоргексидина, борной кислоты) для местной обработки воспалительных очагов.
Протирать спиртовыми растворами пораженные участки не рекомендуется, поскольку эти препараты не уничтожают возбудителей, но при этом раздражают кожу. Мыться мочалкой не разрешается, чтобы не распространять инфекцию по телу.
На время терапии ребенку показана диета, исключающая сладкие, жирные, соленые блюда. Нужно употреблять больше овощей и фруктов.
При тяжелых формах пиодермии из гнойников образуются фурункулы и карбункулы. Эти образования лечатся только хирургическим путем. Первым делом их вскрывают и санируют. После этого назначается комплексное лечение по вышеприведенной схеме.
Профилактика пиодермии
Родителям стоит быть внимательными: при первых симптомах сыпи необходимо обращаться к врачу. Если ребенок посещает садик или школу, следите за эпидемиологической обстановкой в учреждении.
Снизить риск заражения помогут меры профилактики:
- обрабатывайте антисептиками раны и ссадины на коже малыша;
- одевайте ребенка по погоде;
- укрепляйте иммунитет закаливанием и физическими упражнениями;
- чаще гуляйте на свежем воздухе;
- следите за питанием ребенка;
- соблюдайте гигиену.
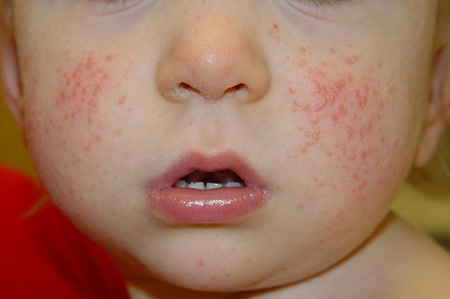
ПИОДЕРМИИ (гнойничковые заболевания кожи) – группа заболеваний кожи, вызываемая гноеродными микроорганизмами, главным образом стафилококками, стрептококками, реже другими. Болезнь распространена во всех возрастных группах. По-видимому, это обусловлено тем, что стафилококки, стрептококки часто обнаруживаются в окружающей среде ( в воздухе, пыли помещений, а также на одежде, коже человека).
ПРИЧИНЫ ПИОДЕРМИИ. Развитию различных форм заболевания у детей и взрослых способствует не только гноеродная флора, но и различного рода факторы (эндогенные и экзогенные причины), которые способны изменять состоянии микроорганизмов. К основным патогенетическим условиям относятся:
- контакт с возбудителем
- благоприятные условия (наличие высокой абсорбции кожи, слабый иммунитет, нарушение защитного водно-жирового слоя кожи)
- наличие условий для проникновения (отсутствие гигиены, микроскопические травмы)
- гиповитаминоз и эндокринные нарушения
- нейроциркулярная дисфункция (ВСД)
- висцеральные нарушения
- интоксикация и хронические инфекции
Дети, к сожалению, более подвержены пиодермии, ведь во время игр они контактируют с пылью и грязью, а также любят расчесывать места укуса насекомых или другие кожные изменения. Иногда пиодермия возникает у новорожденных детей, как результат плохого ухода родителей. Безусловно, это заболевание необходимо оперативно лечить, чтобы избежать рубцов и опасных осложнений.
КЛАССИФИКАЦИЯ ПИОДЕРМИИ
- Первичная форма (образуется вследствие поражения совершенно здоровой кожи) и вторичная форма (является следствием осложнений при чесотке, экземе, проявлений почечной недостаточности или сахарного диабета, в результате расчесывания зудящей кожи)
- Острая и хроническая формы.
- Пиодермия новорожденных (везикулопустулез, множественные абсцессы, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит Рихтера, рожистое воспаление, пеленочный дерматит)
- Стафилодермии (фолликулиты, фурункулы, гидрадениты) и стрептодермии(импетиго, эктима)
СИМПТОМЫ И ПРИЗНАКИ ПИОДЕРМИИ. Общая картина заболевания выражается в гнойничковых образованиях на коже, это могут быть единичные элементы или множественные, затрагивающие только верхние слои кожи или всю глубину. Симптомы интоксикации могут усугубляться вплоть до развития клинической картины сепсиса, особенно у детей первых месяцев жизни и с иммунодефицитами.
ЛЕЧЕНИЕ ПИОДЕРМИИ. Лечение пиодермии начинается с определения причины. Применяется как внутренняя, так и внешняя медикаментозная терапия, а также соблюдение ряда непреложных правил: соблюдать правила гигиенического ухода; избегать контактов с водой пораженных участков кожи; удалять волосы на участках поражения (чтобы не разносить инфекцию, волосы следует состричь, а не сбривать); при лечении грудных детей показаны слабые марганцовые ванночки; при небольших участках поражения назначают пасты, растворы и мази с антибактериальным и антигрибковым свойствами, антисептики; при системных распространениях воспалительных процессов, проявления общей слабости и лихорадки назначаются антибиотикотерапия и иммунотерапия; обязательна витаминотерапия с назначением поливитаминного комплекса.
ПРОФИЛАКТИКА. Профилактические меры по предупреждению патологии включают своевременную обработку ран и микротрещин, профилактику хронических заболеваний, с целью предотвращения развитий повторных проявлений заболеваний. Следует уделить особое внимание уходу за кожным покровом у детей, болеющих сахарным диабетом. Соблюдать своевременное увлажнение кожи и образование микротравм. Малейшая инфицированная царапина может стать причиной глубокой пиодермии. На время болезни ребенка следует изолировать от здоровых детей.
Читайте также:


