Стафилококк 10 в 6 степени у ребенка 6 месяцев








![]()









mariaD, животик нас беспокоит очень редко.
viola, спасибо за совет. )))
мамаВЛАДАиАЛИСЫ, ага..во втором. дак еще кормеление началось у нас только на вторые сутки..было экстренное кесарево.
странно все. в весе прибавляет, животик не беспокоит особо, улыбается много, спит-дак вобще хорошо. какули последние дни-тоже вроде хорошие (у нас пенился по началу-каждый раз. цвет-всегда нормальный). сейчас вот сыпь проходит-дак даже и не скажешь, что могут быть какие-то болячки, точнее "плохие" бактерии в животике.
_Vlada_, в голове проясняется вроде. спасибо.


MaMalusi, прочитайте и решите-лечить Вам его или не лечить.
ссылка
# Стафилококк золотистый (Staphylococcus aureus) обнаружен Р. Кохом , выделен из гноя фурункула Л. Пастером (1880), описан как возбудитель многих нагноительных процессов . Стафилококки — это целый род микроорганизмов, на сегодня известно уже 27 видов, при этом 14 видов обнаружены на коже и слизистых оболочках человека.
Строение и функции:
# стафилококк окружен микрокапсулой;
# стафилококк отражает атаки фагоцитов (клеток пожирателей микробов);
# стафилококк способствует проникновению бактерий в ткани организма.
Клеточная стенка стафилококка вызывает воспалительные и аллергические реакции, нейтрализует иммуноглобулины, обездвиживает фагоциты. Ферменты стафилококка разрушают структуры клеток, обезвреживают антибиотики.
Стафилококки продуцируют гемолизины — вещества, повреждающие эритроциты, лейкоциты и многие другие клетки.
Стафилококки (ош.стафилокок) образуют токсины — сильнейшие яды для человека, что серьезным образом отражается на иммуной системе. Стафилококкипродуцируют экзотоксин, который характеризуется летальным, гемолитическим и некротическим действием.
Классификация стафилококков
Стафилококки (ош.стафиллокок) по степени патогенности подразделяются на :
# безусловно патогенные, обладающие большой степенью летальности для клеток;
# условно патогенные, способные вызвать незначительный восполительный процесс в виде покраснения и уплотнения;
# стафилококки - сапрофиты (обитатели поверхности кожи и внешней среды), практически не вызывающие поражений.
Классификация является относительный, ибо патогенные проявления стафилококков зависят не только от их биологических свойств, но и от состояния организма человека, его устойчивости и реактивности.
Сапрофитный стафилококк — чаще всего у женщин вызывает цистит - воспаление мочевого пузыря, поскольку основное место его обитания — кожа в области гениталий и слизистая оболочка мочеиспускательного канала.
Эпидермальный стафилококк — колонизирует любые слизистые оболочки, любые участки кожи.
Стафилококк может привести к заражению крови - сепсису, к эндокардиту - воспалению внутренней оболочки сердца, что подчас может обернуться смертью. Эпидермальный стафилококк может инфицировать любые искусственные клапаны, сосуды, суставы. Золотистый стафилококк приводит к возникновению не менее 100 опаснейших болезней.
Стафилококки делятся по пигментообразованию:
# стафилококк золотистый ;
# стафилококк белый;
# стафилококк лимонно-желтый.
Эпидимиология стафилококка
# Стафилококки характеризуются сравнительно высокой устойчивостью к выслушиванию, замораживанию, действию солнечного света и химических веществ ( в высушенном состоянии жизнеспособны более 6 месяцев, в пыли - 50 -100 дней). Повторное замораживание и оттаивание не убивает стафилококков, они не погибают в течение многих часов от действия прямых солнечных лучей. Стафилококковая инфекция может выдерживать нагревание при температуре 70 более одного часа. При температуре 80 стафилококки погибают через 10-60 минут, от кипячения - мгновенно; 5% раствор фенола убивает стафилококков в течение 15-30 минут.
Стафилококк золотистый разрушает перекись водорода. Стафилококк способен выживать в растворах натрия хлорида — поваренной соли, может выжить в потовой железе (вырабатывает фермент липазу, которая разрушает жиры и сальную пробку в устье волосяного мешочка).
Стафилококк золотистый практически в 100%приводит к кожным гнойникам (чирей, ячмень, фурункул, карбункул и т.д.).
Пути заражения стафилококком
# Стафилококки внедряются в организм через кожные покровы и слизистые оболочки воздушно-капельным и воздушно-пылевым путем. Заражение стафилококком происходит воздушно - капельным путем и через загрязненные руки. Заразиться можно через открытые раны, ожоги, глаза, кожу, кровь.
Возможна передача инфекции с инструментами, катетерами, перевязочным материалом, предметами ухода, а также пищей.
Симптомы стафилококковой инфекции
# Стафилококки у человека вызывают ряд поражений - гидроадениты, абсцессы, панариции, блефариты, фурункулы, карбункулы, периоститы, остеомиелиты, фолликулиты, сикозы, дерматиты , экземы, пневмонии, пиодермии, перитониты, менингиты, аппендициты, холециститы.
Стафилококки обусловливают развитие вторичных заболеваний при оспе, гриппе, раневых инфекциях, послеоперационные нагноения. Стафилококковый сепсис и стафилококковые пневмонии у детей являются грозными заболеваниями.
Стафилококки играют большую роль при смешанных инфекциях. Стафилококков обнаруживают вместе со стрептококками при раневых инфекциях, дифтерии, туберкулезе, актиномикозе, ангинах, гриппе, парагриппозных и других острых респираторных заболеваниях.
Стафилококковые инфекции снижают иммунную защиту человека. Повреждения кожи (травмы, занозы, трение об одежду, нарушение правил гигиены) — предпосылка к местным стафилококовым инфекциям, снижение иммунитета вследствие других болезней, расстройства питания, стрессы, гиповитаминозы — предпосылки к общим стафилококковым инфекциям.
Стафилококк золотистый вырабатывает фермент — коагулазу. Стафилококк попадает в сосудистое русло с поверхности кожи под действием коагулазы начинается свертывание крови. Стафилококки оказываются внутри микротромбов - это приводит к развитию стафилококкового сепсиса или инфекция может попасть в любой орган и вызвать гнойный воспалительный процесс. Стафилококковые инфекции могут приводить к развитию остеомиелита (воспаление костной ткани). Стафилококк с кожи может проникать в грудную железу (главная причина гнойных маститов), а со слизистых оболочек верхних дыхательных путей — в полость уха, придаточные пазухи носа, опускаться вниз в легкие (вариант развития стафилококковой пневмонии). Эта инфекция вырабатывает сильнейший яд, способный вызывать тяжелые заболевания. Токсин стафилокока - эксфолиатин поражает новорожденных. Стафилококковые инфекции приводят к развитию пузырчатки - "синдрома ошпаренных младенцев". Стафилококковые токсины приводили к синдрому токсического шока, описанному в 1980 г на заре применения женщинами сорбирующих тампонов в период менструаций. Самая распространенная токсическая стафилококковая болезнь — пищевое отравление. 50% золотистых стафилококков выделяют энтеротоксин — яд, вызывающий сильнейший понос, рвоту, боли в животе.
Стафилококки размножаются во многих пищевых продуктах, масляных кремах, овощных и мясных салатах, консервах. При размножении стафилококка в пище накапливается токсин, и с ним, а не с самим стафилококком, связаны симптомы пищевой интоксикации.
Стафилококковые инфекции отличаются многообразием возбудителя. Заражение довольно часто происходит не одним, а двумя и более разновидностями стафилококка.
Золотистый стафилококк (Staphylococcus aureus) – грамположительная условно-патогенная бактерия, распространенная повсеместно. В норме золотистый стафилококк могжет находиться у человека на слизистой оболочке носа, в брюшной полости и на коже.
Попав в организм человека, золотистый стафилококк вырабатывает токсины и может стать источником сепсиса при снижении иммунитета, вызывая генерализованные инфекции с очагами воспаления во внутренних органах, коже и костно-мышечной системе.
Основные источники инфекции: здоровые (носители) и больные люди, домашние и сельскохозяйственные животные, а также пища, содержащая золотистый стафилококк и его мощные токсины (чаще всего это сахаросодержащие молочные продукты, мороженное, кондитерские изделия без термообработки, салаты и т.п.).
Дети могут инфицироваться от взрослых стафолококконосителей. У детей грудного возраста возможно выделение стафилококка в посевах фекалий.
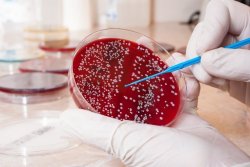
В эпидемиологических целях анализ на выявление патогенного стафилококка обязательно проводят во время ежегодных профилактических осмотров и при предварительных осмотрах для приема на работу в сферы обслуживания населения: медицины, образования, питания и торговли. В данном случае посев выполняется из носа и зева.
При наличии патогенного стафилококка в пробе обследуемого, через 18-24 часа наблюдается рост колоний золотистого цвета. В этом случае обязательно определяется количество стафилококка. Это необходимо врачу для решения вопроса о том, нужно ли проводить лечение.
Наличие золотистого стафилококка не обязательно означает инфекцию, это может быть бессимптомное носительство, например, при посеве мазков из носа и зева носительством считается количество бактерий до 10 3 КОЕ. Однако более высокие показатели говорят о том, что это уже не бессимптомное носительство, а то, что выявленный золотистый стафилококк может являться причиной заболевания.
- Для выяснения бактерионосительства или опасного инфицирования.
- Для подтверждения, что стафилококк является причиной возникшего заболевания (об этом свидетельствуют высокие показатели посева).
- Для определения целесообразности лечения.
- Для контроля за состоянием пациента после проведенного лечения.
Исследование можно пройти по направлению от лечащего врача вашей поликлиники, если есть клинические показания или на платной основе.
Лаборатория клинической микробиологии (бактериологии) Мурманской областной больницы предлагает следующие услуги по обнаружению патогенного стафилококка:
Микробиологическое (культуральное) исследование отделяемого зева на патогенный стафилококк
Микробиологическое (культуральное) исследование отделяемого носа на патогенный стафилококк
Микробиологическое (культуральное) исследование испражнений на стафилококк
Срок выполнения анализа: от 2 до 5 рабочих дней.
Подготовка к исследованию:
- Сбор материала проводится до начала лечения антибактериальными, иммунобиологическими препаратами (общего и местного значения).
- При контроле эффективности лечения (после окончания курса лечения) исследование проводится через 14 дней.
- Мазок из зева собирают натощак или через 3–4 часа после приема пищи.
- Перед взятием мазка из носа нельзя промывать носовые ходы.
- Желательно за 2–3 дня до взятия пробы находиться на диете, исключающей приём продуктов, усиливающих процессы брожения в кишечнике и молочнокислые продукты, а также алкоголь.
- За 3–4 дня до исследования необходимо отменить приём слабительных препаратов, касторового и вазелинового масла и прекратить введение ректальных свечей.
- Фекалии собираются ложечкой в стерильный одноразовый контейнер с завинчивающейся крышкой в количестве не более 1/3 объёма.
- Для получения достоверного результата - пробы фекалий храните в темном месте при температуре не выше 20—25 °С, во избежание чрезмерного размножения кишечной микрофлоры.
- Пробы фекалий не замораживайте.
Микробиологическое исследование, позволяющее выявить инфицированность золотистым стафилококком и определить количество возбудителя. При выявлении патогенных и/или условно-патогенных микроорганизмов будет определена их чувствительность к антимикробным препаратам (антибиотикам и бактериофагам). В ином случае чувствительность к антибиотикам и бактериофагам не определяется, т.к. не имеет диагностического значения.
Staphylococcus aureus culture, MRSA culture (Methicillin-resistant S. aureus culture), quantitative.
Какой биоматериал можно использовать для исследования?
Грудное молоко, кал, мазок из зева, мазок с конъюнктивы, мазок из носа, мазок урогенитальный (с секретом предстательной железы), мокроту, отделяемое раны, отделяемое уха, ректальный мазок, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (по согласованию с врачом).
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.) и на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
- Женщинам исследование (процедуру взятия урогенитального мазка или сбор мочи) рекомендуется производить до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
Золотистые стафилококки (Staphylococcus aureus) – грамположительные условно-патогенные бактерии рода Staphylococcus, являющиеся наиболее частой причиной стафилококковых, в частности внутрибольничных, инфекций. Золотистые стафилококки в норме могут располагаться на коже, слизистой оболочке носа и реже в гортани, влагалище, кишечнике. Они встречаются у 30 % здоровых людей.
Если у человека слабая иммунная система или нарушен нормальный состав микрофлоры, то при повреждении кожи (слизистых оболочек) золотистый стафилококк может приводить к разнообразным местным и системным инфекционно-воспалительным поражениям:
- кожи (карбункулам, импетиго, фолликулиту),
- молочных желез (маститу),
- дыхательных путей и ЛОР-органов (тонзиллиту, гаймориту, отиту, фарингиту, ларинготрахеиту, пневмонии),
- мочевыводящих путей (уретриту, циститу, пиелонефриту),
- пищеварительной системы (энтероколиту, аппендициту, перитониту, парапроктиту, холециститу),
- костно-суставной системы (остеомиелиту, артриту).
В отдельных случаях возможна генерализация инфекции с развитием септикопиемии. Производимый золотистым стафилококком энтеротоксин вызывает пищевые отравления и синдром токсического шока. Основные источники инфекции: здоровые (носители) и больные люди, домашние и сельскохозяйственные животные, а также пища, содержащая возбудителя инфекции (чаще всего это сахаросодержащие молочные продукты). Инфицирование может происходить контактным и воздушно-пылевым путем. Возможно аутоинфицирование.
Для идентификации золотистого стафилококка проводится посев клинического материала на питательные среды, где при наличии S. aureus через 18-24 часа наблюдается рост колоний золотистого цвета.
Определение количества бактерий может потребоваться, например, чтобы понять, нужно ли проводить лечение: в некоторых случаях, если количество небольшое, лечение не проводится. Решение о его необходимости зависит от клинических проявлений, а также от количества стафилококка. При небольшом содержании микробов и отсутствии симптоматики лечение может вообще не понадобиться, т. к. и в норме на слизистой могут находиться эти микробы. Стафилококк в кишечнике обнаруживается постоянно, это не повод для лечения, но если его количество превышено, тогда нужны меры (бактерия может вызывать колики и расстройства). Стафилококк в мазке без симптомов вагинита также является нормой, в то время как большие количества стафилококка в мазке, наряду с повышением лейкоцитов, требуют лечения.
Наличие стафилококка не обязательно означает инфекцию, это может быть бессимптомное носительство, например при посеве мазков из носа и зева носительством считается количество бактерий до 10 3 . Однако более высокие показатели говорят нам о золотистом стафилококке как о причине заболевания, и это уже далеко не бессимптомное носительство.
Многое зависит от возраста пациента. Например, золотистый стафилококк в количестве 10 4 является вполне нормальным показателем для детей старше 1 года, но у грудных детей в таком количестве уже потребует лечения.
В любом случае наличие стафилококка при отсутствии симптомов болезни – еще не повод к назначению лекарств.
Количество стафилококка может определяться до и после лечения. Если выясняется, что рост возбудителя обильный, значит, инфекция набирает обороты, предыдущая терапия была неудачной и срочно требуется новый курс лечения; умеренный и скудный рост микроорганизмов по результатам последних анализов говорит об успешности терапии. Кроме того, в дальнейшем необходимо контролировать количество стафилококков в течение 1 или 2 месяцев после пройденного лечения.
Отмечено также, что после пребывания больных в хирургической клинике стафилококк обнаруживался у них вдвое чаще, чем при поступлении. У больных, поступающих в стационары, наблюдается замена антибиотикочувствительных стафилококков на антибиотикоустойчивые.
Лечение больных стафилококковой болезнью препаратами пенициллина или другими давно применяемыми антибиотиками часто остается безрезультатным, поскольку такие препараты нередко только усугубляют тяжесть течения инфекции. Поэтому так важно установить, какие антибиотики будут эффективны при лечении стафилококка.
Для чего используется исследование?
- Для определения целесообразности лечения.
- Для дифференциации бактерионосительства и опасного инфицирования.
- Для контроля за состоянием пациента после проведенного лечения.
- Для того чтобы подтвердить, что стафилококк является причиной возникшего заболевания (об этом свидетельствуют высокие показатели посева).
Что означают результаты?
Референсные значения: нет роста.
Золотистый стафилококк в мазке в небольших количествах является частью нормальной микрофлоры человека. Значительное повышение стафилококка в мазке может быть симптомом воспалительного процесса, кожных инфекций (угри и пр.) и очень опасных заболеваний (пневмония, остеомиелит, эндокардит и др.). Результат посева интерпретирует врач исходя из того, в каком количестве выделены микроорганизмы.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, ЛОР, инфекционист.
Аннотация научной статьи по клинической медицине, автор научной работы — Кудрявцева А.В., Морозова О.А., Саввина Ю.А.
The article presents the findings on the staphilococcus infection of the skin lesions in children with Atopic Dermatitis at various disease stages. The study has shown that in the illness acute phases the skin is exposed to massive staphilococcus colonization. Due to the outer glucocorsteroids treatment the skin infection with staphilococcus aureus decreases significantly, resulting in the patient's state improvement. The use of a cosmetic cream in AD remission stage allows not only to keep the skin in a good condition but to prevent its secondary colonization with staphilococcus aureus as well as the disease recurrence.
Похожие темы научных работ по клинической медицине , автор научной работы — Кудрявцева А.В., Морозова О.А., Саввина Ю.А.
The staphylococcal infection of skin lesions in children with atopic dermatitis
The article presents the findings on the staphilococcus infection of the skin lesions in children with Atopic Dermatitis at various disease stages. The study has shown that in the illness acute phases the skin is exposed to massive staphilococcus colonization. Due to the outer glucocorsteroids treatment the skin infection with staphilococcus aureus decreases significantly, resulting in the patient's state improvement. The use of a cosmetic cream in AD remission stage allows not only to keep the skin in a good condition but to prevent its secondary colonization with staphilococcus aureus as well as the disease recurrence.
Инфицирование стафилококком пораженной кожи детей
с атопическим дерматитом
А.В. Кудрявцева, О.А. Морозова, Ю.А. Саввина ГБОУ ВПО Первый МГМУ им. И.М. Сеченова, Москва
The staphylococcal infection of skin lesions in children with atopic dermatitis
A.V. Kudryavtseva, O.A. Morozova, Yu.A. Savvina
The article presents the findings on the staphilo-coccus infection of the skin lesions in children with Atopic Dermatitis at various disease stages. The study has shown that in the illness acute phases the skin is exposed to massive staphilococcus colonization. Due to the outer glucocorsteroids treatment the skin infection with staphilococcus aureus decreases significantly, resulting in the patient's state improvement. The use of a cosmetic cream in AD remission stage allows not only to keep the skin in a good condition but to prevent its secondary colonization with staphilo coccus aureus as well as the disease recurrence.
В последние десятилетия наблюдается рост заболеваемости атопическим дерматитом (АтД) во всем мире. Ранний дебют заболевания, его хроническое течение, формирование непрерывно рецидивирующих форм заставляют специалистов искать причины, способствующие более тяжелому течению болезни.
АтД - одно из наиболее распространенных заболеваний у детей, сопровождающееся сильным кожным зудом, нарушением сна, снижением социальной адаптации. Это мультифакториальное заболевание, дебют которого, характер течения и степень тяжести зависят от взаимодействия предрасполагающих причин и пусковых факторов окружающей среды. Патогенетической основой заболевания является изменение функциональной активности иммунной системы, нарушение кожного барьера и повышенная чувствительность к некоторым аллергенам, в том числе и инфекционной природы. Проникновение аллергенов в кожу приводит к запуску процесса сенсибилизации, развитию аллергического воспаления с участием таких иммунокомпетентных клеток, как
дендритные клетки, Т-лимфоциты, кератиноциты, тучные клетки и эозинофилы [1, 2].
В настоящее время найдены причины нарушения барьерной функции кожи, играющей важную роль в патогенезе АтД. Наряду с повышенной сухостью кожных покровов, возникающей вследствие трансэпидермальной потери воды и нарушения потоотделения, у больных с АтД выявляется высокая чувствительность рецепторов кожи к метахолину, отсутствует натуральная защитная гидролипидная пленка, препятствующая прямому контакту антигенов окружающей среды с роговым слоем. Важную роль сегодня специалисты отводят ключевому белку - филаггрину, участвующему в дифференцировке клеток эпидермиса с формированием барьера кожи [3]. Соединяя кератин и стимулируя апоптоз кератиноцитов в корнеальной зоне, филаггрин препятствует трансэпидермаль-ной потере жидкости [4, 5]. Обнаружение мутации гена, кодирующего филаггрин (FLG), позволило, по существу, расшифровать один из генетических маркеров предрасположенности к развитию АтД [6].
Среди внешних факторов, способных поддерживать обострение АтД, наряду с пищевой аллергией, ирритантами, аэроаллергенами и стрессом не последнюю роль играют инфекционные агенты -бактерии, вирусы и грибы [7]. Они не только усугубляют воспалительный процесс, но и способствуют сенсибилизации организма. По данным разных авторов, более чем у 25-35% больных течение АтД осложняет стафило- и стрептостафило-дермия, нередко выявляют вирусные поражения кожи (до 25%), кандидоз слизистых оболочек и складок кожи (7-15%) 8.
Исследованию инфицирования стафилококком кожных покровов больных с АтД посвящено большое число научных работ как в нашей стране, так и за рубежом. Показано, что более чем в 80% случаев пораженную кожу больного колонизирует золотистый стафилококк (ЗС), у штаммов которо-
го обнаруживаются энтеротоксинпродуцирующие свойства, более выраженные у больных с тяжелым течением АтД [11].
Лечение АтД направлено на разрешение аллергического воспаления кожи. Современная стратегия наружного лечения строится на использовании стероидных и нестероидных топических противовоспалительных препаратов в период обострения АтД и косметических средсв в период ремиссии болезни. Проведение наружной противовоспалительной и противорецидивной терапии позволяет поддерживать кожные покровы в хорошем состоянии, смягчая, увлажняя кожу и влияя на различные биохимические, физико-химические и морфологические процессы, происходящие в ней. Использование косметических средств при АтД патогенетически целесообразно. Устранение сухости кожи, снижение трансэпидермальной потери воды ведет к восстановлению барьерной функции кожи и способности ее противостоять инфицированию золотистым стафилококком, что снижает риск возникновения очередного обострения. Исходя из этого, можно предполагать, что предотвращение повторной колонизации кожи золотистым стафилококком наряду с сохранением кожи в хорошем состоянии может являться маркером эффективности проводимой терапии в остром периоде заболевания и в период ремиссии АтД.
Материалы и методы. Было обследовано 28 больных с АтД. Диагностировали АтД по критериям, предложенным J. Hanifin и G. Rajka (1980) [12]. Для оценки степени тяжести АтД использовали следующие критерии: длительность обострения и ремиссии, распространенность поражения [13]. У всех пациентов учитывали распространенность, локализацию патологического процесса, наличие экссудации и зуда, реакцию регионарных лимфатических узлов. Выраженность кожных проявлений оценивали по полуколичественной шкале SCORAD (Scoring of Atopic Dermatitis).
Средний возраст больных составил 4,4±0,7 лет (от 3 месяцев до 15 лет). Средняя продолжительность АтД приблизительно совпадала со средним возрастом больных в связи с ранним дебютом болезни и составила 4,2±0,5 лет. Распределение больных в зависимости от тяжести течения заболевания было следующим: 10 (35,7%) больных с легким течением, 11 (39,3%) со среднетяжелым и 7 (26,9%) - с тяжелым течением заболевания. Из них 18 детей обследованы в период обострения и ремиссии АтД, 28 - в период ремиссии заболевания. При изучении характера распределения больных в зависимости от формы заболевания отмечено, что у 7 больных (25%) диагностирована эрите-матосквамозная форма с лихенизацией, у 16 больных (57,1%) - эритематосквамозная форма, у 4 (14,3%) - лихеноидная и у одного (3,6%) - экссу-дативная [13]. Средний показатель индекса SCO-RAD в период обострения АтД был равен 65,4±6,5, в период ремиссии - 25,4±2,5.
Для выделения стафилококков проводили посев исследуемого материала на 5% кровяной агар с сердечно-мозговым экстрактом и плотную элективную питательную среду - маннитол-соле-вой агар. Посевы инкубировали 18-24 часа при 35 0С. Через 18-24 часа изучали культуральные и морфологические (микроскопия мазков, окрашенных по Граму) свойства выросших колоний. В дальнейшем проводилось выделение чистой культуры и постановка теста для определения плазмо-коагулазы. Видовая идентификация стафилококков осуществлялась методом прямого белкового профилирования с помощью MALDI-TOF масс-спетрометрии, серии FLEX, Bruker Daltonic GmbH, Германия. Чувствительность к антибактериальным препаратам определялась на автоматическом микробиологическом анализаторе Walkaway 96 plus, Siemens Healthcare Diagnostics, Германия. Степень обсемененности кожи S. aureus оценивали полуколичественным методом (коли-
АТОПИЧЕСКИЙ ДЕРМАТИТ/ ATOPIC DERMATITIS
Таблица 1. Выделение золотистого стафилококка с пораженных кожных покровов у детей с АтД на фоне наружного лечения
Вид стафилококка, инфицирующего кожные покровы Период обострения n= 18 Подострый период n=28 Период ремиссии n=28
Золотистый стафилококк n=14 (77,8%) n=8 (28,6%) n=3 (10,7%)
Коагулазоотрицательный стафилококк n= 6 (33,3%) n=6 (21,4%) n=9 (32,1%)
ЗС + КОС n= 3 (16,7%) n=4 (14,3%) n=1 (3,6%)
Нет роста n=2(11,1%) n=17 (60,7%) n=19 (67,9%)
чество колониеобразующих единиц на чашку Петри - КОЕ/чашка).
Полученные результаты обработаны методами вариационной статистики пакета Microsoft office EXCEL 2007 и программ Statistica 6,0 WINSTAT 4,3 и SPSS v 15.0. Для сопоставления эмпирического распределения признака с теоретическим (гипотетическим) распределением в работе использовался критерий согласия ^-Пирсона. Проверялась гипотеза H0 о равенстве эмпирического и гипоте-
Результаты исследования. Проведенное исследование показало, что обострение АтД сопровождалось колонизацией пораженных кожных покровов золотистым стафилококком в 77,8% случаев (в 14 из 18 случаев) (таблица 1), коагула-зоотрицательными штаммами стафилококков (КОС) - в 33,3% случаев. При изучении резистентности выделенного ЗС и эпидермального стафилококка к антибиотикам (таблица 2) отмечено, что чаще всего бактерии были устойчивы к пенициллиновой группе и проявляли 100%-ную
тического распределения исследуемой величины.
Таблица 2. Чувствительность выделенных штаммов золотистого стафилококка (п=19) и коагулазоотрицательного стафилококка (эпидермального стафилококка) (п=10) к антибиотикам
Антибиотик Золотистый стафилококк Коагулазоотрицательный стафилококк (Эпидермальный стафилококк)
Число выделенных Чувствительность Число выделенных Чувствительность
Бензилпенициллин 0 0 0 0
Азитромицин 18 94,7 8 80
Амоксициллин/ клавуланат 17 89,5 8 80
Ампициллин 0 0 0 0
Оксациллин 17 89,5 8 80
Тетрациклин 11 57,9 9 90
Цефазолин 15 78,9 8 80
Эритромицин 17 89,5 7 70
Гентамицин 19 100 9 90
Хлорамфеникол 8 42,1 2 20
Ванкомицин 19 100 10 100
Клиндамицин 15 78,9 8 80
Целастатин 17 89,5 9 90
чувствительность к ванкомицину и гентамицину. Эпидермальный стафилококк был чаще, чем ЗС, устойчив к хлорамфениколу, среди штаммов ЗС в большем проценте случаев, в сравнении с эпидер-мальным стафилококком, была отмечена резистентность к тетрациклину ( х2=1,6, что меньше X2 (0,05; 1)=3,84).
6. Meyer M.W., Thyssen J.P. Filaggrin gene mutations are frequent and increase the risk of skin disease // Ugeskr Laeger. - 2011. - Vol. 173 (43). - P. 2705-2708.
7. Galli E., Cicconi R., Rossi P. et al. Atopic dermatitis: molecular mechanisms, clinical aspects and new therapeutical approaches // Curr. Mol. Med. -2003. - Vol. 3. - P. 127- 138.
8. Кудрявцева А.В., Катосова Л.К., Балабол-кин И.И., Асеева В.Г. Роль золотистого стафилококка при атопическом дерматите у детей // Педиатрия. - 2003. - № 6. - С. 32-36.
9. Смирнова Г.И. Герпетиформная экзема Капоши при тяжелом течении атопческого дерматита у детей // Актуальные вопросы инфекционной патологии у детей. - М. - 2003. - С. 181-182.
10. Gately M., Leung D.Y., Trumble A. et al. Bacterial superantigens induce T cell expression of the skin-selective homing receptor, the cutaneous lymphocyte-associated antigen, via stimulation of interleu-
kin 12 production //J. Exp. Med. - 1995. - Vol. 181. - P. 747-753.
11. Кудрявцева А.В., Флуер Ф.С., Балаболкин И.И., Катосова Л.К., Лазарева А.В., Прохоров В.Я. Зависимость тяжести течения атопического дерматита у детей от токсинпродуцирующих свойств штаммов золотистого стафилококка //Российский педиатрический журнал. - 2009. - № 3. - С. 31-37.
12. Hanifin J.M., Rajka G. Diagnostic features of atopic dermatitis // Acta Derm. Venerol. - 1980. -Vol. 92. - P. 44-47.
13. Балаболкин И.И., ГребенюкН.В. Атопический дерматит у детей. - М.: Медицина, 1999. - 240 с.
14. Miller J.A., Munro D.D. TCS: clinical pharmacology and therapeutic use // Drugs. - 1980. - Vol. 19. - P. 119-134. ■
Travers JB, Kozman A, Yao Y, Ming W et al. Treatment outcomes of secondarily impetiginized pediatric atopic dermatitis lesions
and the role of oral antibiotics [Результаты лечения вторичных импетигинозных поражений при атопическом дерматите
у детей и роль пероральных антибиотиков]
Pediatr Dermatol. 2012 May-Jun;29(3):289-96
Пациенты с атопическим дерматитом (АД) предрасположены к инфицированию Staphylococ-cus aureus, который осложняет течение кожного процесса. Авторы предполагают, что отсутствие антимикробных пептидов из-за искаженной чувствительности кожи, подверженной аллергическим воспалениям, могло послужить причиной, способствующей повышенной чувствительности к бактериям. Целью исследования было определить значение S. aureus и биологических продуктов, обнаруженных в очагах поражения АД, и является ли терапия топическими кортикостероидами и пероральным приемом цефалексина единственным противомикробным лечением, приводящим к улучшению состояния.
В исследование было включено 59 детей с ато-пическим дерматитом с клиническими проявлениями инфекции S. aureus. Степень поражения оценивались с помощью EASI (Eczema Area and Severity Index) - индекса, позволяющего определить распространенность и тяжесть сыпи при экземе, смывов с пораженных участков кожи с последующим получением бактериальной культуры и определением чувствительности к антибио-
тикам, титрования бактериальных продуктов и цитокинов
Повторное обследование проводилось через 2 недели после лечения. Было отмечено улучшение клинического состояния и воспалительных проявлений очагов поражения кожи, даже у 15% детей, имеющих очаги инфицирования метицил-лин-резистентным штаммом S. aureus (MRSA).
В подгруппе лиц, у которых в очагах поражения отсутствовали S. аureus через 2 недели после лечения, уровень $-дефензина был выше при первом и втором обследовании, чем в нормальной коже.
Лечение неосложненного импетигинозного АД у детей топическими кортикостероидами и цефа-лексином приводит к значительному клиническому улучшению даже у лиц, инфицированных MRSA. Авторы полагают, что подавление патологического воспаления с использованием данной схемы приводит к высоким уровням дефензинов, способствующих положительной динамике АД, и системные антибиотики не являются обязательными при вторичном импетигинозном атопиче-ском дерматите.
Читайте также:


