Что такой vi гемагглютинации на брюшной тиф
Антитела к Vi-антигену возбудителя брюшного тифа (S. typhi) – это специфические белки-иммуноглобулины, вырабатываемые иммунной системой в ответ на инфицирование возбудителем брюшного тифа и участвующие в реакциях иммунной защиты организма.
Анти-Vi-антитела, возбудитель брюшного тифа.
Синонимы английские
Anti-Salmonella typhi Vi, Anti-Salmonella typhi Vi antibodies, Anti-Vi antibodies, Antibodies to the Vi capsule of Salmonella Typhi.
Реакция непрямой гемагглютинации (РНГА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Брюшной тиф – это острое инфекционное заболевание с фекально-оральным путем передачи, возбудителем которого является Salmonella typhi. Инкубационный период длится в среднем 9-14 дней. Заболевание начинается постепенно с общего недомогания, бессонницы и головной боли, затем к ним присоединяются лихорадка, симптомы поражения центральной нервной системы в виде заторможенности, нарушений сознания и бреда, а также нарушения стула и характерная сыпь в области живота и грудной клетки. Источник инфекции – болеющие брюшным тифом и бактерионосители S. typhi. Бактерионосительство может быть острым, хроническим или транзиторным.
Наряду с другими антигенами возбудитель брюшного тифа содержит Vi-антиген, который обеспечивает устойчивость возбудителя к фагоцитозу (способности специализированных клеток организма, фагоцитов, поглощать и переваривать чужеродные частицы, в том числе и микроорганизмы), способствует хронизации инфекции и брюшнотифозному бактерионосительству.
Для чего используется исследование?
- Для выявления бактеpионосителей, в том числе сpеди pаботников пищевых пpедпpиятий.
- Чтобы оценить эффективность вакцинации против брюшного тифа.
Когда назначается исследование?
- Когда необходимо выявить бактеpионосителей среди сотрудников пищевых пpедпpиятий пpи их поступлении на pаботу.
- Если нужно определить эффективность вакцинации – через 7 дней после введения вакцины.
- При обследовании лиц, контактировавших с больными брюшным тифом или носителями S. typhi.
Что означают результаты?
Референсные значения: отрицательно.
Обнаружение антител к Vi-антигену S. typhi дает основание подозревать хроническое носительство брюшнотифозных бактерий или развитие иммунной реакции на вакцинацию против брюшного тифа. Отсутствие антител свидетельствует о том, что возбудителя брюшного тифа нет, или о низкой эффективности вакцинации.
Причины положительного результата:
- брюшнотифозное бактерионосительство,
- вакцинация против брюшного тифа в течение последних 3 лет.
Причины отрицательного результата:
- отсутствие иммунитета к S. typhi в связи с тем, что нет инфицирования возбудителем (если вакцинация от брюшного тифа не проводилась),
- отсутствие иммунного ответа или слабый иммунный ответ к возбудителю брюшного тифа вследствие нарушений в иммунной системе.
Что может влиять на результат?
- Возможен ложноположительный результат вследствие перекрестной реакции с другими возбудителями из рода Salmonella, в том числе и с возбудителями паратифов А, B и C.
- Проведение антибактериальной терапии.
- Переболевшие брюшным тифом относительно устойчивы к повторному заражению S. Typhi, за исключением случаев массивного поступления возбудителя в организм.
- Возможно проведение вакцинации пpотив брюшного тифа по специальным показаниям. Защитный титр антител достигается через 2-3 недели после введения вакцины и сохраняется в течение 3 лет.
Кто назначает исследование?
Инфекционист, терапевт, врач общей практики, гастроэнтеролог.

Обращаем ваше внимание на возможность проведения срочных анализов на сифилис методом РПГА и получение результатов через 1 час с момента взятия крови.
В лаборатории нашего медицинского учреждения все исследования проводятся на тест-системах, имеющих государственную регистрацию и разрешение к применению Министерства здравоохранения РФ. В работе мы используем тест-системы, обладающие высокой чувствительностью и специфичностью.
В лаборатории производятся следующие виды исследований:
- диагностика сифилиса;
- диагностика гельминтозов;
- диагностика хламидиоза;
- диагностика брюшного тифа;
- исследование функции щитовидной железы;
- определение группы крови и резус принадлежности.
1. Скрининговые обследования населения на сифилис проводятся:
- микрореакцией преципитации с кардиолипиновым антигеном (МР);
- определение антител к бледной трепонеме методом иммуноферментного анализа (ИФА).
Все сомнительные и положительные результаты на следующий день подтверждаются диагностическими (специфическими) тестами.
Диагностика всех форм сифилиса проводится с помощью высокочувствительных специфических тестов:
- реакция иммунофлюоресценции (РИФ);
- реакция пассивной гемагглютинации (РПГА);
- иммуноферментный метод (ИФА): определение Ig G, Ig M.
2. Обследования на гельминтозы проводятся методом ИФА (иммуноферментный анализ). Определяются антитела к антигенам:
3. Обследования на хламидийную инфекцию методом ИФА (иммуноферментный анализ):
- определение антител Ig A, Ig G к возбудителю хламидиоза Chlamidia trachomatis.
4. Обследования на брюшной тиф:
- определение антител к Vi-антигену возбудителя брюшного тифа в РПГА (реакция пассивной гемагглютинации). Качественный и полуколичественный тест.
Это обследование показано для выявления бактерионосителей, в том числе среди работников пищевой промышленности; при обследовании лиц, контактировавших с больными брюшным тифом; для оценки эффективности вакцинации против брюшного тифа.
5. Гормональные исследования функции щитовидной железы методом ИФА (иммуноферментный анализ):
- определение уровня тиреотропного гормона в крови (ТТГ);
- определение уровня общего тироксина в сыворотке крови (Т4);
- определение содержания антител к тиреопероксидазе крови (АТкТПО).
6. Определение основных групп крови по системе АВ0 перекрёстным методом.
7. Определение резус-фактора (Rh-фактора).
8. Цитологическое исследование соскоба с шейки матки и цервикального канала на атипичные клетки.
В лаборатории периодически осуществляется Федеральный контроль качества лабораторных исследований.
Все исследования проводятся высококвалифицированными специалистами.

Черныгова Елена Игоревна Высшая квалификационная категория
Высшая квалификационная категория Клиническая лабораторная диагностика

Минкина Ирина Евгеньевна Высшая квалификационная категория
Высшая квалификационная категория Клиническая лабораторная диагностика

Китрарь Нина Николаевна Высшая квалификационная категория
Высшая квалификационная категория Клиническая лабораторная диагностика

Самохина Татьяна Алексеевна Первая квалификационная категория
Первая квалификационная категория Клиническая лабораторная диагностика

Белякова Олеся Васильевна Вторая квалификационная категория
Вторая квалификационная категория Клиническая лабораторная диагностика

Абакумова Ольга Викторовна Высшая квалификационная категория
Высшая квалификационная категория Лабораторная диагностика
Медицина победила множество болезней. Такие опасные заболевания, как холера и оспа, сегодня почти не встречаются. Брюшной тиф, который еще сотню лет назад представлял огромную опасность для миллионов людей и уничтожал целые поселения до единого человека, тоже почти побежден. Почти, но не полностью.
Риск заразиться этой болезнью есть и в наши дни. Подхватить тиф можно и дома, и в путешествии. В таких странах, как Индия, Пакистан и Афганистан, Перу, Чили, Эквадор и Колумбия, Малайзия, Индонезия и Папуа-Новая Гвинея, а также во всей Центральной Африке тиф до сих пор является совершенно реальной угрозой. Эта болезнь особенно опасна тем, что заразиться ей очень просто, а симптомы брюшного тифа в начале заболевания легко спутать и с банальным пищевым отравлением, и с многими другими инфекциями.
Когда назначается анализ на брюшной тиф
Брюшной тиф — опасная инфекционная болезнь, которую вызывает сальмонелла S.typhi. Заразиться брюшным тифом несложно: достаточно съесть немытый фрукт, выпить зараженной воды, воспользоваться плохо промытой посудой или искупаться в водоеме, вода которого заражена бактериями. Инфекция может попасть в организм при контакте с зараженным человеком или через грязные руки.
Симптомы брюшного тифа неспецифичны, то есть совпадают с симптоматикой некоторых других заболеваний. Врач может заподозрить брюшной тиф, если пациент жалуется на:
- диарею или запор;
- кровь в кале или анальное кровотечение;
- тошноту и рвоту;
- снижение аппетита;
- упадок сил, бессонницу, общую слабость, апатию;
- плавное повышение температуры на протяжении 3–4 дней (температура может доходить до 40°C)
- сильную жажду;
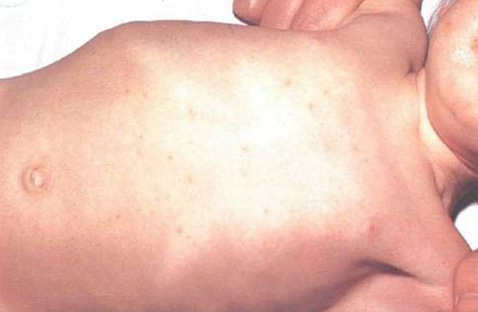
- красную сыпь на коже;
- серый налет на языке (кончик языка при этом остается ярко-красным);
- боль в животе и правом подреберье.
Иногда к этим симптомам добавляется дезориентация и бред.
Если пациент незадолго до болезни бывал в странах, где брюшной тиф широко распространен, ел или пил что-то подозрительное или общался с кем-то с похожими симптомами, врач обязательно направит его сдавать анализ на брюшной тиф.
Анализ на брюшной тиф делают незамедлительно, еще до начала курса лечения антибиотиками. Все дело в том, что уже через двое суток такой терапии выделить возбудителя болезни становится очень трудно, однако это вовсе не значит, что его нет.
Для диагностики брюшного тифа в основном используются лабораторные методы, а биоматериалом для исследований является кровь. Вот типичный список исследований при подозрении на брюшной тиф:
- Общий анализ крови . Это первое исследование при постановке диагноза. Общий анализ крови не дает 100% точного результата, однако позволяет косвенно установить наличие бактериального поражения. На это, в частности, указывает лейкопения и высокая СОЭ.
- Биохимический анализ крови проводят, чтобы выявить наличие и концентрацию белков, вырабатывающихся во время острой стадии болезни.
- Серологический анализ крови . Это исследование позволяет заметить антигены к сальмонелле, если с момента заражения прошло 4–5 дней. Для брюшного типа характерно наличие О-, Vi- и Н-антигенов.
- Бактериальный посев . Надежный, но медленный метод, суть которого заключается в выращивании бактериальной культуры на питательной основе. Рост микрофлоры занимает около 5 дней и ускорить этот процесс нельзя. Зато по результатам специалисты могут не только идентифицировать бактерию, но и проверить, какие антибиотики наиболее действенны для ее уничтожения. Как правило, биоматериалом для посева становится кровь, но иногда используют мочу (на любом этапе болезни) или кал (по прошествии недели после заражения).
- Реакция иммунной флуоресценции (РИФ) — точный и быстрый метод, который выявляет наличие антител к возбудителю брюшного тифа на самых ранних стадиях. Суть метода состоит в том, что в биоматериал добавляют помеченные флуоресцентными веществами антитела. Если в пробе имеются антигены возбудителя болезни, антитела связываются с ним, и исследователь может заметить специфическое свечение, рассматривая препарат в микроскоп.
- Иммуноферментный анализ (ИФА) , показывающий присутствие антител и антигенов. Считается высокочувствительным методом и позволяет определить не только факт наличия антител, но и их количество. Поэтому ИФА применяется не только для диагностики, но и для отслеживания динамики состояния больного.
На данный момент основным биоматериалом для диагностики брюшного тифа является кровь. На точность результатов могут повлиять многие факторы, поэтому перед тем, как сдавать анализ на брюшной тиф, следует подготовиться, а именно:
- отказаться от приема лекарств за 72 часа до анализа. Если же в случае отказа может возникнуть риск для здоровья, необходимо проинформировать врача, что именно и в какой дозировке вы принимаете.
- сдавать кровь натощак, лучше всего утром, примерно в 8–11 часов.
- воздержаться от обильного ужина, а за сутки до анализа полностью отказаться от жирного, жареного, острого, копченого, молока и молочных продуктов, яиц.
- за двое суток до анализа воздержаться от употребления алкоголя в любых дозах.
- не курить перед сдачей анализа хотя бы пару часов.
- постараться не нервничать и избегать физических нагрузок — и то, и другое заметно влияет на биохимию крови.
- инструментальные исследования и физиотерапию лучше проводить после анализа крови, так как подобные вмешательства тоже могут сказаться на показателях и исказить результат.
При брюшном тифе общий анализ крови показывает повышение количества лейкоцитов в первые два дня болезни и понижение в последующие дни. Характерно также повышенное количество лимфоцитов, увеличение количества тромбоцитов и высокая СОЭ.
Как бы там ни было, результаты анализа — это еще не диагноз. Они предназначены для врача, и только специалист, сравнив результаты разных исследований, может сделать верный вывод, о чем идет речь — об острой либо хронической болезни или же о ложноположительном результате.
Анализ на брюшной тиф можно сдать в частных и государственных больницах, поликлиниках и лабораториях. Несмотря на то, что эта инфекция нетипична для России, диагностику тифа проводят практически везде, так как этот анализ необходим для получения санитарной книжки.
Серологический анализ в частных диагностических центрах обойдется примерно в 600–800 рублей. Общий анализ крови стоит около 300–400 рублей, биохимический анализ крови на иммуноглобулины при брюшном тифе стоит примерно столько же. Бактериологический посев в среднем стоит 700–900 рублей. Анализы методами РИФ и ИФА стоят приблизительно 500–800 рублей.
Специфика диагностики брюшного тифа такова, что для постановки точного диагноза требуется сопоставить результаты нескольких типов анализов. Лишь после этого врач сможет не только установить причину заболевания, но и определить стадию и назначить адекватное лечение.
Номенклатура МЗРФ (Приказ №804н): A26.06.077.000.02 "Определение антител к Vi-антигену сальмонеллы тифи (Salmonella typhi) методом реакции пассивной гемагглютинации (РПГА) в крови"
Биоматериал: Сыворотка крови
Срок выполнения (в лаборатории): 3 р.д. *
Описание
Исследование направлено на определение в сыворотке крови антител к антигену брюшного тифа для диагностики заболевания, а также позволяет получить информацию для оценки напряженности иммунитета к заболеванию после проведенной вакцинации.
Брюшной тиф - инфекционное заболевание, возбудителем которого является Salmonella Typhi. Это бактерия, обладающая поверхностным соматическим Vi антигеном. Болезнь протекает тяжело и длительно, с развитием опасных осложнений. Источником инфекции являются только больные люди и бактерионосители.
Инкубационный период составляет от 3 дней до 3-х недель. В этот период пациент может не подозревать, что он инфицирован, поэтому способен активно заражать окружающих при несоблюдении личной гигиены.
Заболевание начинается постепенно с общего недомогания, головной боли, нарастания слабости, снижения аппетита. Затем присоединяется изнуряющая лихорадка, поражение ЦНС (в виде заторможенности), нарушения сознания, больные начинают бредить (брюшнотифозный статус). На кожных покровах туловища и грудной клетки появляется мономорфная сыпь (roseola elevata), стул становится жидким, в кишечнике формируются брюшнотифозные язвы.
При отсутствии терапии или недостаточном лечении, заболевание может осложниться перфорацией кишечника, внутренним кровотечением, перитонитом. У 5 % пациентов может сформироваться хроническое брюшнотифозное бактерионосительство.
Показания к назначению
- Для обследования пациентов с клинической картиной кишечной инфекции (тошнота, рвота жидкий стул, общее недомогание, повышение температуры).
- Для выявления бактерионосителей Salmonella Typhi, в том числе среди дикретированных групп (работники пищевых производств, общественного питания).
- Оценка эффективности вакцинации против брюшного тифа.
- Обследование пациентов, имевших контакт с больным брюшным тифом.
Подготовка к исследованию
Специальной подготовки к исследованию не требуется. Взятие крови проводится натощак или не ранее, чем через 4 часа после необильного приема пищи. Допустимо пить чистую не минеральную и не газированную воду. Чай, кофе, сок запрещаются.
Интерпретация результатов/Информация для специалистов
Результат исследования – качественный.
Референсные значения: не обнаружено.
Факторы, влияющие на результат:
- гемолиз пробы;
- перекрестная реакция с другими возбудителями рода Salmonella (ложноположительный результат);
- использование антибактеиальной терапии;
Где сдать анализ?
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
| Код | Наименование | Срок | Цена | Заказ |
|---|---|---|---|---|
| 11-10-001 | Общий анализ крови (CBC/Diff - 5 фракций лейкоцитов) | от 1 р.д. | 370.00 р. | |
| 23-12-001 | Глюкоза | от 1 р.д. | 260.00 р. | |
| 26-20-103 | Ферритин | от 1 р.д. | 650.00 р. | |
| 27-20-001 | Холестерин общий | от 1 р.д. | 280.00 р. | |
| 85-85-001 | Общий анализ мочи | от 1 р.д. | 350.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
Этиология. Возбудитель болезни относится к сальмонеллам группы D - Salmonella typhi. По чувствительности к типовым бактериофагам возбудители брюшного тифа подразделяются на 78 фаговаров. При неблагоприятных условиях (воздействие антимикробных средств, реакция иммунной системы) они могут трансформироваться в L-формы, которые способны к длительному внутриклеточному персистированию, обусловливающему развитие хронических форм инфекции. На фоне иммуносупрессии L-формы реверсируют в исходные формы бактерий, вызывающие обострения и рецидивы болезни. Salmonella typhi устойчива во внешней среде: в воде сохраняется до 1-5 мес, в испражнениях - до 25 дней. При нагревании, воздействии дезинфицирующих средств в обычных концентрациях погибает в течение нескольких минут.
Эпидемиология. Источником инфекции являются больные с ма-нифестным и бессимптомным течением брюшного тифа. Наибольшее эпидемиологическое значение имеют лица с хронической формой заболевания. Механизм заражения - фекально-оральный. Пути передачи инфекции - водный, пищевой и контактно-бытовой. Наиболее часто острые случаи заболевания регистрируются в возрастной группе 15-45 лет. Наблюдаются как спорадические случаи, так и эпидемические вспышки заболевания. За последние 10 лет ежегодная заболеваемость брюшным тифом в России составляла менее 1 на 100 тыс. человек.
Брюшному тифу, как и другим кишечным инфекциям, присуще сезонное повышение заболеваемости в летне-осенний период.
Патогенез. Проникнув в кишечник, возбудитель брюшного тифа внедряется в лимфоидные образования тонкой кишки - одиночные и групповые (пейеровы бляшки) фолликулы - и затем в регионарные мезентериальные лимфатические узлы, что приводит к развитию лимфаденита (фаза первичной ревионапьной инфекции), а в дальнейшем - к характерным стадиям их патологоанатомических изменений. Из лимфатических образований возбудитель попадает в кровеносное русло - начинается бактериемия, которая соответствуетпервым клиническим проявлениям болезни. Циркулирующие в крови микроорганизмы частично погибают, высвобождается эндотоксин, обусловливающий интоксикационный синдром, а при массивной эндотоксемии- инфекционно-токсический шок.
Клиника. Инкубационный период - от 7 до 25 дней. Могут быть выделены следующие формы и варианты течения инфекции.
I. Острый брюшной тиф: манифестного и бессимптомного течения.
Манифестное течение: типичная и атипичная (абортивная, стертая, маскированная) формы. По тяжести клинических проявлений они могут иметь легкое, среднетяжелое и тяжелое течение. Бессимптомное течение: субклинический и реконвалесцентный варианты.
II. Хронический брюшной тиф: манифестного и бессимптомного течения. Манифестное течение: рецидивирующий вариант. Бессимптомное течение: субклинический и реконвалесцентный варианты. Острый брюшной тиф манифестного течения может встречаться в типичной и атипичной формах. Типичная форма характеризуется цикличностью течения, в котором могут быть выделены 4 периода: начальный, разгара, разрешения болезни и реконвалесценции.
При физикальном обследовании обращает на себя внимание некоторая заторможенность и адинамия больных. Наблюдается умеренно выраженная бледность и пастозностъ лица. Кожа на фоне повышения температуры тела сухая, при некотором ее снижении - умеренно влажная. Дермографизм стойкий розовый или красный. Наблюдается относительная брадикардия, артериальное давление снижено. При аускультации легких - жестковатое дыхание, непостоянные сухие хрипы. Язык утолщен, с отпечатками зубов на боковых поверхностях. Спинка языка густо покрыта серовато-белым налетом, края и кончик свободны от налета, имеют насыщенно-красный цвет. Зев умеренно гиперемирован. У некоторых больных наблюдается увеличение и гиперемия миндалин.
К концу начального периода заболевания наблюдается увеличение печени, реже - селезенки. В периферической крови в первые 3 дня болезни отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. С 4-5-го дня болезни развивается лейкопения, анэозинофилия, тромбоцитопения, относительный лимфоцитоз, сохраняется повышение СОЭ. В урограмме: протеинурия, микрогематурия, цилиндрурия.
Со стороны сердечно-сосудистой системы: относительная бради-кардия, дикротия пульса, глухость тонов сердца, гипотония. Язык утолщен, обложен серо-коричневатым налетом, с отпечатками зубов по краям. Края и кончик его, по-прежнему, имеют ярко-красный цвет. В тяжелых случаях язык становится сухим и имеет фулигинозный вид. Живот вздут, еще более отчетливыми становятся болезненность и урчание в илеоцекальной зоне, положительные симптомы Падалки и Штернберга. Печень и селезенка увеличены. В разгар болезни, наряду со снижением диуреза, возникает бактериурия, более выражены протеинурия, микрогематурия и цилиндрурия.
В периоде разрешения болезни происходит угасание основных клинических проявлений. Температура тела литически снижается, уменьшается интоксикация - появляется аппетит, увлажняется и очищается от налета язык, увеличивается диурез, нормализуется сон, постепенно исчезает слабость, улучшается самочувствие.
В периоде реконвалесценции у 7-9% больных может наступить рецидив болезни. Предвестниками рецидива являются субфебрилитет, отсутствие нормализации размеров печени и селезенки, сниженный аппетит, продолжающиеся слабость, недомогание. Рецидив сопровождается теми же клиническими проявлениями, что и основная болезнь, но менее продолжительными.
Типичная форма брюшного тифа может иметь легкое, средней тяжести и тяжелое течение.
Бессимптомное течение острого брюшного тифа сопровождается бактериовыделением, непревышающем по длительности Змее.
К субкпиническому варианту острого бессимп томного течения относятся случаи, характеризующиеся отсутствием каких-либо признаков заболевания в период обследования и в предшествующие ему 3 мес при наличии выделения брюшнотифозных бактерий с калом.
Среди лиц с субклиническим вариантом течения в прошлом выявляли достаточно редкие случаи так называемого транзиторноао бактериовыдепения. Его существование признавалось лишь в иммунном организме, ранее привитых против брюшного тифа, при следующих условиях: наличие контакта с источником брюшного тифа, однократного обнаружения только копрокультуры возбудителя, отсутствие перенесенного брюшного тифа в анамнезе или какого-либо лихорадочного заболевания в течение ближайших Зм ее, повторных отрицательных бактериологических исследований кала, мочи, крови, желчи, костного мозга и отсутствие сероконверсии при исследовании сыворотки крови в РНГА (РА) с сальмонеллезными антигенами в динамике.
Выделение S. typhi после клинического выздоровления наблюдается при ремэнбалесцентном варианте бессимптомного течения брюшного тифа.
Хронический брюшной тиф (манифестное течение)
Наличие клиники заболевания, обычно в виде рецидивирующего течения, и сохраняющееся бактериовыделение S. typhi более 3 мес, по окончании острого периода болезни, свидетельствуют в пользу хронического брюшного тифа. Рецидивы болезни при ее хроническом течении мало напоминают острый период заболевания. Они чаще протекают под маской обострения какой-либо очаговой патологии (хронического холецистита, пиелонефрита, энтероколита). В эти периоды резко усиливается бактериовыделение и эпидемиологическая опасность таких больных.
Хронический брюшной тиф (бессимптомное течение)
К субкпиническому варианту хронического бессимптомного течения относятся случаи, характеризующиеся выделением S. typhi с калом и/или мочой в течение более 3 мес при отсутствии в этот период и предшествующие ему 3 мес каких-либо признаков заболевания.
Выделение S. typhi на протяжении более 3 мес после клинического выздоровления наблюдается при реконвалесцентном варианте бессимптомного хронического течения брюшного тифа. Данный вариант нуждается в дифференцировании с рецидивирующим течением хронического брюшного тифа, что возможно лишь при длительном мониторинге.
У 3-5% переболевших брюшным тифом формируется хроническое течение данной инфекции. При этом возбудитель с фекалиями и мочой выделяется в течение всей жизни постоянно или периодически.
К числу наиболее опасных осложнений брюшного тифа относятся: инфекционно-токсический шок (ИТШ), перфорация кишечных язв и кишечное кровотечение. ИТШ развивается в период разгара болезни. На фоне резкого нарастания интоксикации снижается температура, падает АД, появляется тахикардия, снижается диурез. Смерть наступает при явлениях падения сердечно-сосудистой деятельности. Перфорация кишечника с последующим перитонитом может осложнить течение любой формы брюшного тифа. Это осложнение развивается чаще на 2-4-й неделе болезни. От сроков диагностики зависит успех лечения, поэтому необходимо хорошо знать первые признаки перфорации. Перфорация кишечника у 80% больных брюшным тифом сопровождается болевым синдромом, даже незначительные боли в животе должны быть поводом для тщательного обследования больного и консультации хирурга. При прободении кишечника ухудшается состояние больного, повышается температура тела. Нарастание метеоризма, угнетение перистальтики, локальная мышечная защита в правой подвздошной области являются основанием для подозрения на перфоративное состояние, требующее хирургического вмешательства.
При кишечном кровотечении, наблюдающемся в те же сроки, что и перфорация кишечника, внезапно снижается температура тела, отмечаются усиливающаяся бледность кожи и слизистых оболочек, тахикардия, снижение АД, вздутие живота, усиление перистальтики. Появление жидкого черного стула (мелена) или стула со сгустками свежей крови свидетельствует о развившемся кишечном кровотечении.
Выписывают больных не ранее 21-го дня нормальной температуры тела после бактериологического исследования кала и мочи не менее 3 раз - через 5 дней после отмены антибиотиков и затем с интервалом в 5 дней. Кроме того, проводят бактериологическое исследование дуоденального содержимого за 7-10 дней до выписки.
После выписки переболевшие брюшным тифом состоят на диспансерном учете в кабинете инфекционных заболеваний в течение 3 мес, проводится бактериологическое исследование кала и мочи. Затем наблюдение за реконвалесцентами осуществляет санитарно-эпидемиологическая станция в течение 2 лет (наблюдение за работающими в пищевой промышленности - на протяжении их трудовой деятельности). Больные с хроническими формами брюшного тифа состоят на учете в СЭС пожизненно.
Диагностика. Ведущим в специфической диагностике является выделение гемокультуры. Кровь для посева берут во все периоды болезни, 5-10 мл из вены, и засевают в 50-100 мл желчного бульона или среды Раппопорта. Врач должен помнить, что высокая температура тела у пациента свыше 5 дней обязывает провести посев крови. Первый посев крови желательно осуществить до начала антибактериальной терапии. В диагностике используют также серологические реакции - РА, РНГА, диагностический титр - 1:200 и выше. Для выявления лиц с бессимптомным течением заболевания назначают РНГА с Vi-антигеном.
Разработаны и высокочувствительные методы ранней диагностики, основанные на выявлении антигенов возбудителя или антител к нему- ИФА, ВИЭФ, РИА и др.
Лечение. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные стационары. Важными в лечении являются организация правильного ухода за больными, соблюдение постельного режима. Сидеть разрешается больным с 7-8-го дня нормальной температуры тела, ходить - с 10-11-го. Необходим тщательный уход за кожей и слизистой оболочкой полости рта. Нужно следить за регулярным отправлением кишечника, категорически запрещается ставить очистительные клизмы без назначения врача. Рекомендуется легкоусвояемая и щадящая желудочно-кишечный тракт пища (стол 4а), с выздоровлением диету расширяют постепенно.
К этиотропным препаратам выбора относятся фторхинолоны (ципрофлоксацин по 0,5 г 2 раза в день) и цефтриаксон (роцефин по 1-2 г/сут внутримышечно или внутривенно). Основным этиотропным препаратом резерва остается левомицетин, который назначают внутрь по 0,5 г 4 раза в сутки до 10-го дня нормальной температуры. Для устранения интоксикации применяют инфузионную терапию.
При перфорации кишечника проводят срочное хирургическое вмешательство. При кишечном кровотечении показаны абсолютный покой, голод, заместительная и гемостатическая терапия. Эффективного лечения, направленного на эрадикацию возбудителя при хроническом течении брюшного тифа, не разработано.
Профилактика. Основные меры профилактики - улучшение качества водоснабжения, канализации, контроль за приготовлением пищи, санитарная очистка населенных мест. Имеют значение санитарно-просветительная работа с населением, воспитание гигиенических навыков. По эпидемиологическим показаниям некоторым контингентам населения (работники канализации, лица в окружении хронических бактериовыделителей и др.) проводят вакцинацию. В очаге брюшного тифа проводится заключительная дезинфекция. За лицами, имевшими контакт с больным и, устанавливается медицинское наблюдение с обязательной термометрией в течение 25 дней и бактериологическим исследованием кала и мочи. Дети дошкольных учреждений, работники пищевых предприятий и лица, к ним приравниваемые, до получения результатов бактериологического обследования не допускаются в коллективы.
Паратифы — острые инфекционные заболевания, напоминающие по эпидемиологии, патогенезу, клинике и патологоанатомической картине брюшной тиф. Выделяют паратифы А, В и С. Заболеваемость: 0,02 на 100 000 населения в 2001 г.
Код по международной классификации болезней МКБ-10:
Тиф и паратиф
Этиология. Возбудитель паратифа А — Salmonella paratyphi, паратифа B — Salmonella schotmulleri, паратифа С — Salmonella hirschfeldii.
Эпидемиология. Заболевания распространены повсеместно; источник и резервуар инфекции — человек. Больной человек выделяет возбудителя с испражнениями, мочой и слюной. Механизм передачи возбудителей — фекально - оральный. Основные источники передачи — заражённые пищевые продукты и вода; реже отмечают контактный путь передачи возбудителя.
Патогенез. После попадания бактерий в организм они проникают в просвет тонкой кишки, затем в регионарные лимфатические узлы, где интенсивно размножаются. Затем бактерии в форме массированной инвазии поступают в кровяное русло. Под действием защитных факторов часть сальмонелл погибает, высвобождая эндотоксин, играющий ведущую патогенетическую роль в поражении ЦНС (отличительная особенность паратифа А — отсутствие признаков поражения ЦНС). Результатом эндотоксинемии могут быть миокардиодистрофии, инфекционно - токсический шок (редко). Бактериемия обусловливает менингит, остеомиелит, миелит, пневмония, абсцессы. Позднее возбудители вновь попадают вместе с жёлчью в кишечник, лимфоидный аппарат которого уже сенсибилизирован к ним. В результате быстро развивается аллергическая реакция с образованием некротических язв дистального отдела тонкой кишки.
Симптомы (признаки)
Клиническая картина
- Паратиф А чаще начинается остро с диспептических расстройств (тошнота, рвота, диарея) и катаральных симптомов (кашель, насморк). Возможны гиперемия лица, герпетические высыпания. На 4–7 - е сутки болезни появляется обильная розеолёзная, розеолёзно - папулёзная, иногда петехиальная сыпь. В динамике болезни обычно бывает несколько волн высыпаний; лихорадка ремиттирующая или гектическая. Заболевание может рецидивировать.
- Паратиф В. При водном пути передачи чаще наблюдают случаи с постепенным началом болезни, абортивным и относительно лёгким течением. При заражении через пищевые продукты отмечают массивное поступление возбудителей и преобладание симптомов гастроэнтерита с последующей генерализацией процесса. Сыпь отсутствует или появляется рано (на 4–7 - й день). На ранних этапах наблюдают увеличение печени и селезёнки. Возможно развитие рецидивов (реже, чем при паратифе А).
- Паратиф С как самостоятельное заболевание регистрируют редко, обычно у лиц с иммунодефицитными состояниями. Характерны симптомы интоксикации, мышечные боли, желтушность кожи, невыраженная лихорадка.
- Бактериологическое исследование испражнений, крови, мочи, рвотных масс и промывных вод желудка
- Серологические исследования
- Линейная реакция агглютинации (реакция Видаля). В качестве Аг используют монодиагностикумы к конкретным возбудителям. Исследования рекомендуют начинать с 7 сут (время нарастания титров АТ)
- Реакция Vi - агглютинации с типовыми сыворотками.
Лечение
Лечение — см. Тиф брюшной.
Диета с механическим, термическим и химическим щажением; диета №2, комплекс витаминов.
Прогноз при своевременном и адекватном лечении благоприятный.
Читайте также:


