Что такое паратиф симптомы этой болезни
Паратифы – различные инфекционные кишечные заболевания наподобие брюшного тифа.
Paratyphoid A and B, рaratyphoid infection, paratyphoid fever, Salmonella paratyphi infection.
Для паратифов А и В характерно острое начало. Симптомынапоминают проявления брюшного тифа, однако в целом паратифы A и B протекают легче. Для начальных стадий паратифа А более характерны неспецифические проявления: кашель, насморк. Первыми признаками паратифа В чаще являются кишечные симптомы.
Для паратифа А и В наиболее характерны следующие симптомы:
- насморк,
- кашель,
- лихорадка, температура чаще 38-39 0 С, иногда до 40 0 С.
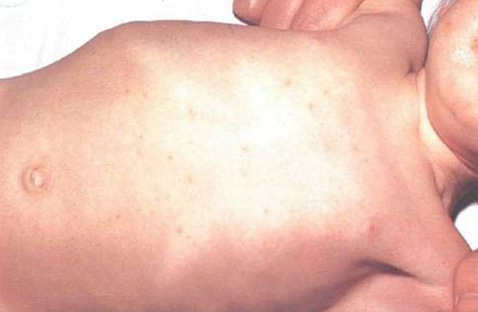
- розеолезная сыпь,
- диарея,
- стул жидкий, обильный, с неприятным запахом, напоминает болотную тину,
- рвота,
- боли в животе.
Общая информация об исследовании
Инкубационный период, то есть промежуток времени от проникновения инфекции в организм до начала болезни, при паратифах обычно составляет от одного до десяти дней. Сальмонеллы проникают в организм человека через желудочно-кишечный тракт. Попадая в кишечник, они поступают в слизистую и далее в подлежащие ткани. После этого бактерии размножаются, попадают в кровь и выделяют эндотоксин, с действием которого и связаны первые симптомы болезни: лихорадка, недомогание. Затем сальмонеллы могут проникать в другие ткани: в нервную систему, печень, желчные протоки, лимфоидные органы, в том числе брыжеечные лимфатические узлы. С этой стадией связано возникновение характерной сыпи, а также основные кишечные симптомы: боли в животе, нарушения стула. Длительность заболевания обычно составляет 5-7 дней. Возбудитель выделяется из организма в основном с желчью.
Чаще всего паратифы А и В протекают в среднетяжелой форме и заканчиваются полным выздоровлением. Восприимчивость к заболеванию и тяжесть его течения зависят от состояния иммунной системы пациента. Осложнениями паратифов могут стать кишечное кровотечение, перфорация стенки кишечника, менингит и менингоэнцефалит, гепатит, холангит и холецистит, редко миокардит.
Кто в группе риска?
- Дети.
- Пожилые люди.
- Люди с ослабленным иммунитетом.
Характерная клиническая картина в сочетании с анамнезом дают основание предположить наличие паратифа. Однако окончательный диагноз может быть поставлен только после ряда лабораторных исследований, позволяющих определить тип выделенного из организма пациента возбудителя. Сальмонеллы могут быть выделены из крови пациента в первые дни болезни, далее из мочи и фекалий. Помимо непосредственного выделения возбудителя, используются методы определения антител к сальмонеллам.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой. При паратифах в крови может наблюдаться небольшой нейтрофильный лейкоцитоз.
- Посев кала на патогенную флору (диз. группа и тифо-паратифозная группа). Проводят посев материала на питательную среду. Исследование позволяет не только определить возбудителя заболевания, но и установить его чувствительность к различным группам антибактериальных препаратов.
- Salmonella species, ДНК [ПЦР]. Определение возбудителя в фекалиях пациента с помощью метода полимеразной цепной реакции.
- anti-Salmonella, определение антител к сероварам A, B, C1, C2, D, E. Это исследование позволяет выявить в крови пациента антитела к определенным сероварам сальмонеллы.
Лечение паратифов А и В проводится с помощью антибиотиков в сочетании с симптоматической терапией. Большое значение имеют соответствующий режим и диета. При тяжелом течении заболевания, при осложнениях может потребоваться госпитализация пациента.
Профилактикапаратифов заключается в соблюдении правил личной гигиены, правильном хранении и термической обработке продуктов, своевременном выявлении и лечении бактерионосителей. Вакцинация против брюшного тифа может снизить риск инфицирования паратифом В. Вакцина против паратифа А отсутствует.
Этиология. Возбудитель болезни относится к сальмонеллам группы D - Salmonella typhi. По чувствительности к типовым бактериофагам возбудители брюшного тифа подразделяются на 78 фаговаров. При неблагоприятных условиях (воздействие антимикробных средств, реакция иммунной системы) они могут трансформироваться в L-формы, которые способны к длительному внутриклеточному персистированию, обусловливающему развитие хронических форм инфекции. На фоне иммуносупрессии L-формы реверсируют в исходные формы бактерий, вызывающие обострения и рецидивы болезни. Salmonella typhi устойчива во внешней среде: в воде сохраняется до 1-5 мес, в испражнениях - до 25 дней. При нагревании, воздействии дезинфицирующих средств в обычных концентрациях погибает в течение нескольких минут.
Эпидемиология. Источником инфекции являются больные с ма-нифестным и бессимптомным течением брюшного тифа. Наибольшее эпидемиологическое значение имеют лица с хронической формой заболевания. Механизм заражения - фекально-оральный. Пути передачи инфекции - водный, пищевой и контактно-бытовой. Наиболее часто острые случаи заболевания регистрируются в возрастной группе 15-45 лет. Наблюдаются как спорадические случаи, так и эпидемические вспышки заболевания. За последние 10 лет ежегодная заболеваемость брюшным тифом в России составляла менее 1 на 100 тыс. человек.
Брюшному тифу, как и другим кишечным инфекциям, присуще сезонное повышение заболеваемости в летне-осенний период.
Патогенез. Проникнув в кишечник, возбудитель брюшного тифа внедряется в лимфоидные образования тонкой кишки - одиночные и групповые (пейеровы бляшки) фолликулы - и затем в регионарные мезентериальные лимфатические узлы, что приводит к развитию лимфаденита (фаза первичной ревионапьной инфекции), а в дальнейшем - к характерным стадиям их патологоанатомических изменений. Из лимфатических образований возбудитель попадает в кровеносное русло - начинается бактериемия, которая соответствуетпервым клиническим проявлениям болезни. Циркулирующие в крови микроорганизмы частично погибают, высвобождается эндотоксин, обусловливающий интоксикационный синдром, а при массивной эндотоксемии- инфекционно-токсический шок.
Клиника. Инкубационный период - от 7 до 25 дней. Могут быть выделены следующие формы и варианты течения инфекции.
I. Острый брюшной тиф: манифестного и бессимптомного течения.
Манифестное течение: типичная и атипичная (абортивная, стертая, маскированная) формы. По тяжести клинических проявлений они могут иметь легкое, среднетяжелое и тяжелое течение. Бессимптомное течение: субклинический и реконвалесцентный варианты.
II. Хронический брюшной тиф: манифестного и бессимптомного течения. Манифестное течение: рецидивирующий вариант. Бессимптомное течение: субклинический и реконвалесцентный варианты. Острый брюшной тиф манифестного течения может встречаться в типичной и атипичной формах. Типичная форма характеризуется цикличностью течения, в котором могут быть выделены 4 периода: начальный, разгара, разрешения болезни и реконвалесценции.
При физикальном обследовании обращает на себя внимание некоторая заторможенность и адинамия больных. Наблюдается умеренно выраженная бледность и пастозностъ лица. Кожа на фоне повышения температуры тела сухая, при некотором ее снижении - умеренно влажная. Дермографизм стойкий розовый или красный. Наблюдается относительная брадикардия, артериальное давление снижено. При аускультации легких - жестковатое дыхание, непостоянные сухие хрипы. Язык утолщен, с отпечатками зубов на боковых поверхностях. Спинка языка густо покрыта серовато-белым налетом, края и кончик свободны от налета, имеют насыщенно-красный цвет. Зев умеренно гиперемирован. У некоторых больных наблюдается увеличение и гиперемия миндалин.
К концу начального периода заболевания наблюдается увеличение печени, реже - селезенки. В периферической крови в первые 3 дня болезни отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. С 4-5-го дня болезни развивается лейкопения, анэозинофилия, тромбоцитопения, относительный лимфоцитоз, сохраняется повышение СОЭ. В урограмме: протеинурия, микрогематурия, цилиндрурия.
Со стороны сердечно-сосудистой системы: относительная бради-кардия, дикротия пульса, глухость тонов сердца, гипотония. Язык утолщен, обложен серо-коричневатым налетом, с отпечатками зубов по краям. Края и кончик его, по-прежнему, имеют ярко-красный цвет. В тяжелых случаях язык становится сухим и имеет фулигинозный вид. Живот вздут, еще более отчетливыми становятся болезненность и урчание в илеоцекальной зоне, положительные симптомы Падалки и Штернберга. Печень и селезенка увеличены. В разгар болезни, наряду со снижением диуреза, возникает бактериурия, более выражены протеинурия, микрогематурия и цилиндрурия.
В периоде разрешения болезни происходит угасание основных клинических проявлений. Температура тела литически снижается, уменьшается интоксикация - появляется аппетит, увлажняется и очищается от налета язык, увеличивается диурез, нормализуется сон, постепенно исчезает слабость, улучшается самочувствие.
В периоде реконвалесценции у 7-9% больных может наступить рецидив болезни. Предвестниками рецидива являются субфебрилитет, отсутствие нормализации размеров печени и селезенки, сниженный аппетит, продолжающиеся слабость, недомогание. Рецидив сопровождается теми же клиническими проявлениями, что и основная болезнь, но менее продолжительными.
Типичная форма брюшного тифа может иметь легкое, средней тяжести и тяжелое течение.
Бессимптомное течение острого брюшного тифа сопровождается бактериовыделением, непревышающем по длительности Змее.
К субкпиническому варианту острого бессимп томного течения относятся случаи, характеризующиеся отсутствием каких-либо признаков заболевания в период обследования и в предшествующие ему 3 мес при наличии выделения брюшнотифозных бактерий с калом.
Среди лиц с субклиническим вариантом течения в прошлом выявляли достаточно редкие случаи так называемого транзиторноао бактериовыдепения. Его существование признавалось лишь в иммунном организме, ранее привитых против брюшного тифа, при следующих условиях: наличие контакта с источником брюшного тифа, однократного обнаружения только копрокультуры возбудителя, отсутствие перенесенного брюшного тифа в анамнезе или какого-либо лихорадочного заболевания в течение ближайших Зм ее, повторных отрицательных бактериологических исследований кала, мочи, крови, желчи, костного мозга и отсутствие сероконверсии при исследовании сыворотки крови в РНГА (РА) с сальмонеллезными антигенами в динамике.
Выделение S. typhi после клинического выздоровления наблюдается при ремэнбалесцентном варианте бессимптомного течения брюшного тифа.
Хронический брюшной тиф (манифестное течение)
Наличие клиники заболевания, обычно в виде рецидивирующего течения, и сохраняющееся бактериовыделение S. typhi более 3 мес, по окончании острого периода болезни, свидетельствуют в пользу хронического брюшного тифа. Рецидивы болезни при ее хроническом течении мало напоминают острый период заболевания. Они чаще протекают под маской обострения какой-либо очаговой патологии (хронического холецистита, пиелонефрита, энтероколита). В эти периоды резко усиливается бактериовыделение и эпидемиологическая опасность таких больных.
Хронический брюшной тиф (бессимптомное течение)
К субкпиническому варианту хронического бессимптомного течения относятся случаи, характеризующиеся выделением S. typhi с калом и/или мочой в течение более 3 мес при отсутствии в этот период и предшествующие ему 3 мес каких-либо признаков заболевания.
Выделение S. typhi на протяжении более 3 мес после клинического выздоровления наблюдается при реконвалесцентном варианте бессимптомного хронического течения брюшного тифа. Данный вариант нуждается в дифференцировании с рецидивирующим течением хронического брюшного тифа, что возможно лишь при длительном мониторинге.
У 3-5% переболевших брюшным тифом формируется хроническое течение данной инфекции. При этом возбудитель с фекалиями и мочой выделяется в течение всей жизни постоянно или периодически.
К числу наиболее опасных осложнений брюшного тифа относятся: инфекционно-токсический шок (ИТШ), перфорация кишечных язв и кишечное кровотечение. ИТШ развивается в период разгара болезни. На фоне резкого нарастания интоксикации снижается температура, падает АД, появляется тахикардия, снижается диурез. Смерть наступает при явлениях падения сердечно-сосудистой деятельности. Перфорация кишечника с последующим перитонитом может осложнить течение любой формы брюшного тифа. Это осложнение развивается чаще на 2-4-й неделе болезни. От сроков диагностики зависит успех лечения, поэтому необходимо хорошо знать первые признаки перфорации. Перфорация кишечника у 80% больных брюшным тифом сопровождается болевым синдромом, даже незначительные боли в животе должны быть поводом для тщательного обследования больного и консультации хирурга. При прободении кишечника ухудшается состояние больного, повышается температура тела. Нарастание метеоризма, угнетение перистальтики, локальная мышечная защита в правой подвздошной области являются основанием для подозрения на перфоративное состояние, требующее хирургического вмешательства.
При кишечном кровотечении, наблюдающемся в те же сроки, что и перфорация кишечника, внезапно снижается температура тела, отмечаются усиливающаяся бледность кожи и слизистых оболочек, тахикардия, снижение АД, вздутие живота, усиление перистальтики. Появление жидкого черного стула (мелена) или стула со сгустками свежей крови свидетельствует о развившемся кишечном кровотечении.
Выписывают больных не ранее 21-го дня нормальной температуры тела после бактериологического исследования кала и мочи не менее 3 раз - через 5 дней после отмены антибиотиков и затем с интервалом в 5 дней. Кроме того, проводят бактериологическое исследование дуоденального содержимого за 7-10 дней до выписки.
После выписки переболевшие брюшным тифом состоят на диспансерном учете в кабинете инфекционных заболеваний в течение 3 мес, проводится бактериологическое исследование кала и мочи. Затем наблюдение за реконвалесцентами осуществляет санитарно-эпидемиологическая станция в течение 2 лет (наблюдение за работающими в пищевой промышленности - на протяжении их трудовой деятельности). Больные с хроническими формами брюшного тифа состоят на учете в СЭС пожизненно.
Диагностика. Ведущим в специфической диагностике является выделение гемокультуры. Кровь для посева берут во все периоды болезни, 5-10 мл из вены, и засевают в 50-100 мл желчного бульона или среды Раппопорта. Врач должен помнить, что высокая температура тела у пациента свыше 5 дней обязывает провести посев крови. Первый посев крови желательно осуществить до начала антибактериальной терапии. В диагностике используют также серологические реакции - РА, РНГА, диагностический титр - 1:200 и выше. Для выявления лиц с бессимптомным течением заболевания назначают РНГА с Vi-антигеном.
Разработаны и высокочувствительные методы ранней диагностики, основанные на выявлении антигенов возбудителя или антител к нему- ИФА, ВИЭФ, РИА и др.
Лечение. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные стационары. Важными в лечении являются организация правильного ухода за больными, соблюдение постельного режима. Сидеть разрешается больным с 7-8-го дня нормальной температуры тела, ходить - с 10-11-го. Необходим тщательный уход за кожей и слизистой оболочкой полости рта. Нужно следить за регулярным отправлением кишечника, категорически запрещается ставить очистительные клизмы без назначения врача. Рекомендуется легкоусвояемая и щадящая желудочно-кишечный тракт пища (стол 4а), с выздоровлением диету расширяют постепенно.
К этиотропным препаратам выбора относятся фторхинолоны (ципрофлоксацин по 0,5 г 2 раза в день) и цефтриаксон (роцефин по 1-2 г/сут внутримышечно или внутривенно). Основным этиотропным препаратом резерва остается левомицетин, который назначают внутрь по 0,5 г 4 раза в сутки до 10-го дня нормальной температуры. Для устранения интоксикации применяют инфузионную терапию.
При перфорации кишечника проводят срочное хирургическое вмешательство. При кишечном кровотечении показаны абсолютный покой, голод, заместительная и гемостатическая терапия. Эффективного лечения, направленного на эрадикацию возбудителя при хроническом течении брюшного тифа, не разработано.
Профилактика. Основные меры профилактики - улучшение качества водоснабжения, канализации, контроль за приготовлением пищи, санитарная очистка населенных мест. Имеют значение санитарно-просветительная работа с населением, воспитание гигиенических навыков. По эпидемиологическим показаниям некоторым контингентам населения (работники канализации, лица в окружении хронических бактериовыделителей и др.) проводят вакцинацию. В очаге брюшного тифа проводится заключительная дезинфекция. За лицами, имевшими контакт с больным и, устанавливается медицинское наблюдение с обязательной термометрией в течение 25 дней и бактериологическим исследованием кала и мочи. Дети дошкольных учреждений, работники пищевых предприятий и лица, к ним приравниваемые, до получения результатов бактериологического обследования не допускаются в коллективы.
Паратифы — острые инфекционные заболевания, напоминающие по эпидемиологии, патогенезу, клинике и патологоанатомической картине брюшной тиф. Выделяют паратифы А, В и С. Заболеваемость: 0,02 на 100 000 населения в 2001 г.
Код по международной классификации болезней МКБ-10:
Тиф и паратиф
Этиология. Возбудитель паратифа А — Salmonella paratyphi, паратифа B — Salmonella schotmulleri, паратифа С — Salmonella hirschfeldii.
Эпидемиология. Заболевания распространены повсеместно; источник и резервуар инфекции — человек. Больной человек выделяет возбудителя с испражнениями, мочой и слюной. Механизм передачи возбудителей — фекально - оральный. Основные источники передачи — заражённые пищевые продукты и вода; реже отмечают контактный путь передачи возбудителя.
Патогенез. После попадания бактерий в организм они проникают в просвет тонкой кишки, затем в регионарные лимфатические узлы, где интенсивно размножаются. Затем бактерии в форме массированной инвазии поступают в кровяное русло. Под действием защитных факторов часть сальмонелл погибает, высвобождая эндотоксин, играющий ведущую патогенетическую роль в поражении ЦНС (отличительная особенность паратифа А — отсутствие признаков поражения ЦНС). Результатом эндотоксинемии могут быть миокардиодистрофии, инфекционно - токсический шок (редко). Бактериемия обусловливает менингит, остеомиелит, миелит, пневмония, абсцессы. Позднее возбудители вновь попадают вместе с жёлчью в кишечник, лимфоидный аппарат которого уже сенсибилизирован к ним. В результате быстро развивается аллергическая реакция с образованием некротических язв дистального отдела тонкой кишки.
Симптомы (признаки)
Клиническая картина
- Паратиф А чаще начинается остро с диспептических расстройств (тошнота, рвота, диарея) и катаральных симптомов (кашель, насморк). Возможны гиперемия лица, герпетические высыпания. На 4–7 - е сутки болезни появляется обильная розеолёзная, розеолёзно - папулёзная, иногда петехиальная сыпь. В динамике болезни обычно бывает несколько волн высыпаний; лихорадка ремиттирующая или гектическая. Заболевание может рецидивировать.
- Паратиф В. При водном пути передачи чаще наблюдают случаи с постепенным началом болезни, абортивным и относительно лёгким течением. При заражении через пищевые продукты отмечают массивное поступление возбудителей и преобладание симптомов гастроэнтерита с последующей генерализацией процесса. Сыпь отсутствует или появляется рано (на 4–7 - й день). На ранних этапах наблюдают увеличение печени и селезёнки. Возможно развитие рецидивов (реже, чем при паратифе А).
- Паратиф С как самостоятельное заболевание регистрируют редко, обычно у лиц с иммунодефицитными состояниями. Характерны симптомы интоксикации, мышечные боли, желтушность кожи, невыраженная лихорадка.
- Бактериологическое исследование испражнений, крови, мочи, рвотных масс и промывных вод желудка
- Серологические исследования
- Линейная реакция агглютинации (реакция Видаля). В качестве Аг используют монодиагностикумы к конкретным возбудителям. Исследования рекомендуют начинать с 7 сут (время нарастания титров АТ)
- Реакция Vi - агглютинации с типовыми сыворотками.
Лечение
Лечение — см. Тиф брюшной.
Диета с механическим, термическим и химическим щажением; диета №2, комплекс витаминов.
Прогноз при своевременном и адекватном лечении благоприятный.
справочника
Инфекционные болезни, фармакотерапия
МКБ-10: А01.0, А01.1, А01.2
Брюшной тиф (typhus abdominalis) – острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи, характеризуется бактериемией, лихорадкой, общей интоксикацией, сыпью, увеличением печени и селезенки и своеобразными морфологическими изменениями лимфатического аппарата кишечника.
Паратифы А и В – острые инфекционные заболевания с фекально-оральным механизмом передачи, сходные с брюшным тифом по патогенетическим механизмам и основным клиническим проявлениям.
Брюшной тиф встречается на всех континентах, во всех климатических зонах. Высокий уровень заболеваемости регистрируют преимущественно в развивающихся странах. Глобальное распространение брюшного тифа представляет одну из наиболее актуальных проблем практической и теоретической медицины. Согласно данным ВОЗ, нет ни одной страны, где не отмечаются случаи заболевания. Ежегодно в мире регистрируется около 20 млн. случаев брюшного тифа и около 800 тыс. летальных исходов. Особенно крупные эпидемии отмечены в странах Азии, Африки и Южной Америки. В последние годы в некоторых регионах отмечено повышение заболеваемости брюшным тифом, обусловленное миграционными процессами, ростом торговых связей, широким распространением уличной торговли, в том числе пищевыми продуктами.
Возбудителями брюшного тифа является Salmonella typhi, паратифа А – S. paratyphi A, паратифа В – S. paratyphi B (S. paratyphi schottmuelleri).
S.typhi – грамотрицательная подвижная, с перитрихиально расположенными жгутиками, палочка, относится к роду Salmonella семейства Enterobacteriacea, спор и капсул не образует, хорошо растет на обычных питательных средах. Экзотоксинов не образует. При разрушении микроорганизмов освобождается эндотоксин, который играет основную роль в патогенезе заболевания. Возбудители умеренно устойчивы во внешней среде: в почве и воде могут сохраняться 1-5 мес., в испражнениях – до 25 дней, на белье – до 2 недель, на пищевых продуктах – от нескольких дней до нескольких недель. Более длительное время возбудители остаются жизнеспособными в молоке, мясном фарше, где при температуре выше 18 °C они способны к размножению.
Установлено наличие антибиотикорезистентных штаммов возбудителя, которые могут вызвать крупные вспышки заболевания.
Брюшной тиф и паратиф А – типичные антропонозы, и единственным источником возбудителя при этих инфекциях является человек – больной или бактерионоситель. Считают, что при паратифе В источником инфекции могут быть также сельскохозяйственные животные (крупный рогатый скот, свиньи, лошади) и домашние птицы. Больные брюшным тифом заразны в последние 2 дня инкубации, весь лихорадочный период и в реконвалесценции, пока не прекратится выделение возбудителя с калом и мочой. Определенную опасность представляют лица с легкими и атипичными формами болезни в связи с тем, что они не всегда своевременно изолируются, посещают общественные места, продолжают выполнять служебные обязанности, в том числе на объектах питания и водоснабжения.
Болезнь распространяется водным, пищевым и контактно-бытовым путями. При массовом заражении в эпидемических очагах могут заболеть до 40-50% людей. Прослеживается летне-осенняя сезонность. Заболевание встречается во всех климатических зонах и частях света.
На фоне формирования иммунных реакций происходит выделение возбудителя из организма больного уже в начале заболевания с максимумом его на 2-й неделе болезни. Выделение S.typhi может продолжаться и после окончания клинических проявлений заболевания. В 3-5% случаев формируется хроническое носительство возбудителя, которое может продолжаться достаточно длительное время, иногда пожизненно.
Клиническая классификация брюшного тифа
Клинические формы:
- типичная;
- атипичная – абортивная, стертая (амбулаторный и легкий тиф), замаскированные (пневмотиф, менинготиф, колотиф, нефротиф, септическая и гастроэнтерическая формы).
Течение: легкое, средней тяжести, тяжелое; с обострениями, с рецидивами.
Осложнения: кишечное кровотечение, перфорация кишки, инфекционно-токсический шок и др.
Бактерионосительство: реконвалесцентное, хроническое.
Брюшной тиф и идентичные ему по патогенезу и клинической картине паратифы А и В относятся к общим заболеваниям с бактериемией, при которых патологические процессы и клинические проявления закономерно разворачиваются с четко выраженной цикличностью и стадийностью. Поэтому в течении брюшного тифа (паратифов А и В) выделяют следующие периоды (стадии):
1. Первый, начальный – период нарастающих явлений (stadium incrementi).
2. Второй период – период полного развития болезни (stadium fastigii).
3. Третий период – период наивысшего напряжения болезни (stadium acme).
4. Четвертый период – ослабление клинических проявлений (stadium decrementi).
5. Пятый период – выздоровления или реконвалесценции.
Особенности течения паратифа А и В
Патогенез и патоморфологические изменения при паратифах подобны брюшному тифу. На основе только клинических проявлений в большинстве случаев провести дифференциальную диагностику между тифом и паратифом невозможно. Вместе с тем, определенная совокупность симптомов иногда может помочь в диагностике.
Паратиф А имеет следующие особенности: острое начало с часто выраженным ознобом, потливостью, лихорадкой неправильного типа; обильной розеолезно-папулезной, иногда кореподобной или петехиальной сыпью, гиперемией кожи, инъекцией склер, признаками поражения дыхательных путей (боль в горле, осиплость голоса, кашель).
При паратифе В источником инфекции, кроме человека, могут быть домашние животные – рогатый скот, свиньи, птицы. Заболевание часто начинается остро с гастроинтестинального синдрома – тошноты, рвоты, поноса. Иногда имеет место кратковременное течение, нередко без сыпи.
Осложнения
К специфическим осложнениям брюшного тифа относятся: перфорация тонкой кишки с последующим развитием перитонита, кишечное кровотечение и инфекционно-токсический шок. Неспецифические осложнения (связанные с активизацией вторичной бактериальной флоры): пневмония, бронхит, миокардит, пиелонефрит, холецистит, отит, паротит и т.д.
Летальность при брюшном тифе составляет 0,1-0,3%. Однако в каждом отдельном случае клинически выраженного брюшного тифа прогноз нельзя считать благоприятным, так как даже при легком, на первый взгляд, течения могут возникать грозные осложнения (например, перфорация кишечника). При таком течении брюшного тифа прогноз часто неблагоприятный.
Лабораторная диагностика
В первые 2-3 дня брюшного тифа в крови больных может наблюдаться незначительный лейкоцитоз, который в дальнейшем сменяется на лейкопению с ан- или гипоэозинофилией, относительным лимфо- и моноцитозом. Кроме того, имеет место тромбоцитопения, умеренно ускоренное СОЭ. При паратифе А гемограмма характеризуется нормоцитозом или лейкоцитозом с лимфоцитозом, при паратифе В – нейтрофильный лейкоцитоз.
Надежным и самым ранним средством лабораторной диагностики брюшного тифа и паратифов является бактериологическое исследование крови методом гемокультуры. С этой целью в лихорадочный период, тщательно соблюдая правила асептики, делают посев крови из вены на желчный бульон или среду Раппопорта (а при их отсутствии – на стерильную дистиллированную воду (метод Клодницкого) или стерильную водопроводную воду (метод Самсонова) в соотношении 1:10. На 1-й неделе заболевания необходимо взять 10 мл крови, а каждую следующую неделю увеличивать ее количество на 5 мл (15, 20, 25 мл). Выделение гемокультуры является наиболее эффективным на 1-й неделе болезни, но с диагностической целью исследования осуществляют во все периоды температурной реакции. С 10-12 дня проводят бактериологическое исследование испражнений (копрокультура) и мочи (уринокультура). Дуоденальное содержимое (биликультура) исследуют после 10-го дня нормальной температуры, с целью выявления бактерионосительства.
Для выделения возбудителя можно проводить посев материала из розеол (розеолокультура) и костного мозга (миелокультура). Однако эти методы являются технически более сложными, а существенных преимуществ перед методом гемокультуры не имеют.
Серологические методы (реакция Видаля и РНГА) играют меньшую роль в диагностике, чем бактериологические. Обязательная постановка этих реакций в динамике (диагностический титр 1:200 и выше), иммуноферментный анализ (ИФА), реакция встречного иммуноэлектрофореза (ЗИЕФ), радиоиммунный анализ (РИА), реакция коаглютинации (РКА). Учитывая высокую чувствительность этих методов (90-95%), целесообразно использовать их для ранней диагностики.
В последние годы для серологической диагностики бактерионосительства и вакцинальных реакций предложено раздельное определение специфических антител, относящихся к ІgM и IgG в ИФА. Выявление специфических брюгинотифозных IgM указывает на текущий инфекционный процесс, а изолированное обнаружение специфических антител, относящихся к классу IgG, – о вакцинальной природе антител или перенесенном ранее брюшном тифе.
Дифференциальный диагноз
В связи с полиморфизмом клинических проявлений брюшного тифа, его необходимо дифференцировать с такими заболеваниями, как грипп, аденовирусная инфекция, пневмония, милиарный туберкулез, инфекционный мононуклеоз, сыпной тиф, малярия, бруцеллез, сепсис, трихинеллез, сальмонеллез, кишечный иерсиниоз, орнитоз, болезнь легионеров, лимфогранулематоз, лихорадка Ку.
Все больные брюшным тифом и паратифами А и В подлежат обязательной госпитализации. Лечение должно быть комплексным и включать режим, диету, этиотропные и патогенетические средства.
Режим в острый период болезни и до 10 дня нормализации температуры тела – постельный, а при осложнениях – строгий постельный. Необходимо регулярно обрабатывать ротовую полость, кожу, следить за работой кишечника.
Диета № 2 назначается с 1-го дня пребывания в стационаре. Диета должна быть энергетически ценной, механически и химически щадящей, не усиливать перистальтику кишок, исключать продукты и блюда, усиливающие бродильные гнилостные процессы в них.
Этиотропная терапия занимает ведущую роль в лечебном комплексе и должна назначаться незамедлительно, как только установлен диагноз брюшного тифа. Антибактериальная терапия должна проводиться непрерывно до 10-го дня нормальной температуры тела. В доантибиотическую эру примерно 15-20% больных брюшным тифом умирало. Современная эра антибактериальной терапии началась в 1948 году, когда появилось первое сообщение об успешном применении хлорамфеникола для лечения больных. Левомицетин (хлорамфеникол) долгое время был препаратом выбора для лечения больных брюшным тифом и паратифами и остается стандартом, с которым могут быть сравнены все новые антибактериальные препараты. Терапия левомицетином брюшного тифа (по 0,5-0,75 г/сут при приеме внутрь) при сохранении чувствительности к нему возбудителя существенно уменьшает летальность при брюшном тифе. Вместе с тем, учитывая распространение резистентности S. typhi к хлорамфениколу, ампициллину, гентамицину, высокий уровень рецидивов (от 10 до 25%) при лечении левомицетином, токсическое его действие на костный мозг, применение этих средств для этиотропной терапии брюшного тифа, паратифов А и В утратил свою ведущую роль (Ю.В. Лобзин, 2003, 2005).
Поэтому основными антимикробными препаратами при лечении больных тифопаратифозными заболеваниями в современных условиях являются фторхинолоны (ципрофлоксацин, офлоксацин и пефлоксацин).
Ципрофлоксацин назначают по 500-750 мг 2 раза в день per os после еды. Для внутривенного введения (при тяжелом течении или невозможности перорального приема) препарат вводят в течение 60-120 минут 2 раза в день по 200-400 мг.
Офлоксацин применяют по 400-800 мг per os на прием или по 200-400 мг внутривенно 2 раза в сутки.
Пефлоксацин вводят внутривенно по 400 мг в 250 мл 5% раствора глюкозы в течение часа или принимают внутрь по 400 мг, также дважды в сутки.
Фторхинолонам надо отдать предпочтение при лечении завозных случаев брюшного тифа и паратифов (Афганистан, Юго-Восточная Азия, Латинская Америка, Африка).
К препаратам резерва относят цефалоспорины III поколения, прежде всего, цефтриаксон, который назначают по 1-2 г внутримышечно или внутривенно 2 раза в сутки.
В случаях тяжелого течения брюшного тифа возникает необходимость в проведении комбинированной терапии двумя и более антибактериальными средствами. Патогенетическая терапия больных брюшным тифом должна способствовать дезинтоксикации, повышению резистентности организма и стимуляции репаративных процессов, коррекции гомеостаза, профилактике и лечению осложнений.
Для дезинтоксикации в легких случаях назначают питье в больших количествах (до 2,5-3 л/сутки), прием энтеросорбентов через 2 часа после еды (энтеродез 15 г/сут, угольные сорбенты – 90 г/сут), ингаляции кислорода через носовой катетер по 45-60 мин. 3-4 раза в день. При среднетяжелом течении заболевания меры по борьбе с интоксикацией усиливаются парентеральным введением изотонических глюкозосолевых растворов (раствор глюкозы, квартасоль, ацесоль, лактасоль), 5-10% раствора альбумина по 50-100 мл. В случаях тяжелого течения брюшного тифа лечение больных должно осуществляться в отделениях (палатах, боксах) интенсивной терапии, где проводится коррекция показателей гомеостаза.
При нарастании интоксикации назначают преднизолон (45-60 мг/сут) перорально, коротким курсом (1-3 дня), проводят оксигенобаротерапию.
Всем больным тифо-паратифозными заболеваниями назначают стимуляторы лейкопоэза и репаративных процессов (метилурацил по 0,5 г или пентоксил по
0,3 г 3 раза в день после еды), ангиопротекторы. При отчетливой астенизации в период реконвалесценции показаны адаптогены – настойка элеутерококка, корня женьшеня, лимонника китайского.
Лечение инфекционно-токсического шока направлено на стабилизацию гемодинамики, нормализацию микроциркуляции, коррекции нарушений метаболизма, электролитного баланса, устранение почечной недостаточности.
Критерии выписки больного из стационара
Выписка из стационара реконвалесцентов, перенесших брюшной тиф (паратифы А и В), осуществляется после полного клинического выздоровления при нормализации анализов крови и мочи, показателей ЭКГ, а при необходимости – и других исследований (рентгенологических и других), но не ранее 21-го дня нормальной температуры тела. Обязательным условием выписки есть трехкратное бактериологическое исследование кала и мочи с интервалом в 5 дней, которые проводят через 3-4 дня после антибиотикотерапии.
Необходимо также провести бактериологическое исследование желчи (не раньше 15-го дня нормализации температуры).
Лиц, не получавших антибиотики, можно выписать из стационара раньше, на 14-й день нормальной температуры, если бактериологические анализы отрицательные.
Лица, переболевшие брюшным тифом и паратифами, подлежат диспансерному наблюдению в КИЗе в течение 3 мес. Они должны находиться 2 года на учете в санэпидстанции.
Работников пищевых и приравниваемых к ним предприятий в течение первого месяца диспансерного наблюдения к работе не допускают. За это время у них 5 раз исследуют кал и мочу.
Все больные с лихорадкой, которая длится 5 дней и более, подлежат обследованию на тифо-паратифозное заболевание, им проводят однократное исследование на гемокультуру, а при продолжительности лихорадки более 10 дней ставят серологические реакции (реакция Видаля, РНГА).
После госпитализации больного в очаге проводят заключительную дезинфекцию и эпидемиологическое обследование. Медицинское наблюдение за лицами, которые контактировали с больным, осуществляют в очаге брюшного тифа 21 день, а при паратифах – 14 дней (осуществляют термометрию, одноразовое бактериологическое исследование кала, сыворотки крови в реакции пассивной гемагглютинации с цистеином, а при наличии в анамнезе брюшного тифа и паратифов, хронических заболеваний мочевых и желчных путей, длительных лихорадочных состояний проводят двукратное бактериологическое исследование кала и мочи и однократное исследование желчи).
В эпидемическом очаге брюшного тифа контактным лицам целесообразно применять поливалентный брюшнотифозный бактериофаг (для взрослых и детей старше 6 месяцев).
У лиц, которых допускают к работе на пищевых и приравненных к ним объектах, проводят бактериологическое обследование.
Большое значение придается систематическому контролю за хроническими носителями возбудителя инфекции с периодическими лабораторными их обследованиями. При осуществлении эпидемиологического надзора за брюшным тифом большое внимание уделяется объектам водоснабжения, молокоперерабатывающим предприятиям, а также контролю за очисткой, канализацией и обеззараживанием нечистот, борьбе с мухами. Профилактические мероприятия должны быть направлены, в первую очередь, на выявление бактерионосителей брюшнотифозной палочки и прерывание путей передачи. Вспомогательное значение в профилактике инфекции имеют профилактические прививки, которые проводят по эпидемиологическим показаниям среди населения в местностях, неблагоприятных по брюшному тифу, при угрозе возникновения вспышки – стихийные бедствия, аварии на водопроводе.
Большое значение придается санитарному просвещению населения, овладению санитарными минимумами работниками общественного питания и торговли пищевыми продуктами.
Читайте также:


