Что такое гемолизирующего стафилококка по отношению ко всем кокковым формам
Сложный комплекс экологических факторов высокогорья (гипоксия, резкие перепады суточных и сезонных температур, высокие уровни ультрафиолетового излучения, повышенный радиационный фон и социальный дискомфорт) вызывает в организме, и особенно у беременных женщин и новорожденных глубокие энергетические, метаболические и морфофункциональные сдвиги и это, естественно, сказывается на реактивности их систем и, как следствие на состоянии здоровья и продолжительности жизни, производительности и эффективности труда, со всеми вытекающими отсюда социально-экономическими последствиями [1,2]. Длительное нахождение человека, особенно беременных женщин и детей, в условиях высокогорной гипоксии, охлаждения и большой физической нагрузки может вызвать значительные функциональные сдвиги со стороны физиологических, иммунологических и других систем организма и повлиять на здоровье будущего ребенка [3].
Цель исследования. Установить роль экологических факторов и микроэкологических систем матери роженицы в формировании биоценоза у новорожденного для определения механизмов и путей передачи инфекции ребенку.
Задачи исследования. Изучить особенности формирования биоценоза кишечника у новорожденных в зависимости от микробиологического профиля рожениц и экологических условий низкогорья, в среднегорье и высокогорья.
Как известно, видовой состав микрофлоры тела человека постоянно изменяется, и стабильность ее является относительной. По изменению нормальной микрофлоры тела любой полости человеческого организма можно судить об общей реактивности организма. Нарушение количественного и качественного состава нормальной микрофлоры – дисбиоз трудно поддается лечению и усугубляет течение других заболеваний, в том числе экстрагенитальных заболеваний женщин 5.
Материалы методы исследования
Наши исследования проведены, в отличающихся друг от друга экологических условиях, на различных высотах в южном регионе Кыргызстана: контрольная группа – Куршаб, 1012 м над ур. моря; Жалпак-Таш, 2000-2500 м над ур. моря; Сары-Таш, 3325 м над ур. моря.
В основу работы положено обследование 133 рожениц в возрасте от 17 до 43 лет и 133 новорожденных (2010-2011 г) (всего изучено 1519 проб).
Для проведения микробиологического исследования брали утреннюю порцию кала 5-10 г в специально приготовленный флакон.
Для оценки состояния микробиоценоза кишечника исследовали фекалии. Определялось общее количество кишечной палочки, выраженность ее ферментативных свойств, отношения к лактозе, гемолизирующие свойства, определялись кокковые формы в общей сумме микробов, процент гемолизирующего стафилококка по отношению ко всем кокковым формам, бифидобактерии, микробы рода протея, грибы рода кандида, энтерококки, патогенные микробы семейства энтеробактерии и синегнойная палочка.
Об уровне колонизационной резистентности желудочно-кишечного тракта у обследованных судили по максимальному разведению фекалий, в котором был обнаружен рост бифидум – бактерий. Для этого исследования использовали разведение 103 до 1011 до полного исчезновения бифидобактерий (Бактериологические исследования проведены в баклаборатории Института медицинских проблем ЮО НАН КР).
Полученный фактический материал подвергли компьютерной обработке с помощью пакета прикладных программ Microsoft Excel с расчетом критерия Стьюдента.
Результаты исследования и их обсуждение
У рожениц и новорожденных в условиях низкогорья в каловом содержимом были изучены семь видов микроорганизмов и 2 вида кандидозной инфекции.
Установлено, что S.epidermidis у женщин в кишечном содержимом в условиях низкогорья высевается в 25,4 % случаев, КОЕ составило 35,6±5,0 с числом микробных клеток 1808,3±265,9 (рис. 1.). S.aureus высевался в кишечном содержимом реже и число рожениц – носительниц этого вида микробов составило 18,1 %, 26,6±3,9 КОЕ, число микробных клеток – 1400,1±199,0. Кишечная палочка высевалась в 13,0 % случаев, 37,6±4,2 КОЕ, число микробных клеток – 1910,0±257,6. Также высевалась Klebsiella с частотой 11,1 %, 28,1±3,9 КОЕ, с числом микробных тел – 1593,7±204,0. Лактобактерии регистрировались у 12,5 % женщин в условиях низкогорья, 46,5±3,9 КОЕ. Pr. Mirabilis высевалось в 6,9 % случаев, Pr. Vulgaris – в 2,7 %, Pr. Ritgeri – в 2,7 %.
В кале женщин, проживающих в низкогорье, встречались и С.albicans – 18 %, C.crusei – 22,2 %. КОЕ С.albicans составило 40,0±7,2, C. crusei – 20,3±3,5, число микробных клеток 1963,0±363,5 и 1021,1±175,3 соответственно (рис. 2.).
Предварительно можно отметить, что данные литературы свидетельствуют: основными проявлениями дисбиоза микробной флоры толстого отдела кишечника беременных женщин является значительное (на 5 порядков) увеличение количества бактероидов, что учитывая их роль в организме, можно расценивать, как компенсаторное явление, характерное для микробиоценоза кишечника. На фоне происходящих изменений в анаэробном звене отмечается повышение частоты обнаружения грибов рода Кандида в 4 раза. Описанные явления позволяют рассматривать их как региональные особенности, происходящие в микробиоценозе толстого отдела кишечника у женщин в период гестации [9].
В этой группе E.coli встречалось в 13,8 % случаев, 29,4±6,0 КОЕ, число микробных тел – 1415,3±295,3. Klebsiella высевалась с частотой 2,7 %, 36,6±4,3 КОЕ, число микробных клеток – 1800,0±200,0).
Особое внимание следует уделить формированию у детей бифидофлоры кишечника, с присутствием которой здесь, во многом связывают невосприимчивость детского организма к инфекциям. К моменту выписки детей из родильного дома частота выделения бифидобактерий в исследованиях других авторов достигала 100 %, однако, интенсивность составляла всего лишь 4,8 lg КОЕ/г испражнений, что является недостаточным для обеспечения адекватной колонизационной резистентности. Задержка в становлении анаэробного звена в кишечнике, по-видимому, связана с тем, что необходимые условия для их приживления здесь еще не сформированы [9].
Лактобактерии в наших исследованиях были обнаружены у 16,6 % новорожденных, 48,6±4,3 КОЕ. Pr. Mirabilis высевались у 15,2 % новорожденных, Pr. Vulgaris и Pr. Ritgeri – 11,1 %, С.albicans – 13 %, C.crusei – 31 %.
Таким образом, в низкогорье кишечная микрофлора представлена S.epidermidis, далее, кишечной микрофлорой. У новорожденных другие формы кишечной микрофлоры высевались реже, чем у рожениц, за исключением кишечной палочки.
Грибковая инфекция в большей степени представлена C.crusei у новорожденных, но число детей, перенявших эту инфекцию от рожениц, было меньше, чем число рожениц – носительниц C.crusei.
Проживание женщин в условиях среднегорья показало, что S.epidermidis в кишечном содержимом высевается в 20,3 % случаев, с КОЕ – 20,4±8,5 и числом микробных тел – 1175,7±413,4. S.aureusс регистрировался в 26 % случаев, 25,3±3,0 КОЕ, число микробных тел – 1268,7±161,8. Кишечная палочка у рожениц высевалась в 23 % случаев, КОЕ – 32,6±4,3, число микробных тел – 16100,9±234,4. Klebsiella высевалась в 10 % случаях, КОЕ – 32,5±2,3, число микробных клеток – 1633,4±96,3. Лактобактерии регистрировались у рожениц среднегорья в 26,6 % случаев, КОЕ – 51,1±8,0. Pr. Mirabilis в 16,6 % случаев, а Pr. Vulgaris и Pr. Ritgeri – в 10 % случаев. В кишечной микрофлоре рожениц среднегорья определялись С.albicans и C.crusei – в 10 % случаев, КОЕ – 48,1±13,0 и 18,4±5,3, число микробных тел – 2416,0±682,3 и 916,6±217,4 соответственно.
Таким образом, у женщин-рожениц среднегорья в отличие от женщин низкогорья из экосистемы кишечника наиболее часто высевается S.aureus, затем – Е.coli, но грибковая инфекция высевается в два раза реже, чем у женщин низкогорья.
Установлено, что у новорожденных в условиях среднегорья S.epidermidis встречается в 16,6 % случаев, 73,4±5,4 КОЕ, число микробных клеток – 3670±273, что значительно выше, чем в предыдущей группе. Превышая диагностический минимум S.aureus регистрировался у новорожденных в 13,3 % случаев, 29,7±4,0 КОЕ, число микробных клеток – 1487,5±206,5. Кишечная палочка встречалась в 13,3 %, – 25 3,8, число микробных клеток – 1250,2±190,0. Klebsiella – 10 % случаев, 21,0±4,5 КОЕ, число микробных тел – 1050,8±225,3. Лактобактерии у новорожденных в условиях среднегорья выявлены в 20 % случаев, 34,5±5,0 КОЕ. В 10 % случаев у новорожденных среднегорья высевались Pr.Vulgaris и Pr.Ritgeri, в 16,6 % случаев – Pr.Mirabilis. Кандидозная инфекция в кале, в частности C.сrusei – в 30 % с 16,2±9,5 КОЕ число грибов – 1811,1 476, а С.albicans – 16,6 %, – 38,6 9,8 КОЕ, число грибов – 1930,0± 492,2.
Таким образом, установлено, что кокковая флора экосистемы кишечника по основным параметрам у новорожденных в условиях среднегорья не отличалась от низкогорной группы, в то же время новорожденные имели более высокую частоту заражения грибковой инфекцией С.albicans и, особенно C.crusei, где число новорожденных с кандидозной инфекцией в 3 раза выше числа рожениц, что свидетельствует о возможном заражении из других источников, помимо матери-роженицы.
Проживание в условиях высокогорья накладывает определенный отпечаток на функционирование ЖКТ. Недостаток кислорода снижает обменные процессы в организме, уменьшается выделение пищеварительного секрета из печени и поджелудочной железы, замедляя процесс пищеварения, что может усиливать бродильные процессы и способствовать развитию патогенной микрофлоры.
Так, у женщин-рожениц в условиях высокогорья S.epidermidis встречался в 19,3 % случаев, 31,8±86,5 КОЕ, число микробных тел – 1175,0±394,4. С такой же частотой у рожениц регистрируется S.aureus (19,3 %, 40,0±4,3 КОЕ, число микробных тел – 2141,3±359,5). Кишечная палочка отмечалась в 32 % случаев 32,1±7,3 КОЕ, число микробных тел – 1605,0±368,1. Klebsiella регистрировалась у рожениц в 10 % случаев, 20,4±3,0 КОЕ число микробных тел – 1500,0±53,0. Лактобактерии выявлялись в 20 % случаев, 32,1±1,3 КОЕ. Pr.Mirabilis выявлялись в 13,9 %, а Pr. Vulgaris и Pr. Ritgeri – в 6,4 % случаев.
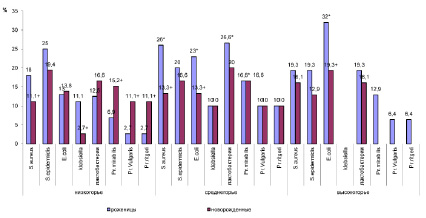
Рис. 1. Микробиологический профиль экосистемы кишечника у женщин-рожениц и новорожденных в условиях низко-, средне- и высокогорья: * – Р
Аннотация научной статьи по ветеринарным наукам, автор научной работы — Аргынбаева Акмарал Турдальевна, Тойчуев Р. М.
В статье рассмотрены микроэкология кишечника человека и проблемы сохранения и лечения измененного биоценоза кишечного тракта хлопкоробов , подвергшихся воздействию пестицидов в разные периоды года.
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Аргынбаева Акмарал Турдальевна, Тойчуев Р. М.
MICROECOLOGY OF A HUMAN INTESTINAL WHILE CONTACTING TOXIC CHEMICALS (PESTICIDES), ITS VIOLATIONS AND CORRECTION WITH THE HELP OF PROBIOTICS, PRESERVATION AND TREATMENT OF THE AMENDED BIOCOENOSIS OF INTESTINES
The article dwells upon microecology of human intestine and the problem of preservation and treatment of altered intestinal biocenosis of cotton growers exposed to pesticides during different periods of the year.
МИКРОЭКОЛОГИЯ КИШЕЧНИКА ЧЕЛОВЕКА ПРИ КОНТАКТЕ С ЯДОХИМИКАТАМИ (ПЕСТИЦИДАМИ), ЕЁ НАРУШЕНИЯ И КОРРЕКЦИЯ С ПОМОЩЬЮ ПРОБИОТИЧЕСКИХ ПРЕПАРАТОВ, СОХРАНЕНИЕ И ЛЕЧЕНИЕ ИЗМЕНЕННОГО БИОЦЕНОЗА КИШЕЧНОГО ТРАКТА
А.Т. Аргынбаева, Р.М. Тойчуев
MICROECOLOGY OF A HUMAN INTESTINAL WHILE CONTACTING TOXIC CHEMICALS (PESTICIDES), ITS VIOLATIONS AND CORRECTION WITH THE HELP OF PROBIOTICS, PRESERVATION AND TREATMENT OF THE AMENDED BIOCOENOSIS OF INTESTINES
A.T. Argynbaeva, R.M. Toychuev
Институт медицинских проблем Южного отделения Национальной академии наук Кыргызской Республики, г. Ош
В статье рассмотрены микроэкология кишечника человека и проблемы сохранения и лечения измененного биоценоза кишечного тракта хлопкоробов, подвергшихся воздействию пестицидов в разные периоды года.
Ключевые слова: пестициды, хлопкоробы, воздействие, биоценоз кишечного тракта, сезоны, лечение, диетотерапия, бифидумбактерин.
The article dwells upon microecology ofhuman intestine and the problem of preservation and treatment of altered intestinal biocenosis of cotton growers exposed to pesticides during different periods of the year.
Keywords: pesticides, cotton growers, impact, biocenosis of intestinal tract, the seasons, treatment, diet, bifidumbacterin.
Дисбиотическая микрофлора вызывает значительные нарушения пищеварения и всасывания в кишечнике, его моторно-эвакуаторной деятельности, а также функционального состояния всех органов брюшной полости и организма в целом. Это связано с частичной утратой физиологического влияния нормальной микрофлоры кишечника на сохранение и поддержание метаболического
гомеостаза, иммуннокомпетентности, колонизационной резистентности кишки, подавления образования токсичных продуктов, обеспечения оптимальной жизнедеятельности (2, 3, 5). Поэтому сохранение и своевременная коррекция при подобных нарушениях является оптимальным способом поддержки иммунной системы и в целом всего организма.
Исходя из вышеизложенного, целью работы явились разработка оптимальных способов коррекции и сохранение нормального биоценоза кишечного тракта людей, контактирующих с ядохимикатами.
Материалы и методы. Под наблюдением находились 140 человек, работающих на хлопковых плантациях, т. е. контактирующих с ядохимикатами. Из них I группу, основную, составили 50 хлопкоробов, леченных разработанным способом и II группу, не леченную,
ЗНиСО июль №7 (220)
контрольную составили 90 хлопкоробов. Анализы производились до лечения и после лечения, в разные периоды года: весной, летом и в осенний период.
Для оценки состояния микробиоценоза кишечника исследовали фекалии. Для проведения исследования кала на дисбактериоз брали утреннюю порцию кала (1 грам) в специально приготовленный стерильный флакон.
Определялось общее количество кишечной палочки, выраженность ее ферментативных свойств, отношения к лактозе, гемоли-зирующие свойства, определялись кокковые формы в общей сумме микробов, процент ге-молизирующего стафилококка по отношению ко всем кокковым формам, бифидобактерии, микробы рода протея, грибы рода кандида, энтерококки, патогенные микробы семейства энтеробактерии и синегнойная палочка.
Об уровне колонизационной резистентности желудочно-кишечного тракта у обследованных судили по максимальному разведению фекалий, в котором был обнаружен рост бифидумбактерий до 1 011.
Под углом зрения рассматриваемой проблемы обратили внимание на местные факторы регуляции дисбиоза. Так, ранее было показано, что частота дисбактериоза у беременных женщин хлопкоробов, т. е. контактирующих с ядохимикатами, регулярно употреблявших кисломолочные продукты (/кумыс, айран, жарма), практически не выявлена, тогда как у не употребляющих кисломолочные продукты дисбактериоз составляет 100 % (1, 4). В связи с этим наиболее целесообразны и физиологичны для сохранения и лечения дисбактериоза хлопкоробов традиционные национальные кисломолочные смеси (КМС) айран, кумыс, жарма (заквашенный айраном или сузмой) в комбинации с бифидумбактерином, полученным из местной флоры, более эффективным по сравнению с колибактерином устойчивым к антибиотикам, т. е. ксенобиотикам (3, 4).
Указанные продукты питания являются национальными напитками, донаторами витаминов и кисломолочной микрофлоры, а также источником легкоусвояемых жиров, белков, витаминов.
С древних времен кумыс применяли как противоядие, так как он обладает способностью выводить токсины. На сегодняшний день
кумысолечение применяется при легочном туберкулезе, анемии, рахите, при сахарном мочеизнурении, при воспалительных заболеваниях желудка и кишечника. Кумыс называют напитком долголетия.
Кумыс содержит в себе легкоусвояемые белки, жиры, углеводы, спирт, молочную кислоту, аминокислоты, витамины, ферменты, угольную кислоту и другие полезные вещества. Обладая выраженными антибактериальными, антибиотическими действиями, являясь ценным продуктом питания, кумыс оказывает положительный эффект на флору кишечника при энтероколите в 70 % случаев (1, 3).
Айран испокон веков широко применяется при лечении отравлений и желудочно-кишечных заболеваний. Айран является кисломолочным продуктом, в составе которого содержатся белки, молочная кислота, витамины, молочные бактерии, микроэлементы. Этот продукт улучшает пищеварение и аппетит, содействует усвоению жирной пищи. Готовят его путем закваски молока. Закваской могут служить кисломолочные продукты — сузьма, растертый курут и другие компоненты. Готовят айран из коровьего и козьего молока.
Айран, обладает антагонистическими свойствами в отношении E. coli и S. aureus, гнилостных бактерий; устойчив к неблагоприятным воздействиям на ЖКТ (соляной кислоты, желчи, фенола), к действию наиболее употребительных антибиотиков и других лекарственных препаратов.
Изучая зараженность токсоплазмом людей выявили, что в группе людей, регулярно употреблявших жарму (ачкыл-кислый), зараженность составляла 6,25 %, а инфицированности детей вообще не было выявлено. В то же время не употреблявших кисломолочных смесей, зараженность токсоплазмозом составляла 12 %, в т. ч. и детей.
Если, у людей, контактирующих с пестицидами, в начале контакта с пестицидами произошли изменения печеночных тесеов: повышение АЛТ, АСТ и в последующем периоде, в конце августа и в начале сентября, повышение тимоловой пробы с одновременным снижением содержания альбуминов на фоне повышение глобулинов (3, 4), то применяли концентраты, полученные из лечебных трав и плодов,
Таблица 1. Схема применения диетотерапии при дисбактериозе хлопкоробов
№ п/п Название КМС Время приема Количество чел.
утром в обед вечером
1 Айран 200 мл 200 мл 200 мл 90
2 Кумыс 200 мл 200 мл 200 мл 86
3 Жарма (заквашенный) 200 мл 200 мл 200 мл 88
4 Курут 200 мл 200 мл 200 мл 67
5 Сузмо 100 мл 100 мл 78
разрешенных к применению в Кыргызстане, богатых витаминами, биологически активными веществами, микроэлементами и обладающих сорбентными свойствами и слабо моче- и желчегонными свойствами. Схема диетотерапии дисбактериоза приведена в табл. 1.
Жидкий живой бифидумбактерин принимали по 10 доз х 3 раза до еды в течение двух—трех недель, т. е. до нормализации биоценоза. Применяли в весеннее время, в период обработки хлопка пестицидами и в осенний период.
Концентраты, полученные из лечебных трав и плодов, разрешенных к применению в Кыргызстане, заваривали по 2 чайные ложки в 300 мл кипятка и употребляли в течение дня 3—4 раза, длительность приема не ограничена.
Диетотерапия и лечебные концентраты применялись регулярно в период работы на хлопке. Лечение бифидумбактерионом проводили до полного восстановления микрофлоры. Профилактика проводилась в момент обработки хлопка в течение контактного периода пестицидами.
Полученные результаты. В I группе из 50 человек до лечения в весеннее время патогенные микробы семейства кишечных выявлены у 2, что составило 4 %. Снижение общего количества кишечной палочки ниже 300 млн/г у 84 %. Кишечная палочка со слабо выраженными ферментативными свойствами и лакто-занегативные энтеробактерии выше нормы у 80 %. Обнаружение гемолизирующей кишечной палочки у 14 %. Увеличение кокковой формы в общей сумме микробов у 74 %. Обнаружение гемолизирующего стафилококка у 12 %. Рост бифидобактерий ниже 107 нормы у 100 %. Обнаружение грибов рода кандида у 36 %, протея у 2 %. Более подробные данные изменение кишечного биоценоза в течение года в процентах в первой и второй группе приведены в табл. 2 и 3.
Из таблицы видно, что до лечения в весеннем периоде изменения произошли у 100 %
хлопкоробов. Лечение проводилось до полного восстановления кишечной микрофлоры. После лечения изменения кишечного биоценоза произошли у 14 %. В летнее время лечение проводилось в период обработки хлопчатника ранее не известными пестицидами ( ома-ит, узмаит, тагмаит, и т. д.), изменение кишечного биоценоза произошли у 28 %. Осенью в период контакта с остаточными пестицидами, т. е. в период сбора хлопка, в леченной группе незначительные изменения кишечного биоценоза произошли у 26 %. В зимнее время произошло восстановление кишечного биоценоза.
Из таблицы видно, что во II группе наибольший процент изменений кишечного биоценоза хлопкоробов при употреблении свежих овощей и фруктов наблюдается в летнем и осеннем периоде, т. е. контакте с пестицидами, в летнее время — во время обработки хлопчатника, в осеннее время — с остаточными количествами пестицидов. В зимнее время, в безконтактный с пестицидами период, происходит неполное восстановление кишечного биоценоза. В этой группе общее количество кишечной палочки в весеннем периоде на 27,7 % больше, чем в зимнем, а в летнем периоде — на 3,7 %, тогда как в осеннем периоде — на 13,3 % больше изменений.
Исследования показали, что влияние пестицидной нагрузки на кишечную флору четко прослеживается летом и осенью. При контакте с остаточными количествами пестицидов произошли наибольшие количественные изменения во всех группах микрофлоры. Количественные изменения характеризовались снижением общего количества кишечной палочки весной, когда она составляла 253,34 ± 56,15, Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
3 Кишечная палочка со слабо выраженными ферментативными свойствами выше 10 % 80 12 28 24 14
4 Лактозонегативные энтеробактерии выше 5 % 80 12 28 24 16
5 Обнаружение: гемолизирующая кишечная палочка 14 - -
6 Кокковые формы в общей сумме микробов выше 25 % 74 10 28 26 16
7 % гемолизирующего стафилококка по отношению ко всем кокковым формам 12 - - - -
8 Бифидобактерии ниже 107 100 - - -
9 Обнаружение: микробы рода протея 2 - - -
10 Обнаружение: грибы рода кандиды 36 - - - -
№ п/п Микрофлора (90 человек) Сезонные колебания, %
весна лето осень зима
1 Обнаружение патогенные микробы семейства кишечных - - - -
2 Снижение общего количество кишечной палочки ниже 300 млн/г 72,2 76 85,5 44,4
3 Кишечная палочка со слабо выраженными ферментативными свойствами выше 10 % 46,6 66,6 82 53,3
4 Лактозонегативные энтеробактерии выше 5 % 47,7 66,6 84,4 51,1
5 Обнаружение: гемолизирующая кишечная палочка в % 2,2 8,8 10,0 -
6 Кокковые формы в общей сумме микробов выше 25 % 34,4 61,1 72,2 55,5
7 % гемолизирующего стафилококка по отношению ко всем кокковым формам 1,1 6,0 8,8 4,4
8 Бифидобактерии ниже 107 26,6 62,2 68,8 27,8
9 Обнаружение: микробы рода протея 6,6 13,3 12,2 -
10 Обнаружение: грибы рода кандиды 10,0 30,0 33,3 10,0
составляя 283,75 ± 44,16, Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
3 Лактозонегативные энтеробактерии 10,92 7,73 5,06 5,78 8,40 5,88 11,38 5,04 5,89
4 Обнаружение гемоли-зирующей кишечной палочки 0,84 0,12 0,00 0,00 0,48 0,00 0,90 0,00 0,00
5 Кокковые формы в общей сумме микробов 31,33 28,52 22,90 24,76 30,25 25,10 32,80 26,16 25,52
6 Обнаружение гемоли-зирующего стафилококка по отношению ко всем кокковым формам 0,61 0,03 0,00 0,00 0,22 0,00 0,28 0,00 0,24
7 Бифидобактерии 4,08 6,02 8,02 7,73 5,13 7,55 5,38 8,10 6,46
8 Микробы рода протей 0,06 0,27 0,00 0,00 0,63 0,00 0,76 0,00 0,00
9 Грибы рода кандида 1,62 0,38 0,00 0,00 1,41 0,00 2,06 0,00 0,29
нился нормальный биоценоз кишечного тракта.
Таким образом, для сохранения нормального функционирования желудочно-кишечного тракта и коррекции измененного кишечного биоценоза необходимо проведение диетотерапии с использованием кисломолочных смесей, бифидумбактерина полученного из местной адаптированной бифи-дофлоры, и лечебными концентратами, полученными из лечебных растений и плодов, богатых витаминами, биологически активными веществами, микроэлементами, сорбентными свойствами и обладающих слабо жельче- и мочегонными свойствами. Рекомендовать Министерству сельского хозяйства Кыргызской Республики использовать данные методики для сохранения здоровья хлопкоробов, так как хлопководство является валютообразующей отраслью страны.
1. Ганина В.И., Большакова Е. В. Действие пробио-тических продуктов на возбудителей кишечных инфекций. М.: Молочная промышленность, 2001. С. 47—48.
3. Тойчуев Р.М. и соавт. Применение жидких биопрепаратов при кишечных инфекциях у детей: Методические рекомендации. Бишкек, Илим. 2005. 24 с.
5. Бондаренко В.М., Лиходед В.Г. Микробиологическая диагностика дисбактериоза кишечника. Методические рекомендации. М.: НИИЭМ им. Н.Ф. Гамалеи, 2007. 68 с.
Аргынбаева АКмарал Турдальевна, тел.: 8-926-469-62-33
Argynbaeva Acmaral Turdalivna, phone: 8-926-469-62-33

В бланке каждого анализа на дисбактериоз имеются показатели микрофлоры, которые мы расшифруем.
Патогенные энтеробактерии
Обычно этот показатель в бланке анализа идет первым. К этой группе микроорганизмов относятся такие бактерии, которые вызывают острую кишечную инфекцию (сальмонеллы, шигеллы – возбудители дизентерии, возбудители брюшного тифа). Выявление этих микроорганизмов является уже не показателем дисбактериоза, а показателем серьезного инфекционного заболевания кишечника.
Бифидобактерии
Это основные представители нормальной кишечной микрофлоры, количество которых в кишечнике должно быть 95 – 99%. Бифидобактерии выполняют важную работу по расщеплению, перевариванию и всасыванию различных компонентов пищи, например, углеводов; они сами синтезируют витамины, а также способствуют усвоению их из пищи; при участии бифидобактерий происходит всасывание в кишечнике железа, кальция и других важных микроэлементов; бифидобактерии стимулируют моторику кишечной стенки и способствуют нормальному опорожнению кишечника; бифидобактерии нейтрализуют разлчные токсические вещества, попадающие в кишечник извне или образовавшиеся в результате жизнедеятельности гнилостных микроорганизмов. В бланке анализа указывается титр бифидобактерий, который должен быть не меньше 10 7 – 10 9 . Существенное снижение количества бифидобактерий – всегда признак выраженного дисбактериоза.
Лактобактерии (лактобациллы, молочнокислые микробы, молочнокислые стрептококки)
Второй по представительству (5% в совокупности микроорганизмов кишечника) и по значимости представитель нормальной флоры. Лактобактерии или молочнокислые микробы, как показывает их название, вырабатывают молочную кислоту – важнейший компонент для нормальной работы кишечника. Лактобактерии обеспечивают противоаллергическую защиту, способствуют нормальному опорожнению кишечника, вырабатывают высокоактивную лактазу – фермент, расщепляющий молочный сахар (лактозу). В анализе их количество должно быть не меньше 10 6 – 10 7 . Дефицит лактобактерий может привести к развитию аллергических заболеваний, запорам, лактазной недостаточности.
Кишечная палочка с нормальной ферментативной активностью (эшерихии)
Третий представитель нормальной флоры. Количество кишечной палочки среди других бактерий не превышает 1%, но роль ее очень важна, поскольку этот микроб: во-первых, является главным конкурентом условно-патогенной флоры, препятствуя заселению чужеродными микробами кишечной стенки; во-вторых, кишечная палочка забирает из просвета кишечника кислород, который является ядом для бифидобактерий и лактобактерий, таким образом, создаются комфортные условия для основных бактерий кишечной флоры. Следует отметить, что до 6 – 8 месяцев, роль кишечной палочки невелика, а количество ее может колебаться от 100 млн/г до 2 – 3 млрд/г. Ближе к году и в более старшем возрасте общее количество кишечной палочки должно составлять не менее 300 – 400 млн/г (10 7 – 10 8 ). Снижение общего количества кишечной палочки может быть признаком присутствия в кишечнике небактериальных паразитов (глистов, простейших, которые также нуждаются в кислороде, обделяя им кишечную палочку).
Следует отметить, что бактерии нормальной кишечной флоры живут, прикрепляясь к кишечной стенке и образуя пленку, покрывающую кишечник изнутри. Через эту пленку происходит все всасывание в кишечнике. Бактерии нормальной кишечной микрофлоры обеспечивают по совокупности 50 – 80% всего пищеварения, а также выполняют защитные (в том числе противоаллергические) функции, нейтрализуют действие чужеродных и гнилостных бактерий, способствуют опорожнению кишечника, обеспечивают адаптацию к питанию и к внешним воздействиям.
Кишечная палочка со сниженной ферментативной активностью
Это неполноценная кишечная палочка, которая не представляет никакого вреда, но при этом не выполняет своих полезных функций. Присутствие данного показателя в анализе является признаком начинающегося дисбактериоза, а также как и снижение общего количества кишечной палочки может быть косвенным признаком присутствия в кишечнике глистов или простейших.
В некоторых анализах описываются бактероиды, роль которых неясна, но известно, что это – не вредные бактерии, обычно их количество не имеет практического значения.
Все остальные показатели микрофлоры являются условно-патогенной флорой. В самом термине “условно-патогенный” обозначена суть данных микробов. Они становятся патогенными (нарушающими нормальные функции кишечника) при определенных условиях: повышение их абсолютного количества или процентного соотношения к нормальной флоре, при неэффективности защитных механизмов или снижении функции иммунной системы. Условно-патогенная флора – это лактозонегативные энтеробактерии (клебсиелла, протей, цитробактеры, энтеробактеры, гафнии, серрации), гемолизирующая кишечная палочка и различные кокки (энтерококки, эпидермальные или сапрофитные стафилококки, золотистый стафилококк). Кроме того, к условно-патогенным относятся клостридии, которые высеваются не во всех лабораториях. Условно-патогенная флора внедряется, конкурируя с полезными бактериями, в микрбную пленку кишечника, заселяет кишечную стенку и вызывает нарушения работы всего желудочно-кишечного тракта. Дисбактериоз кишечника с повышенным содержанием условно-патогенной флоры может сопровождаться аллергическими кожными реакциями, нарушениями стула (запоры, поносы, зелень и слизь в кале), болями в животе, вздутиями живота, срыгиваниями, рвотами. При этом обычно температура тела не повышается.
Кокковые формы в общей сумме микробов
Самыми безобидными представителями условно-патогенной флоры являются энтерококки. Они наиболее часто встречаются в кишечнике у здоровых людей, их количество до 25% не представляет угрозы здоровью. Если количество превышает 25% (более 10 7 ), это чаще всего связано со снижением нормальной флоры. В редких случаях повышение количества энтерококков является главной причиной дисфункции, связанной с дисбактериозом.
Эпидермальный (или сапрофитный) стафилококк (S. epidermidis, S. saprophyticus)
Эти виды стафилококков могут вызывать нарушения, но их количество до 25% является допустимым.
Процент гемолизирующих кокков по отношению ко всем кокковым формам. Даже среди относительно безобидных кокков, названных выше, могут встречаться более патогенные, что и обозначается в этой позиции. Если общее количество кокков составляет, например, 16%, а процент гемолизирующих кокков – 50%, это значит, что половина из 16% - более вредоносные кокки, а их процент по отношению к нормальной флоре составляет 8%.
Золотистый стафилококк (S. aureus)
Один из самых неприятных (наряду с гемолизирующей кишечной палочкой, протеем и клебсиеллой) представителей условно-патогенной флоры. Даже небольшие его количества могут вызвать выраженные клинические проявления, особенно у детей первых месяцев жизни. Поэтому обычно в нормах, приведенных в бланке анализа, указывается, что его быть не должно (на самом деле допустимы количества, не превышающие 10 3 ). Патогенность золотистого стафилококка напрямую зависит от состояния нормальной флоры: чем больше бифидобактерий, лактобактерий и нормальной кишечной палочки, тем меньше вреда от стафилококка. Присутствие его в кишечнике может приводить к аллергическим реакциям, гнойничковым кожным высыпаниям, дисфункции кишечника. Стафилококки являются распространенными микробами окружающей среды, в частности, они в больших количествах живут на коже и слизистых оболочках верхних дыхательных путей. Ребенку они могут попадать через грудное молоко. Наиболее подвержены заражению стафилококками ослабленные дети (проблемная беременность, недоношенность, кесарево сечение, искусственное вскармливание, применение антибиотиков – факторы риска ослабления функций иммунной системы). Важно понимать, что стафилококки как и другие условно-патогенные бактерии проявляют себя при определенных условиях, главным из которых является ослабление иммунитета, поэтому важным при лечении дисбактериоза, ассоциированного со стафилококком, является проведение иммунокоригирующей терапии.
Гемолизирующая кишечная палочка
Является представителем лактозонегативных энтеробактерий, но выделяется отдельно в связи с распространенностью и значимостью. В норме должна отсутствовать. К данному микробу применимо практически все, сказанное про золотистый стафилококк. То есть, она может вызывать аллергические и кишечные проблемы, очень распространена в окружающей среде (правда, практически никогда не встречается в грудном молоке), вызывает проблемы у ослабленных детей, требует иммунокоррекции. Следует отметить, что термин “гемолизирующая” не означает, что имеется какое-то влияние на кровь. Условно-патогенная флора при дисбактериозе не должна преодолевать кишечную стенку и попадать в кровь. Это возможно только при крайне выраженных формах дисбактериоза у детей с выраженными иммунодефицитами, как правило, представляющих угрозу для жизни. К счастью, такие состояния встречаются нечасто.
Лактозонегативные энтеробактерии
Большая группа условно-патогенных бактерий большей или меньшей степени патогенности. Их количество не должно превышать 5% (или в титрах: 10 3 – 10 6 – умеренное повышение, более 10 6 – существенное повышение). Наиболее неприятными бактериями из этой группы являются протеи (чаще всего с ними связаны запоры) и клебсиеллы (являются прямыми антагонистами (конкурентами) лактобактерий, что приводит к развитию аллергии и запоров, а также к проявлениям лактазной недостаточности). Часто в бланке анализа указывается общее количество лактозонегативных энтеробактерий (наиболее информативно процентное соотношение), а затем идет расшифровка:
- Клебсиеллы;
- Протеи;
- Хафнии;
- Серрации;
- Энтеробактеры;
- Цитробакеры.
Грибы рода Candida
Допустимо присутствие до 10 4 . Повышение этого параметра может быть после применения антибиотиков. Если количество грибов повышено, а количество нормальной кишечной флоры резко снижено, при этом отмечается кандидоз (молочница) видимых слизистых оболочек (ротовая полость, половые органы) – это проявления системного кандидоза, то есть имеется инфицирование грибами кишечника. Если же количество грибов в анализе на дисбактериоз увеличено, но нет снижения нормальной кишечной флоры, это свидетельствует о том, что грибы живут на коже вокруг заднего прохода, а не в кишечнике, в этом случае достаточно наружной терапии с использованием противогрибковых мазей или кремов.
Клостридии
Из-за технических сложностей и небольшого практического значения определяются не во всех лабораториях. Допустимое количество до 10 7 . Проявляют патогенность обычно в комплексе с другой условно-патогенной флорой, редко изолированно вызывают проблемы (чаще всего – разжижение стула, понос). Их количество зависит от функции местного иммунитета кишечника.
Прочие микроорганизмы
В данном параметре описываются редко встречающиеся виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Чаще всего, микроорганизмы, описанные в этой позиции анализа не имеют практического значения.
Термин “abs” обозначает отсутствие данного микроорганизма, также употребляется “не обнаружено”.
Читайте также:


