Брюшной тиф в беларуси
Дата публикации: 21 февраля 2018 .
врач лабораторной диагностики
Централизованной иммуно-токсикологической
лаборатории Семкова З.А.
Брюшной тиф – острое инфекционное заболевание. Возбудителем является Salmonella typhi. Это грамотрицательная подвижная палочка, имеющая жгутики. Сальмонеллы устойчивы во внешней среде, могут сохраняться в почве и воде до 5 месяцев, на белье – около двух недель, в фекалиях – около 20 дней. Несколько недель они могут сохраняться на пищевых продуктах, особенно в молоке, мясе, овощных салатах. В пище они не только сохраняются, но могут и размножаться. При нагревании погибают очень быстро. Возбудителя убивают дез. средства (лизол, фенол, хлорамин) за несколько минут.
Заболевание передаётся от человека к человеку, причём источником заболевания может быть и носитель Salmonella typhi. Механизм передачи – фекально-оральный. Заражение происходит при употреблении загрязнённой воды или пищи. Контактно-бытовой путь заражения путь заражения – явление редкое, возможен, в основном, среди детей.
Подъём заболеваемости наблюдается в весенне-летний период. В сельской местности чаще всего страдают школьники, в крупных городах чаще болеют взрослые. Вспышка инфекции происходит при: неправильной работе очистных сооружений; наличии источника Salmonella typhi на пищевых продуктах; нарушении санитарного режима на пищевых предприятиях; нарушении процесса приготовления пищи.
Попадая в организм человека, возбудитель достигает тонкой кишки и проникает в лимфатические фолликулы тонкой кишки. Там размножается и выходит в кровоток. С током крови микроорганизмы попадают в различные органы (печень, селезёнку, лимфатические узлы, костный мозг) и формируют там брюшнотифозные гранулёмы. Через некоторое время из гранулём выходят новые сальмонеллы, попадают в кровоток и разносятся по всему организму. Это вторичные волны бактериемии. В это время микроорганизмы начинают выделяться с калом и мочой. В результате сальмонеллы снова попадают в кишечник и, далее, через его стенку в лимфатические фолликулы. В результате на стенке кишечника образуются язвы, очаги некроза. В это время опасны осложнения – перфорация кишечника или кишечное кровотечение. На 5-6 неделе язвы заживают, в организме формируется иммунитет к возбудителю этого заболевания. Иммунитет после брюшного тифа сохраняется около 15-20 лет.
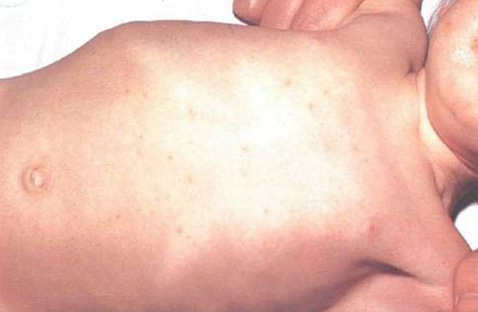
Инкубационный период брюшного тифа 10-14 дней. Первый день болезни выявить сложно, так как развивается она постепенно. Температура поднимается медленно до 39-40С. Нарастает слабость, головокружение, головная боль. Снижается аппетит. Язык утолщён, обложен серым налётом, но кончик и края чистые, на нём можно заметить следы зубов. Кожа бледная, живот вздут, при пальпации болезненный. Возможны поносы или запоры, рвота. 8-10 день – разгар болезни, температура очень высокая, она, то снижается, то поднимается вновь. На животе и нижней части груди появляется сыпь – тифозные розеолы. Их обычно немного и на 24 день они обычно исчезают. Для этой стадии характерны слабость, апатия, адинамия, спутанность сознания. Через некоторое время температура падает, проходят головная боль и головокружение, наступает период реконвалесценции.
Брюшной тиф может протекать и в абортивной форме, при которой заболевание длится несколько дней и быстро заканчивается. Возможна и стёртая форма, при которой симптомы неяркие, температура субфебрильная, сыпи нет, и симптомы интоксикации проявляются слабо.
Для бактериологического анализа используются кровь, моча, кал, желчь. Также проводят общий и биохимический анализы крови, общий анализ мочи, УЗИ лимфатических узлов и органов брюшной полости, ЭКГ. При подозрении на брюшной тиф необходима госпитализация. Назначают щадящую диету и постельный режим. Нельзя напрягать мышцы живота, так как это может спровоцировать перфорацию кишки или кишечное кровотечение. Применяются для лечения антибиотики. Для выведения токсинов внутривенно вводят растворы глюкозы и хлористого натрия.
Профилактические мероприятия заключаются в своевременном выявлении бактерионосителей Salmonella typhi.
Необходимо обеспечить нормальное водоснабжение и канализации. Качество воды должно соответствовать санитарным нормам. Канализационная вода должна проходить тщательную очистку перед сбросом в открытые водоёмы.
- Не приобретать продукты у случайных лиц.
- Строго соблюдать сроки реализации пищевых продуктов, указанных на упаковках.
- При приготовлении пищи использовать отдельный кухонный инвентарь для сырых и готовых продуктов.
- Не употреблять сырую воду.
- Овощи, фрукты перед употреблением ошпаривать кипятком.
- Мыть руки после посещения туалета, перед употреблением пищи.
- Если в квартире был больной брюшным тифом, необходимо провести дезинфекцию.

На лечении в инфекционной больнице российского города Подольска находятся две гражданки нашей страны, жительницы Брестской области, в связи с брюшным тифом.
Возвращение спустя 14 лет
Брестский областной центр гигиены, эпидемиологии и общественного здоровья информирует, что в городе Подольске Московской области в ноябре была зарегистрирована вспышка тяжелого инфекционного заболевания — брюшного тифа — среди жителей частного общежития, в котором проживает около 200 человек. А в Кировском районе Могилевской области 30 ноября был диагностирован завозной случай брюшного тифа у гражданина Беларуси, прибывшего 27 ноября из Подольска на родину и проживавшего в данном общежитии.
В настоящее время санитарно-эпидемиологическая служба Брестской области во взаимодействии с лечебной сетью с целью недопущения возникновения на территории Беларуси групповой заболеваемости брюшным тифом и паратифами проводят необходимый комплекс противоэпидемических и профилактических мероприятий по предупреждению эпидемиологического неблагополучия по данной нозологии.
Кстати, в последний раз брюшной тиф был зарегистрировано в Брестской области 14 лет назад.
Что роднит Беларусь с Африкой и Восточной Азией?
Брюшной тиф — это острая кишечная инфекция, вызываемая бактериями Salmonella typhi, с фекально-оральным механизмом передачи. Она характеризуется:
- лихорадкой;
- явлениями общей интоксикации с развитием тифозного статуса (резко выраженная заторможенность, оглушенность, бледность кожных покровов, нарушение сознания, бред, галлюцинации, дрожание конечностей);
- высыпаниями на коже;
- увеличением печени и селезенки;
- поражением лимфатической системы нижнего отдела тонкой кишки.
В Брестском областном ЦГЭиОЗ напоминают, что источником заболевания является больной человек или бактерионоситель, выделяющий в окружающую среду возбудителей с мочой, слюной, испражнениями. Пути передачи — водный, пищевой и контактно-бытовой. В водопроводной воде возбудитель брюшного тифа сохраняет свои свойства до 3 месяцев, в колодцах — до 6 месяцев. Благотворной средой для сохранения и даже размножения сальмонелл служат пищевые продукты, особенно мясной фарш, овощные салаты, молоко, сметана, творог. Контактно-бытовой путь передачи возбудителя происходит через загрязненные руки, а также белье, посуду, дверные ручки.
— Брюшной тиф может протекать в легкой, среднетяжелой и тяжелой формах, — отмечают медики. — В настоящее время в клинической картине болезни произошли большие изменения. В связи с повсеместным применением антибиотиков стали преобладать атипичные формы, которые характеризуются либо резким, на фоне полного благополучия, острым началом, либо стертые формы заболевания. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные больницы.
Самым неблагоприятным последствием брюшного тифа является смертельный исход. До изобретения антибиотиков тиф был практически смертельным заболеванием.
Как предохраняться?
В Брестском областном центре гигиены, эпидемиологии и общественного здоровья напоминают правила профилактики брюшного тифа, которых следует придерживаться.
- Тщательно мойте руки с мылом после прихода домой с улицы, посещения туалета, перед и во время приготовления пищи, перед едой и кормлением детей.
- Не пейте воду из непроверенных источников, не купайтесь в открытых водоемах, купание в которых ограничено или запрещено.
- Фрукты, ягоды и овощи тщательно мойте под проточной водой, затем тщательно ополаскивайте их кипяченой водой.
- Всегда промывайте и дезинфицируйте после приготовления пищи все используемые поверхности и кухонные принадлежности.
- Для обработки сырых продуктов пользуйтесь отдельными кухонными приборами и принадлежностями — ножами и разделочными досками.
- Соблюдайте температурный режим хранения пищевых продуктов.
- Не переносите и не храните в одной упаковке сырые продукты и те, которые не будут подвергаться термической обработке.
- Регулярно и тщательно мойте детскую посуду и игрушки перед тем, как дать их ребенку.
- Не приобретайте продукты питания у случайных лиц, в местах несанкционированной торговли, не берите с собой в дорогу скоропортящиеся продукты.
- При покупке продуктов всегда обращайте внимание на срок их годности.
Этиология. Возбудитель болезни относится к сальмонеллам группы D - Salmonella typhi. По чувствительности к типовым бактериофагам возбудители брюшного тифа подразделяются на 78 фаговаров. При неблагоприятных условиях (воздействие антимикробных средств, реакция иммунной системы) они могут трансформироваться в L-формы, которые способны к длительному внутриклеточному персистированию, обусловливающему развитие хронических форм инфекции. На фоне иммуносупрессии L-формы реверсируют в исходные формы бактерий, вызывающие обострения и рецидивы болезни. Salmonella typhi устойчива во внешней среде: в воде сохраняется до 1-5 мес, в испражнениях - до 25 дней. При нагревании, воздействии дезинфицирующих средств в обычных концентрациях погибает в течение нескольких минут.
Эпидемиология. Источником инфекции являются больные с ма-нифестным и бессимптомным течением брюшного тифа. Наибольшее эпидемиологическое значение имеют лица с хронической формой заболевания. Механизм заражения - фекально-оральный. Пути передачи инфекции - водный, пищевой и контактно-бытовой. Наиболее часто острые случаи заболевания регистрируются в возрастной группе 15-45 лет. Наблюдаются как спорадические случаи, так и эпидемические вспышки заболевания. За последние 10 лет ежегодная заболеваемость брюшным тифом в России составляла менее 1 на 100 тыс. человек.
Брюшному тифу, как и другим кишечным инфекциям, присуще сезонное повышение заболеваемости в летне-осенний период.
Патогенез. Проникнув в кишечник, возбудитель брюшного тифа внедряется в лимфоидные образования тонкой кишки - одиночные и групповые (пейеровы бляшки) фолликулы - и затем в регионарные мезентериальные лимфатические узлы, что приводит к развитию лимфаденита (фаза первичной ревионапьной инфекции), а в дальнейшем - к характерным стадиям их патологоанатомических изменений. Из лимфатических образований возбудитель попадает в кровеносное русло - начинается бактериемия, которая соответствуетпервым клиническим проявлениям болезни. Циркулирующие в крови микроорганизмы частично погибают, высвобождается эндотоксин, обусловливающий интоксикационный синдром, а при массивной эндотоксемии- инфекционно-токсический шок.
Клиника. Инкубационный период - от 7 до 25 дней. Могут быть выделены следующие формы и варианты течения инфекции.
I. Острый брюшной тиф: манифестного и бессимптомного течения.
Манифестное течение: типичная и атипичная (абортивная, стертая, маскированная) формы. По тяжести клинических проявлений они могут иметь легкое, среднетяжелое и тяжелое течение. Бессимптомное течение: субклинический и реконвалесцентный варианты.
II. Хронический брюшной тиф: манифестного и бессимптомного течения. Манифестное течение: рецидивирующий вариант. Бессимптомное течение: субклинический и реконвалесцентный варианты. Острый брюшной тиф манифестного течения может встречаться в типичной и атипичной формах. Типичная форма характеризуется цикличностью течения, в котором могут быть выделены 4 периода: начальный, разгара, разрешения болезни и реконвалесценции.
При физикальном обследовании обращает на себя внимание некоторая заторможенность и адинамия больных. Наблюдается умеренно выраженная бледность и пастозностъ лица. Кожа на фоне повышения температуры тела сухая, при некотором ее снижении - умеренно влажная. Дермографизм стойкий розовый или красный. Наблюдается относительная брадикардия, артериальное давление снижено. При аускультации легких - жестковатое дыхание, непостоянные сухие хрипы. Язык утолщен, с отпечатками зубов на боковых поверхностях. Спинка языка густо покрыта серовато-белым налетом, края и кончик свободны от налета, имеют насыщенно-красный цвет. Зев умеренно гиперемирован. У некоторых больных наблюдается увеличение и гиперемия миндалин.
К концу начального периода заболевания наблюдается увеличение печени, реже - селезенки. В периферической крови в первые 3 дня болезни отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. С 4-5-го дня болезни развивается лейкопения, анэозинофилия, тромбоцитопения, относительный лимфоцитоз, сохраняется повышение СОЭ. В урограмме: протеинурия, микрогематурия, цилиндрурия.
Со стороны сердечно-сосудистой системы: относительная бради-кардия, дикротия пульса, глухость тонов сердца, гипотония. Язык утолщен, обложен серо-коричневатым налетом, с отпечатками зубов по краям. Края и кончик его, по-прежнему, имеют ярко-красный цвет. В тяжелых случаях язык становится сухим и имеет фулигинозный вид. Живот вздут, еще более отчетливыми становятся болезненность и урчание в илеоцекальной зоне, положительные симптомы Падалки и Штернберга. Печень и селезенка увеличены. В разгар болезни, наряду со снижением диуреза, возникает бактериурия, более выражены протеинурия, микрогематурия и цилиндрурия.
В периоде разрешения болезни происходит угасание основных клинических проявлений. Температура тела литически снижается, уменьшается интоксикация - появляется аппетит, увлажняется и очищается от налета язык, увеличивается диурез, нормализуется сон, постепенно исчезает слабость, улучшается самочувствие.
В периоде реконвалесценции у 7-9% больных может наступить рецидив болезни. Предвестниками рецидива являются субфебрилитет, отсутствие нормализации размеров печени и селезенки, сниженный аппетит, продолжающиеся слабость, недомогание. Рецидив сопровождается теми же клиническими проявлениями, что и основная болезнь, но менее продолжительными.
Типичная форма брюшного тифа может иметь легкое, средней тяжести и тяжелое течение.
Бессимптомное течение острого брюшного тифа сопровождается бактериовыделением, непревышающем по длительности Змее.
К субкпиническому варианту острого бессимп томного течения относятся случаи, характеризующиеся отсутствием каких-либо признаков заболевания в период обследования и в предшествующие ему 3 мес при наличии выделения брюшнотифозных бактерий с калом.
Среди лиц с субклиническим вариантом течения в прошлом выявляли достаточно редкие случаи так называемого транзиторноао бактериовыдепения. Его существование признавалось лишь в иммунном организме, ранее привитых против брюшного тифа, при следующих условиях: наличие контакта с источником брюшного тифа, однократного обнаружения только копрокультуры возбудителя, отсутствие перенесенного брюшного тифа в анамнезе или какого-либо лихорадочного заболевания в течение ближайших Зм ее, повторных отрицательных бактериологических исследований кала, мочи, крови, желчи, костного мозга и отсутствие сероконверсии при исследовании сыворотки крови в РНГА (РА) с сальмонеллезными антигенами в динамике.
Выделение S. typhi после клинического выздоровления наблюдается при ремэнбалесцентном варианте бессимптомного течения брюшного тифа.
Хронический брюшной тиф (манифестное течение)
Наличие клиники заболевания, обычно в виде рецидивирующего течения, и сохраняющееся бактериовыделение S. typhi более 3 мес, по окончании острого периода болезни, свидетельствуют в пользу хронического брюшного тифа. Рецидивы болезни при ее хроническом течении мало напоминают острый период заболевания. Они чаще протекают под маской обострения какой-либо очаговой патологии (хронического холецистита, пиелонефрита, энтероколита). В эти периоды резко усиливается бактериовыделение и эпидемиологическая опасность таких больных.
Хронический брюшной тиф (бессимптомное течение)
К субкпиническому варианту хронического бессимптомного течения относятся случаи, характеризующиеся выделением S. typhi с калом и/или мочой в течение более 3 мес при отсутствии в этот период и предшествующие ему 3 мес каких-либо признаков заболевания.
Выделение S. typhi на протяжении более 3 мес после клинического выздоровления наблюдается при реконвалесцентном варианте бессимптомного хронического течения брюшного тифа. Данный вариант нуждается в дифференцировании с рецидивирующим течением хронического брюшного тифа, что возможно лишь при длительном мониторинге.
У 3-5% переболевших брюшным тифом формируется хроническое течение данной инфекции. При этом возбудитель с фекалиями и мочой выделяется в течение всей жизни постоянно или периодически.
К числу наиболее опасных осложнений брюшного тифа относятся: инфекционно-токсический шок (ИТШ), перфорация кишечных язв и кишечное кровотечение. ИТШ развивается в период разгара болезни. На фоне резкого нарастания интоксикации снижается температура, падает АД, появляется тахикардия, снижается диурез. Смерть наступает при явлениях падения сердечно-сосудистой деятельности. Перфорация кишечника с последующим перитонитом может осложнить течение любой формы брюшного тифа. Это осложнение развивается чаще на 2-4-й неделе болезни. От сроков диагностики зависит успех лечения, поэтому необходимо хорошо знать первые признаки перфорации. Перфорация кишечника у 80% больных брюшным тифом сопровождается болевым синдромом, даже незначительные боли в животе должны быть поводом для тщательного обследования больного и консультации хирурга. При прободении кишечника ухудшается состояние больного, повышается температура тела. Нарастание метеоризма, угнетение перистальтики, локальная мышечная защита в правой подвздошной области являются основанием для подозрения на перфоративное состояние, требующее хирургического вмешательства.
При кишечном кровотечении, наблюдающемся в те же сроки, что и перфорация кишечника, внезапно снижается температура тела, отмечаются усиливающаяся бледность кожи и слизистых оболочек, тахикардия, снижение АД, вздутие живота, усиление перистальтики. Появление жидкого черного стула (мелена) или стула со сгустками свежей крови свидетельствует о развившемся кишечном кровотечении.
Выписывают больных не ранее 21-го дня нормальной температуры тела после бактериологического исследования кала и мочи не менее 3 раз - через 5 дней после отмены антибиотиков и затем с интервалом в 5 дней. Кроме того, проводят бактериологическое исследование дуоденального содержимого за 7-10 дней до выписки.
После выписки переболевшие брюшным тифом состоят на диспансерном учете в кабинете инфекционных заболеваний в течение 3 мес, проводится бактериологическое исследование кала и мочи. Затем наблюдение за реконвалесцентами осуществляет санитарно-эпидемиологическая станция в течение 2 лет (наблюдение за работающими в пищевой промышленности - на протяжении их трудовой деятельности). Больные с хроническими формами брюшного тифа состоят на учете в СЭС пожизненно.
Диагностика. Ведущим в специфической диагностике является выделение гемокультуры. Кровь для посева берут во все периоды болезни, 5-10 мл из вены, и засевают в 50-100 мл желчного бульона или среды Раппопорта. Врач должен помнить, что высокая температура тела у пациента свыше 5 дней обязывает провести посев крови. Первый посев крови желательно осуществить до начала антибактериальной терапии. В диагностике используют также серологические реакции - РА, РНГА, диагностический титр - 1:200 и выше. Для выявления лиц с бессимптомным течением заболевания назначают РНГА с Vi-антигеном.
Разработаны и высокочувствительные методы ранней диагностики, основанные на выявлении антигенов возбудителя или антител к нему- ИФА, ВИЭФ, РИА и др.
Лечение. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные стационары. Важными в лечении являются организация правильного ухода за больными, соблюдение постельного режима. Сидеть разрешается больным с 7-8-го дня нормальной температуры тела, ходить - с 10-11-го. Необходим тщательный уход за кожей и слизистой оболочкой полости рта. Нужно следить за регулярным отправлением кишечника, категорически запрещается ставить очистительные клизмы без назначения врача. Рекомендуется легкоусвояемая и щадящая желудочно-кишечный тракт пища (стол 4а), с выздоровлением диету расширяют постепенно.
К этиотропным препаратам выбора относятся фторхинолоны (ципрофлоксацин по 0,5 г 2 раза в день) и цефтриаксон (роцефин по 1-2 г/сут внутримышечно или внутривенно). Основным этиотропным препаратом резерва остается левомицетин, который назначают внутрь по 0,5 г 4 раза в сутки до 10-го дня нормальной температуры. Для устранения интоксикации применяют инфузионную терапию.
При перфорации кишечника проводят срочное хирургическое вмешательство. При кишечном кровотечении показаны абсолютный покой, голод, заместительная и гемостатическая терапия. Эффективного лечения, направленного на эрадикацию возбудителя при хроническом течении брюшного тифа, не разработано.
Профилактика. Основные меры профилактики - улучшение качества водоснабжения, канализации, контроль за приготовлением пищи, санитарная очистка населенных мест. Имеют значение санитарно-просветительная работа с населением, воспитание гигиенических навыков. По эпидемиологическим показаниям некоторым контингентам населения (работники канализации, лица в окружении хронических бактериовыделителей и др.) проводят вакцинацию. В очаге брюшного тифа проводится заключительная дезинфекция. За лицами, имевшими контакт с больным и, устанавливается медицинское наблюдение с обязательной термометрией в течение 25 дней и бактериологическим исследованием кала и мочи. Дети дошкольных учреждений, работники пищевых предприятий и лица, к ним приравниваемые, до получения результатов бактериологического обследования не допускаются в коллективы.
Паратифы — острые инфекционные заболевания, напоминающие по эпидемиологии, патогенезу, клинике и патологоанатомической картине брюшной тиф. Выделяют паратифы А, В и С. Заболеваемость: 0,02 на 100 000 населения в 2001 г.
Код по международной классификации болезней МКБ-10:
Тиф и паратиф
Этиология. Возбудитель паратифа А — Salmonella paratyphi, паратифа B — Salmonella schotmulleri, паратифа С — Salmonella hirschfeldii.
Эпидемиология. Заболевания распространены повсеместно; источник и резервуар инфекции — человек. Больной человек выделяет возбудителя с испражнениями, мочой и слюной. Механизм передачи возбудителей — фекально - оральный. Основные источники передачи — заражённые пищевые продукты и вода; реже отмечают контактный путь передачи возбудителя.
Патогенез. После попадания бактерий в организм они проникают в просвет тонкой кишки, затем в регионарные лимфатические узлы, где интенсивно размножаются. Затем бактерии в форме массированной инвазии поступают в кровяное русло. Под действием защитных факторов часть сальмонелл погибает, высвобождая эндотоксин, играющий ведущую патогенетическую роль в поражении ЦНС (отличительная особенность паратифа А — отсутствие признаков поражения ЦНС). Результатом эндотоксинемии могут быть миокардиодистрофии, инфекционно - токсический шок (редко). Бактериемия обусловливает менингит, остеомиелит, миелит, пневмония, абсцессы. Позднее возбудители вновь попадают вместе с жёлчью в кишечник, лимфоидный аппарат которого уже сенсибилизирован к ним. В результате быстро развивается аллергическая реакция с образованием некротических язв дистального отдела тонкой кишки.
Симптомы (признаки)
Клиническая картина
- Паратиф А чаще начинается остро с диспептических расстройств (тошнота, рвота, диарея) и катаральных симптомов (кашель, насморк). Возможны гиперемия лица, герпетические высыпания. На 4–7 - е сутки болезни появляется обильная розеолёзная, розеолёзно - папулёзная, иногда петехиальная сыпь. В динамике болезни обычно бывает несколько волн высыпаний; лихорадка ремиттирующая или гектическая. Заболевание может рецидивировать.
- Паратиф В. При водном пути передачи чаще наблюдают случаи с постепенным началом болезни, абортивным и относительно лёгким течением. При заражении через пищевые продукты отмечают массивное поступление возбудителей и преобладание симптомов гастроэнтерита с последующей генерализацией процесса. Сыпь отсутствует или появляется рано (на 4–7 - й день). На ранних этапах наблюдают увеличение печени и селезёнки. Возможно развитие рецидивов (реже, чем при паратифе А).
- Паратиф С как самостоятельное заболевание регистрируют редко, обычно у лиц с иммунодефицитными состояниями. Характерны симптомы интоксикации, мышечные боли, желтушность кожи, невыраженная лихорадка.
- Бактериологическое исследование испражнений, крови, мочи, рвотных масс и промывных вод желудка
- Серологические исследования
- Линейная реакция агглютинации (реакция Видаля). В качестве Аг используют монодиагностикумы к конкретным возбудителям. Исследования рекомендуют начинать с 7 сут (время нарастания титров АТ)
- Реакция Vi - агглютинации с типовыми сыворотками.
Лечение
Лечение — см. Тиф брюшной.
Диета с механическим, термическим и химическим щажением; диета №2, комплекс витаминов.
Прогноз при своевременном и адекватном лечении благоприятный.
По имеющейся информации в городе Подольске Московской области в ноябре текущего года зарегистрирована вспышка тяжелого инфекционного заболевания - брюшной тиф среди жителей частного общежития, в котором проживает около 200 человек.
Порядком подзабытая болезнь - брюшной тиф – вернулась и в Беларусь. В Кировском районе Могилевской области 30 ноября диагностирован завозной случай брюшного тифа у гражданина Республики Беларусь, прибывшего 27 ноября из Подольска на родину и проживавшего в данном общежитии.
Роспотребнадзором Российской Федерации проводится расследование по выявлению источника брюшного тифа, причин его распространения, возможных путей передачи возбудителя. Все жители общежития, кто был в контакте с заболевшими, в количестве 283 человек вакцинированы.
В ходе эпидемиологического расследования, проведенного специалистами санитарно-эпидемиологической службы области при взаимоинформировании с российскими коллегами, удалось также установить, что на лечении в инфекционной больнице города Подольска находятся 2 гражданки из нашей области в связи с брюшным тифом.
С целью недопущения возникновения на территории Республики Беларусь групповой заболеваемости брюшным тифом и паратифами санитарно-эпидемиологической службой области во взаимодействии с лечебной сетью проводится весь необходимый комплекс противоэпидемических и профилактических мероприятий по предупреждению эпидемиологического неблагополучия по данной нозологии.
В последний раз данное инфекционное заболевание было зарегистрировано в нашей области 14 лет назад.
В связи с этим выезжая в страны вышеуказанных континентов, с целью недопущения заражения брюшным тифом необходимо строго соблюдать правила личной гигиены, использовать для питья воду только из проверенных источников и доброкачественные пищевые продукты.
Так что же такое брюшной тиф? Это острая кишечная инфекция , вызываемая бактериями Salmonella typhi с фекально-оральным механизмом передачи, характеризующаяся лихорадкой, явлениями общей интоксикации с развитием тифозного статуса (резко выраженная заторможенность, оглушенность, бледность кожных покровов, нарушение сознания, бред, галлюцинации, дрожание конечностей), высыпаниями на коже, увеличением печени и селезенки и поражением лимфатической системы нижнего отдела тонкой кишки.
Источником заболевания является больной человек или бактерионоситель, посредством выделения в окружающую среду возбудителей с мочой, слюной, испражнениями. Пути передачи - водный, пищевой и контактно-бытовой.
В водопроводной воде возбудитель брюшного тифа сохраняет свои свойства до 3 месяцев, в колодцах - до 6 месяцев. Благотворной средой для сохранения и даже размножения сальмонелл служат пищевые продукты, особенно мясной фарш, овощные салаты, молоко, сметана, творог.
Контактно-бытовой путь передачи возбудителя происходит через загрязненные руки, а также белье, посуду, дверные ручки.
Инкубационный период длится от 7 до 23 дней, в среднем 2 недели. Начальный период болезни характеризуется появлением лихорадки, длительностью до 7 дней и нарастающими симптомами интоксикации: бледностью кожи, слабостью, головной болью, снижением аппетита, обложенностью языка белым налетом, расстройством кишечника от диареи до запора.
Период разгара длится 9-10 дней. Температура тела постоянно держится на высоком уровне. Симптомы интоксикации резко выражены. Больные заторможены, негативны к окружающему. При осмотре на коже верхних отделов живота, нижних отделов грудной клетки, боковых поверхностях туловища, сгибательных поверхностях верхних конечностей можно обнаружить бледно-розовую сыпь, слегка выступающую над поверхностью кожи, исчезающую при надавливании.
Язык обложен коричневатым налетом, с отпечатками зубов по краям. Живот вздут, болезненный, имеется склонность к запорам. Увеличивается печень и селезенка. Характерна резкая заторможенность, нарушение сознания, бред, галлюцинации. В этот период может наступить инфекционно-токсический шок.
Далее наступает период разрешения болезни, когда температура постепенно падает, интоксикация уменьшается, появляется аппетит, нормализуется сон, постепенно исчезает слабость, улучшается самочувствие.
Брюшной тиф может протекать в легкой, среднетяжелой и тяжелой формах. В настоящее время в клинической картине брюшного тифа произошли большие изменения. В связи с повсеместным применением антибиотиков стали преобладать атипичные формы болезни, которые характеризуются либо резким, на фоне полного благополучия, острым началом либо стертые формы заболевания. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные больницы.
Самым неблагоприятным последствием брюшного тифа является смертельный исход. До изобретения антибиотиков тиф был практически смертельным заболеванием.
Другое последствие заболевания - бактерионосительство. Возбудитель брюшного тифа очень устойчив и часто даже после курса антибактериальной терапии остается жить в желчных протоках печени. При снижении иммунитета у носителей клиническая картина брюшного тифа может повториться. Такой человек может выделять S.typhi и быть опасным для окружающих. Для профилактики этих последствий выписку больных тифом проводят не раньше 21 дня после нормализации температуры тела.
В острый период болезни могут возникнуть такие опасные осложнения брюшного тифа, как кишечное кровотечение или перфорация стенки кишечника с развитием перитонита, менингоэнцефалит (воспаление головного мозга), миокардит (воспаление сердечной мышцы), пневмония, отит, холецистит и другие.
Профилактика брюшного тифа включает в себя целый комплекс мероприятий.
- соблюдение санитарных норм и правил при транспортировке и реализации пищевых продуктов, при эксплуатации систем питьевого водоснабжения;
- контроль за состоянием здоровья эпидзначимых групп населения, которые по роду своей деятельности могут стать источником массового распространения брюшного тифа или других острых кишечных инфекций. Это работники торговли, общественного питания и пищевой промышленности, работники водонапорных станций, коммунального обслуживания. До приема на работу данные контингенты обязательно должны пройти предварительный медицинский осмотр.
Для населения необходимо придерживаться следующих простых правил:
1. Тщательно мыть руки с мылом после прихода домой с улицы, посещения туалета, перед и во время приготовления пищи, перед едой и кормлением детей.
2. Не пить воду из непроверенных источников, не купайтесь в открытых водоемах, купание в которых ограничено или запрещено.
3. Фрукты, ягоды и овощи тщательно мыть под проточной водой, затем тщательно ополаскивайте их кипяченой водой.
4. Всегда промывать и дезинфицировать после приготовления пищи все используемые поверхности и кухонные принадлежности.
5. Для обработки сырых продуктов пользоваться отдельными кухонными приборами и принадлежностями, такими как ножи и разделочные доски.
6. Соблюдать температурный режим хранения пищевых продуктов.
7. Не переносить и не хранить в одной упаковке сырые продукты и те, которые не будут подвергаться термической обработке.
8. Регулярно и тщательно мыть детскую посуду и игрушки, перед тем, как дать ребенку.
9. Не приобретать продукты питания у случайных лиц, в местах несанкционированной торговли, не брать с собой в дорогу скоропортящиеся продукты.
10. При покупке продуктов всегда обращайте внимание на срок их годности.
Выполнение перечисленных мной правил оградит Вас и Ваших близких от не только от брюшного тифа, но и других острых кишечных инфекций и предотвратит заражение окружающих.
Читайте также:


