Брюшной тиф и иерсиниоз

1. Вопрос - Какие заболевания относятся к кишечным инфекциям?
Ответ - Дизентерия, сальмонеллезы, брюшной тиф, холера, иерсиниозы, пищевые токсикоинфекции и другие. Они возникают в любое время года, но имеют значительное распространение в летне-осенний период.
2. Вопрос - Какие симптомы кишечных инфекций?
Ответ - Кишечные инфекции, как правило, сопровождаются с жидким стулом, болями в животе, тошнотой, рвотой, повышением температуры и недомоганием.
3. Вопрос – Как можно заразиться кишечными инфекциями?
Ответ - Заражение происходит, как правило, при употреблении пищевых продуктов и воды, в которых находятся кишечные бактерии. При заглатывании воды при купании в водоемах. Эти бактерии можно занести в рот грязными руками.
4. Вопрос - Как уберечь себя от кишечных инфекций?
Ответ - При соблюдении достаточно простых санитарных правил это вполне возможно.
Необходимо тщательно вымыть руки после посещения туалета, возвращения с улицы, перед тем, как начать готовить и употреблять пищу. Для питья необходимо употреблять только кипяченую воду, где бы Вы не находились. Выработайте эту привычку у Ваших детей – это предохранит их о многих неприятностей.
Купайтесь только в разрешенных местах. При купании в открытых водоемах следите, чтобы вода не попадала в рот.
Молоко и молочные продукты также могут нести опасность. Именно по этой причине мы рекомендуем, особенно в жаркое время года, употреблять их только после термической обработки.
Мясо, мясные продукты, кур, куриные яйца подвергайте длительной термообработке. Овощи и фрукты очень нужны организму. Они содержат необходимые витамины и микроэлементы. Но они часто бывают загрязнены различными кишечными бактериями. Хорошо промывайте овощи и фрукты! Учтите, что кишечные бактерии хорошо размножаются не только в тепле. Некоторые из них, например, иерсинии, вызывающие такие тяжелые заболевания, как псевдотуберкулез и иерсиниоз, могут накапливаться в Ваших холодильниках, если Вы поместили туда немытые овощи, особенно морковь, лук, капусту и другие.
5. Вопрос - Что делать если появились симптомы кишечной инфекции?
Ответ- Если все же заболели – значит где-то нарушили достаточно простые правила защиты от болезни. Здесь уже ничего не остается, как срочно обратиться за помощью к врачу. Не нужно заниматься самолечением!
6. Вопрос - Является ли сальмонеллёз кишечной инфекцией?
Ответ — да сальмонеллез это острое инфекционное заболевание, вызываемое многочисленными бактериями рода сальмонелл и преимущественно характеризующееся поражением желудочно-кишечного тракта.
7. Вопрос - Можно ли заболеть кишечными инфекциями при контакте с больным человеком?
Ответ - да можно, особенно если это организованный коллектив ( школа, детский сад, лагерь и др.)
8. Вопрос - Можно ли при болях в животе применять болеутоляющие, противодиарейные средства?
Ответ – Категорически нет, в случае хирургической патологии это затруднит диагностику, нельзя самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
9. Вопрос - Является ли энтеровирусная инфекция кишечной?
Ответ- да является, но она вызывается вирусами, а не бактериями.
10. Вопрос - Какие меры личной профилактики?
Ответ - Соблюдать правила личной гигиены:
Тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы;
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены;
Употреблять для питья кипяченую или бутилированную воду;
Выбирать безопасные продукты;
Следить за сроками годности продуктов;
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой;
Проводить тщательную термическую обработку необходимых продуктов;
Употреблять пищу желательно сразу после её приготовления;
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа;
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде);
Содержать кухню в чистоте;
Не скапливать мусор;
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников;
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
В большинстве случаев бактерии полностью элиминируются в процессе выздоровления. Однако у небольшого числа больных (2—5%) сальмонеллы остаются в желчном пузыре или (реже) в мочевыводящей системе. Половина таких людей превращаются в хронических носителей, постоянно выделяя возбудителей (чаще S. typhi) во внешнюю среду.
Специфическая диагностика брюшного тифа строится на культуральном анализе крови, фекалий и мочи в зависимости от периода заболевания. Начиная с конца второй недели в крови определяют агглютинирующие антитела против О- и Н-антигенов S. typhi, S. paratyphi A, S. paratyphi B (реакция Видаля) (рис. 3). В целом, при титрах антител 1:200 и выше подозревают брюшной тиф, особенно в случае положительной динамики уровня антител. Разработана система для выявления Vi-антител в реакции непрямой гемагглютинации. Полагают, что она позволяет выявлять носителей S. typhi не менее успешно, чем культура из фекалий.
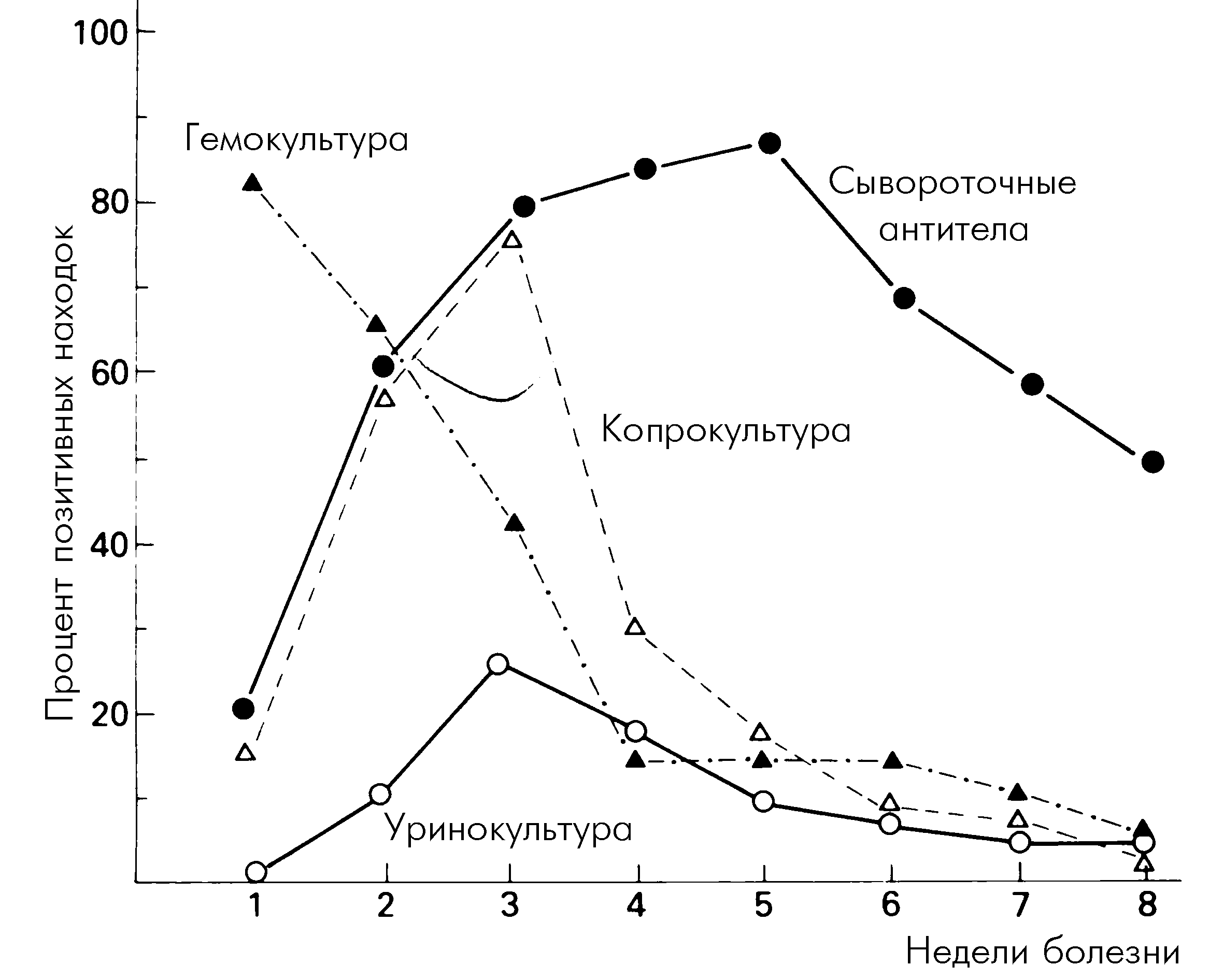
Рис. 3. Процент положительных культур и сывороточных антител (реакции Видаля) у больных брюшным тифом
Для специфической профилактики брюшного тифа в нашей стране используют убитую тифозную вакцину (готовят из штамма Ty2). Хорошие результаты дает применение Vi-антигена. Профилактическую иммунизацию проводят по эпидемиологическим показаниям, т.е. членам семей хронических бактерионосителей; населению, проживающему на территориях, где произошли вспышки брюшного тифа (уровень заболеваемости превышает 25 случаев на 100 тыс. населения); лицам, выезжающим в страны, эндемичные по брюшному тифу.
Этиотропная терапия показана только при системных (генерализованных) сальмонеллезных инфекциях, прежде всего при брюшном тифе. Применяют разные антибиотики — лучше всего фторхинолоны (ципрофлоксацин, офлоксацин и др.); дополнительно можно применять левомицетин, ампициллин, амоксициллин. Хорошо помогая в лечении заболеваний, антибиотики практически не влияют на носителей брюшнотифозных сальмонелл.
Иерсинии
Живу не мешаю, заденут — кусаю.
- Парадоксы и логика таксономики.
- Эпидемиология.
- Экологический дуализм энтеропатогенных иерсиний.
- Серовары и патовары.
- Экологически зависимая регуляция вирулентности.
Y. pseudotuberculosis и Y. enterocolitica вызывают у человека пищевые инфекции — иерсиниозы. Их природным резервуаром тоже служат мелкие грызуны, от которых они выделяются с фекалиями, заражая окружающих животных и людей. Подобно возбудителю чумы, Y. pseudotuberculosis и Y. enterocolitica обладают лимфотропностью, но это проявляется после инвазии в пейеровы бляшки терминальной части подвздошной кишки и далее в абдоминальные лимфоузлы. Процесс выглядит как энтеропатогенность. В подслизистой оболочке формируются микроабсцессы, поднимается температура, возникают абдоминальные боли, рвота и диарея с кровяными жилками. Генерализация возможна только у иммунокомпрометированных больных.
Иерсинии мельче других энтеробактерий. Это овоидные палочки, близкие к коккобациллам. Типичен полиморфизм, и в мазках из культуры обнаруживаются различные формы — от кокковидных до длинных нитей. Они окрашиваются биполярно, что также нехарактерно для классических энтеробактерий. Они подвижны (кроме Y. pestis) за счет перитрихиальных жгутиков, которые образуются при температуре ниже 30°С и исчезают при 37°С. Подобно всем энтеробактериям, иерсинии не образуют спор, а капсула (гликопротеин F1, закодированный в 110-килобайтовой плазмиде) имеется только у возбудителя чумы. Факультативные анаэробы, биохимически достаточно активны, сбраживая углеводы, многоатомные спирты и пр.). Это позволяет дифференцировать их на основе классических ферментативных тестов, принятых для разграничения родовых и видовых таксонов семейства Enterobacteriaceae. В отличие от других энтеробактерий иерсинии плохо растут на лактозных дифференциально-диагностических средах, давая мелкие лактозонегативные колонии-росинки.
Важный признак — двойственность экологии Y. pseudotuberculosis и Y. enterocolitica. Инфицируя широкий круг теплокровных животных (персистенция или патогенетически значимая инфекция), они способны и к автономному (сапрофитическому) образу жизни. Эта особенность, связанная с психрофильностью, во многом определяет эпидемиологию иерсиниозов. Фенотип (в том числе продукция факторов вирулентности) энтеропатогенных иерсиний во многом зависит от температурного режима, что принято использовать для их селективного накопления в инвитровых культурах.
Источником энтеропатогенных иерсиний для человека являются синантропные грызуны (мыши, крысы), свиньи, реже крупный и мелкий рогатый скот. Заражение редко (если вообще) возникает при прямых контактах с животными или больными людьми. Как правило, инфицирование происходит из сапрофитической фазы, после размножения бактерий в обсемененных пищевых продуктах. Это связано с нарушением санитарного режима в животноводческих хозяйствах, производственных комплексах, овощехранилищах, холодильниках, столовых и пр. Размножение иерсиний в условиях холодильника на корнеплодах (бактерии попадают сюда непосредственно из почвы) и других овощах создает опасность инфицирования через свежие овощные салаты (ряд вспышек псевдотуберкулезного иерсиниоза отмечено после употребления в пищу сырой капусты, полученной из овощехранилищ). В целом пребывание энтеропатогенных иерсиний в организме хозяина можно рассматривать как факультативный (случайный) паразитизм, не обязательный для реализации жизненной стратегии возбудителя.
справочника
Инфекционные болезни, фармакотерапия
МКБ-10: А 04.6, А 28.2
Иерсиниозы – группа инфекционных заболеваний, вызываемых возбудителями из рода Yersiniа, семейства Enterobactericeae.
В данной теме будут рассмотрены относящиеся к группе кишечных инфекций зооантропонозные заболевания, а именно кишечный иерсиниоз и псевдотуберкулез.
Источником инфекции являются дикие и домашние животные. Микроб обнаружен у 60 видов млекопитающих и у 26 видов птиц. Основной резервуар инфекции – мышевидные грызуны, они инфицируют продукты питания и воду, в которых микробы легко размножаются. Роль человека как источника инфекции остается не доказанной. Существует весьма важная эпидемиологическая особенность псевдотуберкулеза, что источником инфекции может быть почва, так как микроб может выживать, размножаться и накапливаться в почве при низкой температуре. Микробы в течение нескольких месяцев сохраняются в воде, масле, хлебе, молоке, в почве при благоприятных условиях – около года. Заражение человека происходит через рот (алиментарным путем) при употреблении инфицированной пищи (салаты, фрукты, молочные продукты, вода и др.), не подвергнутой термической обработке. Заболевания регистрируются в течение всего года, максимум заболеваемости приходится на зимне-весенние месяцы (февраль-март), что принято объяснять более широким употреблением в пищу овощей и фруктов, поступающих из овощехранилищ, где они были инфицированы грызунами. Наиболее чувствительны к иерсиниозам дети младшего возраста и пожилые люди. Повторные заболевания редки.
можность их инфицирования. Специфическая профилактика не разработана.
Возбудитель размножается в тонком кишечнике, вследствие чего развивается энтероколит или гастроэнтероколит. В тяжелых случаях в области терминального отдела тонкой кишки возникает язвенный процесс с вовлечением мезентериальных лимфатических узлов. При проникновении возбудителя в кровь отмечаются бактериемия и генерализация процесса с развитием воспаления в органах.
Классификация кишечного иерсинеоза не упорядочена. Экспертами ВОЗ предложена такая классификация:
- Абдоминальная (ГЕК, ГЕ, ЕК, мезаденит, терминальный илеит, аппендицит).
- Генерализованная – смешанная и септическая.
- Вторично-очаговая – артриты, узловатая эритема, миокардит, гепатит, менингит, синдром Рейтера и др.
Инкубационный период – от нескольких часов до 4-5 дней. Заболевание начинается остро. Появляются озноб, головная боль, недомогание, слабость, боли в мышцах и суставах, бессонница, першение в горле, снижение аппетита. Температура тела субфебрильная, иногда – до 38-40 °С. Наряду с симптомами общей интоксикации, всегда на первый план выступают признаки поражения ЖКТ (боли в животе, тошнота, рвота, понос, а именно обильный водянистый стул с примесью крови). Кожа сухая, иногда появляется мелкопятнистая и точечная сыпь с последующим шелушением. Нередко отмечается относительная тахикардия, наклонность к гипотензии. На протяжении болезни могут появляться новые симптомы, указывающие на поражение тех или других органов. Жалобы на боли и тяжесть в правом подреберье, темный цвет мочи. Появляется желтушное окрашивание кожи и склер. Увеличиваются размеры печени. В динамике может усилиться головная боль, выявляются оболочечные и очаговые симптомы поражения центральной нервной системы. Появляются боли при мочеиспускании, снижение суточного диуреза вплоть до анурии. Усиливаются боли в животе, выявляются симптомы раздражения брюшины. На 2-й неделе могут появиться признаки острого артрита с преимущественным поражением крупных суставов, элементы узловатой сыпи или крапивницы, отек кожи лица (Квинке), рези в глазах, гиперемия и отек конъюнктив.
Осложнения заболевания такие же, как при псевдотуберкулезе. В большинстве случаев течение доброкачественное. Исключением является септическая форма, при которой наблюдается высокая летальность.
В диагностике кишечного иерсиниоза ведущую роль играют бактериологический и серологический методы исследования. Yersinia enterocolica можно выделить из кала, крови, мочи, гноя, слизи из зева, лимфатического узла. Из методов серологической диагностики используют реакцию агглютинации и реакцию непрямой гемагглютинации. Диагностический титр 1:100 и выше. Более достоверно нарастание титра специфических антител в динамике заболевания.
Практически не отличается от тактики при псевдотуберкулёзе.
Профилактика кишечного иерсиниоза отличается от профилактики псевдотуберкулёза, так как в ряде случаев больной кишечным иерсиниозом может быть источником для окружающих. Проводится так же, как при других кишечных инфекциях. Обязательным компонентом профилактики является уничтожение грызунов. Специфическая профилактика не разработана.
Возбудитель с инфицированной пищей или водой проникает через рот (фаза заражения) и, преодолев желудочный барьер, попадает в тонкий кишечник, где находит благоприятные условия для размножения (энтеральная фаза), следствием чего являются воспалительные изменения в слизистой оболочке тонкой кишки. Из кишечника микробы проникают в регионарные лимфатические узлы и вызывают лимфаденит (фаза регионарной инфекции). Затем микробы и их токсины поступают в кровь, и возникает фаза генерализации инфекции (бактериемия и токсемия), она соответствует появлению клинических общетоксических симптомов болезни. Дальнейшее прогрессирование процесса связано с фиксацией возбудителя клетками ретикулоэндотелиальной системы, преимущественно в печени и селезенке. Клинически это проявляется увеличением печени и, нередко, селезенки, нарушением их функций. По-видимому, таким путем осуществляется элиминация возбудителя, при этом возможны повторные генерализации инфекции и возникновение обострения и рецидивов. В конечном итоге наступает стойкая фиксация возбудителя и элиминация его вследствие активации как клеточных факторов иммунологической защиты, так и выработки специфических антител. Наступает клиническое выздоровление. Продолжительность иммунитета точно не установлена, но есть основания считать его стойким.
Осложнения
При псевдотуберкулезе осложнения относительно редки, они бывают, как правило, при тяжелом и среднетяжелом течении. Грозным осложнением является ИТШ, ДВС-синдром. Может наступить отек и набухание головного мозга, воспаление желчевыводящих путей, острая почечная недостаточность, острая печеночная недостаточность, токсический миокардит, отек Квинке.
Полагают, что прогноз при псевдотуберкулезе, в большинстве случаев, благоприятен.
Материалом для бактериологического исследования служат кровь, мокрота, фекалии, моча и смывы из зева. Посев материала производят как на обычные питательные среды, так и на среды обогащения, при этом используют способность иерсиний хорошо размножаться при низких температурах (условия холодильника). Посевы крови и смывы из зева следует проводить в 1-ю неделю болезни, посевы фекалий и мочи – на протяжении всего заболевания. Из серологических исследований используют реакцию агглютинации, РСК, РПГА и РТГА. Для диагностики используют также метод иммунофлюоресцении и бактериального лизиса. При постановке реакции агглютинации диагностическим считается титр 1:80 и выше. Более информативной считается постановка реакции с парными сыворотками.
Проводят с целым рядом заболеваний, таких как скарлатина, ОРВИ, энтеровирусные инфекции, вирусные гепатиты, сальмонеллез, брюшной тиф, инфекционный мононуклеоз, иерсиниоз, а также с заболеваниями неинфекционной природы (ревматизм, неспецифический полиартрит, лейкоз, коллагенозы и т.д.).
Больные псевдотуберкулезом должны соблюдать постельный режим до нормализации температуры и исчезновения симптомов интоксикации.
Диета: при выраженном поражении гепатобилиарной системы – стол № 5, при преобладании кишечных нарушений – стол № 4, при всех других формах – стол
№ 15. Препаратом выбора антибиотикотерапии является левомицетина сукцинат растворимый. Вводят препарат внутривенно в суточной дозе до 50 мг/кг массы тела (в 2-3 приема). Целесообразно препарат назначать в указанной дозе на срок 6-7 суток. Затем еще 6-7 дней следует продолжать лечение гентамицином или другими аминогликозидами. Гентамицин назначают в дозе 5 мг/кг в сутки. Курс антибиотикотерапии в течение 12-14 дней наиболее рационален, так как он значительно уменьшает число рецидивов. Не менее эффективны полусинтетические тетрациклины: метациклин, доксициклин. Последний можно применять и внутривенно 1 раз в сутки в течение 5-6 дней при генерализованной форме. Существует мнение о большей эффективности комбинированной антибиотикотерапии при тяжелом течении. Предпочтительно назначение ко-тримоксазола (бисептола) (по 2 табл. 2 раза в день), тетрациклина (0,25 4 раза в день), ципрофлоксацина (по 0,25 2 раза в день). При выраженной бактериемии целесообразна комбинация одного из вышеперечисленных препаратов с гентамицином (по 0,08 в/м 2-3 раза в день). По окончании антибиотикотерапии показано проведение 3-4-недельного курса пробиотиков на основе физиологической микрофлоры. Поскольку при псевдотуберкулезе часто возникают обострения и рецидивы в связи с недостаточной выработкой иммунитета, показаны лекарственные препараты, стимулирующие иммуногенез (метилурацил, пентоксил, большие дозы аскорбиновой кислоты, поливитамины). Для дезинтоксикации применяют внутривенные вливания 10% раствора глюкозы, раствора Рингера. В тяжелых случаях рекомендуются глюкокортикоиды (преднизолон из расчета 1-2 мг/кг массы тела в сутки в 4 приема в течение 5-7 дней). Кортикостероиды особенно показаны при развитии узловатой эритемы и при полиартритах.
В качестве десенсибилизирующей терапии больные должны получать антигистаминные препараты (супрастин, тавегил, димедрол, дипразин и др.).
Больных выписывают из стационара на 7-10-й день нормальной температуры после исчезновения всех клинических симптомов болезни и нормализации периферической крови.
В системе профилактических мероприятий основное внимание уделяется борьбе с грызунами, организации правильного хранения овощей, фруктов и других продуктов питания.
Эти страны притягивают своей загадочностью, культурой, интересной кухней, красотой и уникальностью, способной удивить любого человека. Однако следует помнить, что такие поездки могут быть опасны для здоровья.
Прежде чем отправиться на поиски приключений, нужно посетить врача, желательно заранее. Так вы будете в безопасности, неизвестная зараза обойдет вас стороной, а в памяти останутся только приятные воспоминания.
Эпидемиологи в один голос утверждают, что, собираясь в отпуск в экзотические страны, нужно сделать прививки. По их словам, следует обсудить с лечащим врачом список инфекций, против которых вам уже проводилась вакцинация, а далее изучить ситуацию в стране: какие болезни там "бушуют" и чего стоит опасаться. Перед поездкой в страны Центральной или Южной Африки, Юго-Восточной Азии нужно позаботиться о вакцинации против желтой лихорадки (не позднее, чем за 10 дней до выезда; иммунитет сохраняется в течение 10 лет). При отсутствии соответствующего международного сертификата по вакцинации въезд в эти страны запрещен. Кроме того, до отъезда нужно также защититься от брюшного тифа (бактерии тифа размножаются в молоке, воде, на овощах и фруктах). Сделать прививку имеет смысл и тем, кто отправляется на Кипр, в Турцию, Саудовскую Аравию, Израиль, Марокко, Тунис, Индию (примерно за 3 недели).

Малярия - одна из наиболее распространенных инфекций в странах Африки, Азии (Индия, Индонезия, Шри-Ланка, Вьетнам, Малайзия), Латинской Америки. Туристам, мечтающим посетить эти места, следует пройти химиопрофилактику (начать за неделю до поездки и продолжать в течение всего путешествия принимать определенные лекарственные препараты, которые должен назначить врач).
Тем, кто планирует провести свой отпуск в Индии, Таиланде, Тунисе, рекомендуется защититься против вирусного гепатита А (ВГА, прививку нужно сделать за 2-3 недели). Связано это с потреблением продуктов, не подвергающихся тепловой обработке, низким качеством питьевого водоснабжения, которое не соответствует санитарным нормам, а также загрязненными предметами обихода. По словам врачей, во всех странах Восточной Европы, Азии (кроме Японии и Южной Кореи), на Балканах, в Северной и Латинской Америке распространен гепатит B. Прививку от него нужно сделать за 2 недели до поездки.
Предлагаются туристам также уколы от бешенства: источником заражения в большинстве случаев являются собаки, преимущественно бездомные, коих много в Индии, Китае, Вьетнаме и Таиланде (курс вакцинации нужно провести за месяц до поездки, он включает 3 этапа: дозу вводят на 1-й, 7-й и 21-й день).

Прививки от дифтерии и столбняка рекомендованы тем, кто не прививался от этих болезней более 10 лет. Их желательно сделать перед отъездом во все страны Африки, Азии, Латинской Америки (Перу, Панама, Колумбия, Эквадор). Полиомиелит (происходит при попадании в рот активного вируса) грозит тем, кто не привился и решил посетить Африку и Азию.
Врачи отмечают, что не стоит делать все необходимые прививки за раз. Интервал между ними должен быть не меньше месяца. Одновременно разрешается сделать не более 2-3 прививок (по согласованию с врачом!). Стоит учитывать, что все прививки имеют те или иные противопоказания, так что без консультации специалиста не обойтись.
Даже сделав все необходимые прививки до поездки, расслабляться не стоит, ведь не исключен риск столкнуться и с другими неприятностями. Например, с "диареей путешественника" (расстройство желудочно-кишечного тракта встречается у более 30% отдыхающих), иерсиниозом (инфекционное заболевание, поражающее ЖКТ, суставы, кожу и другие органы). В организм любителей экзотики могут попасть и паразитарные организмы. Именно поэтому без аптечки не обойтись.

Так, для борьбы с аллергией во время отдыха врачи рекомендуют захватить с собой антигистаминные средства (использовать при появлении отеков и сыпи), нелишними будут и препараты, содержащие спазмолитик и анальгетик, вещества, снимающие отек, покраснение, жар. Среди препаратов для нормализации желудочно-кишечного тракта на отдыхе потребуются сорбенты, ферментные препараты, способствующие усиленному перевариванию пищи, а также лекарства, нормализующие кишечную микрофлору (они активно продуцируют кислоты, губительны для сальмонелл, стафилококков и возбудителей дизентерии и препятствуют развитию длительных кишечных расстройств со всеми неприятными последствиями). Можно запастись и водоочищающими таблетками, которые обеззараживают воду и сохраняют ее вкусовые качества, а можно даже приобрести специальный портативный прибор для дезинфекции.
И напоследок немного теории. Публикуем ее не для устрашения читателей, а с целью привлечь внимание к возможным проблемам, которые могут настигнуть тех, кто невнимательно относится к своему здоровью.
 |
 |
 |




