Туберкулез и вич инфекция в россии
№ 741 - 742
25 сентября - 8 октября 2017
Понравилась статья? Поделитесь с друзьями:
Эпидемическая ситуация по туберкулезу среди лиц с ВИЧ-инфекцией в Российской Федерации
Последние годы отмечается существенный рост распространения сочетания туберкулеза и ВИЧ-инфекции[2]. Прогрессирование ВИЧ-инфекции нередко приводит к развитию туберкулеза среди лиц, ранее инфицированных микобактериями туберкулеза (МВТ).
Цель исследования: определить влияние ВИЧ-инфекции на развитие эпидемического процесса при туберкулезе в России.
Материалы и методы
Результаты исследования
Растет показатель заболеваемости туберкулезом при сочетании с ВИЧ-инфекцией среди постоянного населения России: 2009 г. - 4,4; 2014 г. - 7,4; 2015 г. - 8,2 на 100 тыс. населения. Среди постоянных жителей, вставших на учет в 2015 г., 17,3% пациентов с туберкулезом были ВИЧ-позитивными (2009 г. - 6,5%; 2014 г. - 15,1%).
Заболеваемость туберкулезом среди пациентов с ВИЧ-инфекцией (постоянное население, 2015 г.) составила 2043,1 на 100 тыс. (рис. 1), что в 43,5 раза больше, чем в среднем среди населения России (47,0 на 100 тыс.).
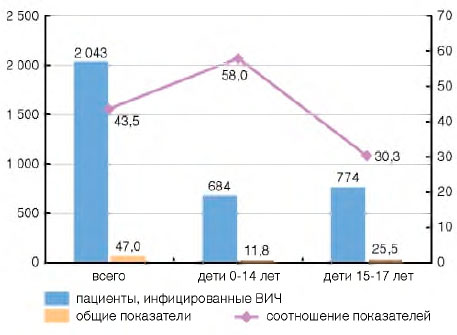
Рисунок 1. Заболеваемость туберкулезом постоянного населения Российской Федерации в 2015 г. (на 100 тыс. населения): всего и пациентов, инфицированных ВИЧ
В 2014 г. наступил перекрест показателей заболеваемости туберкулезом и ВИЧ-инфекцией среди всего населения страны (рис. 2). Впервые больных ВИЧ-инфекцией стало выявляться больше, чем пациентов с впервые зарегистрированным туберкулезом.
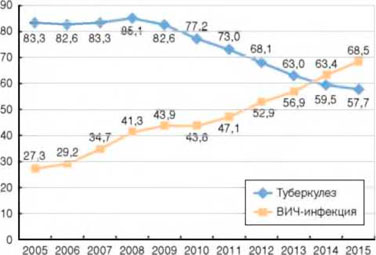
Рисунок 2. Заболеваемость туберкулезом и ВИЧ-инфекцией (на 100 тыс. населения)
Показатель смертности от туберкулеза в 2015 г. по сравнению с 2005 г., когда отмечался пик показателя, снизился в 2,5 раза (с 22,6 до 9,2 на 100 тыс.). При этом в 2015 г. отмечался рост показателя смертности от туберкулеза в Дальневосточном ФО на 2,4% (с 16,7, до 17,1 на 100 тыс.), где ВИЧ-инфекция влияет на эпидемический процесс при туберкулезе в наименьшей степени, и еще в 12 субъектах России.
Впервые в 2015 г. смертность от ВИЧ-инфекции превысила показатель смертности от туберкулеза (рис. 3).
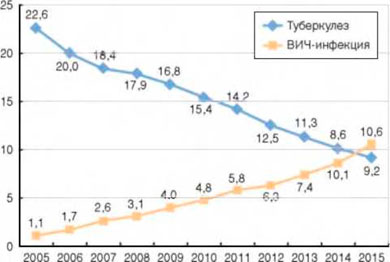
Рисунок 3. Смертность от туберкулеза и ВИЧ-инфекции (на 100 тыс. населения)
Доля туберкулеза как причины смерти в структуре смертности населения РФ от инфекционных и паразитарных болезней сокращается: 2005 г. - 82,8%; 2014 г. - 45,0%; 2015 г. - 39,2% (рис. 4). Доля туберкулеза как причины смерти в структуре смертности населения России от всех причин также сокращается: 2005 г. - 1,40%; 2014 г. - 0,77%; 2015 г. -0,71%.
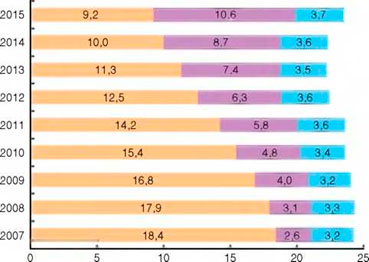
Рисунок 4. Смертность от некоторых инфекционных и паразитарных болезней в России (на 100 тыс. населения): с Крымским ФО с 2015 г.
Одновременно в структуре смертности населения России от инфекционных и паразитарных болезней растет доля умерших от ВИЧ-инфекции как причины смерти: 2005 г. - 3,9%; 2014 г. - 39,1%; 2015 г. - 45,2%. В структуре смертности населения России от всех причин доля ВИЧ-инфекции также увеличивается: 2005 г. - 0,07%; 2014 г. - 0,66%; 2015 г. - 0,81%.
ВИЧ-инфекция в молодом трудоспособном возрасте (18-44 года) выходит на одно из первых мест в структуре смертности населения России (рис. 5). От ВИЧ-инфекции (2015 г.) в возрасте 18-44 года умирает больше (6,9%), чем от заболеваний органов дыхания (4,0%) и нервной системы (1,9%), ишемической болезни сердца (5,4%), цереброваскулярных болезней (2,9%), туберкулеза (3,1%). Женщины от ВИЧ-инфекции в данном возрасте умирают чаще (8,4%), чем от заболеваний органов дыхания (4,3%), ишемической болезни сердца (3,7%), цереброваскулярных болезней (3,6%), болезней нервной системы (2,4%), туберкулеза (2,8%). Мужчины от ВИЧ-инфекции умирают чаще (6,4%), чем от злокачественных новообразований (4,5%), ишемической болезни сердца (6,0%), цереброваскулярных болезней (2,7%), болезней органов дыхания (3,9%) и нервной системы (1,7%), туберкулеза (3,2%).
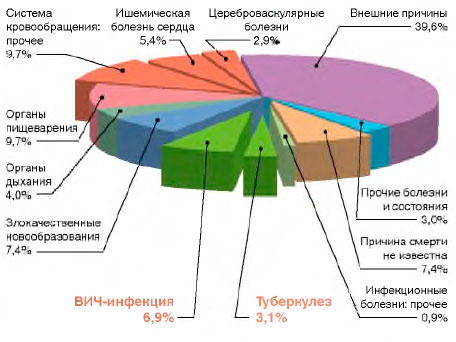
Рисунок 5. Структура смертности в России (2015 г.) населения молодого трудоспособного возраста (18-44 года)
Наблюдается рост общей летальности состоявших на учете пациентов с туберкулезом: 2012 г. - 11,6%; 2013 г. - 12,0%; 2014 г. - 12,5%; 2015 г. - 12,9%. При этом в структуре летальности сокращается доля пациентов, причиной смерти которых был туберкулез: 2012 г. - 49,2%; 2013 г. - 46,4%; 2014 г. - 42,7%; 2015 г. -39,1%.
В 2015 г. в смертность от ВИЧ-инфекции включали также пациентов с удовлетворительными показателями иммунитета на фоне ВИЧ-инфекции, когда число клеток CD4 было больше 350 и даже больше 500 в 1 мл крови, если у пациента был активный туберкулезный процесс. Отсюда такие быстрые темпы роста смертности от ВИЧ-инфекции. Умерло лиц с сочетанием ВИЧ-инфекции и туберкулеза в 2015 г. 9167 человек, в том числе при поздних стадиях ВИЧ-инфекции - 7394 человека, то есть на 1773 меньше.
В 8 субъектах России в 2015 г. пациенты с туберкулезом умерли от ВИЧ-инфекции на поздних стадиях в большем числе случаев, чем регистрировалась смерть от туберкулеза по Росстату.
В 2015 г. по сравнению с 2014 г. смертность от туберкулеза и от туберкулеза, зарегистрированного как смерть от ВИЧ-инфекции на поздних стадиях, снизилась на 2,7% (с 14,7 до 14,3 на 100 тыс. населения). При этом отмечается рост показателя в Сибирском ФО (+6,0%) и в 24 субъектах Российской Федерации.
Распространенность сочетания туберкулеза и ВИЧ-инфекции ежегодно растет: 2009 г. - 10,2; 2013 г. - 17,5; 2015 г. - 19,7 на 100 тыс. населения. Среди пациентов с туберкулезом, состоявших на учете в противотуберкулезных диспансерах на окончание 2015 г., 15,2% имели ВИЧ-инфекцию (2009 г. - 5,5%; 2014 г. - 12,7%).
Вследствие низкой летальности состоявших на учете пациентов с ВИЧ-инфекцией (2015 г. - 3,8%), которая существенно меньше летальности пациентов с туберкулезом (12,9%), показатель распространенности ВИЧ-инфекции растет быстрыми темпами и начиная с 2008 г. превышает показатель распространенности туберкулеза (рис. 6).
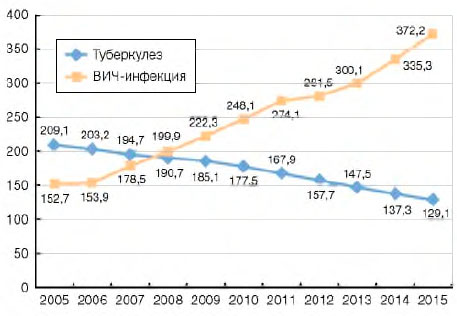
Рисунок 6. Распространенность туберкулеза и ВИЧ-инфекции на окончание года (на 100 тыс. населения)
На конец 2015 г. показатель распространенности туберкулеза среди пациентов с ВИЧ-инфекцией больше, чем в среднем по России в 41 раз (соответственно 5283,7 на 100 тыс. пациентов с ВИЧ-инфекцией и 129,1 на 100 тыс. населения в среднем по России).
Учитывая, что число больных ВИЧ-инфекцией ежегодно увеличивается, а при поздних ее стадиях заболеваемость туберкулезом высока, можно ожидать, что ВИЧ-инфекция не позволит в перспективе существенно снизить показатели заболеваемости и распространенности туберкулеза.
К 2020 г. ВИЧ-инфекция будет у 25% и более впервые выявленных пациентов с туберкулезом. Смертность от туберкулеза, по данным Росстата, будет уменьшаться, а от ВИЧ-инфекции - расти. К 2020 г. в структуре смертности больных ВИЧ-инфекцией причиной смерти до 60% будет туберкулез. А среди умерших пациентов с туберкулезом причиной смерти будет регистрироваться смерть от ВИЧ-инфекции в 1,5 раза чаще, чем смерть от туберкулеза.
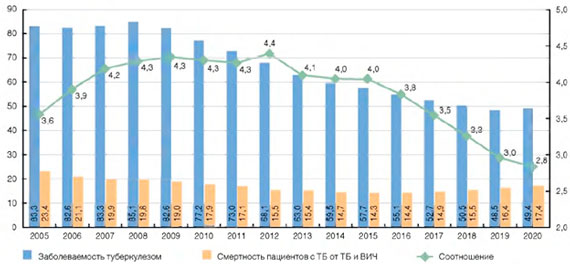
Рисунок 7. Прогноз показателей по туберкулезу в Российской Федерации (на 100 тыс. населения)
Среди состоящих на учете в противотуберкулезных диспансерах на окончание 2015 г. пациентов с туберкулезом больше всего пациентов с сочетанием туберкулеза и ВИЧ-инфекции в следующих субъектах Российской Федерации: Волгоградская, Иркутская, Кемеровская, Ленинградская, Московская, Новосибирская, Оренбургская, Самарская, Свердловская, Тюменская и Челябинская области, Республика Башкортостан, Ханты-Мансийский автономный округ, Алтайский, Красноярский и Пермский края, Москва и Санкт-Петербург. В этих 18 субъектах России состоят на учете 21142 пациента с сочетанной патологией - 73,4% от всех пациентов с коинфекцией, зарегистрированных в России (28821 человек).
За последние годы изменились пути передачи ВИЧ-инфекции, на первый план выходит половой гетеросексуальный путь. Парентеральное введение наркотиков как причина заражения ВИЧ сокращается после преобладания этого пути передачи во второй половине девяностых годов прошлого века и начале двухтысячных годов.
Одной из черт патогенеза ВИЧ-инфекции является гибель CD4 + Т-хелперов, концентрация которых медленно, но неуклонно снижается. У инфицированных ВИЧ CD4 + лейкоциты снижаются тогда, когда вирус прогрессирует. Низкий уровень клеток CD4 + значит, что у пациента снижен иммунитет. Синдром приобретенного иммунодефицита (СПИД) является терминальной стадией ВИЧ-инфекции и развивается у большинства пациентов при снижении числа CD4 + Т-лимфоцитов крови ниже 200 клеток/мл. СПИД - это комплекс вторичных заболеваний (B20-B24), развивающихся у инфицированных ВИЧ в процессе существенного снижения иммунитета, проявляющихся конкретными болезнями, в том числе туберкулезом.
Учитывая вышесказанное и неблагоприятную ситуацию по ВИЧ-инфекции, необходимо менять все разделы работы, прежде всего улучшить профилактику туберкулеза среди контингентов центров СПИДа. Наибольшее внимание необходимо уделить совместной работе противотуберкулезных медицинских организаций и центров СПИДа в субъектах Уральского, Сибирского, Приволжского и Крымского ФО.
Практически все впервые выявленные пациенты с туберкулезом (2014 г. - 95,2%; 2015 г. - 95,4%) и большая часть пациентов (2014 г. - 84,1%; 2015 г. - 84,3%), которые наблюдались в противотуберкулезной службе с активным туберкулезом на окончание года, были обследованы на антитела к ВИЧ (рис. 8).
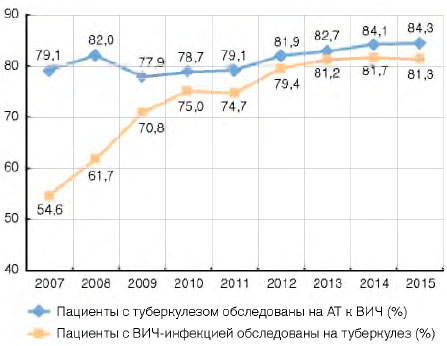
Рисунок 8. Обследование пациентов с ВИЧ-инфекцией на туберкулез и пациентов с туберкулезом на ВИЧ в России (проценты)
При этом надо отметить - пациенты, имеющие туберкулез, не подлежат обязательному медицинскому освидетельствованию на наличие ВИЧ-инфекции. Медицинское освидетельствование пациентов при подозрении на туберкулез и с установленным диагнозом туберкулеза в медицинских организациях должно проводиться добровольно при наличии информированного добровольного согласия на медицинское вмешательство освидетельствуемого лица или его законного представителя.
Несмотря на то что охват обследованиями на туберкулез среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа, растет (2007 г. - 54,6%; 2014 г. - 81,7%; 2015 г. - 81,3%), можно констатировать: не выполняются федеральные нормативные документы[3], в соответствии с которыми пациенты с ВИЧ-инфекцией должны осматриваться на туберкулез 2 раза в год.
С помощью лучевого метода в 2015 г. осмотрено 80,9% ВИЧ-позитивных лиц (2014 г. - 80,6%), метода микроскопии мокроты - 11,9% (2014 г. - 12,3%), метода посева мокроты - 6,3% (2014 г. - 5,5%), метода ПЦР - 2,9% (2014 г. - 2,0%), морфологического метода - 0,8% (2014 г. - 1,0%).
В 2015 г. существенно выросла доля пациентов с ВИЧ-инфекцией, которым проводилась химиопрофилактика туберкулеза (ХП): среди впервые вставших на учет - в 31,1% случаев (2014 г. - 7,7%); в контингентах пациентов, состоящих на учете, - в 14,3% случаев (2014 г. - 5,3%) (рис. 9).
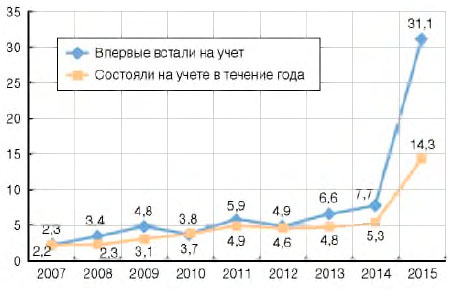
Рисунок 9. Химиопрофилактика туберкулеза инфицированных ВИЧ в России (проценты) среди лиц с ВИЧ-инфекцией
Значение имеет качество проведения ХП. Стадия заболевания или ее классификация определяет стратегию проведения ХП лицам с ВИЧ-инфекцией[4]. ХП назначается пациентам со сниженным иммунитетом при регистрации клеток CD4 менее 350 в 1 мкл. Лучшие результаты по снижению риска развития туберкулеза у больных ВИЧ-инфекцией отмечаются при одновременном приеме противотуберкулезных и антиретровирусных препаратов.
Эффективность противотуберкулезной ХП у пациентов с ВИЧ-инфекцией доказана в рандомизированных контролируемых исследованиях, в том числе в России. В Свердловской области[5] рассчитана экономическая эффективность ХП: 1 рубль, вложенный в полноценно проведенный курс ХП, экономит 220 руб., положенных для лечения туберкулеза у пациентов этой категории. Ни один пациент с ВИЧ-инфекцией, получивший полноценный курс ХП, туберкулезом в 2004-2010 гг. не заболел. Удалось к 2010 г. снизить у указанных контингентов вероятность заболевания туберкулезом в 5,8 раза и смертности от туберкулеза - в 10,6 раза.
Основным критерием эффективности ХП является отсутствие случаев развития активного туберкулеза у лиц, получивших ее, в течение двух последующих лет. О качестве проведения ХП в 2015 г. будем судить в 2016-2017 гг. по показателям заболеваемости туберкулезом контингентов центров СПИДа.
Другая важнейшая проблема профилактики туберкулеза - предотвращение заболеваемости туберкулезом среди детей с ВИЧ-инфекцией. Заболеваемость туберкулезом ВИЧ-позитивных детей в возрасте 0-14 лет (рис. 1) больше среднего показателя по России (постоянное население) в 58 раз (соответственно 683,9 на 100 тыс. пациентов с ВИЧ-инфекцией и 11,8 на 100 тыс. детей в среднем по России); детей в возрасте 15-17 лет - больше в 30 раз (соответственно 773,5 на 100 тыс. пациентов с ВИЧ-инфекцией и 25,5 на 100 тыс. детей в среднем по России).
Из 9532 детей с ВИЧ-инфекцией в возрасте 0-17 лет (на окончание 2015 г.) родились от матерей с ВИЧ-инфекцией 8794 (92,3%) ребенка.
Приказом по Свердловской области (2004 г.) было обеспечено проведение иммунизации детей, рожденных от матерей с ВИЧ-инфекцией или сомнительным результатом иммуноблота на ВИЧ, против туберкулеза вакциной БЦЖ-М в роддоме после принятия комиссионного решения о вакцинации. Через три года после начала действия приказа был проведен эпидемиологический анализ сплошным методом результатов[6]. Получены данные об уменьшении инфицированности МВТ и заболеваемости туберкулезом у детей, рожденных от матерей с ВИЧ-инфекцией.
Положительный опыт, полученный в Свердловской области, позволил убрать ВИЧ-инфекцию у матери из противопоказаний к проведению прививок БЦЖ-М новорожденному в роддоме[7].
На окончание 2015 г. в России от матерей с ВИЧ-инфекцией родилось 145287 детей. От матерей с ВИЧ-инфекцией в 2013-2015 гг. родилось 0,8% детей от числа всех родившихся живыми в роддомах России. Наиболее часто ВИЧ-инфекцию имели родившие в 2015 г. женщины в Иркутской (2,4%), Новосибирской (2,3%), Самарской (2,1%) и Свердловской (2,5%) областях. Родили детей 43% женщин, инфицированных ВИЧ. ВИЧ-инфекция в последующем подтверждена у рожденных матерями с ВИЧ-инфекцией детей: 2009 г. - в 6,7%; 2014 г. - в 6,2%; 2015 г. - в 6,1% случаев.
Тем не менее часть детей, родившихся от матерей с ВИЧ-инфекцией, вакциной БЦЖ в роддоме до сих пор не прививается. Национальный календарь профилактических прививок в полном объеме не выполняется, сокращается доля детей, привитых вакциной БЦЖ в роддомах России: 2005 г. - 89,1%; 2014 г. - 85,5%; 2015 г. - 84,6%.
Заключение
Эпидемическая ситуация по туберкулезу и ВИЧ-инфекции требует направить усилия на решение следующих проблем:
- совместно со специалистами центров СПИДа разобраться с кодированием случаев смерти при наличии туберкулеза у пациентов с ВИЧ-инфекцией;
- усилить меры профилактики ВИЧ-инфекции среди детей и профилактики туберкулеза среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа;
- усовершенствовать нормативные правовые акты в сфере противодействия распространению ВИЧ-инфекции и туберкулеза среди ВИЧ-позитивных лиц в Российской Федерации;
- организовать мониторинг состояния заболеваемости туберкулезом больных ВИЧ-инфекцией в Российской Федерации, а также мероприятий, направленных на предотвращение распространения туберкулеза среди ВИЧ-позитивных лиц, на основании новых форм федерального статистического наблюдения и создания реестра/регистра пациентов с туберкулезом и ВИЧ-инфекцией;
- обеспечить рациональное использование противотуберкулезных препаратов для проведения химиопрофилактики туберкулеза у лиц, живущих с ВИЧ;
- обеспечить квалифицированную диагностику и контролируемое лечение туберкулеза у больных ВИЧ-инфекцией на всех этапах диспансерного наблюдения.
Минский клинический центр фтизиопульмонологии












Туберкулез и ВИЧ-инфекция

Туберкулез у ВИЧ-инфицированных больных протекает злокачественно, имеет склонность к генерализации и прогрессированию вследствие выраженного иммунодефицита.
Выявление больного с распространенным и прогрессирующим туберкулезом служит сигналом к необходимости целенаправленного обследования его на ВИЧ-инфекцию. В то же время больных СПИДом следует рассматривать как потенциальных больных туберкулезом.
Эпидемия ВИЧ-инфекции внесла и постоянно вносит радикальные изменения в эпидемиологию туберкулеза. Основное влияние ВИЧ-инфекции выражается в скорости прогрессирования клинически выраженного туберкулеза у лиц, ранее инфицированных МВТ.
Туберкулез и ВИЧ-инфекция могут сочетаться в трех вариантах:
- первичное заражение туберкулезом ВИЧ-инфицированных больных;
- одновременное заражение ВИЧ-инфекцией и туберкулезом;
- развитие туберкулезного процесса на фоне развития иммунодефицита при ВИЧ-инфекции (СПИДе).
Лица, инфицированные одновременно туберкулезом и ВИЧ, подвержены особенно высокому риску заболевания. У них ежегодная вероятность развития туберкулеза равна 10%, в то время как у остальных контингентов населения подобная вероятность не превышает 5% на протяжении всей жизни.
В странах с высокой инфицированностью населения ВИЧ более 40% больных туберкулезом оказываются также и ВИЧ-инфицированными. В связи с нарастанием эпидемии СПИДа эпидемиологические прогнозы весьма неблагоприятны.
Эпидемиологический анализ данных показывает, что основным путем передачи ВИЧ-инфекции в России является парентеральный, который реализуется в подавляющем большинстве случаев при введении наркотиков (96,8% случаев от числа установленных путей передачи).
Среди остальных групп высокого риска заболевания (больные инфекциями, передаваемыми половым путем, лица с гомосексуальной ориентацией) процент выявленных случаев ВИЧ-инфекции значительно ниже, однако в последние годы наблюдается рост заболеваемости при половом пути передачи.
Источником ВИЧ-инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания. Наиболее вероятна передача ВИЧ от человека, находящегося в конце инкубационного периода, в момент первичных проявлений и в поздней стадии инфекции, когда концентрация вируса достигает максимума, но вирус в крови мало нейтрализуется антителами. Восприимчивость к ВИЧ у людей всеобщая.
Практически все биологические жидкости ВИЧ-инфицированного человека (кровь, сперма, влагалищный и цервикальный секрет, моча, СМЖ и плевральная жидкость, грудное молоко) в различной концентрации содержат вирусные частицы. Однако наибольшую эпидемиологическую опасность передачи ВИЧ представляют кровь и семенная жидкость.
Нередки случаи сочетанного развития туберкулеза и других СПИД- индикаторных заболеваний (пневмоцистная пневмония, токсоплазмоз, цитомегаловирусная инфекция, саркома Капоши).
Клиническая картина. Тяжесть клинических проявлений туберкулезного процесса тем больше, чем меньшее количество CD4+ клеток циркулирует в периферической крови. При неблагоприятном для жизни прогнозе у лиц с сочетанной патологией в иммунограмме наблюдается резкое снижение количества CD4+ лимфоцитов, В-лимфоцитов и естественных киллеров, увеличение концентрации IgG, M, А, резкое увеличение циркулирующих иммунных комплексов и снижение функциональной активности нейтрофилов. В таких случаях прогрессирование туберкулеза на фоне химиотерапии в 30% случаев приводит к летальному исходу.
Основными клиническими проявлениями туберкулеза на фоне ВИЧ- инфекции являются астения, постоянная или интермиттирующая лихорадка, длительный кашель, значительное снижение массы тела, диарея, увеличение лимфатических узлов (преимущественно шейных и подмышечных, реже паховых), плотной консистенции, бугристых, плохо смещающихся при пальпации. Выраженность симптомов туберкулеза у ВИЧ-инфицированных и больных СПИДом, в значительной мере зависит от степени угнетения клеточного иммунитета.
Заболевание чаще протекает по типу инфильтративного или генерализованного процесса. Наиболее типичными жалобами являются слабость, кашель, высокая лихорадка и потливость. Характерно значительное похудание больного, потеря массы тела составлять 10—20 кг и всегда больше 10% от исходной.
Более выраженная клиническая симптоматика наблюдается у больных, у которых туберкулез возник на фоне ВИЧ-инфекции, чем у больных туберкулезом, которые позднее инфицировались ВИЧ и заболели СПИДом.
Проявления туберкулеза, когда количество лимфоцитов еще остается достаточно высоким, могут быть самыми типичными и ничем не отличаться от клинической и рентгенологической картины у ВИЧ- отрицательных больных.
На этом этапе у больных доминируют обычные проявления преимущественно легочного туберкулеза. Развиваются верхнедолевые инфильтративные и реже очаговые процессы, в половине случаев с распадом, поэтому специфическая терапия оказывается эффективной, и туберкулез излечивается. По мере снижения количества CD4+ лимфоцитов в крови (до 200 в 1 мм3 и менее) наряду с легочными поражениями (или вместо них) все чаще обнаруживают внелегочные локализации туберкулеза.
Особенностями клинической симптоматики туберкулеза в этих случаях является повышенная частота внелегочных и диссеминированных поражений; отрицательные кожные реакции на туберкулин как проявление анергии, атипичные изменения на рентгенограммах легких и относительная редкость образования каверн.
Клинические проявления туберкулеза часто атипичны. При поражении легких долевые инфильтраты рентгенологически не имеют типичной локализации, часто процесс склонен к диссеминации (милиарный туберкулез).
Особенно часто в патологический процесс вовлекаются лимфатические узлы и менингиальные оболочки, а также плевра. У многих больных снижается туберкулиновая чувствительность, при этом частота отрицательных реакций обратно пропорциональна уровню CD4+ лимфоцитов.
В последнее время все чаще появляются сообщения о преобладании внелегочной локализации туберкулеза у ВИЧ-инфицированных лиц. При этом возможно развитие специфического процесса в шейных, мезентериальных, реже тонзилярных лимфатических узлах, а также в мышцах грудной и брюшной полости и головном мозге с развитием специфических абсцессов и натечников. Нередко это приводит к смерти больного, несмотря на специфическое и хирургическое лечение.
При СПИДе выявляется глубокое поражение иммунной системы при содержании CD4+ лимфоцитов меньше 200—100 в 1 мм3, что свидетельствует о снижении Т-клеточного иммунитета вплоть до его исчезновения. Развиваются наиболее тяжелые, остропрогресирующие и распространенные процессы, такие как милиарный туберкулез и менингит.
Туберкулезные изменения в легких у больных СПИДом отличаются более частым развитием прикорневой аденопатии, милиарных высыпаний, наличием преимущественно интерстициальных изменений и образованием плеврального выпота. В то же время у них достоверно реже поражаются верхние отделы легких, не столь часто формируются характерные для туберкулеза каверны и ателектазы.
Нередко у больных СПИДом вместо милиарных высыпаний на рентгенограммах легких обнаруживают диффузные сливающиеся инфильтративные изменения, протекающие по типу казеозной пневмонии. Весьма характерным считается значительно более частое развитие туберкулезной микобактериемии, которая у больных СПИДом осложняется септическим шоком с нарушением функции многих органов.
Диагностика туберкулеза у ВИЧ-инфицированных лиц осуществляется на основании стандартных методов обязательного клинического обследования, состоящего из:
- изучения жалоб и анамнеза пациента;
- объективного обследования;
- анализов крови и мочи;
- рентгенографии органов грудной клетки;
- трехкратном микроскопическом исследовании мокроты и ее по¬сева на питательные среды;
- оценки внутри кожной реакции Манту с 2 ТЕ ППД-Л;
- ИФА противотуберкулезных антител и туберкулезных антигенов.
Трудности диагностики туберкулеза возникают в основном в стадии
вторичных проявлений, и в том числе СПИДа. Преобладание в этот период диссеминированных и внелегочных форм с резким уменьшением числа случаев распада легочной ткани существенно уменьшает число больных, у которых в мокроте при микроскопии (по методу Циля-Нельсена) и при посеве выявляются МБТ.
Однако необходимо учитывать, что в этот период течения ВИЧ-инфекции и СПИДа практически у всех больных определяется микобактериемия и обнаружение возбудителя в периферической крови является важнейшим диагностическим тестом.
Учитывая высокую частоту внелегочных поражений у больных туберкулезом и СПИДом, немаловажную роль в диагностике отводят биопсии лимфатических узлов, селезенки, печени, костного мозга и других органов, где в биоптатах более чем у 70% пациентов удается обнаружить кислотоустойчивые микобактерии.
При патологоанатомическом исследовании биоптатов нередко определяют признаки пониения реактивности организма, что проявляется в крайне слабом образовании гранулем с преобладанием некрозов, причем более чем в половине случаев характерные для туберкулеза гранулемы отсутствуют.
Исследование туберкулиновой чувствительности по пробе Манту с
2 ТЕ ППД-Л и ИФА определения противотуберкулезных антител и антигенов МБТ имеют ограниченную диагностическую значимость ввиду иммуносупрессии и анергии к туберкулину больных туберкулезом и СПИДом.
Частая внелегочная локализация у больных туберкулезом и СПИДом предполагает широкое использование в диагностике неясных случаев компьютерной томографии.
Лечение. Химиотерапии туберкулеза органов дыхания у ВИЧ-инфицированных больных является высокоэффективной. Обычным аспектом лечения больных туберкулезом и СПИДом является одновременное назначение нескольких антиретровирусных препаратов (нуклеозидные и ненуклеозидные ингибиторы обратной транскриптазы и ингибиторы протеазы вируса).
В настоящее время назначение антиретровирусных препаратов становиться необходимым элементом лечения туберкулеза с далеко зашедшими формами инфекции.
При этом ВОЗ рекомендует выделять три варианта клинических ситуаций, где противотуберкулезная химиотерапия должна сочетаться с аниретровирусным лечением:
- больные туберкулезом с количеством CD4+ лимфоцитов более 350 в мм3 в антиретровирусной терапии обычно не нуждаются и им проводят только химиотерапию;
- больным туберкулезом с количеством CD4+ лимфоцитов от 350 до 200 в мм3 антиретровирусную терапию назначают в конце интенсивной фазы химиотерапии через 2-3 мес от начала лечения;
- больным туберкулезом с количеством CD4+ лимфоцитов менее 200 в мм3 антиретровирусную терапию назначают одновременно с химиотерапией.
Химиотерапия туберкулеза у ВИЧ-инфицированных и больных СПИДом в принципе ничем не отличается от режимов лечения ВИЧ-отрицательных больных и проводится по общим правилам.
ВИЧ-инфицированные больные с впервые выявленным туберкулезом легких в интенсивную фазу химиотерапии в течение 2—3 мес получают четыре основных противотуберкулезных препарата: изониазид, рифампицин, пиразинамид и этамбутол.
Следует отметить, что такие антиретровирусные препараты, как ингибиторы протеазы, инактивируются ферментом, активность которого повышается рифампицином. В связи с этим в режимах химиотерапии целесообразней использовать рифабутин — синтетический аналог рифампицина.
Ряд антиретровирусных препаратов (зерит, видекс, хивид) в сочетании с изониазидом взаимно усиливают нейротоксичность, поэтому в режимах химиотерапии лучше использовать феназид — препарат из группы гинк, не обладающий нейротоксичностью.
При выявлении лекарственной устойчивости МБТ проводят коррекцию химиотерапии и удлиняют сроки интенсивной фазы лечения. Возможно сочетание основных, к которым сохранилась чувствительность МБТ, и резервных препаратов, однако комбинация должна состоять из пяти препаратов, из которых не менее двух должны быть резервными.
Показанием для фазы продолжения лечения является прекращение бактериовыделения по микроскопии мокроты и положительная клинико-рентгенологическая динамика процесса в легких. Фаза продолжения лечения продолжается 4-6 мес изониазидом и рифампицином или изониазидом и этамбутолом.
Общая продолжительность лечения определяется сроками прекращения бактериовыделения и стабилизацией процесса в легких. В связи с риском малой эффективности комбинации резервных препаратов, а также рецидивов туберкулеза, вызванного множественно-устойчивыми штаммами МБТ, химиотерапию проводят в течение не менее 18—22 мес. При этом очень важно обеспечить длительное лечение таких больных резервными противотуберкулезными препаратами.
Читайте также:


