Может ли при вич быть цистит
🔊 Прослушать пост
Вирус иммунодефицита человека (ВИЧ) разрушает специфические иммунные клетки и тем самым ослабляет иммунитет, делая его бесполезным в борьбе с инфекциями и болезнями. Нелеченная ВИЧ-инфекция прогрессирует к синдрому приобретенного иммунодефицита (СПИД), состояние, которое развивается в результате полного разрушения иммунитета вирусом.
Хотя возможно, что у ВИЧ-инфицированной женщины может и не быть никаких симптомов ВИЧ-инфекции, но в большинстве случаев женщина инфицированная ВИЧ испытывает некоторые симптомы, которые она не связывает с наличием ВИЧ в своём организме. В этом и коварство ВИЧ — он проникает в организм и тихо сидит и незаметно разрушает иммунную систему, чтобы она не смогла противостоять никаким заболеваниям. Потому что в норме, иммунная система постоянно защищает нас от множества болезнетворных возбудителей болезни, а мы этого не замечаем. Когда ВИЧ уничтожает иммунитет, то все эти инфекции вприпрыжку вторгаются в организм женщины беспрепятственно. Отсюда и разнообразие и неспецифичность симптомов. И главный критерии диагностики здесь — анализ крови на ВИЧ . Делайте его регулярно! Хотя бы как минимум 1 раз в год.
Хотя у мужчин и женщин признаки ВИЧ в основном похожие, но у женщин есть симптомы иммунодефицита, которые характерны только для них.
- Частые или тяжелые вагинальные инфекции.
- Атипичные результаты мазка на определение атипичных клеток (Папаниколау).
- Воспаление органов малого таза.
Если у Вас есть хотя бы один из вышеперечисленных состояний — немедленно обратитесь к врачу!
Другими, менее распространенными симптомами наличия ВИЧ в организме женщины являются:
- язвы, эрозии на половых органах,
- тяжелотекущие, плохо поддающиеся лечению герпес, грибковые инфекции (молочница).
- нарушения менструального цикла (изменение интенсивности выделений, пропуски цикла, очень тяжелый ПМС). Стресс и ЗППП, которые часто сопровождают ВИЧ-инфекцию, также могут быть причиной таких нарушений.
- боль внизу живота. Может быть признаком инфекции матки, яичников, фаллопиевых труб — воспалительного заболевания малого таза (ВЗОМТ). У части женщин, ВЗМОТ — это как красный сигнал светофора, кричащий о наличии ВИЧ в организме женщины.Также ВЗОМТ может проявляться: необычными выделениями из влагалища, температурой, нерегулярными менструациями, болью во время соития, болью в верхней части живота.
Для дополнительного чтения:
Описанные здесь симптомы не говорят, что у женщины 100% ВИЧ, а они говорят о том, что нужно обследоваться на ВИЧ.
Через какое время появляются первые симптомы ВИЧ у женщин?
Какие симптомы ВИЧ появляются у женщин на ранних стадиях во рту?
— На ранних стадиях ВИЧ во рту у женщин появляются белые налеты, белые бляшки (молочница, кандидоз). / Посмотреть фото признаков ВИЧ в ротовой полости /.
Какие симптомы ВИЧ появляются у женщины на ранних стадиях на коже?
— На ранних стадиях ВИЧ на коже у женщин появляется сыпь. / Прочитать более подробно о признаках ВИЧ/СПИДа на коже /.
Набор первых признаков наличия ВИЧ-инфекции у женщины в каждом случае может быть разным, они могут появляться уже через 2-4 недели после заражения, а иногда и через несколько лет. Поэтому так важно для Вас и Вашего полового партнера пройти тестирование на ВИЧ перед началом отношений. Чем раньше ВИЧ обнаружен у женщины, тем раньше можно назначить лечение и предотвратить развитие СПИДа и не заразить другого человека (потом он спасибо не скажет). Твитнуть Существуют различные симптомы ВИЧ-инфекции у женщин в зависимости от стадии заболевания:
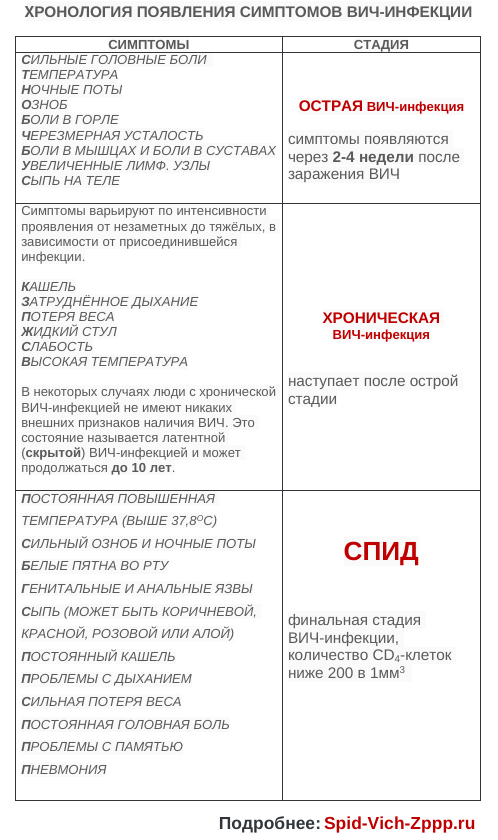
Первыми симптомами ВИЧ-инфекции у женщин в ранней стадии могут быть:
- сыпь на теле,
- лихорадка,
- боли в горле,
- сильные головные боли.
- увеличение лимфатических узлов,
- тошнота,
- усталость,
- язвы во рту,
- вагинальные инфекции, такие как дрожжевые инфекции и бактериальный вагиноз,
- ночные поты,
- рвота,
- боли в мышцах и боли в суставах.

Главные симптомы острой ВИЧ-инфекции
Во время острой стадии ВИЧ-инфекции, эти симптомы чаще всего длятся от одной до двух недель.
Специфичные симптомы ВИЧ — беспорядочные высыпания
Когда вышеупомянутые симптомы исчезают, тогда начинается бессимптомный период ВИЧ-инфекции. На этой стадии человек с ВИЧ не чувствует каких-либо признаков или симптомов ВИЧ-инфекции. ВИЧ может не вызывать никаких симптомов в течение нескольких месяцев или лет, но он присутствует в организме и активно размножается и начинает разрушать иммунную систему организма путем атаки на важные иммунные клетки. Вирус остается активным в течение этой стадии и по-прежнему может передаваться другим лицам, поэтому важно, вовремя пройти тестирование на ВИЧ-инфекцию, даже если Вы чувствуете себя хорошо.
Без лечения, для перехода ВИЧ-инфекции в СПИД требуются месяцы и годы в зависимости от степени разрушения вирусом иммунной системы женщины. Такое прогрессирование ВИЧ приводит к СПИДу (синдрому приобретенного иммунодефицита). Это последняя стадия ВИЧ-инфекции и она означает, что иммунная система организма сильно повреждена, в результате чего она становится более восприимчивой к другим инфекциям, женщина начинает болеть такими болезнями, которыми не болела при здоровой иммунной системе. Больные СПИДом женщины часто болеют простудами, гриппом, грибковыми заболеваниями.
Какие симптомы ВИЧ появляются у женщин на ранних стадиях в паху?
— На ранних стадиях ВИЧ в паху у женщин появляются увеличенные паховые лимфатические узлы.
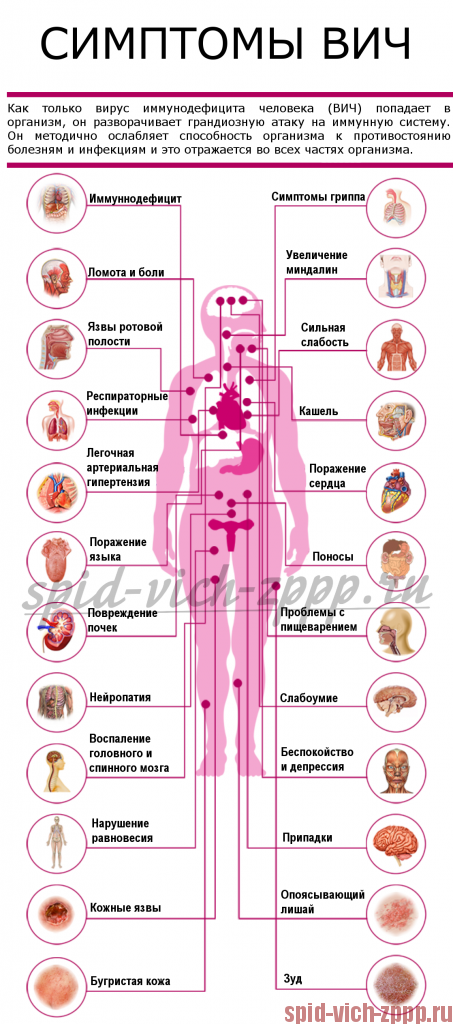
Симптомы женщины в стадии СПИДа:
- постоянный понос,
- тошнота,
- рвота,
- быстрая беспричинная потеря веса,
- постоянная беспричинная усталость,
- эрозии или язвы во рту,
- вагинальные инфекции, такие как дрожжевые инфекции (молочница, кандидоз) и бактериальный вагиноз,
- воспалительные заболевания тазовых органов,
- периодическое повышение температуры (лихорадка),
- повторяющиеся ознобы,
- повторяющиеся ночные поты,
- сбивчивое дыхание,
- сухой кашель,
- стойкое или длительное увеличение лимфатических узлов,
- потеря памяти, спутанность сознания, неврологические расстройства.
Симптомы ВИЧ, СПИДа
- молочница и другие вагинальные инфекции, бактериальный вагиноз,
- заболевания передающиеся через соитие: гонорея (трипер), хламидиоз, трихомониоз,
- воспаление тазовых органов (цистит (воспаление мочевого пузыря), уретрит (воспаление мочеиспускательного канала) и др.),
- инфекционное воспаление репродуктивных органов (эндометрит (воспаление слизистой матки), вульвовагинит (воспаление влагалища и вульвы), аднексит (воспаление яичников) и др.),
- нарушение менструального цикла (дисменорея),
- вирус папилломы человека, который вызывает бородавки на половых органах и ведет к раку шейки матки.
Еще одно отличие от ВИЧ-инфицированого мужчины в том, что ВИЧ плюс женщине труднее заметить пятнышки или другие изменения на половых органах.
У любой женщины, независимо от её ВИЧ статуса может появляться молочница. Но у женщин, которые ВИЧ плюс молочница возникает чаще и труднее поддается лечению.
- зуд вульвы,
- толстый белый налет на поверхности влагалища,
- жжение во время мочеиспускания,
- сухость влагалища и покраснение.
Болезненные ощущения во время полового акта. Женщины с молочницей должны избегать половых сношений, т.к. это может ухудшить течение болезни.
Вирус папилломы человека — это вирусная инфекция, которая разрушает клетки в половых органах, особенно в шейки матки. Существует много разных видов вируса папилломы человека (ВПЧ), есть очень вредные, которые вызывают рак и предраковые эрозии шейки матки.
Как показали исследования, у женщин инфицированных ВИЧ ВПЧ встречается в 10 раз чаще, чем у ВИЧ отрицательных женщин, особенно часто у ВИЧ-инфицированных женщин, у которых количество CD4-клеток менее 500 клеток/мкл. В другом исследовании было выявлено, что 77% ВИЧ-положительных женщин инфицированы ВПЧ.
ВПЧ очень сильно распространен среди ВИЧ плюс женщин. Поэтому его лечение должно быть начато незамедлительно, чтобы избежать распространение поражений вирусом и серьёзных осложнений.
У ВИЧ-инфицированных женщин вирус папилломы человека в 30 раз чаще вызывает рак шейки матки.
Обычно ВПЧ протекает бессимптомно, но иногда может проявляться белыми маленькими наростами (бородавками) или пятнами на влагалище или вокруг ануса. Также ВПЧ может сопровождаться дискомфортом, болезненными ощущениями во время полового соития. Врач обычно диагностирует ВПЧ делая мазок, биопсию, колпоскопию ( осмотр входа во влагалище, стенок влагалища и влагалищной части шейки матки с помощью увеличительных приборов ).
Бородавки могут быть удалены путем прижигания, замораживания, срезания, обработки химическими средствами (специально предназначенных для этой цели!), лечения лекарствами.
Воспаление органов малого таза (ВОМТ) — это очень серьезное осложнение (особенно у ВИЧ-инфицированных женщин, у которых очень сильно снижаются защитные силы организма), причиной которого является не леченная инфекция влагалища или шейки матки. Если не лечить, то бактерия может перейти с влагалища или шейки матки через мочеиспускательный канал и фаллопиевые трубы на яичники и окружающие ткани. ВОМТ может быть причиной нарушения (слипание фоллопиевых труб, что ведет к внематочной беременности) репродуктивной (способность к рождению) функции и даже может привести к смерти. Больше всего вызывают ВОМТ хламидии и гонорея.
Лечение ВОМТ требует очень строгого сильного курса антибиотиков и женщинам с ВИЧ часто требуется хирургическое вмешательство.
Главными симтомами ВОМТ являются:
- лихорадка,
- возрастающие неприятные ощущения во влагалище,
- волнообразные боли внизу живота от умеренных до сильных,
- кровотечения,
- тошнота,
- частые боли при мочеиспускании,
Но во многих случаях симптомы отсутствуют и женщина не подозревает, что воспаление прогрессирует.
Так как гинекологические инфекции это первая и наиболее распространенная проблема у ВИЧ-инфицированных женщин, поэтому необходимо регулярно проходить обследования влагалища и шейки матки.
Женщинам с ВИЧ не рекомендуется использовать ВМС (внутриматочную спираль) как противозачаточное средство, т.к. спираль это прямой путь к инфицированию и заболеванию органов малого таза.
ВИЧ также может передаваться от матери к ребенку во время родов (так называемый перинатальный ВИЧ) или через грудное вскармливание. Т.к. в России все беременные женщины должны проходят тестирование на ВИЧ на протяжении всей беременности, то выявление ВИЧ у женщины во время беременности помогает врачу вовремя назначить антиретровирусные препараты женщине и ребенку сразу после рождения, провести кесарево сечение для предотвращения передачи ВИЧ от матери к ребенку. При правильном назначении лекарств против ВИЧ риск инфицирования ВИЧом ребенка во время рождения от ВИЧ плюс матери можно снизить до менее 2%. Без лекарств риск родить больного ВИЧом ребёнка составляет около 40%.
Необходимо срочно посетить врача для осмотра, обследования, назначения анализов на ВИЧ , другие инфекции передающиеся половым путём.
Читать ещё личные истории ВИЧ-инфицированных:
Аннотация научной статьи по клинической медицине, автор научной работы — Яровой Сергей Константинович
В статье отражены результаты ретроспективного анализа оказания урологи‑ческой помощи 352 ВИЧ-инфицированным больным в городской клиниче‑ской урологической больнице №47 Департамента здравоохранения городаМосквы за период 1996–2012 гг.Выполнена оценка динамики поступлений ВИЧ-инфицированных пациентов вурологический стационар, изучено распределение этих больных по урологиче‑ским нозологиям и по стадиям ВИЧ-инфекции . Отмечено преобладание острыхинфекционно-воспалительных заболеваний органов мочеполовой системы,требующих немедленного начала антибактериальной терапии в эмпирическомрежиме, в ряде случаев и экстренных оперативных вмешательств. Выявленнаяпредрасположенность к острым инфекционно-воспалительным заболеванияморганов мошонки является особенностью ВИЧ-инфицированных пациентов.Статья дополнена анализом эффективности основных фармакологическихгрупп антибактериальных препаратов для лечения неспецифических ин‑фекционно-воспалительных заболеваний органов мочеполовой системы нафоне ВИЧ-инфекции .
Похожие темы научных работ по клинической медицине , автор научной работы — Яровой Сергей Константинович
DISEASES OF THE GENITOURINARY SYSTEM IN HIV INFECTION– A NEW PROBLEM OF MODERN UROLOGY
The article presents the results of a retrospective analysis of the provision of urological care 352 HIV-infected patients in the Urological City Clinical Hospital №47 of Moscow Health Department for the period 1996–2012. We estimated of income dynamics of HIV-infected patients in urological hospital, studied the distribution of these patients for urological nosology and stage of HIV infection. We noted the predominance of acute infectious and inflammatory diseases of the genitourinary system, that require immediate initiation of antibiotic therapy in the empirical mode, and in some cases, emergency surgery. We detected the predisposition to acute infectious and inflammatory diseases of the scrotum is a feature of HIV-infected patients. Article is supplemented with analysis of the effectiveness of the main pharmacological groups of antibacterial drugs for the treatment of nonspecific infectious and inflammatory diseases of the urogenital system in patients with HIV infection.
1 НАУЧНО-ПРАКТИЧЕСКИЙ ЖУРНАЛ Л
ИССЛЕДОВАНИЯ И ПРАКТИКА В МЕДИЦИНЕ
ВИЧ-инфекция, острый простатит, острый пиелонефрит, острый эпидидимит, эмпирическая антимикробная терапия
HIV-infection, acute prostatitis, acute pyelonephritis, acute epididymitis, empirical antimicrobial therapy
Yarovoy Sergey Konstantinovich -Phd, MD, leading researcher of N.Lopatkin SRIUIR, clinical pharmacologist in SCH №57 Department of health of Moscow
Address: ul. 3rd Parkovaya 51/4, Moscow,
ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕПОЛОВОЙ СИСТЕМЫ НА ФОНЕ ВИЧ-ИНФЕКЦИИ -НОВАЯ ПРОБЛЕМА СОВРЕМЕННОЙ УРОЛОГИИ
Минздрава России (Москва, Россия)
105425, Россия, Москва, ул. 3-я Парковая, 51, стр. 4
В статье отражены результаты ретроспективного анализа оказания урологической помощи 352 ВИЧ-инфицированным больным в городской клинической урологической больнице №47 Департамента здравоохранения города Москвы за период 1996-2012 гг.
Выполнена оценка динамики поступлений ВИЧ-инфицированных пациентов в урологический стационар, изучено распределение этих больных по урологическим нозологиям и по стадиям ВИЧ-инфекции. Отмечено преобладание острых инфекционно-воспалительных заболеваний органов мочеполовой системы, требующих немедленного начала антибактериальной терапии в эмпирическом режиме, в ряде случаев и экстренных оперативных вмешательств. Выявленная предрасположенность к острым инфекционно-воспалительным заболеваниям органов мошонки является особенностью ВИЧ-инфицированных пациентов. Статья дополнена анализом эффективности основных фармакологических групп антибактериальных препаратов для лечения неспецифических инфекционно-воспалительных заболеваний органов мочеполовой системы на фоне ВИЧ-инфекции.
DISEASES OF THE GENITOURINARY SYSTEM IN HIV INFECTION— A NEW PROBLEM OF MODERN UROLOGY
N.Lopatkin SRIUIR (Moscow, Russia)
ul. 3rd Parkovaya 51/4, Moscow, 105425, Russia
The article presents the results of a retrospective analysis of the provision of urological care 352 HIV-infected patients in the Urological City Clinical Hospital №47 of Moscow Health Department for the period 1996-2012.
We estimated of income dynamics of HIV-infected patients in urological hospital, studied the distribution of these patients for urological nosology and stage of HIV infection. We noted the predominance of acute infectious and inflammatory diseases of the genitourinary system, that require immediate initiation of antibiotic therapy in the empirical mode, and in some cases, emergency surgery. We detected the predisposition to acute infectious and inflammatory diseases of the scrotum is a feature of HIV-infected patients.
Article is supplemented with analysis of the effectiveness of the main pharmacological groups of antibacterial drugs for the treatment of nonspecific infectious and inflammatory diseases of the urogenital system in patients with HIV infection.
В настоящее время, инфекция вызванная вирусом иммунодефицита человека (ВИЧ), является одной из наиболее актуальных проблем здравоохранения. Достаточно отметить, что в результате инфекционного процесса, обусловленного ВИЧ, у больного в среднем через 12 лет после заражения развивается фатальный синдром приобретенного иммунодефицита (СПИД) [1].
Исследования и практика в медицине. 2015, т. 2, № 4, с. 115-122
В России ВИЧ-инфекция впервые была выявлена в 1987 г., с 1996 г. заболеваемость приняла характер эпидемии [2]. Количество больных ВИЧ-инфекцией в стране за период с 1987 по 2008 гг. превысило 400 тыс. человек [3]. По данным, опубликованным ВОЗ/ЮНЭЙДС (2010), реальное количество случаев ВИЧ-инфекции в России приближается к одному миллиону [4]. Ориентировочное число зарегистрированных за 2011 г. новых случаев ВИЧ-инфекции составляет более 62 тыс. [5] и превосходит почти в 2 раза прогнозное значение этого показателя, указанное в 2007 г. [6]. Несмотря на доказанную корреляцию между высокой частотой новообразований и выраженностью иммунодефицита, обусловленного ВИЧ-инфекцией, основной причиной смерти ВИЧ-инфицированных являются генерализованные инфекционные процессы 9.
Иммунодефицит, обусловленный вирусом иммунодефицита человека, создает предпосылки для развития инфекционно-воспалительных процессов с атипичной клинической картиной и широким спектром возможных возбудителей [7]. Для любого выраженного иммунодефицита характерны микобактериозы, в том числе и туберкулез. Возможны грибковые и вирусные поражения.
В Российской Федерации традиционно используется классификация ВИЧ-инфекции, предложенная В. И. Покровским (2001), согласно которой, заболевание, обусловленное ВИЧ-инфекцией последовательно проходит 5 стадий: инкубации, стадия первичных проявлений, латентная стадия, стадия вторичных заболеваний, терминальная стадия.
Урологическая помощь ВИЧ-инфицированным
В связи с резким ростом числа ВИЧ-инфицированных возник вопрос об организации монопрофильной медицинской помощи этой специфической категории
Серьезный интерес к указанной проблеме в урологической среде появился только в 2009-2010 гг., когда популяция ВИЧ-инфицированных выросла настолько, что обращаться за стационарной урологической помощью они стали регулярно, и число их поступлений составило не менее 60-70 в год. Эта цифра свидетельствует о том, что каждый врач клиники в среднем за год пролечивал, в том числе и хирургическими методами, не менее 2 ВИЧ-инфицированных больных. Если раньше поступление ВИЧ-инфицированного было настолько редким явлением, что определение тактики его лечения обычно оценивалось консилиумом смежных специалистов, то в последнее время подобные вопросы решаются на уровне лечащего врача, заведующего отделением и службы клинической фармакологии.
Одновременно стала вероятной и ситуация, когда ВИЧ-инфицированный пациент по витальным показаниям госпитализируется в другую урологическую клинику. Действующее законодательство обязывает специализированные отделения оказывать экстренную урологическую помощь всем больным, не зависимо от наличия сопутствующих заболеваний. Поэтому в современных условиях вопрос о лечении ВИЧ-инфицированного пациента может быть поставлен перед каждым практикующим врачом-урологом.
На сегодняшний день у автора накоплен достаточно большой клинический материал по проблеме урологических заболеваний на фоне ВИЧ-инфекции, насчитывающий 352 пациента, что позволяет проводить обобщения и делать выводы.
Для практической работы необходимо отметить следующие ключевые моменты, касающиеся ВИЧ-инфицированных пациентов любого профиля (не только урологического):
Исследования и практика в медицине. 2015, т. 2, № 4, с. 115-122
ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕПОЛОВОЙ СИСТЕМЫ НА ФОНЕ ВИЧ-ИНФЕКЦИИ - НОВАЯ ПРОБЛЕМА СОВРЕМЕННОЙ УРОЛОГИИ
1. ВИЧ-инфицированный вне зависимости от стадии инфекционного процесса и клинических проявлений является больным — носительства ВИЧ не бывает.
2. Латентная стадия ВИЧ-инфекции — это не аналог ремиссии — на протяжении этой стадии происходит размножение вируса и постепенное подавление иммунитета до определенного критического уровня, по достижению которого при естественном течении заболевания происходит гибель пациента от инфекционно-воспалительных, реже опухолевых процессов вследствие неадекватного иммунного ответа, что носит название СПИД.
3. Антиретровирусная терапия существенно замедляет прогрессирование заболевания, но остановить его развитие и добиться излечения пациента она не в состоянии. Препараты антиретровирусной терапии обладают сравнительно высокой токсичностью, чаще печеночной или костномозговой, в разы, а иногда и в десятки раз превосходящей токсичность средств, применяемых в урологии. Заболевания органов мочеполовой системы не являются показанием к отмене антиретровирусной терапии, поэтому актуальной становится проблема лекарственных взаимодействий.
4. В виду сниженной реактивности организма сильно меняется клиническая картина и течение сопутствующих заболеваний. Можно отметить:
• выраженную тенденцию к затяжному течению с малой активностью;
• повышенный риск инфекционно-воспалительных осложнений;
• актуальность редких и атипичных возбудителей, практически не встречающихся у больных с условно нормальным иммунитетом (например, острый пиелонефрит, обусловленный зеленящим стрептококком или гонококком, кандидоз мочевого пузыря, мочеточника и даже почечной лоханки, актиномикоз почки и т. д.);
• низкую информативность общепринятых критериев эффективности терапии (например, ВИЧ-инфицированный может иметь субфебрильную лихорадку, изменения в анализах крови и мочи на протяжении недель и месяцев, и это зачастую никак не связано с его простатитом или пиелонефритом).
5. ВИЧ-инфицированный вне зависимости от стадии инфекционного процесса и клинических проявлений
представляет потенциальную опасность для окружающих, в том числе, для персонала ЛПУ. Опасность эта тем актуальнее, что ВИЧ-инфекция не излечивается, а медикаментозная профилактика не гарантирует предотвращение заражения при травмах, нанесенных загрязненным инструментарием, хотя и существенно снижает его риск.
6. ВИЧ крайне нестоек во внешней среде, чувствителен ко всем дезинфектантам и, наоборот, феноменально устойчив в биологических жидкостях — крови, лимфе и т. д., что в сочетании с неизлечимостью заболевания, им обусловленного, предъявляет особые требования к дезинфекции и мерам безопасности. При травмах, нанесенных загрязненным инструментарием, наиболее принципиальное требование к профилактически мероприятиям — кратчайшие сроки их начала. Если риск заражения был признан высоким и принято решение о медикаментозной профилактике, то начинать ее необходимо в течение первых суток с момента возможного контакта с ВИЧ.
7. Для адекватной монопрофильной помощи ВИЧ-инфицированным клиника должна обладать персоналом, имеющим опыт ведения таких больных, соответственное лекарственное обеспечение (в частности, средствами заместительной иммунной терапии, резервными антибактериальными и противогрибковыми препаратами), а также возможностью экстренной консультации инфекционистом — специалистом по ВИЧ-инфекции. При отсутствии всего вышеперечисленного возможна лишь экстренная помощь, преимущественно небольшого объема. В этой ситуации нецелесообразно браться за оперативные вмешательства большого объема, особенно, реконструктивные — даже при безупречной оперативной технике результаты часто неудовлетворительны вследствие высокого риска инфекционно-воспалительных осложнений и их стойкости к медикаментозной терапии.
Анализ урологической заболеваемости ВИЧ-инфицированных пациентов
Изучены статистические данные за 2010-2012 гг.,
когда наметился резкий рост числа этих больных. За указанный период пролечено 153 ВИЧ-инфицированных пациентов с урологическими заболеваниями.
Распределение урологических нозологий среди ВИЧ- инфицированных больных

Цистит — воспаление мочевого пузыря. В большинстве случаев заболевание вызывается бактериальной инфекцией (инфекция мочеполового тракта).
Инфекция мочевого пузыря болезненна и может перерасти в серьезную проблему, если распространится на почки. Реже цистит может возникать как реакция на некоторые лекарства, лучевую терапию или потенциальные раздражители, такие как женский гигиенический спрей, спермицидный гель или длительное использование мочевого катетера. Цистит также может быть осложнением других заболеваний. Лечение различных типов цистита зависит от вызвавших его причин.
Причины
Чаще всего циститом болеют женщины, что связано с анатомическими особенностями их организма: мочеиспускательный канал у женщин короткий и широкий, и поэтому инфекция по нему попадает в мочевой пузырь гораздо легче, чем у мужчин. Цистит у мужчин возникает реже, его симптомы и лечение зависят от вызвавших причин.
Мочеполовая инфекция возникает, когда бактерии проникают через уретру в мочеполовой тракт и начинают размножаться. В большинстве случаев цистит вызывается кишечной палочкой. Бактериальные инфекции мочевого пузыря могут быть результатом сексуальных контактов. Но к инфекции восприимчивы даже сексуально неактивные девушки и женщины, потому что в области женских гениталий часто уже присутствуют бактерии, способные вызывать цистит.
Хотя бактериальная инфекция — наиболее частая причина цистита, воспаление мочевого пузыря могут вызывать и некоторые неинфекционные факторы.
- Интерстициальный цистит. Причины этого хронического воспаления мочевого пузыря остаются неясными. В подавляющем большинство случаев диагностируется у женщин. Сложно выявлять и лечить.
- Лекарственный цистит. Некоторые лекарственные средства, особенно химиотерапевтические препараты циклофосфамид и ифосфамид, могут вызывать воспаление мочевого пузыря, когда продукты их распада выводятся из организма.
- Лучевой цистит. Лучевая терапия тазовой области может вызывать воспалительные изменения в тканях мочевого пузыря.
- Цистит инородного тела. Длительное использование катетера повышает восприимчивость к бактериальным инфекциям и травме слизистой оболочки мочевыводящих путей, а всё это увеличивает вероятность воспаления.
- Химический цистит. Некоторые люди имеют повышенную чувствительность к определённым веществам, содержащимся в средствах личной гигиены или бытовой химии (пена для ванн, женские гигиенические спреи, спермицидные гели). В данном случае воспаление вызывается реакцией организма по типу аллергической.
- Цистит, обусловленный другими болезнями. Воспаление мочевого пузыря может возникать как осложнение других заболеваний (камни в почках, сахарный диабет, гипертрофия предстательной железы, травмы позвоночника).
Симптомы цистита
При этом состоянии сложно выделить один основной симптом цистита. Выраженность признаков может быть различной. Различным может быть и сочетание проявлений.
- Постоянный выраженный позыв к мочеиспусканию;
- Ощущение жжения при мочеиспускании;
- Частое мочеиспускание при небольшом количестве мочи;
- Кровь в моче (гематурия);
- Мутная моча;
- Моча с сильным неприятным запахом;
- Неприятные ощущения внизу живота, над лобком;
- Небольшое повышение температуры тела.
У детей младшего возраста признаком инфекции мочеполового тракта могут быть эпизоды дневного недержания мочи. Ночное недержание мочи у детей обычно связано с другими причинами.
Факторы риска:
- Использование диафрагм и спермицидов, способных повлиять на микрофлору женской уретры;
- Ослабленная иммунная система (ВИЧ-инфекция, противоопухолевое лечение);
- Затруднённое опорожнение мочевого пузыря (увеличенная предстательная железа. Камень мочевого пузыря);
- Беременность (из-за разительных изменений в анатомии и физиологии);
- Плохая личная гигиена;
- Сахарный диабет;
- Старший возраст. В менопаузе изменившийся гормональный фон часто связан с инфекциями мочеполового тракта.
Осложнения
При надлежащем и адекватном лечении инфекции мочевого пузыря редко приводят к осложнениям. Но при отсутствии лечения они могут включать следующие осложнения:
Пиелонефрит. Наибольшему риску поражения почек подвержены и дети, и лица пожилого возраста, поскольку у них симптомы часто не замечают или не принимают всерьез. Гематурия (кровь в моче). Цистит с проявлениями гематурии получил название геморрагический. При воспалении в мочу попадают клетки крови, которые порой можно разглядеть только в микроскоп (микрогематурия) и которые исчезают в моче после лечения. Если после лечения клетки крови остаются, приходится выяснять истинную причину. Кровь, которую можно видеть невооруженным взглядом в моче, появляется при бактериальном цистите редко, а чаще сопровождает воспаление, обусловленное химио- или лучевой терапией.
Диагностика цистита
При обнаружении у себя признаков, описанных выше, следует немедленно обратиться за медицинской помощью. Часто пациентки даже не знают — какой врач лечит цистит у женщин. И для мужчин, и для женщин таким специалистом является уролог. Он ставит диагноз на основании следующих методов обследования:
- Анализ мочи. При подозрении на инфекцию мочевого пузыря общий анализ мочи помогает обнаружить бактерии и клетки крови (эритроциты, лейкоциты) в моче;
- Бактериальный посев мочи. Чтобы назначить наиболее эффективную антибактериальную терапию, может потребоваться посев бактериальной культуры;
- Цистоскопия. С помощью цистоскопии можно увидеть признаки воспаления мочевого пузыря и взять небольшой кусочек слизистой оболочки (биопсию) для исследования;
- Обычно в цистоскопии нет необходимости, если симптомы цистита возникли впервые;
- УЗИ мочевого пузыря. В некоторых случаях помогает выявить возможные причины воспаления (опухоль, структурные аномалии).
Лечение цистита
Как лечить цистит — зависит от причины воспаления. Лекарство при цистите назначает только врач-уролог. Вместо того, чтобы искать способы, как лечить цистит народными средствами, пациенты обязаны помнить, что воспаления органов мочеполового тракта могут приводить к серьезным и опасным последствиям.
Бактериальный цистит лечится с помощью антибиотиков. Обычно вполне эффективны пероральные формы — таблетки и капсулы. Проявления неосложненной болезни обычно устраняются в течение нескольких дней. Выбор лекарственного средства и длительность лечения зависит от общего состояния и типа бактериальной инфекции, вызвавшей воспаление. Если не лечить, острый цистит может перейти в хронический.
Дебютная инфекция. Симптомы часто купируются в течение 1-2 дней после начала антибактериальной терапии. У пациента появляется соблазн прекратить лечение, но принимать лекарства следует в соответствии с назначениями врача, чтобы полностью устранить инфекцию.
Рецидивирующая инфекция может потребовать консультации уролога/нефролога, чтобы выявить возможные урологические отклонения. К циститу восприимчивы пациентки в менопаузе. Поэтому для лечения цистита у таких женщин, помимо стандартных препаратов, может назначаться вагинальный эстрогенный крем.
Для лечения интерстициального цистита, причины которого остаются неясными, не существует одного метода, эффективного для всех случаев. Лечение, облегчающее течение заболевания, включает следующие формы:
- Лекарственные средства, которые принимаются перорально или вводятся непосредственно в мочевой пузырь.
- Электростимуляция нерва слабыми импульсами для облегчения тазовых болей и, в некоторых случаях, уменьшение частоты мочеиспусканий.
- Манипуляции с мочевым пузырём для облегчения симптомов: расширение газом или водой (пузырная дистенция), хирургическая операция.
Читайте также:


