Как ребенок заболевает хламидийной пневмонией

Симптомы и лечение хламидийной пневмонии

Особенности паразитирования хламидии в организме человека.
Хламидии – внутриклеточные паразиты, не способные существовать вне клетки хозяина. Передаются воздушно капельным путем.
Chlamydia pneumoniae вызывает заболевания верхних дыхательных путей и воспаление легких у детей. Обсуждается вопрос о возможности влияния данного возбудителя на возникновение бронхиальной астмы и аутоиммунных заболеваний.
Симптомы данной атипичной формы.
Клинические симптомы у детей наиболее часто развиваются с явлений острой вирусной инфекции. Хламидийная пневмония относится к атипичным формам, и вначале маскируются под следующие заболевания: фарингит; ринит; ларингит; синусит; бронхит; отит.
На этом фоне появляются симптомы: повышение температуры тела, недомогание, боль в мышцах, слабость, ознобы не характерны. Настораживать должен сухой приступообразный кашель, переходящий в продуктивный с небольшим количеством слизисто-гнойной мокроты. Неяркие симптомы часто затрудняют диагностику пневмонии, что не позволяет начать своевременное лечение.
Инфкция у детей и новорожденных.
Респираторные инфекции при микоплазмозе пневмония.
Хотя Mycoplasma pneumoniae известна в первую очередь как возбудитель атипичной пневмонии, вызванная ею инфекция чаще всего протекает как микоплазменный трахеобронхит. Больные жалуются на боль в горле, головную боль, озноб, насморк, недомогание. Слизистая зева при микоплазменном трахеобронхите гиперемирована; шейные лимфоузлы, как правило, не увеличены. Возможными осложнениями микоплазменного трахеобронхита могут являться - менингит и отит.
Тяжесть вызванных Mycoplasma pneumoniae инфекций колеблется в довольно широких пределах. Тяжелая микоплазменная пневмония может возникать у здоровых до того детей и взрослых любого возраста. Микоплазменная пневмония способна осложниться абсцессом легкого, пневматоцеле, поражением целой доли, дыхательной недостаточностью, плевритом. Небольшой плевральный выпот выявляется при микоплазменной пневмонии у 20% больных.
Иногда Mycoplasma pneumoniae обнаруживается в выпоте и при относительно тяжелом плеврите - микоплазменном плеврите.
Внелегочные осложнения микоплазмоза.
Поражения нервной системы при микоплазмозе.
Описаны менингоэнцефалит, серозный менингит, энцефалит, восходящий паралич и поперечный миелит, вызванные микоплазмозом.При поражении центральной нервной системы (ЦНС) микоплазмозом - выздоровление обычно идет медленно, а в некоторых случаях наблюдаются остаточные дефекты. Возможны смертельные исходы. Попытки доказать проникновение Mycoplasma pneumoniae в ЦНС долгое время терпели неудачу
Кардиальные осложнения при микоплазмозе.
Кардиологические осложнения при микоплазмозе считаются редкими, но истинная их частота неизвестна. Дисфункция миокарда часто обусловлена гемолитической анемией; иногда картина напоминает инфаркт миокарда. При микоплазмозе описаны перикардит, миокардит, гемоперикард, сердечная недостаточность, полная АВ-блокада. Выраженные изменения ЭКГ иногда обнаруживают в отсутствие жалоб. Иногда Mycoplasma pneumoniae бывает единственным микроорганизмом, выделяемым из перикардиального выпота и ткани сердца.
Поражение кожи и слизистых при микоплазмозе.
Поражение кожи и слизистых встречается у 25% больных микоплазмозом. Чаще всего это – пятнисто-папулезная и везикулярная сыпь. У половины больных с сыпью наблюдаются афты и конъюнктивит. Во многих случаях в мазках из зева и содержимом везикул обнаруживают Mycoplasma pneumoniae.
Суставные проявления микоплазмоза.
Иногда при микоплазмозе наблюдается поражение суставов, в том числе артрит. Описан синдром, напоминающий ревматическую атаку.
Другие осложнения микоплазмоза.
Приблизительно у 25% больных вызванные Mycoplasma pneumoniae инфекции сопровождаются тошнотой, рвотой или поносом.
Универсальный номер 8 (8617) 72-96-56
г. Новороссийск, ул. Советов, 10 8 (8617) 64-66-41, 64-21-23 | ул. Московская, 10 8 (8617) 21-11-35 | e-mail: dgpnov@miackuban.ru
При использовании материалов с сайта ссылка на источник обязательна
Не стоит думать, что сезон пневмонии – это осень и зима. Заболеть ей можно и летом. Что надо знать об одной из самых опасных и коварных (потому что нередко – бессимптомных) болезней, Sputnik выяснил вместе со специалистом профилактической медицины Екатериной Степановой.

Пневмония (воспаление легких) – это острый воспалительный процесс, который приводит к накоплению слизи (гноя) в альвеолах (легочных пузырьках), где происходит газообмен.
Пневмония является главнейшей инфекционной причиной смертности детей и людей старшего возраста во всем мире и занимает 8-е место в рейтинге опасных смертельных заболеваний. К сожалению, с каждым годом статистика смертности только повышается.
Давайте разберемся, почему возникает воспаление легких.
Пневмония вызывается целым рядом возбудителей инфекции: бактериями (стафилококк, особенно золотистый, стрептококк, гемофильная палочка), вирусами и грибками. Существуют также атипичные формы пневмонии, вызванные хламидиями, легионеллами (водная среда и неочищенные кондиционеры), микоплазмами (кучность помещений, казармы, общежития).
Очень часто пневмонией заболевают люди, перенесшие респираторно-вирусные заболевания. Также на фоне сниженного иммунитета присоединяется бактериальная инфекция: либо она попадает извне, либо присоединяется собственная патогенная микрофлора, находящаяся в носоглотке человека – она легко опускается в нижние отделы дыхательных путей, вызывая воспаление. Вирусное заболевание является входными воротами для возникновения пневмонии вирусной либо другой этиологии.

Американскими учеными были проведены исследования на предмет носительства патогенной микрофлоры человеком: у 100 здоровых людей был взят материал для посева со слизистой носоглотки. В 40% случаев была высеяна стафилококковая патогенная микрофлора. Эти люди не болели благодаря собственному сильному иммунитету, но являлись носителями.
При нормальном акте дыхания воздух поступает в легкие, и через стенки альвеол, окутанных кровеносными сосудами, происходит газообмен – в кровь поступает кислород и выводится углекислый газ.
При воспалении конечные станции газообмена, альвеолы, заполняются экссудатом (слизью, серозной жидкостью, гноем) и выключаются из активного газообмена, начинает формироваться гипоксия – кислородное голодание, состояние, представляющее угрозу для жизни.
Но пневмонией можно заболеть и находясь на лечении в больнице, существует так называемая больничная форма пневмонии. Последняя – более опасная. Она протекает, как правило, тяжело – бактерии, живущие в больничных стенах, имеют высокую устойчивость к антибиотикам. Больничные бактерии встречались с ними не раз и выработали резистентность. Поэтому при лечении назначаются не меньше двух антибиотиков одновременно.

Очень часто пневмония протекает более тяжело у людей, имеющих в анамнезе несколько хронических заболеваний. Это, как правило, люди пожилого возраста.
Симптомы при пневмонии зависят от возбудителя, но иногда могут быть и смазанными, например: субфебрильная температура, слабость и активное потоотделение в течение 10 дней, но обычно бывает яркая картина.
Симптомы вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более разнообразными, чем у бактериальной:
- кашель с густой или плохо отделяемой мокротой. Иногда, чаще у детей, бывает короткий першащий кашель;
- боль в груди или кашель, которые усиливаются во время вдоха;
- одышка в спокойном состоянии (организм пытается восполнить нехватку кислорода);
- высокая температура, практически не сбиваемая;
- цианоз (синюшность губ и ногтей), общая бледность;
- слабость и активное потоотделение.
Недолеченная или затяжная пневмония опасна своими осложнениями: острой сердечной недостаточностью, менингитом, эндокардитом, миокардитом, острой дыхательной недостаточностью.
При данном заболевании очень важно правильно определить возбудитель, собрать полный анамнез, учитывая физиологию жизни человека, и поставить диагноз.
Забор мокроты или бронхиальных вод на посев могут служить лишь подтверждением правильности поставленного диагноза, так как для их исполнения необходимо время, а при данном заболевании время терять нельзя.

Пневмония – диагноз рентгенологический. Обычная флюорография не всегда может выявить начинающуюся пневмонию. Более детальное обследование позволяет сделать рентгенография или компьютерная томография легких.
Пневмонию не лечат самостоятельно – это действительно опасно для жизни. Лечение подбирает только врач! Эффективность лечения (снижение температуры, улучшение общего состояния), если назначены антибиотики, оценивается в течении 24-48 часов. Если улучшения не наступает, врач меняет антибиотик.
Помимо антибактериального лечения, назначается комплекс мер, направленный на улучшение качества жизни больного.
Важно, чтобы помещение хорошо проветривалось, воздух в нем должен быть увлажненным. Если нет увлажнителя – повесьте в комнате мокрое махровое полотенце.
Дыхательные пути очень любят ненасыщенные жиры – принимайте омега-3, можно рассасывать масло какао, использовать барсучий жир – все это активно способствует облегчению дыхания, этим не стоит пренебрегать.
Пейте побольше травяных чаев, которые способствуют разжижению и отхаркиванию мокроты: солодка, мать-и-мачеха, зверобой, кора муравьиного дерева.
Когда температура ушла с высоких цифр, очень хорошо помогают щелочные ингаляции и, конечно, обильное питье, желательно простая вода либо морсы.

Через 3-4 недели после выздоровления желательно сделать контрольные рентгенологические снимки, чтобы исключить опухоль или другие воспалительные очаги после перенесенного заболевания, особенно если человек курит.
После пневмонии очень важна профилактика, направленная на укрепление иммунитета. Необходимо поддерживать здоровье лимфатической системы. Лимфа не любит застой, поэтому надо больше двигаться. Достаточно 8 тысяч шагов в день, чтобы мышцы голени – основной насос для прокачки лимфы, выполнили свою работу.
Старайтесь практиковать диафрагмальное дыхание – оно позволяет освободить грудные и поддиафрагмальные лимфоузлы – они не должны поджимать легкие за счет переполненности, потому что в эти узлы стекаются продукты воспаления, это мешает акту дыхания и может формировать застой в легких, снижая местный иммунитет легочной ткани.
Так как в лимфоузлах происходит обеззараживание токсинов и микробов, лимфоузлы всегда должны быть относительно пустые. Надувайте воздушные шарики – это разрабатывает легкие и увеличивает их объем.

Следите за здоровьем селезенки, она активно участвует в нейтрализации бактерий, в том числе семейства кокков, и за поджелудочной железой – по разным причинам увеличиваясь в объемах, она может также поджимать легкие снизу.
Пища, богатая цинком, серой и витамином С, поможет вам всегда поддержать иммунитет, также важно беречь микробиом кишечника и организма в целом.
Последние микробиологические исследования озадачили врачей: помимо механических барьеров, на пути продвижения инфекций к легким существует еще и микробиологический барьер.

Пневмония нередко рассматривается как дисбактериоз. В легких есть такой же микробиом, как и в кишечнике, который решает, что проникнет внутрь организма, а что – нет. В альвеолах тоже живут микроорганизмы, которые могут или не могут в силу своего здоровья вступать в борьбу с патогенами. Поэтому качественное, полноценное и своевременное питание может увести человека от смертельных заболеваний в том числе.
Не пренебрегайте правильным сном, с 23:00 до 03:00 вырабатываются гормоны, необходимые иммунитету. Откажитесь от вредной привычки курить, за сиюминутное удовольствие можно расплатиться жизнью.
Помните, что человек сам себе и лучший друг, и главный враг! Любите себя, дружите с собой, помогайте себе и будьте здоровыми и счастливыми!
МИНСК, 14 апр – Sputnik. Британский премьер Борис Джонсон пока не будет приступать к работе, поскольку это ему не рекомендуют врачи, сообщил во вторник официальный представитель его канцелярии.

"Премьер-министр Джонсон продолжает восстанавливаться в Чекерс (загородная резиденция премьера – Sputnik). Его медицинская команда советует не возвращаться немедленно к работе", – заявил он.
Во вторник стало известно, что премьер уже прогуливается по территории резиденции со своей невестой Кэрри Саймондс. Премьер также следит за ситуацией в стране – о планах правительства его информирует глава МИД Доминик Рааб, временно заменяющий Джонсона.
Джонсон сообщил, что заражен коронавирусом, 27 марта. С тех пор он находился в самоизоляции, но не переставал работать. 3 апреля он выступил с видеообращением, в котором сообщил, что у него высокая температура.
Спустя два дня канцелярия Джонсона объявила, что премьер находится в больнице, где сдает анализы, подчеркивалось, что речь не идет об экстренной госпитализации. На следующий день офис премьера сообщил, что состояние Джонсона ухудшилось, и он находится в реанимации. Позже стало известно, что состояние премьера стабильно, искусственная вентиляция легких ему не понадобилась, необходимо лишь стандартное кислородное лечение. В минувший четверг Джонсона перевели в обычную палату, а уже в воскресенье выписали.
МИНСК, 14 апр – Sputnik. Комплексный план и меры поддержки туристический и спортивной отраслей рассматривается на уровне правительства, сообщили во вторник в эфире телеканала "Беларусь-1".
На прошлой неделе белорусские власти сумели вернуть на родину всех организованных туристов, которые отправлялись в другие страны через турфирмы и застряли там из-за закрытия границ.
Таких насчитали более шести тысяч, а по тем белорусам, которые уехали за рубеж самостоятельно, а это около тысячи, решение примут в ближайшее время. Сейчас одной из первостепенных задач является поддержка тех, кто работает на внутреннем рынке.
"Мы сейчас изучаем опыт других стран: России, Франции, Германии, Испании, Италии. Потому что это страны, которые были больше подвержены коронавирусу, и они на государственном уровне принимают решения", – сказал министр спорта и туризма Сергей Ковальчук.
По его словам, в настоящее время белорусские власти принимают решение, какой пакет мер поддержки нужно предлагать. В министерстве понимают, что нужны налоговые, кредитные, арендные и другие льготы.
"Поэтому мы сейчас на этапе проработки данного вопроса. В ближайшее время все эти решения, я думаю, будут приняты", – заверил министр спорта и туризма.
При этом, несмотря на перенос проведения Олимпиады, никто из белорусских спортсменов не завершил свою карьеру: они готовятся в полном составе бороться за медали в Токио в 2021 году.
Как сообщил Ковальчук, при отсутствии возможности подтвердить зарплаты и стипендии результатами на международных соревнованиях выплаты спортсменам и тренерам планируется сохранить на прежнем уровне.
, MD, University of Rochester School of Medicine and Dentistry
Last full review/revision July 2018 by Brenda L. Tesini, MD
(См. также Обзор пневмонии [Overview of Pneumonia] у взрослых и Обзор неонатальных инфекций [Overview of Neonatal Infections]).
Пневмония является наиболее распространенной инвазивной бактериальной инфекцией после первичного сепсиса. Рано развивающаяся пневмония является частью генерализованного сепсиса, и первые проявления возникают при рождении или в течение нескольких часов после ( Неонатальный сепсис). При позднем начале пневмония обычно развивается в возрасте старше 7 дней, наиболее часто в отделениях интенсивной терапии новорожденных среди детей, которым требуется длительная интубация трахеи из-за заболевания легких (называется ИВЛ-ассоциированная пневмония).
Этиология
Контакт с возбудителями происходит трансплацентарно или как следствие внутрибольничной инфекции. Эти организмы включают грамположительные кокки (например, стрептококки группы А и В, метициллин-чувствительные и метициллин-резистентные штаммы Staphylococcus aureus) и грамотрицательные бациллы (например, Escherichia coli, Klebsiella, Proteus). У детей, получивших антибиотики широкого спектра действия, могут быть обнаружены многие другие возбудители, в том числе Pseudomonas, Citrobacter, Bacillus, и Serratia. Некоторые случаи пневмонии вызваны вирусной и грибковой инфекцией.
Клинические проявления
При позднем начале внутрибольничная пневмония проявляется необъяснимым ухудшением дыхательного статуса пациента и повышением количества и изменением качества выделений из дыхательных путей (например, густые и коричневые). У младенцев может развиться острое заболевание с нестабильной температурой и нейтропенией.
Диагностика
Рентгенография грудной клетки
Обследование включает рентгенографию грудной клетки, пульсоксиметрию, культуральное исследование крови и окрашивание по Граму и культуральное исследование аспирата из трахеи.
Новые стойкие инфильтраты должны визуализироваться при рентгенографии грудной клетки, однако их бывает трудно распознать, если ребенок имеет тяжелую бронхолегочную дисплазию.
Если окрашивание по Граму демонстрирует значительное количество полиморфноядерных лейкоцитов и единственного возбудителя, который соответствует тому, что растет из культуры аспирата из трахеи, то повышается вероятность, что этот возбудитель является причиной пневмонии. Поскольку бактериальная пневмония у новорожденных может диссеминировать, нужно провести полную оценку на наличие сепсиса, включая ЛП. Тем не менее, посевы крови являются положительными только в 2–5% случаев внутрибольничой пневмонии.
Лечение
Обычно применяют ванкомицин и бета-лактамные антибиотики широкого спектра
Антимикробная терапия пневмонии с ранним началом такая же, как и при неонатальном сепсисе. В большинстве случаев внутрибольничной пневмонии начальной терапией выбора являются ванкомицин (см. Таблица дозирования ванкомицина для новорожденных [Table Vancomycin Dosage for Neonates]) и широкого спектра действия бета-лактамы, такие как меропенем, пиперациллин/тазобактам, или цефепим ( Рекомендованные дозировки некоторых парентеральных антибиотиков для новорожденных). Этот режим эффективен в лечение сепсиса, а также пневмонии, вызванной типичными внутрибольничными возбудителями, включая P. aeruginosa. При эмпирическом выборе антимикробных средств всегда необходимо учитывать эндемичные виды инфекции и бактериальную резистентность. Более специфичные антибиотики назначают после получения результатов антибиотикочувствительности. Общее лечение такое же, как и при неонатальном сепсисе.
Хламидийная пневмония
Воздействие хламидий во время родов может привести к развитию хламидийной пневмонии через 2–18 нед. У младенцев развивается тахипноэ, но обычно не до критической стадии, в анамнезе могут быть конъюнктивиты, вызванные этим возбудителем. Может присутствовать эозинофилия, а при рентгенографии выявляются двусторонние интерстициальные инфильтраты с гиперинфляцией.
Эритромицин или азитромицин
Пневмония обычно лечится приемом эритромицина 12,5 мг/кг перорально каждые 6 часов в течение 14 дней или азитромицином 20 мг/кг перорально в/в один раз в день в течение 3 дней. Иногда, однако, может быть необходим второй курс ( Рекомендованные дозировки некокторых пероральных антибиотиков для новорожденных *). Вследствие того, что эритромицины у новорожденных могут вызватьгипертрофический пилорический стеноз (ГПС), всех новорожденных, получавших эритромицин или азитромицин, необходимо проверить на наличие симптомов и признаков ГПС, а также их родители должны быть проконсультированы относительно потенциальных рисков.
Диагноз пневмонии, вызванной Chlamydia trachomatis, должен натолкнуть на обследование матери и ее партнера, потому что нелеченная материнская хламидийная инфекция может иметь такие осложнения, как воспаление тазовых органов и бесплодие.
Что такое пневмония? Это то же самое, что бронхит и ОРВИ, или нет?
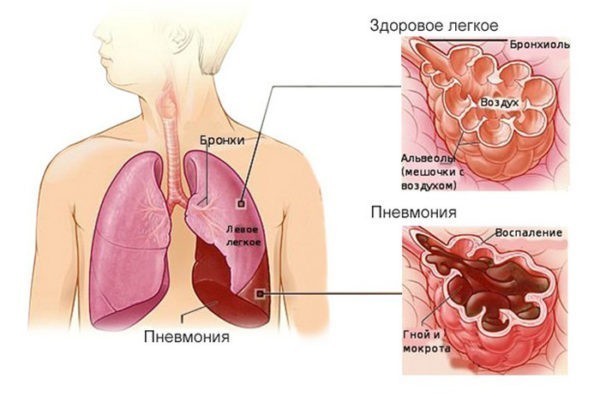
Пневмония – это острое инфекционное воспаление нижних дыхательных путей, которое характеризуется инфильтрацией легких (точнее — нижних дыхательных путей) воспалительной жидкостью и признаками воспаления. Что это значит? Прежде всего, это значит, что развитие пневмонии связано с наличием в дыхательных путях инфекционных агентов – бактерий, иногда вирусов или грибков, простейших.
Что такое нижние дыхательные пути? Это альвеолы (микроскопические мешочки, в которых происходит газообмен) и мелкие бронхи. Обязательным критерием пневмонии будет поражение альвеол, если у больного поражены только бронхи, то тогда это не пневмония, а бронхит или бронхиолит. Однако, наличие бронхита, трахеита или ларингита (воспаление бронхов, трахеи или гортани) не исключает поражение альвеол и соответственно наличие пневмонии.
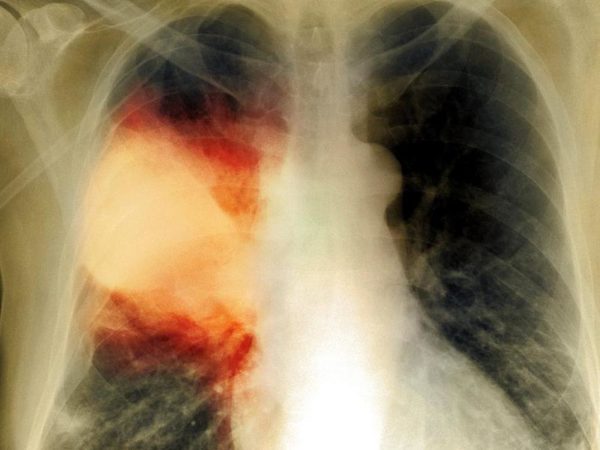
Инфильтрация — это наличие воспалительной жидкости, которая состоит из продуктов крови, белков, клеток организма и бактерий, в просвете альвеол. Данная инфильтрация хорошо видна при проведении рентгенологического исследования и слышна врачу в виде специфических хрипов при выслушивании легких. Также пневмония сопровождается признаками воспаления, в том числе интоксикацией и повышением температуры, кашлем с возможным отхождением мокроты и другими симптомами.
Таким образом, пневмония — это не бронхит, и не ОРВИ, а самостоятельное инфекционное заболевание, у которого есть четкое определение и критерии для постановки диагноза.

Можно ли заразиться пневмонией, если вокруг все кашляют и чихают? Что надо делать, если в семье кто-нибудь болеет пневмонией?
Несмотря на инфекционный характер заболевания, заразиться пневмонией очень сложно, требуется не только попадание микроорганизма в дыхательные пути, но и наличие факторов риска, таких как возраст и сопутствующие заболевания. Однако, в осенне-весенний период, когда распространены вирусные заболевания, существует более высокий риск заболеть пневмонией как осложнением ОРВИ или как одним из вариантов течения вирусной инфекции. Существуют эпидемиологические формы пневмонии, которые часто встречаются в организованных коллективах – это микоплазменная и хламидийная пневмония, кроме того, существует форма легионеллезной пневмонии, которая может распространяться через системы вентиляции и кондиционирования воздуха.
Когда в семье кто-то заболел, прежде всего следует создать так называемый лечебно-охранительный режим: у пациента должна быть своя кровать, своя посуда, которую следует обрабатывать с обычным моющим средством в горячей воде, по рекомендации врача, может потребоваться обработка специальным дезинфицирующими средствами.
Если у больного отходит мокрота, лучше всего собирать ее в специальную емкость (можно купить в аптеке баночку для анализов), которую потом надо будет выбросить или продезинфицировать. Каждый день в комнате пациента надо проводить легкую влажную уборку, особенно внимательно следует протирать вертикальные поверхности, на которых скапливается пыль.
Раз в неделю и после окончания болезни комнату следует хорошенько убрать с использованием качественных средств для уборки, все белье (постельное и нательное) после болезни обязательно надо простирать с высокой температурой (60 или 90 градусов). Каждый день, даже зимой, комнату нужно проветривать, не менее 1 часа в сутки. Все, кто входят и покидают комнату пациента, должны мыть руки с мылом или специальным дезсредствами. Если есть подозрение на заразный характер инфекции (вирусная инфекция, подозрение на туберкулез), пациент должен носить хлопчатобумажную маску, которую должен менять каждый день.

Какие факторы риска пневмонии есть? Что надо делать, чтобы не заболеть пневмонией?
Описаны следующие факторы риска пневмонии: младший и пожилой возраст, курение и алкоголизм, обездвиживание и прикованность к постели, нарушение иммунитета, нарушение глотательного или кашлевого рефлексов, наличие хронических заболеваний внутренних органов, в том числе легких, плохие социальные условия жизни, голодание, гиповитаминоз, депрессия. Соответственно, чтобы не заболеть, прежде всего, следует отказаться от вредных привычек, следить за диетой, избегать стрессов, переохлаждений, физических и эмоциональных перегрузок. Если есть сопутствующие заболевания, следует принимать все назначенные врачом препараты и ни в коем случаем не заниматься самолечением. Всем пациентам с наличием нескольких перечисленных факторов риска требуется проведение вакцинации от пневмонии.
Какие микроорганизмы обычно вызывают пневмонию?
Самый частый возбудитель пневмонии – это стрептококк. С ним связана классическая тяжелая пневмония, с высокой температурой и сильной слабостью. Стрептококк встречается и у молодых и у пожилых пациентов, у курящих и некурящих людей. Практически так же часто встречается микоплазменная пневмония. Особенно часто она встречается у детей школьного и дошкольного возраста, молодых людей, которые учатся в институте или уже работают. Особенностей этой пневмонии является неявные симптомы и распространение среди людей, посещающих одно учреждение.
Реже пневмония связана с хламидийной инфекцией. У курильщиков часто встречается пневмония, вызванная гемофильной палочкой или бактерией вида моракселла. Стафиликокк часто встречается у наркоманов или при наличии очагов гнойной инфекции (например, пролежни). У лиц, употребляющих алкоголь, а также среди больных диабетом может встречаться клебсиелла.
У пациентов с тяжелой хронической обструктивной болезнью легких, а также с бронхоэктазами может встречаться инфекция синегнойной палочкой. У лежачих больных, за которыми требуетcя постоянный уход, у которых стоит мочевой катетер, может встречаться инфекция кишечной палочкой или энтеробактерией. При иммунодефиците, в частности при СПИДе, повышается риск пневмоцистной пневмонии, грибковой пневмонии и туберкулеза. Знание особенностей формирования пневмонии позволяет врачу быстрее поставить правильный диагноз и вовремя начать лечение.
Что такое госпитальная пневмония, это другая болезнь или нет?
Госпитальная пневмония – это вариант пневмонии, которая развивается после 48 часов нахождения в стационаре. Это особый вид пневмонии, который характеризуется наличием так называемой внутрибольничной микрофлоры, которая отличается от классической микрофлоры, в том числе наличием резистентности к некоторым, а иногда и ко всем антибиотикам. Наличие такой пневмонии предполагает альтернативную терапию антибиотиками резерва, и, к сожалению, более высоким риском летального исхода.
Как понять, что у меня пневмония, каковы ее симптомы?
Прежде всего, диагноз пневмонии устанавливается по результатам обследования, которое назначает и проводит лечащий врач. Подозрение на пневмонию должно возникнуть у пациента с длительным повышением температуры, кашлем с отхождением кровавой или ржавой мокротой, болью в грудной клетке, сильной слабостью и одышкой. Единственным видом обследования, после проведения которого можно говорить об определенном диагнозе пневмония – это рентгенография или КТ легких.
Можно ли заболеть пневмонией, если не лечить ОРВИ?
Хороший вопрос, на которой нет однозначного ответа. Прежде всего, следует сказать, что ОРВИ не поддается терапии, так как не существует препаратов, способных ускорить выздоровление от ОРВИ, за исключением гриппа и использования препаратов таких как Озельтамивир и Занамивир. Скорее всего, если при гриппе, в первые 24 часа от появления симптомов, принимать вышеуказанные препараты, то это может снизить риск развития пневмонии, как осложнения гриппа. Такие исследования проводились, однако результаты критикуются организацией FDA (Food and Drug Administration) за возможную манипуляцию данными. В целом, поскольку лечения ОРВИ не существует, то и не существует медикаментозного способа профилактики пневмонии с помощью лечения ОРВИ. Очевидно, что при вирусной респираторной инфекции следует избегать переохлаждений, чрезмерных перегрузок в разгар заболевания.
Когда надо обратиться к врачу?
Обратиться к врачу следует, если кашель или температура держатся уже больше 1 недели или присутствует что-либо из ниже перечисленного: кровохарканье, ржавая или кровавая мокрота, боль в грудной клетке, усиливающаяся при дыхании, сильная слабость, одышка, цианоз, повторное ухудшение после начавшегося выздоровления от ОРВИ. Личная обеспокоенность необычным течением заболевания, появлением странных симптомов тоже может быть поводом для обращения к врачу, пусть лучше он скажет, что все в порядке и нет повода для беспокойств, чем пропустить пневмонию.
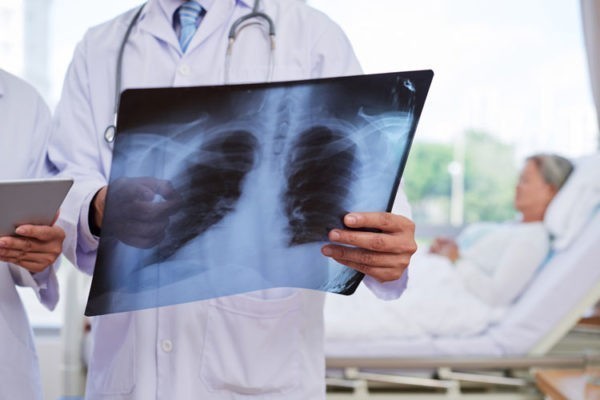
Какие анализы и исследования будет делать врач?
При подозрении на пневмонию, скорее всего, врач назначит проведение рентгенологического исследования легких, клинический анализ крови, возможно врач попросит вас сдать мокроту на анализ, и назначит биохимические исследования, в том числе на показатели воспаления – С-реактивный белок или прокальцитонин. В сложных случаях, может потребоваться проведение компьютерной томографии легких, и бронхоскопии.
Если я болею пневмонией уже больше месяца, такое бывает? Сохраняется кашель, одышка, плохие анализы и изменения на рентгенограмме.
Чаще всего клинические и рентгенологические проявления заболевания исчезают через месяц от начала терапии. Пневмония, при которой не наступает положительной динамики за 2 недели, называется не разрешающейся. Однако клинические проявления и рентгенологическое уплотнение могут сохраняться в течение месяца. Если после месяца болезни сохраняется клиническая или рентгенологическая картина заболевания, как минимум следует посетить пульмонолога, так как, может быть, потребуется альтернативная терапия заболевания или исключения других легочных заболеваний, которые могут протекать под маской пневмонии.

Как долго протекает пневмония, сколько занимает лечение, сколько реабилитация?
Клинические проявления пневмонии и изменения на рентгенограмме могут сохраняться в течение месяца. При неосложненном течении, на фоне терапии антибиотиками, улучшение самочувствия будет уже в первый день. Обычно, лечение назначается на 7-10 дней, иногда, антибиотики приходится принимать 3-4 недели. Через 1 неделю к пациенту вернутся силы и хорошее самочувствие. Однако, полное выздоровление наступает через месяц от начала болезни, до этого времени, пациент может ощущать слабость, покашливание, периодически может подниматься температура. Если в течение первого месяца пневмонии сделать рентген легких, то, скорее всего, будут выявлены изменения, которые могут трактоваться как пневмония. Однако, это не всегда значит, что лечение не помогает или пневмония не проходит, изменения на рентгенограмме могут сохраняться в течение месяца от начала терапии.
Слышал про прививки от пневмонии, как они работают, насколько они эффективны и безопасны?
Действительно, существует вакцина от пневмонии. Она представлена многими серотипами стрептококка. Использование такой вакцины дает защиту от стрептококковой пневмонии – самого частого варианта пневмонии. Использование данной вакцины особенно актуально у пожилых и самых юных пациентов, у которых наблюдается самый высокий риск неблагоприятных осложнений. Кроме того, такая вакцина показана всем пациентам с хронической легочной патологией (например, с астмой или ХОБЛ) для снижения риска тяжелых обострений. Использование такой вакцины безопасно, и сейчас пневмококковая вакцина включена в Российский и международный календарь вакцинации.
Может быть, надо пропить курс антибиотиков для профилактики пневмонии?
Скорее всего, на этот вопрос стоит ответить отрицательно – использование антибиотиков без показаний лишь увеличит риск появления резистентных штаммов микроорганизмов, но не снизит риск пневмонии. Однако в некоторых случаях пульмонолог может выписать длительный курс антибиотиков пациенту вне обострения. Показания к этому курсу очень узкие и специфические, и на них не стоит сейчас останавливаться, так как большинству здоровых людей такой режим приема препаратов не подойдет.
Читайте также:


