Хламидийный уретрит у женщин при беременности
Многие будущие мамы недоумевают, когда им назначают анализы на инфекции, передающиеся половым путем, среди которых значится и хламидиоз: зачем их сдавать, если ничего не беспокоит?
Однако, несмотря на отсутствие проявлений, хламидиоз может отрицательно повлиять на течение беременности, здоровье малыша и роды.

Хламидиоз – это инфекционное заболевание, вызываемое хламидиями. Это совсем обычные микроорганизмы, живущие внутри клеток. Долгое время из-за очень маленького размера их считали вирусами, затем нашли сходство с бактериями, а в настоящее время и вовсе отнесли к одноклеточным паразитам. Хламидии внедряются в клетки орга- низма человека и разрушают их. Попав однажды в организм, они способны жить в нем долгие годы, зачастую не вызывая никаких проявлений, но, тем не менее, подрывая изнутри работу легких, кишечника, суставов, мозга, глаз и других органов.
Они вызывают воспалительные реакции, ведущие к спаечным процессам и истощению иммунной системы. Примерно в половине случаев хламидиоз про- текает бессимптомно, но довольно часто он дает о себе знать болями внизу живота и воспалением канала шейки матки.
Нередко при хламидиозе ак- тивизируются другие болезнетворные микроорга- низмы: золотистый стафилококк, энтеробактерии, грибковая флора, что вызывает различные, часто гноевидные выделения из половых органов.
• полимеразная цепная реакция (ПЦР) является наиболее чув- ствительным методом диагностики заболевания – взятый на анализ материал сканируется на наличие ДНК хламидии. При этом возможно исследование целого семейства хламидий, а не одного вида. Поэтому перед анализом важно узнать, покажет ли исследование тех хламидий, которые вызывают орнитоз и другие болезни, передающиеся от птиц и животных;
• иммуноферментный метод (определение антител в крови);
• иммунофлюоресцентный метод (исследование соскоба под флуо- ресцентным микроскопом с обнаружением антигена хламидий);
• посев на культуре клеток (взятый материал размещают в особой среде и через несколько дней смотрят, есть ли хламидии) и не- которые другие методы.
На этот счет у специалистов единого мнения нет. Одни считают, что последствия этой инфекции ми- нимальны за счет работы фетоплацентарного ба- рьера, защищающего малыша от болезнетворных агентов, другие – что возможны очень серьезные нарушения. Например, развитие плацентарной не- достаточности, когда плацента не справляется со своей работой и плод не получает достаточного количества кислорода и питательных веществ. Помимо этого, хламидиоз может привести к преждевременному излитию околоплодных вод и слабости родовой деятельности.
Во время беременности обследование на хламидиоз не является обязательным, но будущим ма- мам с воспалительными заболеваниями половых органов, особенно в сочетании с проблемами в мочеполовой системе, его рекомендуется прой- ти. Также необходимо оно женщинам с невына- шиванием (предшествующими выкидышами), у которых были внематочные беременности и пре- ждевременные роды.
Если у будущей мамы найден хламидиоз, то требует- ся обязательное его лечение. Хронический хламиди- оз (в крови обнаружены антитела типа G) лечат в 20 и 30 недель беременности. Если же процесс острый (в крови обнаружены антитела типа М), лечение на- значают после 12 недель беременности.
Для борьбы с хламидиями используют антибиотики, разре- шенные для беременных женщин. Также врач может назначить препараты для поддержания иммунитета.
Мало кто знает, что хламидиоз передается не только половым путем. Существует множество видов хламидий, поражающих практически всех животных, птиц, рыб, амфибий, рептилий, мол- люсков и даже насекомых, и многие из этих воз- будителей передаются человеку, вызывая пнев- монии, бронхиты, болезни желудочно-кишечного тракта, глаз, рождение ослабленных деток и даже прерывание беременности. И неважно, под ка- ким названием скрывается хламидиоз: псит- такоз, орнитоз, попугайная болезнь или что-то иное.
Птицы, в част- ности, городские голуби, разносят заболевание буквально по всему свету. В организм человека инфекция проникает через дыхательные пути или рот. Очень часто хламидии ютятся на частичках пыли, с которыми и путешествуют по миру, ища но- вых хозяев.
Очень быстро хламидии проникают в кровь, вызывая симптомы общей интоксикации и поражение различных органов – легких, печени, селезенки, нервной системы и матки. При воз- никновении заболевания у беременной женщи- ны внутриутробного заражения малыша не про- исходит и пороков развития у него не возникает.
Однако болезнь может осложнить течение бере- менности. Тяжелые формы орнитоза, особенно в первые месяцы беременности, могут привести к ее самопроизвольному прерыванию. Кроме того, влияние на плод могут оказать антибиотики, на- значаемые для лечения, которое, кстати, прово- дят в инфекционном отделении стационара. Так что если в вашей семье есть домашний пи- томец, его диагностика на хламидиоз является важной частью спокойного протекания беремен- ности.
Для диагностики хламидиоза у животных применяются те же методы, что и для человека. А основой профилактики будет ограничение кон- тактов с домашними животными и соблюдение правил личной гигиены после общения с ними. Также надо следить, чтобы ваши питомцы не кон- тактировали с дикими и бродячими особями, не позволяйте им ловить птиц и лягушек.
Все права защищены и охраняются законом. Товарный знак №395740 от 2008 г. ООО "ШАНС БИО"

Урогенитальная хламидийная инфекция – одна из наиболее распространенных форм инфекций, передаваемых половым путем, которая вызывается первичным патогеном человека – Chlamydia trachomatis. Заболевание привлекает внимание не только дерматовенерологов, но и акушеров-гинекологов. Объясняется это тем, что хламидии относятся к одной из самых частых причин уретритов и эндоцервицитов у женщин, восходящих воспалительных процессов мочеполовых органов, перигепатитов, поражения прямой кишки и других патологических состояний.
По данным литературы, частота обнаружения C. trachomatis среди женщин репродуктивного возраста в среднем составляет 2-11% [1; 2]. В Европе на сегодняшний день она является самой частой бактериальной инфекцией, передающейся половым путем [3]. По данным ВОЗ, частота обнаружения C. trachomatis у беременных колеблется в пределах от 2% до 37%, в среднем составляя 7%, и достигает 70% у пациенток с хроническими воспалительными заболеваниями органов малого таза [1; 2; 4].
Последние исследования, включающие скрининг экстрагенитальных участков беременных, являются новой практикой во многих странах [4; 5]. Подобная практика, подчеркивая распространенность хламидийной инфекции в ротоглотке и прямой кишке женщин, позволяет судить о гораздо большем количестве беременных, зараженных данной инфекцией. При этом у беременных женщин, которые занимаются оральным и анальным сексом, ротоглотка и прямая кишка служат скрытыми резервуарами для передачи инфекции [5].
Данные о влиянии Chlamydia trachomatis на течение и исход беременности противоречивы. Результаты некоторых рандомизированных контролируемых исследований (РКИ) указывают на то, что наличие урогенитальной хламидийной инфекции половых путей у матери может приводить к повышению частоты случаев невынашивания беременности, мертворождений, неонатальной пневмонии, преждевременных родов, преждевременного разрыва плодных оболочек, к развитию эндометрита и сальпингита в послеродовом периоде, а также к рождению детей с низкой массой тела [1; 2]. В других исследованиях связь хламидийной инфекции с неблагоприятными исходами беременности не была доказана [3].
Учитывая высокую частоту инфицирования C. trachomatis у беременных и значение данного патогена в развитии возможных осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в период беременности в настоящее время не вызывает сомнений.
Лечение беременных, больных урогенитальной хламидийной инфекцией, осуществляется акушерами-гинекологами (или дерматовенерологами при участии акушеров-гинекологов) на любом сроке беременности антибактериальными препаратами с учетом их влияния на плод. Однако вопросы, связанные со сложным выбором препаратов в терапии данного контингента больных, продолжают привлекать внимание научных исследователей, оставаясь важной медико-социальной проблемой [6; 7].
Европейское агентство по оценке лекарственных средств (англ. European Medicines Agency (EMEA)) в настоящее время наметило конкретные требования к критериям отбора лекарственных средств, для которых необходим активный эпидемиологический надзор во время беременности, руководство по мониторингу случайного или предполагаемого воздействия лекарственных препаратов во время беременности и конкретные требования к отчетности и представлению данных о неблагоприятных исходах их воздействия во время беременности [8].
В России подобных требований нет, напротив, различные стандарты лечения и клинические рекомендации порой противоречат не только зарубежным руководствам, но и друг другу. Так, например, в последних отечественных клинических рекомендациях дерматовенерологов (2015) есть ряд нарушений в разделе лечения хламидийной инфекции, которые не соответствуют мировым стандартам [9].
В связи с вышеизложенным считаем важным выяснить, какой из препаратов по факту сегодня чаще всего назначают в лечении хламидийной инфекции беременных практикующие акушеры-гинекологи, каких рекомендаций придерживаются и оправдан ли их выбор.
Проанализировать обоснованность выбора акушерами-гинекологами отдельных антибактериальных препаратов в терапии урогенитальной хламидийной инфекции у беременных женщин.
Материалы и методы исследования
Нами был проведен ретроспективный анализ 210 историй болезней (родов) беременных женщин с сопутствующим диагнозом: урогенитальная хламидийная инфекция. Все женщины в течение последних трёх лет находились на стационарном лечении в отделениях патологии беременности краевого клинического перинатального центра и различных других государственных медицинских учреждений г. Ставрополя.
Большинство женщин относилось к возрастной группе от 22 до 35 лет.
Во всех случаях (согласно медицинской документации) диагноз хламидийной инфекции был установлен женщинам на основании лабораторной диагностики. При этиологическом обследовании использовались ПЦР, ПЦР Real Time. Проводились и культуральные исследования для определения Tr. vaginalis и N. gonorrhoeae.
Контрольная ПЦР-диагностика проводилась спустя месяц после окончания терапии.
Статистическую обработку результатов проводили на персональном компьютере с помощью пакета прикладных программ StatSoft Statistica v10 Russian Portable 10.0.1011.0x86.
Результаты и обсуждение
Согласно проведённому анализу медицинской документации у 83 беременных (39,5%) отмечалось отсутствие субъективных симптомов заболевания, в то время как в остальных 127 случаях (60,5%) пациентки предъявляли жалобы на выделения из влагалища, зуд, жжение и дискомфорт в области наружных половых органов.
Из 127 женщин с жалобами на выделения хламидийный цервицит был описан у 103 (81,1%), при этом его клиническая картина чаще была представлена в виде незначительных выделений слизистого характера из канала шейки матки, иногда слизисто-гнойных, сопровождаемых умеренными выделениями из влагалища. Шейка матки у всех была гиперемирована, отечна. У 78 (61,4%) беременных цервицит сочетался с уретритом, поражением парауретральных желез или дизурией. У части женщин наблюдалось обострение процесса: повышалась температура тела до 38-39 °С, наступал озноб.
Во всех случаях терапия, направленная на лечение урогенитальной хламидийной инфекции, была проведена женщинам на сроках беременности больше 12 недель. Международные наименования оригинальных антибактериальных препаратов в зависимости от частоты их назначаемости акушерами-гинекологами отражены на рисунке 1.
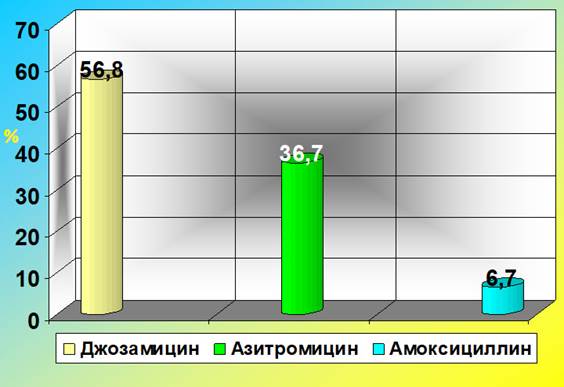
Рис. 1. Выбор акушерами-гинекологами препаратов для лечения хламидийной инфекции у беременных (2015-2017 гг.)
Как видно из рисунка, в 119 из 210 случаев (56,8%) терапия урогенитальной хламидийной инфекции у беременных проводилась джозамицином. Его назначали в дозировке 500 мг 3 раза в день в течение 10 дней. В 77 случаях (36,7%) препаратом выбора стал азитромицин в дозировке 1 г на однократный приём. В остальных 14 случаях (6,7%) терапия проводилась амоксициллином в дозировке 500 мг 3 раза в день 10 дней (при непереносимости макролидов).
Таким образом, по факту назначения беременным, больным урогенитальной хламидийной инфекцией, в отделениях патологии беременности на первое место вышел джозамицин. Однако оправдан ли такой выбор врачей и есть ли доказательная база данного препарата в лечении беременных с данной патологией? Мы считаем, что нет.
При назначении препарата важно учитывать силу рекомендаций (A-D) (рис. 2). Кроме того, следует помнить, что в лечении беременных рейтинг препаратов должен снижаться на одну ступень.
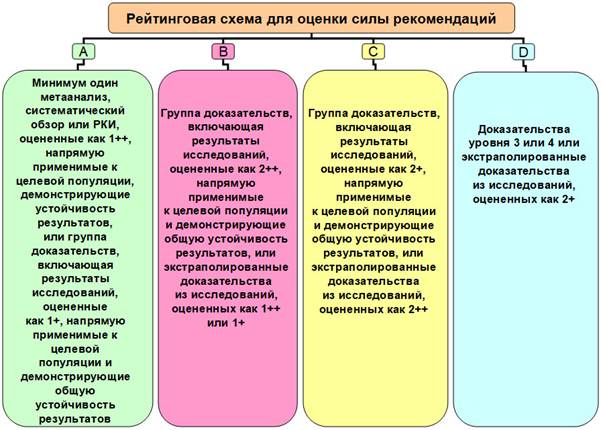
Рис. 2. Рейтинговая схема для оценки силы рекомендаций (A-D)
Согласно Европейским рекомендациям по диагностике и лечению инфекций, вызываемых Chlamydia trachomatis (2013), однократное назначение азитромицина и семидневный курс доксициклина обладают одинаковой эффективностью (класс рекомендаций А, уровень обоснованности I). Метаанализ, в который вошли 587 беременных, показал, что азитромицин, эритромицин и амоксициллин обладают одинаковой эффективностью [10]. Однако в группе, получавшей азитромицин, побочные эффекты встречались гораздо реже [10]. Следовательно, препаратом выбора при лечении урогенитальной хламидийной инфекции у беременных является азитромицин, допустимо назначение амоксициллина. Эритромицин для лечения беременных не рекомендуется. А что касается джозамицина, то он не был включен в Европейские рекомендации (2013) ни в схему выбора, ни даже в альтернативную схему лечения беременных.
Подтверждает это и Европейское руководство по борьбе с хламидийной инфекцией (2015), где азитромицин указан препаратом выбора, в то время как джозамицин также отсутствует в схемах лечения беременных [11].
Согласно руководству по лечению заболеваний, передаваемых половым путем (2015), центров по контролю и профилактике заболеваний США (Centers for Disease Control and Prevention, CDC) единственным препаратом выбора при лечении урогенитальной хламидийной инфекции у беременных является азитромицин, который считается наиболее безопасным и эффективным средством. Доксициклин не включен в схему лечения, так как, по данным этого же руководства, он противопоказан во втором и третьем триместрах беременности. К альтернативным препаратам отнесен амоксициллин, а джозамицин в США вообще не зарегистрирован [12].
1. Наиболее часто акушеры-гинекологи при лечении беременных, больных урогенитальной хламидийной инфекцией, назначают джозамицин (56,8%), на второе место по частоте назначения ими выходит азитромицин (36,7%), на третье – амоксициллин (6,7%). Вероятнее всего, это связано с тем, что у большинства практикующих врачей отсутствует осведомленность о рейтинговой схеме для оценки силы рекомендаций: А, В, С, Д, а также представление о стандартах лечения хламидийной инфекции у беременных в развитых странах.
2. Назначения препаратов акушерами-гинекологами больше всего соответствуют отечественным клиническим рекомендациям дерматовенерологов (2015). И хотя клинические рекомендации не обладают юридической силой, оставаясь лишь рекомендациями, практикующие врачи часто доверяют им, забывая, что любые возможные неблагоприятные исходы назначения тех или иных лекарственных средств будут возлагаться именно на назначающих их врачей.
- КЛЮЧЕВЫЕ СЛОВА: хламидийная инфекция, скрининг, Chlamydia trachomatis, chlamydial infection, screening, prophylaxis and treatment of chlamydiosis, antibacterial therapy
Хламидии представляют собой грамотрицательные облигатные внутриклеточные микроорганизмы, относящиеся к порядку Chlamydiales, семейству Chlamydiaceae, роду Chlamydia. Всего Chlamydia trachomatis имеет 18 сероваров, инфицирование которыми приводит к различным заболеваниям: серовары А, В, Ва, С – возбудители трахомы; D-K – урогенитального хламидиоза; L1, L2, L3 – венерической лимфогранулемы [2].
Развитие и течение хламидийной инфекции обусловлены состоянием организма, его иммунной системы, системы гомеостаза, а также свойствами возбудителя, который способен к длительной персистенции в организме хозяина.
Патофизиологические механизмы развития хламидийной инфекции на сегодняшний день изучены недостаточно. Chlamydia поражает клетки цилиндрического эпителия, причем девушки-подростки подвергаются особому риску инфицирования из-за присутствия переходной зоны между цилиндрическим и многослойным плоским эпителием на влагалищной части шейки матки.
Хламидии имеют уникальный двухфазный жизненный цикл, который адаптируется как к внутриклеточной, так и к внеклеточной среде. Формы существования хламидий включают в себя так называемые элементарные и ретикулярные (инициальные) тельца. Элементарные тельца – метаболически неактивные инфекционные частицы, функционально схожие со структурами типа спор [3]. Оказавшись внутри восприимчивой клетки-хозяина, элементарные тельца претерпевают ряд изменений: в них увеличивается количество рибосом и полирибосом, четко обнаруживается бактериальный нуклеоид, они увеличиваются в размере, появляются формы бинарного деления. Элементарные тельца, проходя стадию промежуточных телец через шесть – восемь часов после инфицирования клетки-хозяина, реорганизуются в метаболически активные неинфекционные внутриклеточные формы – ретикулярные тельца, обеспечивающие репродукцию микроба. Они делятся бинарно внутри образующейся эндосомы, которая представляет собой микроколонию и выявляется при использовании метода прямой иммунофлюоресценции как хламидийное включение. После периода роста и деления ретикулярные тельца подвергаются обратной трансформации через стадию промежуточных в элементарные тельца. Цикл развития считается завершенным после выхода из клетки инфекционных элементарных телец в результате лизиса клетки-хозяина, что позволяет элементарным тельцам вступать в новый жизненный цикл, распространяя инфекцию в еще не инфицированные клетки. При высвобождении хламидий из инфицированной клетки через узкий ободок цитоплазмы клетка может сохранять жизнеспособность. Этим можно объяснить бессимптомный характер течения инфекции [4].
Хламидии поглощаются моноцитами и распространяются в организме. Моноциты мигрируют в различные ткани (суставы, сосуды, область сердца) и становятся тканевыми макрофагами. Тканевые макрофаги могут сохранять жизнеспособность в течение нескольких месяцев, обеспечивая при этом мощную антигенную стимуляцию иммунной системы, приводящую к образованию фиброзных гранулем в здоровой ткани. Хламидии или их фрагменты вызывают образование специфических антител независимо от того, определяется ли хламидийный антиген в воротах инфекции.
Таким образом, Chlamydia trachomatis обладает способностью к персистенции, что подразумевает длительное существование хламидий без выраженного роста и размножения в состоянии равновесия с клеткой-хозяином. Доказано, что у хламидий в стадии персистенции наблюдается изменение в синтезе ключевых хламидийных антигенов: отмечается уменьшение продукции всех основных структурных компонентов, придающих особую прочность клеточной стенке [4]. На этом фоне идет непрерывный синтез белка теплового шока, который запускает вторичный иммунный ответ, что является важным моментом в иммунопатогенезе персистирующей инфекции и поддержании постоянной воспалительной реакции. Для лучшего понимания этих клеточно-опосредованных иммунных реакций необходимо проведение дальнейших исследований [5].
Взаимодействие хламидий-инфицированных клеток с системой цитокинов также играет важную роль в патогенезе инфекций, вызванных представителями Chlamydiales [6–9]. Хламидии стимулируют синтез цитокинов эпителиальными клетками организма и взаимодействия с иммунной системой [10]. Инфекция клеточных линий эпителия шейки матки и толстого кишечника индуцирует продукцию провоспалительных цитокинов: интерлейкина 8, ростозависимого онкогена альфа, фактора, стимулирующего образование колоний гранулоцитами и макрофагами, интерлейкина 6 [11].
При хламидийной инфекции цитокиновый ответ эпителия имеет отсроченный (через 20–24 часа после инфицирования) и более продолжительный (длится в течение всего жизненного цикла хламидий) характер [12].
К факторам риска инфицирования Chlamydia trachomatis относятся молодой возраст, промискуитет, воспалительные заболевания органов малого таза (ВЗОМТ) в анамнезе, пренебрежение барьерными методами контрацепции, наличие других инфекций, передаваемых половым путем, сочетание различных факторов [13, 15].
Пациенты с инфекциями, передаваемыми половым путем, находятся в группе повышенного риска по заражению еще одной инфекцией. Наиболее распространенным является сочетание хламидиоза и гонореи (у 40% женщин и 20% мужчин) [3].
Инфекции достаточно часто возникают во время беременности или выявляются при обследовании беременных женщин. Беременность является весьма уязвимым состоянием, предрасполагающим к заражению и последующему развитию инфекционных заболеваний.

Инфекции достаточно часто возникают во время беременности или выявляются при обследовании беременных женщин. Беременность является весьма уязвимым состоянием, предрасполагающим к заражению и последующему развитию инфекционных заболеваний. Урогенитальная инфекция, безусловно, является наиболее частой причиной обращения женщин к акушерам-гинекологам. Урогенитальный хламидиоз — одна из наиболее распространенных форм инфекций, передаваемых половым путем (ИППП). Частота обнаружения Chlamydia trachomatis в популяции сексуально активных женщин репродуктивного возраста в среднем составляет 5–9% (от 0,5% до 47%). По данным ВОЗ, частота обнаружения Ch. trachomatis у беременных колеблется в пределах от 2% до 37%, в среднем составляя 6–8% [1] и достигает 70% у пациенток с хроническими воспалительными заболеваниями органов малого таза (ВЗОМТ) и отягощенным акушерско-гинекологическим анамнезом [2].
В подавляющем большинстве случаев (60%) заболевание протекает бессимптомно [3]. К возможным клиническим проявлениям относятся уретрит, слизисто-гнойный цервицит, ВЗОМТ, также встречаются перигепатит (синдром Фитц–Хью–Кэртиса), проктит, конъюнктивит, синдром Рейтера (реактивный артрит, уретрит, конъюнктивит) [4, 5].
Этиология
Сh. trachomatis относится к группе облигатных внутриклеточных паразитов, содержит ДНК, РНК, рибосомы, имеет клеточную стенку, но не вырабатывает АТФ.
Урогенитальный хламидиоз обусловлен серотипами D-K Сh. trachomatis — абсолютный патоген, передаваемый половым путем; обладает тропностью к цилиндрическому эпителию. Инкубационный период составляет от 2 до 6 нед.
Диагностика
Диагностика хламидийной инфекции проводится на основании клинической симптоматики и лабораторных методов обследования, среди которых чаще всего используют:
Серологический метод позволяет обнаружить анамнестические антитела и применяется лишь при эпидемиологических исследованиях. В клинической практике не используется. Среди остальных методов одни не обладают достаточной чувствительностью, другие — специфичностью. Поэтому для постановки диагноза урогенитального хламидиоза необходимо его подтверждение как минимум двумя методами лабораторной диагностики.
Учитывая преимущественно бессимптомное течение заболевания и одновременно возможные серьезные последствия для здоровья, беременные женщины должны проходить обязательное обследование на Сh. trachomatis.
Данные о влиянии хламидийной инфекции на течение и исход беременности противоречивы: результаты некоторых исследований указывают на то, что наличие хламидийной инфекции половых путей у матери может приводить к повышению частоты случаев невынашивания беременности, мертворождения, преждевременных родов, преждевременного разрыва плодных оболочек, к развитию эндометрита и сальпингита в послеродовом периоде, а также к рождению детей с низкой массой тела [6–11]; в некоторых других исследованиях связь хламидийной инфекции с неблагоприятными исходами беременности не была доказана [12].
Не подлежит сомнению факт, что урогенитальный хламидиоз у беременных является фактором риска развития хламидийной инфекции у новорожденных. Инфицирование происходит в 23–70% случаев, преимущественно во время родов, при прохождении плода через инфицированные родовые пути, при этом у 11–50% детей, рожденных женщинами с хламидиозом, в первые 2 нед жизни развивается конъюнктивит, а у 3–16% на 1–3 мес жизни — хламидийная пневмония [13].
Учитывая высокую частоту инфицирования Ch. trachomatis у беременных и значение данного патогена в развитии осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в период беременности в настоящее время не вызывает сомнений. Однако при беременности применение многих высокоэффективных препаратов для лечения хламидийной инфекции (тетрациклины, фторхинолоны) запрещено вследствие их возможного тератогенного и/или эмбрио- и фетотоксического действия.
В настоящее время оптимальным препаратом для лечения урогенитального хламидиоза во время беременности представляется азитромицин. Первые данные о возможности применения азитромицина при хламидийной инфекции у беременных были получены еще в 1996 г. В сравнительном исследовании было установлено, что по клинической и бактериологической эффективности при цервиците, вызванном Ch. trachomatis, азитромицин в дозе 1 г однократно не уступает эритромицину, назначаемому в дозе 500 мг 4 раза в сутки в течение 10 дней. Никаких различий между группами по исходам беременности выявлено не было [22].
Для подтверждения эффективности и безопасности применения азитромицина при лечении хламидийной инфекции во время беременности при поддержке Центров по контролю за заболеваниями (Centers for Disease Control and Prevention — CDC) в США было инициировано ретроспективное когортное исследование. При анализе результатов лечения 277 беременных женщин с хламидийной инфекцией оказалось, что эффективность азитромицина в данной популяции составила 97% (95% доверительный интервал (ДИ) — 92,9–99,2%), амоксициллина — 95% (95% ДИ 76,2–99,9%) и эритромицина — 64% (95% ДИ — 44,1–81,4%). Таким образом, в данном исследовании эффективность азитромицина оказалась достоверно (p
А. П. Никонов*, доктор медицинских наук, профессор
Р. А. Чилова*
М. В. Остроумова*
О. У. Стецюк**
И. В. Андреева**
*ГОУ ВПО ММА им. И. М. Сеченова, Москва
**НИИ антимикробной химиотерапии ГОУ ВПО СГМА Росздрава, Смоленск
Аннотация научной статьи по клинической медицине, автор научной работы — Синчихин Сергей Петрович, Мамиев Олег Борисович, Синчихина Марина Евгеньевна
В статье рассматриваются вопросы лечения урогенитального хламидиоза у беременных . Показано, что применяемая схема лечения хламидийной инфекции в сроке 16-18 недель беременности , с применением антибиотиков вильпрафена или эритромицина, виферона и йодоксида имеет высокую клиническую эффективность и может использоваться на практике.
Похожие темы научных работ по клинической медицине , автор научной работы — Синчихин Сергей Петрович, Мамиев Олег Борисович, Синчихина Марина Евгеньевна
К ВОПРОСУ О ЛЕЧЕНИИ ХЛАМИДИЙНОЙ ИНФЕКЦИИ У БЕРЕМЕННЫХ ЖЕНЩИН Синчихин Сергей Петрович, доктор медицинских наук, профессор Мамиев Олег Борисович, доктор медицинских наук, заведующий кафедрой акушерства и гинекологии Синчихина Марина Евгеньевна, кандидат медицинских наук, врач
В статье рассматриваются вопросы лечения урогенитального хламидиоза у беременных. Показано, что применяемая схема лечения хламидийной инфекции в сроке 16-18 недель беременности, с применением антибиотиков вильпрафена или эритромицина, виферона и йодоксида имеет высокую клиническую эффективность и может использоваться на практике.
Ключевые слова: беременные, урогенитальный хламидиоз, лечение.
S.P. Sinchikhin, O.B. Mamiev, M.E. Sinchikhina
TO THE QUESTION ABOUT TREATMENT OF CHLAMIDIAL INFECTION
IN PREGNANT WOMEN
The question to be discussed is the treatment of urogenital chlamydiosis in pregnant women. The used scheme of treatment in case with chlamidial infection with period of 16-18 weeks of pregnancy with antibiotics vilprafen or erythromycin, viferon and iodoxid was effective and may be recommended for practice as it was proved.
Key words: pregrant women, urogenital chlamydiosis, treatment.
Вопросы урогенитального хламидиоза привлекают внимание врачей различных специальностей: акушеров-гинекологов, дерматовенерологов, урологов, педиатров, терапевтов и др.
Микроб Chlamydia trachomatis вызывает в общей сложности до 20 разнообразных патологических состояний у человека. Значение хламидийной инфекции в патологии человека определяется многоочаговостью поражения. Наряду с поражением половых органов, хлами-дийная инфекция вызывает болезнь Рейтера, абдоминальные боли, острый перигепатит, узловую эритему и ряд других заболеваний. Поражения урогенитального тракта протекают вяло, малосимптомно, но приводят к выраженным изменениям внутренних половых органов у женщин и урогенитального тракта у мужчин [2, 4, 5].
Хламидии не являются нормальной микрофлорой человека. Их обнаружение указывает на наличие инфекционного процесса, а отсутствие клинических симптомов заболевания определяет лишь временное равновесие между микроорганизмом и хозяином в условиях, ограничивающих, но не препятствующих размножению патогенного внутриклеточного паразита. В этой связи хламидийная инфекция опасна и требует проведения лечебных и профилактических мероприятий [4, 5].
Любые инфекционные заболевания, имеющиеся или возникающие во время беременности, повышают риск инфицирования плода и новорожденного вследствие инвазии возбудителя или его токсического действия. Это может привести к угрозе прерывания беременности, преждевременным родам, высокой вероятности перинатальных потерь, рождения маловесного ребенка. C. trachomatis находят у 2,4-13,0% беременных, а среди планирующих беременность женщин с наличием различных гинекологических заболеваний - в 36,3% наблюдений. Исход беременности у женщин с генитальным хламидиозом чаще, чем в общей попу-
ляции, неблагоприятен за счет прекращения беременности на ранних сроках (замершая беременность, ранний выкидыш). Кроме этого, у 40-50% детей, рожденных от матерей с хла-мидийным цервицитом, обнаруживают C. trachomatis. Некоторые исследователи отмечают, что около 40% женщин, инфицированных хламидиями, рожают недоношенных детей на 3037 неделе беременности с массой тела 1,5-2,5 кг 5.
Новорожденные заражаются во время прохождения через родовые пути, но возможно и внутриутробное заражение. Хламидиоз у них часто выражается в коньюнктивите и пневмониях новорожденных. Высказывается мнение, что до 40% всех коньюнктивитов новорожденных обусловлены C. trachomatis. Ряд авторов указывают на возможную генерализацию хламидийной инфекции у новорожденных детей. Обычно генерализацию хламидийной инфекции можно заподозрить, если у матери имеется цервицит и септическое состояние у ребенка с признаками тяжелой пневмонии и коньюнктивита. В литературе приводятся данные о высокой частоте смертности детей на первом году жизни от хламидийной инфекции. Из других осложнений у новорожденного описаны острый отит, назофарингит, вульвовагинит, но все эти поражения сопровождаются коньюнктивитом 3.
Таким образом, приведенные факты указывают на необходимость проведения эрадика-ционной терапии в отношении C. trachomatis в прегравидарном периоде. Однако в ряде случаев приходится проводить лечение хламидийной инфекции и в гестационном периоде. Лечение урогенитального хламидиоза у беременных достаточно сложная задача. Имеется небольшое число лекарственных средств, которые обладают антихламидийным действием и безопасны для матери и плода.
Мы в своей практической работе в качестве противохламидийного антибиотика у беременных применяем вильпрафен или эритромицин. Оба препарата относятся к группе мак-ролидов. Считается допустимым применение указанных препаратов в любом сроке гестации
Вильпрафен назначается по 500 мг внутрь 3 раза в день, эритромицин - по 500 мг per os 4 раза в день. Длительность эрадикационной терапии с применением противохламидийного антибиотика должна составлять 14 дней, что связано с определенным циклом развития C. trachomatis.
Особенностью фармакокинетики вильпрафена является быстрое его распределение в организме и накопление в повышенных концентрациях в клетках и тканях, что обусловлено высокой липофильностью препарата. Большие концентрации вильпрафена в тканях организма обусловливают его высокую антихламидийную эффективность. Вильпрафен не связывается с цитохромом Р-450 и, в отличие от эритромицина, не оказывает на него никакого влияния. Поэтому при приеме вильпрафена скорость метаболизма других препаратов, которые могут применяться во время беременности, изменяется незначительно [ 1 ] .
На фоне антибиотикотерапии считаем необходимым назначение гепатопротекторов растительного происхождения, например хофитола. В состав этого препарата входит вытяжка из водного экстракта сока свежих листьев артишока. Биологически активными компонентами хофитола являются кофеоловая, хинная и аскорбиновая кислоты, флавоноиды, секви-терпенлактон, инулин, витамины группы В и ряд важных микроэлементов. Хофитол обладает антиоксидантным действием, защищает печеночные клетки, стабилизирует мембраны ге-патоцитов, стимулирует антиоксидантную функцию печени, улучшает углеводный и жировой обмен (Vidal, 2008). Наиболее важными эффектами хофитола при лечении урогенитального хламидиоза являются: антитоксический (за счет активации ферментативных систем печени), пробиотический (за счет наличия инулина), а также улучшение переносимости антибиотика (уменьшение диспепсических расстройств). Мы назначаем хофитол по 1 таблетке 3 раза в день одновременно с антимикробным средством в течение 2 недель.
Эффективность лечения хламидийной инфекции повышается при сочетании антибиотика и иммунокорригирующего препарата. При беременности допускается применение ин-терферонстабилизирующего препарата - виферон. Данный препарат в своем составе содер-
жит рекомбинантный интерферон, аскорбиновую кислоту и токоферола ацетат (Vidal, 2008). Интерферон участвует в процессах эрадикации патогенного микроорганизма путем непосредственного ингибирования процессов его транскрипции и репликации. Дополнительное поступление в организм беременной интерферона, входящего в состав препарата виферон, не способствует патологической активации иммунной системы и отторжения элементов фето- и плацентарного комплекса. Полученный рекомбинантным путем, интерферон не вызывает образование сенсибилизирующих антител в организме. Витамины С и Е, входящие в состав препарата виферон, оказывают не только сочетанное антиоксидантное действие, но и усиливают активность интерферона в 10-14 раз. Виферон беременным женщинам, в комбинации с противохламидийным антибиотиком, назначается по 500000 МЕ per rectum по 2 свечи в сутки с 12-часовым интервалом в течение 10 дней.
При проведении курса противохламидийного лечения у беременных необходимо проводить и местную терапию. Учитывая, что хламидии могут сочетаться с другими патогенными микроорганизмами и нарушениями биоценоза влагалища, санацию родовых путей следует проводить антисептическими средствами с широким антимикробным спектром действия (повидон-йод, хлоргексидин). При хламидийной инфекции мы используем вагинальные свечи йодоксид по 1 суппозиторию 2 раза в день в течение 10 дней.
По нашему мнению, комплексную терапию урогенитального хламидиоза необходимо начинать сразу после полного завершения эмбриогенеза, т.е. после 16 недель гестации. Лечение инфекционно-воспалительных изменений в органах урогенитальной системы у беременной в сроке до 20 недели гестационного периода предупреждает развитие или прогрес-сирование фетоплацентарной недостаточности.
Целью настоящего исследования явилось изучение эффективности применяемых схем комплексного лечения урогенитального хламидиоза у беременных.
Материалы и методы.
Под нашим наблюдением находилось 60 беременных женщин, у которых в первом триместре беременности впервые был диагностирован урогенитальный хламидиоз.
Верификация инфекционного агента хламидийной и микоплазменной инфекций во всех наблюдениях проводилась с помощью полимеразной цепной реакции (ПЦР). В некоторых случаях помимо ПЦР-диагностики осуществляли прямую иммунофлюоресценцию (ПИФ), т.е. проводили обнаружение хламидийных антигенов с помощью реагирующих с ними моно-клональных антител, коньюгированных с флюоресцирующими красителями. Материалом исследования для обнаружения внутриклеточных микроорганизмов являлся соскоб из уретры и цервикального канала. Кроме этого, проводилось бактериоскопическое исследование влагалищного мазка.
Пациенткам было рекомендовано провести обследование и лечение полового партнера, а также в период лечения и диспансерного наблюдения при сексуальных контактах использовать презерватив.
Комплексное лечение урогенитального хламидиоза проводилось на 16-18 неделе гестации и включало сочетанное применение антибиотика (вильпрафен или эритромицин) и препарата виферон, а также местную санацию влагалища йодоксидом. На фоне антибиотикоте-рапии пациенткам рекомендовали прием хофитола. Перечисленные препараты использовались по вышеуказанным схемам. После приема антибиотика проводилась профилактика развития дисбактериоза кишечника препаратами бифидумбактерин или бификол по 5-10 доз 3 раза в день в течение 10 дней.
Наблюдаемые были распределены на две группы в зависимости от применяемого антибиотика. В каждую группу было включено по 30 человек. Пациентки основной группы использовали вильпрафен, группы сравнения - эритромицин.
Пациентки обеих групп были сопоставимы по анамнестическим данным, имеющимся соматическим и гинекологическим заболеваниям. Наблюдаемые беременные женщины находились в возрасте от 18 до 30 лет. Средний возраст в основной группе составил 22,1±0,9
лет, в группе сравнения - 21, 7±0,8 лет. В основном встречались первобеременные женщины - 24 (80,0%) и 22 (73,3%) по группам, соответственно. Роды в анамнезе имели 4 (13,3%) пациентки из основной и 5 (16,6%) наблюдаемых из группы сравнения. На прерывание малого срока беременности указывали 6 (20,0%) и 4 (13,3%) женщины в наблюдаемых группах, соответственно.
У всех пациенток хламидийная инфекция диагностировалась впервые.
Ранний токсикоз встречался в основной группе у 10 (33,3%) женщин, в группе сравнения - у 8 (26,6%) пациенток. До начала лечения клинические проявления угрозы прерывания беременности отмечались у 7 (23,3%) и 6 (20,0%) женщин по группам, соответственно.
Эндоцервикоз диагностировался у 8 (26,6%) беременных в основной группе и у 11 (36,6%) - в группе сравнения.
В основной группе урогенитальный хламидиоз сочетался с другими инфекционно-воспалительными изменениями слизистой влагалища: трихомониазом, кандидозом, мико-плазмозом и бактериальным вагинозом, соответственно, в 2 (6,6%), 8 (26,6%), 6 (20,0%) и 11 (36,6%) наблюдениях.
Среди обследованных групп сравнения, перечисленные патологические состояния, влияющие на биоценоз влагалища, наблюдались у 3 (10,0%), 9 (30,0%), 4 (13,3%) и 8 (26,6%) беременных, соответственно.
В целом микст-инфекция в урогенитальной системе наблюдалась у 13 (43,3%) и 12 (40,0%) женщин по группам соответственно.
До начала лечения жалобы на выделения из половых путей предъявляли только пациентки, у которых диагностировали бактериальный вагиноз, трихомониаз, вагинальный кан-дидоз.
Антимикробное лечение все беременные перенесли удовлетворительно. Каких-либо нежелательных эффектов применяемых лекарственных препаратов не наблюдалось.
Повторное гинекологическое и лабораторное исследования после проведенного курса лекарственной терапии показало эффективность лечения бактериального вагиноза, трихомо-ниаза. Не были выделены также и возбудители микоплазменной инфекции у всех тех беременных женщин, у которых они ранее диагностировались. Повторные рецидивы вагинального кандидоза в последующие сроки беременности наблюдались у 5 (16,6%) и 7 (23,3%) беременных женщин по группам, соответственно.
Контрольное ПЦР-исследование, проведенное через месяц после лечения, показало, что хламидии не обнаруживались у 27 (90,0%) инфицированных беременных группы сравнения и у 29 (96,7%) основной группы.
У остальных 4 из 60 наблюдаемых нами беременных женщин, у которых с помощью ПЦР-исследования продолжала диагностироваться хламидийная инфекция, мы провели им-мунофлюоресцентную диагностику хламидиоза. Микроскопические исследования показали, что у 1 (3,3%) пациентки из основной группы сохранялась в исследуемом материале C. trachomatis. а у 3 (10,0%) женщин из группы сравнения обнаруживались единичные измененные хламидии (L-формы).
Можно сделать предположение, что неэффективность противохламидийной терапии у одной беременной из основной группы может быть связана с индивидуально высоким метаболизмом лекарственных средств в организме пациентки и низкой чувствительностью хла-мидий к применяемому антибиотику, а также недостаточностью применения при хламидий-ной инфекции только иммунокорригирующей терапии и местной санации влагалища. От повторного курса противохламидийного лечения со сменой антибиотика данная пациентка отказалась.
Для предупреждения возможного развития рецидива заболевания, учитывая наличие у некоторых беременных из группы сравнения L-форм хламидий, мы рекомендовали обследованным применение виферона по 2 свечи в сутки 3 дня в неделю через день в течение 1-3 месяцев, что, на наш взгляд, является патогенетически оправданным.
Лабораторный контроль за качеством лечения хламидиоза путем метода прямой имму-нофлюоресценции осуществлялся ежемесячно (всего 3 месяца). Измененные хламидии у пациенток в группе сравнения на фоне приема виферона исчезали через 1-3 месяца.
Анализ течения беременности и родов в изучаемых группах выявил следующие особенности. Фетоплацентарная недостаточность по группам (в основной и сравнения) наблюдалась у 6 (20%) и 5 (16,6%) беременных, гипоксия плода - у 4 (13,3%) и 3 (10,0%), многово-дие - у 1 (3,3%) и 2 (6,6%), соответственно.
Несвоевременное излитие околоплодных вод встречалось в основной группе в 4 (13,3%) наблюдений, в группе сравнения - в 5 (16,6%).
Оценка новорожденных по шкале Апгар на 1 минуте жизни составила в основной группе 7,01±0,75 балла, в группе сравнения - 6,85±0,45 балла. На 5-й минуте жизни этот показатель, соответственно, составил 8,10±0,25 балла, в группе сравнения - 7,55±0,95 балла.
В послеродовом периоде инфекционно-воспалительные осложнения у родильниц и их новорожденных детей в исследуемых группах не наблюдались.
Таким образом, проведенное исследование показало высокую эффективность применяемой схемы комплексного лечения урогенитального хламидиоза у беременных женщин (в сроке 16-18 недель гестации) с использованием противохламидийного антибиотика (вильп-рафена или эритромицина), интерферонсодержащего препарата (виферона), местной санации вагинальными свечами йодоксид. В целом, эрадикационная терапия при использовании вильпрафена в комплексном противохламидийном лечении была выше, чем при применении другого антибиотика - эритромицина. Применение виферона усиливает антимикробное действие других лекарственных препаратов и в большинстве случаев способствует полной элиминации возбудителя, не вызывает неблагоприятного влияния на течение беременности и развитие плода. Использование вагинальных свечей йодоксид достаточно эффективно устраняет патогенные микроорганизмы и снижает колонизацию условно патогенной флорой слизистой оболочки влагалища. Применение растительного адаптогена, препарата хофитол, способствует хорошей переносимости антибиотикотерапии беременными женщинами. Указанная схема лечения урогенитального хламидиоза рекомендуется для практического применения.
1. Лукач А. А., Коновалов В.И., Герасимова Н.М., Полянин Д.В. Применение вильпрафена в комплексном лечении больных с сочетанием эндометриоза и хламидиоза // Акушерство и гинекологии - 2003. - № 3. - С.52-53.
2. Прилепская В.Н., Кондриков Н.И., Устюжина Л. А. Хламидийная инфекция в гинекологии // Акушерство и гинекология. - 1998. - № 4. - С. 11-13.
3. Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии / под ред. В.И. Кулакова, В.Н. Прилепской, В.Е. Радзинского. - М.: ГЭОТАР-Медиа, 2006. - С. 840-846.
4. Савичева А.М., Башмакова М.А. Урогенитальный хламидиоз у женщин и его последствия. - Н. Новгород: Изд-во НГМА, 1998. - 182 с.
5. Серов В.Н., Цветаева Т.Ю., Шаповаленко С. А., Поспелова В.В., Сорокин С.В., Аваков А.Э. Комплексное лечение урогенитальных негонококковых инфекций у женщин репродуктивного возраста // Мед.-фарм. вестник. - 1996. - № 4-5. - С. 32-37.
Читайте также:


