Головокружение как признак вич
ВИЧ (вирус иммунодефицита человека) — это вирус, который вызывает СПИД (синдром приобретенного иммунодефицита). ВИЧ атакует иммунную систему, уничтожает белые клетки крови (лейкоциты), которые помогают организму бороться с инфекциями и болезнями. Проверка крови на ВИЧ — единственный достоверный путь определения, есть ли у Вас ВИЧ. Нижеприведенные симптомы могут помочь Вам заподозрить наличие у Вас ВИЧ и затем проверить свою кровь на ВИЧ.
- Острая слабость — это не тоже самое чувство как сонливость. Чувствуете ли Вы постоянную разбитость даже после ночного отдыха? Чувствуете ли Вы большее желание, чем обычно вздремнуть после обеда и избегаете бурной деятельности, т.к. чувствуете в себе мало сил? Вот такой тип слабости должен вызвать настороженность на предмет зараженности ВИЧ.
- Если острая слабость преследует Вас несколько недель или месяцев, то обязательно сдайте анализы на ВИЧ.
Эти симптомы характерны для ранних стадий ВИЧ-инфекции (острая ВИЧ-инфекция). Не все люди, инфицированные ВИЧ, испытывают эти симптомы, но если они есть, то они , обычно, длятся от 2 до 4 недель после инфицирования ВИЧ.
- Жар и ночные поты — это также симптомы гриппа и простуды. Но они сезоны, т.е. обычно возникают осенью и весной.
- Озноб, мышечные боли, боль в горле и головная боль -это также симптомы гриппа или простуды, но они также могут быть и признаками острой ВИЧ-инфекции.
- При ВИЧ-инфекции шейные лимфоузлы, как правило, набухают больше, чем в подмышках или в паху.
- Лимфатические узлы могут набухать в результате многих других видов инфекций, таких как простуда или грипп, поэтому необходимо дальнейшее обследование, чтобы определить причину.
Эти симптомы, которые обычно связаны с гриппом, также может указывать на раннюю ВИЧ-инфекцию. Пройдите тест на ВИЧ, если эти симптомы сохраняются.
Если у Вас во рту язва, при наличии вышеуказанных симптомов, то пора бить тревогу, особенно, если ранее у Вас редко были язвы. Язвы на половых органах также могут говорить в пользу наличия у Вас ВИЧ-инфекции.
- Фиолетовая, красная кожа, также говорит о поздней стадии ВИЧ-инфекции. Пятна могут также выглядеть как фурункулы или бугорки.
- Сыпь на коже, как правило, не появляется при гриппе или простуде, поэтому если у вас есть эти симптомы одновременно с другими выше названными, то срочно обратитесь к врачу.
Ногти окрашенные желтым или коричневым цветом, треснутые, отломанные характерны для людей с поздними стадиями ВИЧ-инфекции. Ногти становятся более восприимчивы к поражению грибком, чем при нормальном иммунитете.
На ранних стадиях ВИЧ-инфекции быстрая потеря веса может быть вызвана чрезмерным поносом; на более поздних стадиях это проявляется кахексией (резким истощением) и является сильной реакцией организма на присутствие ВИЧ.
ВИЧ влияет на когнитивные функции мозга ( память, внимание, чувства, представление информации, логическое мышление, воображение, способность к принятию решений ) в более поздних стадиях. Эти симптомы являются очень серьезными и их нельзя игнорировать.
Есть несколько различных ситуаций, которые могут быть очень опасными в плане заражения ВИЧ.
Если у Вас была одна из следующих ситуаций, то Вы находитесь в опасности:
- У вас был незащищенныйанальное, вагинальное или оральное соитие.
- Вы пользовались общими иглами и шприцами.
- Вам поставили диагноз заболевания, передающегося половым путем (сифилис, хламидиоз, гарднереллез, генитальный герпес и др.), туберкулез, гепатит В или С.
- Вы получили переливание крови в период с 1978 по 1985 год, годы, прежде чем были приняты меры безопасности , чтобы предотвратить переливание инфицированной крови, или Вам была перелита подозрительная кровь.
Многие люди с ВИЧ не знают, что они больны. Вирус может существовать в Вашем организме в течение более десяти лет, прежде чем симптомы начнут проявляться. Если у вас есть основания думать, что Вы, возможно, заразились ВИЧ, не позволяйте отсутствию симптомов остановить вас от прохождения тестирования. Чем раньше узнаете, тем лучше, тем быстрее можно принять меры по незаражению других и начать лечение.
Это наиболее точный метод определения, есть ли у вас ВИЧ. Обратитесь в местную поликлинику, лабораторию, СПИД-центр, чтобы пройти тестирование на ВИЧ.
- Тестирование является простой, доступной и надежной (в большинстве случаев) процедурой. Наиболее распространенный тест проводится путем исследования образца крови. Существуют также тесты, которые используют секреты ротовой полости и мочу. Есть даже тесты, которые можно использовать в домашних условиях. Если у вас нет постоянного врача, который может обеспечить тестирование, обратитесь в местную поликлинику.
- Если вы прошли тестирование на ВИЧ, не позволяйте страху помешать вам получить результаты тестирования.
Знание, о том инфицированы Вы или нет, изменить Вашу жизнь навсегда.
Определить риск инфицирования с помощью теста:

Кандидат медицинских наук Лев Манвелов (Научный центр неврологии РАМН).
Лёгкое головокружение при вращении в танце или катании на карусели знакомо всем, и его можно отнести, скорее, к приятным ощущениям. Но в других ситуациях головокружение — симптом заболевания, причём даже врачу не всегда сразу понятно, какого именно, и, чтобы это выяснить, требуется полноценное медицинское обследование.
Симптом один, болезни разные
Головокружение — не болезнь, а симптом, который может сопутствовать более чем восьми десяткам заболеваний. Вот лишь некоторые из них: поражение ушного лабиринта; недостаточность кровоснабжения головного мозга при сердечно-сосудистых заболеваниях; остеохондроз шейного отдела позвоночника; инфекционные заболевания, в том числе сифилис и ВИЧ-инфекция; опухоли мозга; черепно-мозговая травма; неврозы; лекарственная интоксикация.
Выявить причины головокружения помогают различные методы: компьютерная и магнитно-резонансная томография, ультразвуковые, рентгенологические, радиоизотопные, биохимические и другие исследования. Но прежде всего врач должен выяснить, что имеет в виду пациент, жалуясь на головокружение.
Неприятные ощущения, возникающие при мелькании транспорта перед глазами, тоже не относятся к головокружению, — они характерны для вестибулярной дисфункции.
поддерживать ориентацию в пространстве и положение равновесия человеку помогает вестибулярный анализатор. Он включает вестибулярный аппарат, расположенный во внутреннем ухе, и вестибулярные ядра мозга.
Центральное, периферическое… Как различать?
Вестибулярное (системное) головокружение бывает двух типов: периферическое, связанное с повреждением структур внутреннего уха, и центральное, проявляющееся при повреждении определённых областей головного мозга. Различать их очень важно, поскольку лечение неодинаково, хотя симптомы могут быть похожими. Например, при заболеваниях внутреннего уха характер головокружений сходен с головокружениями при поражениях мозга, обусловленных сосудистыми проблемами: артериальной гипертонией и атеросклерозом, преходящим (временным) нарушением мозгового кровообращения или хронической его недостаточностью. Появление головокружения может быть связано с неврозами и депрессией, заболеваниями сердца, повышением вязкости крови.
Связь между головокружением и патологией внутреннего уха впервые обнаружил французский врач Проспер Меньер. Его имя впоследствии получила болезнь, главным симптомом которой становятся приступы головокружений. Для болезни Меньера характерны резкие приступы головокружения, сочетающиеся с односторонним нарушением слуха, и наличие сосудистых заболеваний (при сохранении кровотока по позвоночным артериям).
Проводящие слуховые и вестибулярные пути тесно связаны между собой. Когда головокружение сопровождается снижением слуха, шумом в ухе, ощущением заложенности в нём или двойным восприятием звука, это говорит о периферическом поражении вестибулярного анализатора.
Если человек в прошлом перенёс заболевание внутреннего уха, то головокружение может возникнуть из-за недолеченного воспалительного процесса в ушном лабиринте.
Травмы головы, даже незначительные, также могут стать причиной головокружений, например если произошло повреждение отолитов — ушных камней, которые находятся во внутреннем ухе. Трещины височной кости чреваты поражением слухового нерва. Часто приступы головокружения появляются через много лет после травмы.
Если подобные нарушения случаются только при определённом положении головы и тела (на боку в постели или при запрокидывании головы назад) и сопровождаются тошнотой, рвотой, страхом, это также может свидетельствовать о патологии ушного лабиринта.
Наиболее тяжёлые головокружения возникают при остром нарушении кровообращения во внутреннем ухе. Корешки слухового и лицевого нервов и внутреннее ухо — улитку и лабиринт — снабжает кровью внутренняя слуховая артерия. Это единственная артерия, питающая внутреннее ухо, и расстройство кровообращения в ней может привести к инфаркту лабиринта. Заболевание начинается с ощущения заложенности и шума в ухе. Быстро развиваются головокружение и односторонняя глухота, нарушается равновесие.
Приступы периферического головокружения сопровождаются сердцебиением, колебаниями артериального давления, потливостью и другими вегетативными симптомами. Ему часто предшествует ощущение шума и заложенности в одном ухе. Приступ обычно продолжается около трёх часов. Если такие состояния часты, то необходимо обследовать больного методами компьютерной или магнитно-резонансной томографии. При периферическом головокружении функции центральных отделов вестибулярного анализатора сохраняются, поэтому восстановление после приступа происходит довольно быстро.
Центральное головокружение также начинается неожиданно, и его проявления во многом сходны с периферическими головокружениями. Однако после острого периода ещё долго сохраняются неустойчивость при ходьбе и нарушение равновесия. Центральное головокружение чаще бывает несистемным, продолжается несколько дней, а то и недель с последующим длительным нарушением равновесия либо кратковременным — несколько секунд или минут. Иногда головокружению предшествует головная боль, сопровождающаяся рвотой, потерей равновесия. В то же время слух не нарушается или нарушается незначительно. Повторные приступы могут сопровождаться симптомами, свидетельствующими о поражении мозга: расстройством чувствительности на одной стороне лица, туловища и конечностей, двоением предметов перед глазами, нарушением речи, слабостью в конечностях с левой или правой стороны. Для больных с сосудистыми заболеваниями головного мозга характерны центральные нарушения слуха, которые могут их не беспокоить, но выявляются при дополнительном обследовании.
Центральные вестибулярные нарушения возникают при остром снижении мозгового кровообращения, опухолях, энцефалитах и ряде других заболеваний мозга. Их характер непредсказуем — они могут разбудить ночью, внезапно бросить в сторону на улице или же возникают только при перемене положения головы и тела. Всё это существенно ухудшает качество жизни, снижает активность и работоспособность.
Случаются головокружения и при таком широко распространённом заболевании, как остеохондроз шейного отдела позвоночника, особенно при резких и неловких движениях. Такие головокружения кратковременны. Они могут сопровождаться нарушением равновесия, лёгким пошатыванием. Их главная причина — раздражение нервного сплетения, мышц и связок шеи.
Головокружения могут возникать и при приёме лекарств, в частности антибиотиков и наркотических препаратов, а у женщин — оральных противозачаточных средств. Некоторые антибиотики могут привести не только к вестибулярным расстройствам, но и к необратимым изменениям слуха. Головокружение иногда вызывают мочегонные препараты, противосудорожные средства, аспирин. Чаще всего это происходит у людей пожилого возраста при бессистемном применении и передозировке лекарств.
Прежде всего, не надо терпеть головокружения, а нужно идти к врачу. Своевременная диагностика и правильное лечение основного заболевания — вот принципы, которые помогают избавиться от приступов головокружения. Если причина в поражении ушного лабиринта, то назначают препараты, улучшающие кровоснабжение во внутреннем ухе. Одно из наиболее эффективных лекарств — бетасерк. Впервые его применили в 1962 году для лечения головной боли, а в 1965-м — для лечения болезни Меньера. Сегодня бетасерк назначают для снятия головокружения любого происхождения. Препарат вызывает высвобождение гистамина и его синтез, что способствует развитию восстановительных процессов в вестибулярном анализаторе. Нецелесообразно назначать бетасерк одновременно с циннаризином, поскольку последний ослабляет терапевтический эффект бетасерка своей антигистаминной активностью. Механизм действия бетасерка включает прямое влияние на рецепторы вестибулярного анализатора, что особенно важно в тех случаях, когда головокружение возникает в результате неконтролируемых изменений спонтанной активности этих рецепторов. Препарат избирательно влияет на нервные клетки внутреннего уха (лабиринта), вестибулярные центры головного мозга, улучшает кровообращение в мелких сосудах внутреннего уха. Двухмесячный курс лечения бетасерком больных с головокружениями при начальных формах сосудистых заболеваний головного мозга показал, что у подавляющего большинства пациентов приступы и шум в ушах исчезли или значительно уменьшились; улучшились слух и общее самочувствие. Наблюдения в течение шести месяцев после лечения доказали, что положительный эффект не только сохранился, но и усилился. Следовательно, бетасерк обладает универсальным действием на все системы, ответственные за возникновение головокружения.
Существует много лекарственных средств различных фармакологических групп (ноотропы, антиоксиданты, антигипоксанты, психостимуляторы и другие), регулирующих приспособительные механизмы. Они ускоряют развитие компенсаторных реакций центральной нервной системы. У ряда препаратов регуляторное действие сочетается с улучшением энергетического обмена в клетках и тканях. К ним, прежде всего, относятся ноотропы, стимулирующие функции мозга, повышающие устойчивость центральной нервной системы к действию различных повреждающих факторов. Они успешно применяются при многих заболеваниях и травмах головного мозга, переутомлении.
Широко применяемые сосудистые средства, такие как кавинтон (винпоцетин) или стугерон (циннаризин), нередко не дают желаемого результата у пациентов пожилого возраста из-за серьёзных изменений с годами в стенках сосудов.
Автор выражает благодарность кандидату медицинских наук Р. Н. Коновалову и кандидату медицинских наук М. А. Кравученко за помощь в иллюстрировании статьи.
Упражнения при головокружении, связанном с заболеваниями лабиринта
Одно из самых эффективных домашних упражнений — манёвр Эплея. Его рекомендуют для перемещения ушных камней — отолитов — в менее чувствительный участок. Упражнения выполняют дома перед сном в течение недели.
Для левого уха (см. картинку): все упражнения на спине выполнять по 30 секунд, потом сесть на одну минуту. Этот цикл занимает 2,5 минуты. Для правого уха упражнения выполняются зеркально. Нужно проделать по три цикла для каждой стороны.
Упражнение по Брандту — Дароффу
Из исходного положения сидя переместиться влево и вправо с немного наклонённой головой. В каждом положении оставаться 20—30 с. Выполнять упражнение несколько раз в день.
Советы страдающим головокружениями
● Избегайте резких наклонов, поворотов головы. Проснувшись, немного полежите. Потом плавно встаньте с кровати. Спите на низкой подушке.
● Тяжёлые физические нагрузки не для вас.
● Не стоит есть острые приправы.
● Чаще бывайте на свежем воздухе. Пешие прогулки вам полезны.
● Опасно водить машину, работать на движущихся механизмах.
● Аттракционы с мельканием света, сильными звуковыми эффектами могут вызвать приступ.
● Опасайтесь душных помещений и прямых солнечных лучей.
● Употребление алкоголя и табака недопустимо.
● Избегайте стрессов, конфликтов, психоэмоциональных взрывов. Старайтесь установить с окружающими доброжелательные отношения.
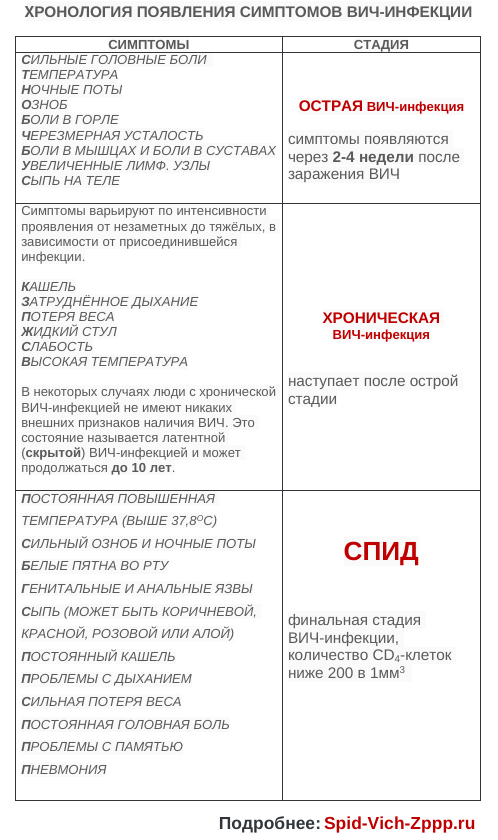
ВИЧ-инфекция считается одной из самых опасных в мире. К сожалению, лекарств от нее так и не изобрели. Тем не менее жить с недугом можно, поскольку врачи научились приостанавливать его развитие. Однако чем раньше выявится болезнь, тем лучше. Какие симптомы ВИЧ существуют? Узнаете из статьи.

Фото: Прокофьева М.М., Кочетков С.Н., Прасолов В.С. Терапия ВИЧ-инфекции: методы и перспективы / ACTA NATURAE. — 2016. Том 8. — № 4 (31).
Симптомы ВИЧ у мужчин и женщин
ВИЧ-инфекция, или вирус иммунодефицита человека, — это опасное заболевание. Как понятно из названия, инфекция разрушает иммунитет человека, вследствие чего организм не может сопротивляться различным бактериям и другим инфекциям. Поэтому для человека даже банальная простуда становится опасной.
Заражение ВИЧ может проходить несколькими путями. Вирус передается половым путем, через кровь и от матери к ребенку. Других способов заражения не существует. Поэтому через бытовые предметы или воздушно-капельным путем подцепить инфекцию невозможно.
Многих интересуют ВИЧ-симптомы. Как правило, в начале заражения болезнь протекает абсолютно незаметно. Однако со временем носитель вируса может заболеть СПИДом (синдромом приобретенного вирусного иммунного дефицита) — тогда признаки проявляются более конкретно.
ВИЧ-симптомы у женщин и мужчин развиваются одинаково. Вот как проявляется ВИЧ в первые недели или месяцы после заражения:
- температура повышается до высоких отметок резко и бессимптомно;
- появляется головная боль, головокружение, тошнота;
- увеличиваются лимфатические узлы;
- ощущается слабость;
- присутствует тошнота или рвота;
- уменьшается аппетит;
- можно заметить сыпь по всему телу;
- наблюдается постоянная усталость.
Как правило, такие симптомы могут проявляться в течение долгого времени — от двух до десяти дней. Затем они исчезают бесследно и не возникают в течение долгого времени. Это подтверждает моя практика и практика моих коллег.
Конечно же, эти признаки не обязательно свидетельствуют о наличии ВИЧ-инфекции. Они могут быть симптомами гриппа, ОРЗ, отравления или другой неприятности. Однако лучше перестраховаться и сдать специальный анализ крови, что я и рекомендую своим пациентам.
Несмотря на то что признаки заражения ВИЧ в основном одинаковы для мужчин и женщин, они могут и отличаться. У представителей сильного пола часто наблюдают увеличение селезенки или печени, резкую потерю веса.
Женщинам стоит насторожиться, если они заметят странные выделения между менструациями, нарушения обильности или длительности кровотечения, болезненность месячных. Также дамы могут страдать от анорексии, депрессии, повышенной тревожности.
После того как вирус разрушит иммунитет человека, признаки ВИЧ проявляются более остро. Человек начинает страдать от постоянных простуд, а также от более серьезных заболеваний:
ВИЧ-инфекция, симптомы которой похожи на признаки простуды, — это заболевание, опасное для каждого.
Как показывает практика, даже подозрение на инфекцию оказывает серьезное влияние на психику и меняет поведение человека. Я лично была свидетелем того, как пациент, не зная, через сколько проявляются симптомы ВИЧ, и не дождавшись диагноза, уволился с работы, порвал контакты с близкими и резко ограничил общение с родными, боясь осуждения со стороны социума.
Как отмечает Г. Прянишникова, проявление ВИЧ-инфекции на ранних стадиях выявить трудно, поскольку она маскируется под проявления других болезней.
Вот заболевания, с которыми врачи часто путают первые признаки ВИЧ:
Простыми словами инфекционный мононуклеоз — это острое вирусное заболевание, которое характеризуется такими симптомами, как:
- лихорадка;
- поражение зева, лимфатических узлов, печени, селезенки;
- своеобразные изменения состава крови.
Мой коллега рассказывал, как при обследовании больного мононуклеозом обратил внимание на то, что у пациента увеличены лимфоузлы на протяжении более чем трех месяцев. Детальное обследование помогло выявить у пациента ВИЧ-симптомы.
Согласно данным, которые приводит Г. Прянишникова, у людей, у которых выявлена ВИЧ-инфекция, на ранних стадиях от 40 до 60% случаев наблюдается и увеличение лимфоузлов.
При этом, если инфекционный мононуклеоз сопровождается сыпью или пациент выявил у себя симптомы какого-либо венерического заболевания, подозрения на ВИЧ можно исключить.
ВИЧ, первые признаки которого в некоторых случаях (от 9 до 24%) могут маскироваться под менингит, не проявляется при обычных тестах и исследованиях МРТ.
По свидетельству коллеги в 2015 году, пациента долгое время лечили от менингита, и только после специальных тестов удалось установить признаки заболевания ВИЧ.
- Когнитивные и психические нарушения.
Симптомы заражения ВИЧ нередко на ранних стадиях проявляются в забывчивости, снижении внимания, раздражительности, апатичности и других признаках нарушений работы психики и мозга. Это объясняется проникновением вируса в центральную нервную систему.
Этапы развития и симптомы ВИЧ-инфекции и признаки СПИДА
Э. Перверзева и С. Филиппова в статье выделили такие этапы развития инфекции:
- Проникновение вируса в Т-лимфоцит.
Т-лимфоцит выполняет важную функцию. Он управляет совместными действиями других видов иммунных клеток. Проникнув, вирус встраивается в геном Т-лимфоцита и воспроизводит себя.
- Борьба иммунных клеток с Т-лимфоцитом.
Клетки иммунной системы начинают воспринимать Т-лимфоцит как угрозу и атакуют его. Он гибнет, а иммунная система лишается координации.
- Поражение иммунной системы.
Инфекция попадает в кровь и поражает иммунную систему.
Развиваясь в организме, вирус вызывает СПИД. Вот основные признаки заболевания СПИДОМ:
На первых порах заболевание проявляется как симптомы простуды или гриппа и сопровождается высыпаниями на коже.
В промежутке от двух до 15 лет признаки СПИДА никак себя не проявляют.
- Поражение иммунной системы.
На финальной стадии болезни иммунная система разрушена и не выполняет функции по защите организма. У больного воспаляются лимфоузлы, он страдает от лихорадки, диареи, резко теряет в весе, наблюдается быстрая утомляемость при отсутствии физической активности и ряд других симптомов.
Хотя действенного лечения инфекции все еще не найдено, М. Прокофьева и соавторы в статье описывают экспериментальные подходы, суть которых состоит в возможности воздействовать на вирус, пока он находится в латентном состоянии. Говоря обывательским языком, исследователи ищут способы нейтрализовать инфекцию до того, как она начнет влиять на организм и мутировать.

Фото: Прокофьева М.М., Кочетков С.Н., Прасолов В.С. Терапия ВИЧ-инфекции: методы и перспективы / ACTA NATURAE. — 2016. Том 8. — № 4 (31).
ВИЧ и СПИД: основные факты
ВИЧ — это недуг, с которым человечество борется уже много лет. Представители здравоохранения по всему миру пытаются противостоять инфекции, но по-прежнему безуспешно.
Победить болезнь еще не удалось никому, однако медики смогли разработать специальную антиретровирусную терапию. Благодаря этому открытию жизнь людей с ВИЧ существенно улучшилась, а также увеличилась ее продолжительность. Так было спасено множество детей, которым удалось не заразиться вирусом от матери.
Приведем основные факты, которые стоит знать о ВИЧ и СПИДе:
- Впервые ВИЧ обнаружен еще в 1983 году учеными из США и Франции. Как он возник в природе, доподлинно до сих пор неизвестно.
- Оказавшись в организме человека, вирус быстро размножается и мутирует, поражая иммунную систему. Затем он может затаиться в клетках и дремать, а после проявляется резко и неожиданно.
- Выделяют три стадии болезни: острая, латентная и термальная.
Первая длится в течение нескольких первых месяцев после заражения и может характеризоваться некоторыми симптомами. Затем наступает так называемая ремиссия: обычно она длится долгие годы. При этом человека ничего не беспокоит, и он чувствует себя здоровым. Затем болезнь переходит в следующую стадию, которую многие знают как СПИД. Это состояние, при котором иммунитет разрушается практически полностью.
- Многие путают ВИЧ и СПИД. Следует помнить, что ВИЧ — это вирус, а СПИД — болезнь, которая возникает вследствие его действия в организме человека.
- Наличие ВИЧ определяют по анализу крови, проверяя, есть ли там антитела к белкам вируса. Существуют специальные экспресс-тесты, которые позволяют выявить инфекцию в течение нескольких минут.
- Выявлено несколько подтипов ВИЧ-инфекции. Это штаммы, которые образовались в процессе мутации вируса.
- Символ Всемирного дня борьбы со СПИДом, который отмечают 1 декабря ежегодно, — красная лента.
- В мире с ВИЧ-инфекцией живут около 33 млн человек. При этом о своем статусе знают только 75% заболевших.
- Приблизительно 2 млн человек в год умирают от СПИДа.
- Всего ВИЧ-инфекция унесла жизнь около 35 млн человек.
- Страной-рекордсменом по заболевшим ВИЧ считается Африка. Здесь проживает около 61% заболевших.
- В некоторых странах за заражение другого человека ВИЧ-инфекцией существует уголовная ответственность.
В современном мире ведется активная пропаганда здорового образа жизни, борьба с наркотиками и другими вредными привычками. Каждый человек знает о ВИЧ и СПИДе, и о том, как это опасно. Несмотря на это, ВИЧ-инфекция — одно из наиболее проблемных заболеваний человечества.
Поэтому будьте внимательными к своему здоровью. Всегда следите за стерильностью инструментов в маникюрном салоне, шприцов в больницах и других вещей, которые могут контактировать с вашей кровью. Также не лишней будет регулярная сдача анализов.

Фото: Перверзева Э., Филиппова С. Актуальные вопросы культуры здоровья: ВИЧ-инфекции и СПИД. / Вестник РМАТ. — 2014. — № 1(10). — С.21—36
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники
- Прокофьева М.М., Кочетков С.Н., Прасолов В.С. Терапия ВИЧ-инфекции: методы и перспективы // ACTA NATURAE. — 2016. Том 8. — № 4 (31).
- Перверзева Э., Филиппова С. Актуальные вопросы культуры здоровья: ВИЧ-инфекции и СПИД // Вестник РМАТ. — 2014. — № 1(10). — С.21—36.
- Прянишникова Г.А. Дебютные маски ВИЧ-инфекции // Современная терапия в психиатрии и неврологии. — 2016. — №2. — С.24—28.
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Хорева М.А. 1 , Афанасьева А.И. 2 , Ельчанинова Е.Ю. 3 ,Сорокина Е.А. 4
1 ORCID: 0000-0002-9305-8679, кандидат медицинских наук, 2 ORCID: 0000-0002-7507-3963, ассистент кафедры психиатрии, 3 ORCID: 0000-0003-4500-4913, аспирант, 4 ORCID: 0000-0001-9495-9500, ординатор,
Алтайский государственный медицинский университет
НЕВРОЛОГИЧЕСКИЕ МАСКИ ВИЧ-ИНФЕКЦИИ
Аннотация
По частоте поражения различных органов и систем при ВИЧ-инфекции нервная система стоит на втором месте после иммунной. При этом спектр неврологических расстройств очень широк, что часто создает диагностические сложности. В статье приведено описание трех клинических случаев, которые демонстрируют полиморфность, неспецифичность и вариабельность течения неврологических нарушений, обусловленных ВИЧ-инфекцией. В работе подчеркнута важность знания и определенной настороженности практического врача в отношении клинических проявлений поражения нервной системы, обусловленных ВИЧ-инфекцией.
Ключевые слова: ВИЧ-инфекция, ВИЧ-ассоциированные неврологические расстройства, нервная система.
Khoreva M.A. 1 , Afanasyeva A.I. 2 , Elchaninova E.Yu. 3 , Sorokina E.A. 4
1 ORCID: 0000-0002-9305-8679, MD, 2 ORCID: 0000-0002-7507-3963, Assistant of the Department of Psychiatry, 3 ORCID: 0000-0003-4500-4913, Postgraduate student, 4 ORCID: 0000-0001-9495-9500, Registrar,
Altai State Medical University
NEUROLOGIC MASKS OF HIV INFECTION
Abstract
According to the frequency of damages in various organs and systems in case of HIV infection, the nervous system takes the second place after the immune system. At the same time, the spectrum of neurological disorders is very wide, which often causes diagnostic difficulties. The paper describes three clinical cases that demonstrate the polymorphism, nonspecificity and variability of the course of neurological disorders caused by HIV infection. The work emphasizes the importance of knowledge and a certain vigilance of a practical physician regarding the clinical manifestations of nervous system damage caused by HIV infection.
Keywords: HIV infection, HIV-associated neurological disorders, nervous system.
В России регистрируются одни из самых высоких темпов роста заболеваемости, причем в ближайшие годы ожидается неблагоприятный прогноз развития эпидемии [1, С. 76], [2, С.13], [3, С. 126], [4, С. 131], [5, С. 118]. По частоте поражения различных органов и систем при ВИЧ-инфекции нервная система стоит на втором месте после иммунной. Это связано с тем, что ВИЧ тропен в первую очередь к клеткам, имеющим СD4-рецепторы: клетки иммунной, а также нервной системы (клетки микроглии, астро-, моно- олигодендроциты и нейроны), клеткам эндотелия сосудов [6, С. 5], [7, С. 13], [8, С. 89], [9, С. 699], [10, С. 578]. По данным аутопсий патоморфологические изменения нервной системы встречаются по данным разных авторов у 70-90% умерших от СПИДа [11, С. 20], [12, С. 41].
Спектр клинических проявлений поражения нервной системы при ВИЧ-инфекции очень широк, что создает большие диагностические сложности. У 40-60% пациентов имеются разнообразные неврологические, психические и когнитивные нарушения [1, С. 76], [8, С. 89], [13, С. 25]. В 30% случаев неврологические проявления являются первыми симптомами перехода от латентного вирусоносительства ВИЧ к стадии СПИДа. У многих пациентов ВИЧ-инфекция с самого начала протекает как нейроинфекция, то есть неврологические нарушения доминируют и являются непосредственной причиной смерти, тогда как другие проявления заболевания минимальны [6, С. 6], [10, С. 577], [11, С. 20]. Проблема поздней диагностики ВИЧ-обусловленных неврологических расстройств влечет за собой несвоевременное назначение высокоактивной антиретровирусной терапии и, соответственно, неблагоприятный прогноз.
Механизмы проникновения ВИЧ через гематоэнцефалический барьер, а также дальнейшие пути воздействия вируса на нервную систему очень сложны и требуют дальнейшего изучения. Согласно данным литературы [6, С. 7], [7, С. 14], [12, С. 43] к механизмам повреждения нервной системы при ВИЧ-инфекции относятся:
- Цитопатический эффект влияния вируса в результате лавинообразного синтеза компонентов вируса.
- Повреждающее действие ВИЧ на нейроны, а также глиальные клетки, связанное со стимуляцией апоптоза.
- Воздействие различных цитокинов и других токсинов на нейроны.
- Активная супрессия и повреждение клеток микроглии.
- Аутоиммунные процессы.
- Формирование вирус-индуцированных васкулитов головного мозга.
- Спонгиоформная трансформация белого вещества головного мозга.
- Оппортунистические инфекции вызывают специфические патоморфологические изменения.
- Поражение нервной системы в результате токсического действия специфических препаратов, используемых для лечения ВИЧ-инфекции.
Выделяют две группы неврологических нарушений, связанных с ВИЧ-инфекцией. Первая группа — следствие прямого поражения нервной системы ВИЧ. Вторая – патологические состояния, являющиеся следствием иммунодефицита на стадии СПИДа [8, С. 90], [11, С. 20].
В настоящее время выделяют следующие первичные поражения нервной системы при ВИЧ-инфекции:
- ВИЧ-ассоциированные нейрокогнитивные нарушения;
- ВИЧ-ассоциированная энцефалопатия (СПИД-деменция);
- ВИЧ-ассоциированная миелопатия;
- ВИЧ-ассоциированная полинейропатия;
- ВИЧ-ассоциированный асептический менингит (менингоэнцефалит).
Примерно у половины больных СПИДом центральная нервная система (ЦНС) — объект инфекционных и онкологических заболеваний. В структуре вторичных инфекций, поражающих ЦНС, первое место отводится цитомегаловирусной инфекции (ЦМВ), второе — туберкулезу, третье — токсоплазмозу. Вместе с другими поражениями (лимфома и сосудистые осложнения) они составляют от 80 до 90% очаговых неврологических синдромов при ВИЧ-инфекции. Часто наблюдается микст-инфекция несколькими возбудителями и сочетание оппортунистических инфекций с неопластическими заболеваниями [2, С. 13], [8, С. 93], [14, С. 59], [15, С. 66].
Вторичные ВИЧ-обусловленным неврологические расстройства:
- Прогрессирующая мультифокальная лейкоэнцефалопатия.
- Менингиты, менингоэнцефалиты (токсоплазмозные, криптококковые, ЦМВ, грибковые, герпетические, протозойные, туберкулезные и др.).
- Абсцессы мозга (криптококкомы, туберкулемы, токсоплазмоз и др.).
- Церебральные васкулиты с инфарктами мозга (токсоплазмоз, герпес, туберкулез).
- Менингомиелиты (герпетический, ЦМВ и др.).
- Периферические невропатии (симметричная преимущественно сенсорная дистальная полиневропатия; синдром Гийена—Барре; хроническая воспалительная демиелинизирующая полиневропатия; множественные невропатии; паралич Белла).
- Новообразования ЦНС (лимфомы мозга первичные и вторичные, саркома Капоши, недифференцированные опухоли).
Таким образом, ВИЧ-ассоциированные неврологические расстройства очень вариабельны. Они могут проявляться поражением центральной и/или периферической нервной системы; могут иметь острое, подострое либо медленно прогрессирующее течение. К сожалению, ВИЧ-инфекция среди возможных этиологических факторов выявленной неврологической патологии пока рассматривается редко. При этом поздняя диагностика приводит к несвоевременному началу специфической терапии, что ухудшает прогноз и способствует распространению инфекции в популяции.
Клинический случай 1. Пациентка Б., 25 лет, поступила в неврологическое отделение в январе 2017 г. с диагнозом: Энцефаломиелит неясной этиологии. Предъявляла жалобы на слабость в ногах, головокружение, шаткость при ходьбе, снижение памяти, частые позывы на мочеиспускание и невозможность длительно удерживать мочу, запоры; интенсивные ломящего, жгучего характера боли в стопах, икроножных мышцах, повышение температуры тела в пределах 37,0-38.6 градусов, холодные ночные поты, снижение веса на 10 кг за полгода.
Из анамнеза известно, что в течение последних 10 месяцев женщина стала отмечать перепады температуры тела от субфебрильных до фебрильных значений, нарушение мочеиспускания, интенсивные боли в стопах. За это время пациентка неоднократно обращалась к терапевту и неврологу по месту жительства, получала лечение по поводу ОРВИ, синдрома вегетативной дистонии, остеохондроза позвоночника. На фоне проводимых лечебных мероприятий наблюдалась отрицательная динамика – появилась слабость в ногах, головокружение, нарушилась походка, пациентка перестала самостоятельно передвигаться. В связи с чем была направлена в неврологическое отделение.
В соматическом статусе: удовлетворительного питания, на коже лица – мелкопапулезная сыпь розового цвета, язык густо обложен налетом молочно-белого цвета, грибковое поражение ногтевых пластин стоп. В остальном – без особенностей. Неврологический статус: в сознании, ориентирована во времени, пространстве и собственной личности, контактна. Снижение когнитивных функций по данным Монреальской шкалы оценки когнитивных функций – 23 балла. Тест рисования часов – 10 баллов. Со стороны черепных нервов: положительный симптом Маринеску-Радовичи, в остальном без патологии. Резкая болезненность при пальпации по ходу нервных стволов нижних конечностей. Болевая гиперестезия, аллодиния в стопах, голенях. Мышечно-суставное чувство сохранено. Тонус мышц в ногах умеренно повышен. Сила мышц в верхних и нижних конечностях – 3 балла. Сухожильные рефлексы на руках, коленные D>S, повышены; ахилловы угнетены. Брюшные рефлексы равномерно снижены. Кистевой аналог симптома Россолимо, симптом Бабинского, Оппенгейма с обеих сторон. В позе Ромберга покачивание, координаторные пробы выполняет удовлетворительно. Самостоятельное передвижение невозможно из-за болей и слабости в ногах.
По результатам общего анализа крови выявлено: эритропения до 3,36х10/л, тромбоцитопения до 198 х 10/л, гемоглобин 97 г/л, остальные показатели без патологических изменений. Лабораторные данные биохимического анализа крови и анализа мочи не показали значимых нарушений. МРТ головного мозга: умеренные арахноидальные изменения ликворокистозного характера, очаговых изменений вещества мозга не выявлено. При исследовании ликвора выявлен незначительный лимфоцитарный плеоцитоз (лимфоциты – 10, нейтрофилы – 3), белок – 0,32 г/л, реакция Панди ++, глюкоза 3,0 ммоль/л. Серологические реакции на сифилис отрицательные, микобактерии туберкулеза не обнаружены. ИФА крови и ликвора на ВИЧ – положительный результат. Осмотрена инфекционистом.
На основании полученных результатов обследования пациентке выставлен диагноз: ВИЧ-инфекция, стадия 4 Б-В, вторичные заболевания, хронический кандидоз полости рта. Волосатая лейкоплакия языка. ВИЧ-ассоциированный энцефаломиелит. Центральный тетрапарез. Мозжечковая атаксия. Нарушение функции тазовых органов по типу императивных позывов. Симметричная преимущественно сенсорная дистальная полинейропатия нижних конечностей, выраженный болевой синдром.
Клинический случай 2. Пациентка Е., 23 года, поступила в неврологическое отделение в сентябре 2017 г. с предварительным диагнозом: Лейкоэнцефалопатия неясного генеза. Деменция. Самостоятельно жалоб не предъявляла. Со слов матери у дочери наблюдались изменения поведения (сонливость, заторможенность, тревожность, страхи), а также снижение памяти на текущие и отдаленные события, сложности в самостоятельном выполнении простых бытовых задач (одеться, покушать и т.д.). Также отмечалось снижение веса на 20 кг за последние полгода, периодическое повышение температуры тела до 37,5 градусов.
Из анамнеза известно, что в феврале 2017 г. после перенесенного стресса пациентка стала постоянно тревожиться, появилась вялость, заторможенность, ухудшалась память. В связи с чем обращалась к психиатру, рекомендована седативная терапия. На фоне лечения нарушения памяти и поведения прогрессировали. При неоднократных обращениях к терапевту по поводу гипертермии, снижения веса получала лечение по поводу ОРВИ, синдрома вегетодистонии.
В апреле 2017 г. обратилась к неврологу. Из амбулаторной карты: критика к своему состоянию снижена, напряжена, трудность сосредотачиваться. Со стороны черепных нервов, рефлекторной, сенсорной и координаторной систем – без отклонений от нормы. Нейропсихологическое тестирование не проводилось. По результатам МСКТ выявлены признаки умеренной смешанной гидроцефалии, умеренное снижение плотности перивентрикулярного белого вещества вокруг передних и задних рогов боковых желудочков. При ультразвуковом исследовании БЦС: нарушение хода ВСА с обеих сторон. Неврологом выставлен диагноз: Синдром вегетодистонии. Назначено лечение сосудистыми, ноотропными препаратами. На фоне лечения состояние пациентки неуклонно ухудшалось – девушка перестала узнавать родственников, плохо ориентировалась в пространстве и времени, нарушались навыки самообслуживания.
При последующем обращении к неврологу в сентябре 2017 г. жалоб не предъявляла. Неврологический статус: снижение критики к собственному состоянию, ориентация в пространстве и времени нарушена (не помнит название города, в котором находится, с подсказкой вспоминает дату, свой возраст). Не выполнила тест рисования часов (не могла самостоятельно нарисовать циферблат), тест запоминания трех слов. Отмечалось равномерное оживление сухожильных рефлексов с верхних и нижних конечностей. Координаторные пробы выполнить не могла, т.к. не понимала поставленную задачу. Выполнение проб по подражанию также нарушено.
МРТ головного мозга: в белом веществе преимущественно лобных, теменных, височных, частично затылочных долях и ножках мозга, субкортикально и паравентрикулярно определялись выраженные диффузно-очаговые зоны патологического МР-сигнала, гиперинтенсивные по Т2 и FLAIR, изоинтенсивные по Т-1, с неотчетливыми контурами, сливного характера. Боковые и III желудочки мозга расширены. Субарахноидальные конвекситальные пространства и борозды расширены, с умеренно выраженными атрофическими изменениями вещества мозга.
Анализ результатов общего анализа крови пациентки за период февраль-сентябрь 2017 г.: прогрессирующая панцитемия (лейкоциты: от 8,4 до 3,6х10*9/л, эритроциты от 4,25 до 2,66х10*12/л, тромбоциты от 207 до 112х10*9/л), снижение гемоглобина от 116 до 86 г/л, повышение СОЭ до 43 мм/ч. Ликвор прозрачный, бесцветный, цитоз – 11/3 (лимфоциты – 7, нейтрофилы – 4), белок – 0,38 г/л, реакция Панди ++, глюкоза 2,4 ммоль/л. Атипичные клетки, микобактерии туберкулеза не обнаружены. ИФА крови, ликвора на ВИЧ показал положительный результат. Осмотрена инфекционистом. На основании полученных результатов выставлен заключительный диагноз: ВИЧ-инфекция, стадия 4 Б-В. ВИЧ-ассоциированная лейкоэнцефалопатия. Деменция.
Клинический случай 3. Пациент Щ., 28 лет, поступил в неврологическое отделение 09.10.17 г. по экстренным показаниям. Жалоб не предъявлял по тяжести состояния. Из анамнеза: заболел остро 02.10.17 г., когда появились признаки слабости мышц лица, глаз. 07.10.17 г. был госпитализирован в ЦРБ с диагнозом: Краниальная полиневропатия. Опухоль задней черепной ямки ? Синдром Миллера-Фишера ?
По данным СМЖ – без патологических изменений. Получал глюкокортикостероиды, противоотечную терапию. Состояние больного продолжало ухудшаться, нарастали симптомы поражения черепных нервов. Пациент был доставлен в ККБ. При поступлении проведена МСКТ головного мозга (без патологии), осмотрен нейрохирургом (данных за нейрохирургическую патологию нет); помещен в отделение анестезиологии и реанимации.
Неврологический статус: на ИВЛ, в сознании. Менингеальных симптомов нет. Тотальная офтальмоплегия, грубый периферический прозопарез, грубый бульбарный синдром. Со стороны конечностей силовых, рефлекторных нарушений нет. Болевая чувствительность сохранена. Результаты общеклинического исследования ликвора: без патологии. Серологическое исследование (ИФА) крови и спинномозговой жидкости на ВИЧ показало положительный результат. Несмотря на проводимую интенсивную терапию состояние больного прогрессивно ухудшалось. 12.10.17 г. при выраженной брадикардии наступила остановка сердечной деятельности; констатирована смерть. Диагноз: ВИЧ-инфекция, стадия 4 Б. ВИЧ-ассоциированная множественная краниальная невропатия. По результатам аутопсии имелось совпадение клинического и патолого-анатомического диагнозов.
Заключение. Представленные клинические наблюдения иллюстрируют сложность диагностического поиска у пациентов молодого возраста без установленного ранее ВИЧ-положительного статуса. Описанные наблюдения демонстрируют полиморфность, неспецифичность и вариабельность течения ВИЧ-обусловленных неврологических расстройств. Таким образом, ВИЧ-инфекция довольно часто скрывается под различными неврологическими масками: энцефалопатия, полиневропатия, демиелинизирующее заболевание, синдром вегетодистонии, краниальные невропатии, объемные образования, менингит, энцефалит, инсульт, миелопатия и другие. Установление первичного диагноза пациентам с необычным течением заболевания, плохо поддающегося принятой в неврологии терапии, требует от практического врача настороженности в отношении ВИЧ-инфекции. С этой целью необходим целенаправленный опрос об учащении простудных заболеваний, эпизодов гипертермии, наличии диареи, увеличения лимфатических узлов, снижении веса и других характерных для ВИЧ-инфекции клинических проявлений, а также осмотр кожных покровов и слизистых на предмет грибковых заболеваний, различных высыпаний, пальпация лимфоузлов. При подозрении на ВИЧ-этиологию заболевания необходимо провести тестирование на ВИЧ. Своевременная диагностика позволит не только назначить специфическую терапию и улучшить прогноз пациента, но и предотвратить распространение ВИЧ-инфекции в популяции.
Список литературы / References
Список литературы на английском языке / References in English
Читайте также:


