Гемоглобин и тромбоциты при вич
Вряд ли можно найти человека, который хотя бы раз в жизни не делал клинический (или общий) анализ крови. Это один из самых часто применяемых анализов для диагностики различных заболеваний, такое исследование, выполненное профессионально, может многое сказать врачу о состоянии здоровья пациента.
Для общего анализа крови берут кровь из пальца (или из вены) утром натощак. Накануне вечером рекомендуется воздержаться от жирной пищи, поскольку это может повлиять на количество лейкоцитов. Исказить картину крови может и стресс - даже ссора с кем-нибудь по пути в поликлинику.
Для взятия анализа используется одноразовый стерильный инструментарий. Лаборант, производящий забор крови, обязан работать либо в одноразовых перчатках, либо в резиновых перчатках, которые обеззараживаются дезинфицирующими растворами после каждого забора крови, и которые он меняет по мере необходимости.
Традиционно кровь берут из четвертого пальца левой руки, который тщательно протирают ватой со спиртом, после чего делают укол специальной иглой в мякоть пальца на глубину 2-3 мм. Первую каплю крови снимают ватой, смоченной эфиром. Вначале набирают кровь для определения гемоглобина и СОЭ, затем – для определения числа эритроцитов и лейкоцитов, после чего с помощью стекол делают мазки крови и изучают строение клеток под микроскопом.
Общий анализ крови помогает врачу любой специальности. На основании результатов анализа крови (гемограммы) врач может компетентно оценить состояние организма, поставить предварительный диагноз и своевременно назначить соответствующее лечение.
Итак, общий (клинический) анализ крови показывает:
- количество эритроцитов,
- скорость оседания эритроцитов (СОЭ),
- содержание гемоглобина,
- количество лейкоцитов,
- лейкоцитарную формулу
- и другие показатели, на каждом из которых мы остановимся подробно.
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Цветовой показатель - нормальное его значение у людей любого возраста составляет 0,85-1,15. Цветовой показатель крови является показателем степени насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови. Когда его значения отличаются от нормы, то в основном это свидетельствует о наличии анемии. В данном случае анемии делятся на:
- гипохромные - цветной показатель меньше 0,85;
- гиперхромные - цветной показатель больше 1,15.
Однако анемии могут быть и нормохромные - когда цветовой показатель остается в пределах нормы.
Ретикулоциты - это молодые формы эритроцитов. У детей их больше, у взрослых меньше, потому что формирование и рост организма уже завершены. Увеличение количества ретикулоцитов может наблюдаться при анемиях или малярии. Снижение количества ретикулоцитов или их отсутствие является неблагоприятным признаком при анемиях, показывая, что костный мозг утратил способность производить эритроциты.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Гемоглобин - сложный железосодержащий белок, содержащийся в красных кровяных клетках – эритроцитах - животных и человека, способный обратимо связываться с кислородом, обеспечивая его перенос в ткани. Нормальным содержанием гемоглобина в крови человека считается: у мужчин 130—170 г/л, у женщин 120—150 г/л; у детей — 120—140 г/л. Гемоглобин крови участвует в транспорте кислорода и углекислого газа, поддерживает рН-баланс. Поэтому определение гемоглобина – одна из самых важных задач общего анализа крови.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Тромбоциты - эти клетки еще называют кровяными пластинами. Они самые маленькие по размеру клетки крови. Основная роль тромбоцитов - участие в процессах свертывания крови. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. В спокойном состоянии тромбоциты имеют дисковидную форму. При необходимости они становятся похожими на сферу и образуют специальные выросты (псевдоподии). С их помощью кровяные пластинки могут слипаться друг с другом или прилипать к поврежденной сосудистой стенке.
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
- воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
- острой кровопотере;
- гемолитической анемии (когда эритроциты разрушаются);
- состояний после удаления селезенки;
- отмечается при лечении кортикостероидами;
- некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
- тяжелой железодефицитной анемии;
- некоторых бактериальных и вирусных инфекциях;
- заболеваниях печени;
- заболеваниях щитовидной железы;
- применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
- системной красной волчанке.
Гематокрит - это доля (в процентах) от общего объема крови, которую составляют эритроциты. В норме этот показатель составляет у мужчин - 40-48 %, у женщин - 36-42 %.
Объем эритроцитов по сравнению с плазмой увеличивается при:
- обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
- врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
- нахождении человека в условиях высокогорья;
- недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
Е.М. Шифман 1 , Е.В. Ройтман 3 , Л.В. Кругова 2 , В.Я.Вартанов 2 , Н.Н.Хуторская 2
Статья опубликована в журнале "Акушерство и гинекология".- 2012.- 4/2. – С.39-46.
Введение: Применение антиретровирусной терапии и химиопрофилактики, во время беременности и в родах, а также элективное кесарево сечение снизили риск перинатальной передачи ВИЧ-инфекции до 1-2 % [1]. Однако, на сегодняшний день не существует ни одного антиретровирусного препарата, который был бы полностью лишен побочных эффектов [2]. С учетом высоких доз принимаемых препаратов и длительностью терапии, более или менее выраженные побочные эффекты антиретровирусной терапии (АРВТ) и химиопрофилакти наблюдаются практически у всех, получающих ее пациенток (по крайней мере, в течение первых недель) [3].
Угнетение кроветворения при проведении химиопрофилактики антиретровирусными препаратами у беременных имеет огромное значение, так как понимание генеза данного осложнения помогает провести правильную коррекцию возникших нарушений в периоперационном периоде при абдоминальном родоразрешении. Некоторые антиретровирусные препараты, особенно нуклеозидные ингибиторы обратной транскриптазы, угнетают кроветворение, эритропоэз и вызывают анемию. Для анемии, возникающей вследствие применения нуклеозидных ингибиторов обратной транскриптазы, в частности зидовудина, характерно развитие макроцитоза (средний объем эритроцитов > 100 fl), что может быть использовано как объективный критерий угнетения кроветворения на фоне АРВТ [4]. Необходимо отметить, что поскольку макроцитарная анемия, вызываемая препаратом, не связана с дефицитом витамина В12 или фолиевой кислоты, то она не поддается лечению данными витаминами. Препаратами выбора для коррекции анемии на фоне АРВТ служит рекомбинантный эритропоэтин и препраты железа. В отличие от анемии ВИЧ-инфицированных беременных, снижение уровня гемоглобина и эритроцитов при физиологически протекающей беременности объясняется гиперволемической гемодилюцией (возрастанием ОЦК на 30-33% к концу беременности), а также увеличенной потребносью в железе. При дефиците железа характерен микроцитоз, анизоцитоз и пойкилоцитоз, что необходимо учитывать при дифференциальной диагностики анемий во время беременности.
Изменения гемостаза у ВИЧ-инфицированных беременных на фоне АРВТ и химиопрофилактики, согласно литературным данным, весьма противоречивы и напрямую связаны с нарушением функции печени, которые чаще возникают при приеме ненуклеозидных ингибиторов обратной транскриптазы [5]. Согласно исследованиям de Andrade C.M. et al. [6] у беременных женщин, получавших антиретровирусные препараты, при родоразрешении отмечались эпизоды кровотечений за счет активации фибринолиза, что объясняется токсическим действием препаратов на функцию печени. Токсическое поражение печени обычно развивается в течение первых недель от начала химиопрофилактики [7,8]. С другой стороны, по данным Fabricius E. е.а. [9], эндотелиальное повреждениие, вызванное циркулирующими иммунными комплексами при ВИЧ-инфекции, приводит к развитию патологического фибринолиза, особенно при обширных оперативных вмешательствах. Как указывалось выше, у ВИЧ-инфицированных беременных пациенток при приеме ненуклеозидных ингибиторов обратной транскриптазы снижается выработка факторов свертывания крови. В то же время, при оперативном родоразрешении большое количество активатора плазминогена поступает в кровоток, однако его инактивация в печени может быть снижена. Не исключается возможность и уменьшения выработки антиплазмина патологически измененной печенью [10]. Если активность печеночных ферментов превышает верхнюю границу нормы более чем в 3,5 раза, проводят дополнительное обследование беременных, включая УЗИ брюшной полости, а также решают вопрос о смене препаратов [11].
Вторичная тромбоцитопения, возникающая на фоне приема антиретровирусных прпепаратов, обусловлена сниженной выработкой тромбоцитов и ускоренной их деструкцией. Нуклеозидные ингибиторы обратной транскриптазы способны подавляюще действовать на мегакариоцитарный росток красного костного мозга и снижать выработку тромбоцитов [12, 13].
Вышеприведенные осложнения значительно увеличивают риск анестезиологического пособия и оперативного родоразрешения, а, следовательно, диктуют необходимость адекватной коррекции.
Цель исследования: на основании показателей гемограммы, гемостазиограммы, тромбоэластограммы выявить характер анемии, тромбоцитопении, гемокоагуляционных нарушений у ВИЧ-инфицированных беременных, получающих препараты для химиопрофилактики, а также определить пути их коррекции.
Материал и методы исследования.
Контрольная группа (КГ) включала 139 пациенток с физиологическим течением беременности. В исследование основной группы были включены ВИЧ-инфицированные беременные с III-ей стадией заболевания, со сроком гестации 37-38 недель, которым выполнялось плановое элективное кесарево сечение. Пациентки основной и контрольной групп были сопоставимы по возрасту, сроку гестации, антропометрическим данным (см. таблицу № 1).
Таблица 1
Некоторые характеристики больных, включенных в исследование
| Показатель | Основная группа (n=162) | Контрольная группа (n=139) |
| Возраст, годы | 28,9±6,9 | 29,2±5,7* |
| Рост, см | 163,9±7,28 | 162,6±6,4* |
| Вес, кг | 75,3±5,4 | 78,4±6,3* |
| Срок гестации | 37,8±0,82 | 38,2±0,74* |
| ASA (II-III) | 85/77 | 92/47 |
Примечание: * Р> 0,05
При дальнейшем проведении исследования пациентки основной группы были рандомизированны на 2 подгруппы: I подгруппа – ВИЧ-инфицированные беременные, получающие специфическую предоперационную терапию, направленную на коррекцию анемии, тромбоцитопении, нормализацию функции печени и профилактику возможных гипокоагуляционных кровотечений; II подгруппа – ВИЧ-инфицированные беременные, которым не проводилась специфическая предоперационная подготовка. КГ была представлена пациентками с физиологическим течением беременности, сроком гестации 37-38 недель, которым также выполнялось плановое традиционное кесарево сечение. Критерии исключения из исследования для ВИЧ-инфицированных беременных были следующие: наличие I, II, IV стадии ВИЧ-инфекции, отказ от приема антиретровирусных препаратов во время беременности, наличие тяжелых соматических заболеваний у ВИЧ-инфицированных беременных, влияющих на изучаемые показатели. Критерием исключения из исследования для беременных с физиологическим течением беременности служило наличие тяжелых соматических заболеваний, влияющих на изучаемые показатели.
У всех больных основной группы (первой подгруппы) после измерения стартовых параметров и регистрации стартовых анализов в течение семи дней проводили предоперационную подготовку направленную на коррекцию анемии, тромбоцитопении, нормализацию функции печени и профилактику возможных гипокоагуляционных кровотечений. Терапия была представлена активатором синтеза протромбина – викасолом в дозировке 0,4 мг/кг, преднизолоном в дозе 3,4 мг/кг, адеметионином в дозировке 5,3 мг/кг, рекомбинантным эритропоэтином в дозировке 200 МЕ/кг/нед и железом (III) гидроксид декстраном в дозировке 1,8 мг/кг. За 30-40 минут до начала оперативного вмешательства начинали введение транексамовой кислоты в дозировке 10 мг/кг путем внутривенной инфузии в изотоническом растворе хлорида натрия (см. таблицу №2).
Таблица 2
Дозы препаратов для предоперационной подготовки ВИЧ-инфицированных пациенток.
| Препарат | Дозировка |
| Железа (III)-гидроксид декстран | 1,8 мг/кг |
| рекомбинантный эритропоэтин | 200 МЕ/кг/нед |
| викасол | 0,4 мг/кг |
| транексамовая кислота | 10мг/кг* |
| преднизолон | 3,4 мг/кг** |
| адеметионин | 5,3мг/кг |
Примечание: * - транексамовая кислота назначалсась за 30-40 минут до оперативного вмешательства; **преднизолон назначался в режиме пульс-терапии в течение 3дней;
Предоперационная подготовка в контрольной группе и второй подгруппе основной группы не проводилась. Премедикация накануне оперативного вмешательства в обеих группах была представлена рутинным назначением реланиума (10 мг в/м) и ингибитора протонной помпы омеза (20 мг перорально).
Оперативное вмешательство в обеих группах проводилось в условиях спинальной анестезии маркаином 0,5% - 12,9±0,68 мг с выполнением Гарвардского стандарта мониторинга.
Статистический анализ полученных данных включал описательную статистику по каждому исследуемому показателю, а также проверку гипотезы о статистической значимости различия средних значений 2 групп с помощью критерия Стьюдента при уровне значимости, равном 0,05. Для сравнения частот осложнений были рассчитаны частотные характеристики выборок в обеих группах, относительный риск (ОР) и 95% доверительный интервал ОР. Вся процедура обработки данных выполнена с использованием программного пакета статистических программ SPSS 6.O. Различия между выборками считались достоверными при Р 12 /л
Р>0,05
Р>0,05
Р>0,05
Р>0,05
Р1 0,05
Р>0,05
Р>0,05
Р 0,05
Р1 0,05
Р>0,05
Р>0,05
Р>0,05
Р1 0,05
Р1 0,05
Р>0,05
Р>0,05
Р>0,05
Р1 0,05
Р1> 0,05
Р1> 0,05
Р1>0,05
Р2 0,05
Р>0,05
Р>0,05
Р>0,05 00
Р1>0,05
Р2>0,05
Р2>0,05
Р2>0,05
Р2>0,05
г/л
Р>0,05
Р>0,05
Р>0,05
Р>0,05
Р2 0,05 - * ; Р3 12 /л на I этапе исследования против 3,69±0,41х10 12 /л на II этапе исследования), оставаясь незначительно ниже, чем у женщин с физиологическим течением беременности (P1 12 /л против 2,84±0,47х10 12 /л, Р3 0,05). Хотя это и свидетельствует о правильной ориентации лечебных мероприятий, однако, сохраняющиеся статистически достоверные различия по количеству эритроцитов и уровню гемоглобина между ОГ I и группой контроля на последующих этапах исследования, следует трактовать как результат специфического влияния антиретровирусных препаратов на гемопоэз.
Увеличенный при поступлении средний объем эритроцитов (MCV в основной группе был на 28,8% выше чем в контрольной группе) расценивался нами как патогномоничный признак анемии при приеме антиретровирусных препаратов. Проведенная комплексная терапия в ОГ I способствовала значительному снижению данного параметра (P1>0,05 начиная со II этапа исследования), что нельзя сказать о показателях среднего объема эритроцитов в ОГ II (P2 0,05, Р2>0,05, Р3>0,05). Тем не менее, показатель средней концентрации гемоглобина в эритроците (MCHС) на исходном этапе в основной группе был на 7,4% ниже, чем в контрольной группе (320,1±18,5 г/л против 345,6±18,7 г/л). В дальнейшем статистическое различие данного показателя не было достоверным в ОГ I (P>0,05). Данный факт – закономерное влияние проводимой специфической терапии, направленной на нормализацию показателей эритропоэза.
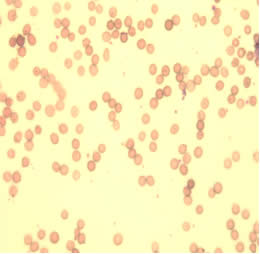
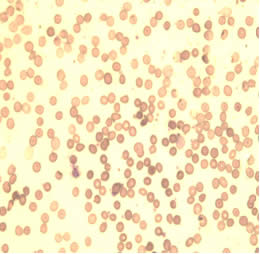
Помимо лабораторных данных, нарушения гемопоэза, обусловленные приемом антиретровирусных препаратов, иллюстрирует и морфологическая картина эритроцитов, которые представлены на слайдах 1,2.
| Слайд 1 | ||
 |  | |
| Рис 1. | Рис 2. | |
На слайде 1 отражена микроскопическая картина эритроцитов пациентки С., которая принимала комбинацию из трех антиретровирусных препаратов с 14 недель беременности. Как мы видим, на рисунке 1 и 2 практически отсутствуют клетки правильной двояковогнутой формы, характерен выраженный пойкилоцитоз, анизоцитоз, гипохромия красных кровяных телец. Среди представленных эритроцитов преобладают сфероциты, что указывает об аномалии мембраны эритроцитов, нарушении их деформируемости и готовности клеток к гемолизу. Также на рисунке 1 и 2 имеется небольшое количество кодоцитов и шистоцитов, что косвенно указывает на нарушение функции печени. Повышена и агрегационная способность эритроцитов (наиболее наглядно отражено на рисунке 2). Данное состояние приводит к нарушению транскаппилярного обмена, выбросу биологически активных веществ, нарушению функционирования тромбоцитов.
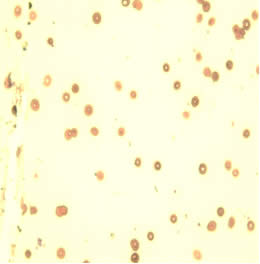
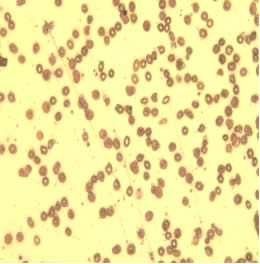
На слайде 2 представлены эритроциты пациентки С. после проведения комплексной предоперационной подготовки. На данном слайде эритроциты уменьшены в объеме, появились клетки правильной двояковогнутой формы, менее выражены анизоцитоз, пойкилоцитоз, гипохромия эритроцитов. Патологические формы эритроцитов, такие как кодоциты, сфероциты, шистоциты практически отсутствуют, что говорит о более эффективном функционировании эритроцитов.
| Слайд 2 | ||
 |  | |
| Рис 1. | Рис 2. | |
Существенным фактором риска развития расстройств гемокоагуляции у ВИЧ-инфицированных женщин на фоне приема АРВТ является тромбоцитопения, обусловленная снижением выработки тромбоцитов, и ускоренной их деструкцией. Так, нуклеозидные ингибиторы обратной транскриптазы способны подавляюще действовать на мегакриоцитарный росток красного костного мозга и снижать выработку тромбоцитов [15]. Помимо тромбоцитопении, развитие коагулопатии также связано и с нарушением синтетической функции печени и пониженным образованием факторов свертывания крови, в основном на фоне приема ненуклеозидных ингибиторов обратной транскриптазы и ингибиторов протеаз [16,17].
При анализе лабораторных показателей свертывающей системы крови было выявлено статистически достоверное снижение количества тромбоцитов в основной группе, обеих подгруппах на I и II этапах исследования. Однако, предоперационная подготовка пациенток I подгруппы привела к достоверному увеличению количества тромбоцитов у данной категории пациенток по сравнению со II подгруппой. Также предоперационная подготовка пациенток I подгруппы привела к достоверному снижению уровня АЧТВ, МНО, ПВ, D- димера, а также увеличению времени спонтанного эуглобулинового лизиса и уровня фибриногена. Различия по анализируемым показателям между I и II подгруппами были также статистически достоверными, начиная со II этапа исследования, что также указывает на адекватность выбранной лечебной концепции.
Таблица 4
Показатели свертывающей системы крови у обследованных больных на этапах исследования
Вирус иммунодефицита человека (ВИЧ) – вирус, который поражает иммунную систему. В норме она защищает организм от различных инфекций. Кроме того, она распознает чужеродные объекты (например, бактерии, опухолевые клетки) и уничтожает их. Вирус иммунодефицита поражает клетки иммунной системы, организм теряет свои защитные способности, и возникают различные инфекционные заболевания, опухоли. На последних стадиях развивается синдром приобретенного иммунодефицита (СПИД), при котором иммунная система не способна противостоять даже тем инфекциям, которые у здорового человека не вызывают каких-либо нарушений. Средняя продолжительность жизни с момента заражения до смерти может варьироваться в широких пределах и в среднем составляет 8-10 лет.
Пути передачи инфекции: половой, через зараженную кровь, от матери к ребенку (во время беременности, при родах и кормлении грудью).
Лечение направлено на замедление развития заболевания. Методов, позволяющих добиться полного излечения, на сегодняшний день не существует.
Вирус иммунодефицита человека.
Human immunodeficiency virus (HIV).
Выраженность проявлений заболевания зависит от стадии ВИЧ-инфекции.
На стадии первичного инфицирования (через 1-2 месяца после заражения) возникают следующие симптомы:
- повышение температуры;
- увеличение лимфатических узлов (органов иммунной системы);
- язвы во рту и на половых органах;
- потливость ночью;
- диарея (понос);
- слабость.
Длительность латентного (скрытого) периода может достигать 8-10 лет. Несмотря на практически полное отсутствие проявлений (наблюдается только увеличение в размерах лимфатических узлов), вирус продолжает разрушать иммунную систему человека.
Ранние симптомы перехода ВИЧ-инфекции в СПИД :
- частое повышение температуры тела;
- слабость;
- дальнейшее снижение массы тела;
- увеличение лимфатических узлов;
- диарея (понос);
- кашель;
- частые грибковые инфекции ротовой полости, половых органов;
- кожная сыпь, шелушение кожи.
О переходе в стадию СПИДа, когда иммунная система уже серьезно пострадала, свидетельствует:
- кашель и затруднения дыхания;
- озноб, повышение температуры тела выше 38 °C в течение нескольких недель;
- диарея;
- белые пятна, изъязвления на языке или во рту;
- высыпания на коже;
- выраженная слабость;
- выраженное снижение массы тела;
- боли при глотании;
- выраженные головные боли;
- тошнота, рвота;
- нарушения зрения.
Общая информация о заболевании
Вирус иммунодефицита человека – вирус, разрушающий клетки иммунной системы, которые помогают организму бороться с различными заболеваниями. Его характерной чертой является гибель разновидности белых кровяных телец крови – CD4-лимфоцитов. Чем больше этих клеток уничтожено вирусом, тем слабее становится иммунная система. Конечным этапом развития ВИЧ является синдром приобретенного иммунодефицита (СПИД). При СПИДе организм поражают микроорганизмы, которые у здоровых людей не способны вызвать какие-либо заболевания. Иммунная система также теряет контроль над некоторыми опухолевыми клетками, которые в норме способна уничтожать.
В результате при ВИЧ, СПИДе могут развиваться следующие заболевания.
- Кандидоз – поражение грибковой инфекцией полости рта, половых органов. Это приводит к возникновению белого налета, болезненным ощущениям в пораженных областях.
- Герпес. В здоровом организме иммунная система способна подавлять данный вирус. При ослабленном иммуннитете вирус активируется и может поражать кожу (что сопровождается герпетической сыпью), глаза, легкие и другие органы.
- Туберкулез. Люди с ВИЧ-инфекцией достаточно часто болеют им. Ослабление иммунитета вызывает быстрое прогрессирование заболевания.
- Криптококковый менингит – воспалительное заболевание оболочек головного и спинного мозга. Вызывается грибками, которые существуют в почве, испражнениях птиц.
- Пневмоцистная пневмония – воспаление легких, вызванное простейшими микроорганизмами (пневмоцистами). Данный вид пневмонии характерен для больных СПИДом.
Опухоли при ВИЧ-инфекции и СПИДе:
- саркома Капоши – злокачественная опухоль стенок кровеносных сосудов; чаще развивается у людей, страдающих ВИЧ; имеет вид красных, пурпурных очагов на коже или в полости рта. Может поражать внутренние органы;
- лимфомы – опухоли, которые развиваются из белых кровяных клеток; сопровождаются увеличением лимфатических узлов, где накапливаются опухолевые клетки, и способны распространяться по организму, поражая различные органы.
Таким образом, при ВИЧ и в более поздних стадиях при СПИДе развиваются различные инфекции, опухоли, которые в конечном итоге приводят к гибели человека.
Передача ВИЧ происходит следующими путями.
- Половым – ВИЧ-инфекция содержится в сперме, влагалищных выделениях, слюне, крови больного человека. Заражение происходит при попадании возбудителя из данных жидкостей в кровь здорового человека (через небольшие повреждения слизистых оболочек, которые могут возникать при половом контакте).
- Через кровь – при использовании шприцев, содержащих кровь зараженного ВИЧ человека (например, у наркоманов) или при попадании крови от зараженного человека в кровяное русло здорового человека (при переливании крови).
- От матери к ребенку – инфекция может передаваться как во время беременности, так и во время родов. В грудном молоке ВИЧ-инфицированной матери содержатся клетки вируса, что может приводить к заражению ребенка во время грудного вскармливания.
Кто в группе риска?
- Лица, практикующие незащищенные половые контакты.
- Лица, имеющие другие заболевания, предающиеся половым путем.
- Наркоманы, которые вводят наркотики внутривенно.
Ведущую роль в диагностике ВИЧ-инфекции играет лабораторная диагностика.
- Определение антител к вирусу иммунодефицита человека методом иммуноферементного анализа. Через некоторое время после проникновения инфекции в организм иммунная система начинает бороться с данной ней и вырабатывает антитела – специальные частицы, которые используются иммунитетом для определения и нейтрализации чужеродных объектов. Данный метод позволяет диагностировать ВИЧ, выявив в крови антитела к нему.
- Определение антител к вирусу иммунодефицита методом иммуноблотинга. Более точный метод определения антител к ВИЧ-инфекции, чем иммуноферментный анализ (ИФА). Используется в качестве дополнительного исследования для подтверждения результатов ИФА.
- Определение ВИЧ-инфекции методом полимеразной цепной реакции. Метод диагностики, который позволяет выявить генетический материал вируса (РНК) в крови пациента. Эффективен даже на самых ранних стадиях заболевания.
- Определение количества CD4 Т-лимфоцитов. При ВИЧ в основном происходит гибель клеток данного вида. Чем меньше CD4 Т-лимфоцитов остается в крови, тем сильнее поражена иммунная система. Темпы снижения этого показателя очень важны для лечения и прогноза заболевания.
- Тест на вирусную нагрузку при ВИЧ-инфекции. Позволяет определить количество вирусных частиц в крови. Сущность метода состоит в определении количества частиц генетического материала вируса в определенном объеме крови. Данный анализ имеет большое значение при лечении ВИЧ-инфекции.
Проводятся лабораторные анализы для определения общего состояния организма, функции печени, почек.
- Общий анализ крови, в ходе которого определяется количество эритроцитов, лейкоцитов, тромбоцитов. Позволяет выявить анемию (снижение количества эритроцитов и гемоглобина в крови, что приводит к снижению способности крови к переносу кислорода). При ВИЧ может быть снижен уровень белых кровяных клеток (лимфоцитов, лейкоцитов).
- Общий анализ мочи с микроскопией осадка. Исследуют различные свойства мочи (цвет, плотность, прозрачность), выявляют воспалительные изменения в органах мочевыделительной системы. Повышение уровня лейкоцитов в моче, наличие бактерий, слизи может наблюдаться при инфекциях мочевыделительной системы.
Для оценки функции печени проверяют уровень печеночных ферментов в крови.
- Аланинаминотрансфераза (АЛТ) – фермент, который есть во многих клетках организма, но наибольшее его количество содержат клетки печени. При заболеваниях печени АЛТ может попадать из разрушенных клеток печени в кровь. Соответственно, повышение его уровня в крови свидетельствует о поражении печени.
Оценка функции почек:
- Креатинин в сыворотке, мочевина в сыворотке – являются конечными продуктами обмена белков, выводятся из организма почками; их концентрация может повышаться при нарушении функции почек.
Кроме того, при ВИЧ-инфекции возникает множество сопутствующих инфекционных заболеваний, которые могут потребовать проведения дополнительных обследований. Объем необходимой диагностики определяется лечащим врачом.
Методов, которые позволяют достичь полного излечения от ВИЧ, на сегодняшний день не существует. Лечение состоит в приеме препаратов, которые замедляют развитие, размножение вируса и способствуют более медленному разрушению клеток иммунной системы. Механизмы действия данных лекарств на вирус различны. Для улучшения эффективности лечения применяется несколько препаратов. Также лечатся заболевания, сопутствующие ВИЧ.
ВИЧ-инфицированные люди наблюдаются в специальных центрах, где им оказывается необходимая медицинская помощь, психологическая поддержка. Современные препараты позволяют значительно увеличить продолжительность жизни больных.
Людям с ВИЧ-инфекцией приходится преодолевать многочисленные трудности, связанные как с самим заболеванием, так и с часто предвзятым отношением в обществе. Следует помнить, что поддержка окружающих, помощь в социальной адаптации очень важна для них.
- Использование средств контрацепции при половых контактах.
- Использование одноразовых стерильных шприцев при инъекциях.
Читайте также:
- Хламидийный цервицит при беременности
- Можно ли колоть иммуноглобулин при вич
- Определение вирусной нагрузки вич методом пцр
- Кто озвучивал вич доктора
- Туберкулезный диспансер в боровичах
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

