Эссе на тему профилактика вич
Институт демографии Национального исследовательского университета "Высшая школа экономики"
№ 845 - 846
3 - 16 февраля 2020
Понравилась статья? Поделитесь с друзьями:
Проблема ВИЧ-инфекции в России: оценки и тенденции
Дмитрий Подгорный
Факультет социальных наук,
Образовательная программа "Социология"
Кратко о ВИЧ и СПИД: что это такое?
Вирус иммунодефицита человека (далее - ВИЧ) – вирус, поражающий иммунную систему человека и ослабляет системы защиты людей от широкого спектра инфекций, онкологических и других заболеваний. Самой поздней стадией ВИЧ-инфекции является синдром приобретенного иммунодефицита (СПИД), который у разных людей может развиться через 2–15 лет. Для больных СПИДом характерно развитие некоторых типов рака, инфекций или других тяжелых клинических проявлений[1].
ВИЧ/СПИД является одной из самых главных проблем общественного здравоохранения в мире, особенно в странах с низким и средним уровнем дохода. В настоящее время благодаря последним достижениям в расширении доступа к антиретровирусной терапии (АРВТ) жизнь ВИЧ-позитивных людей стала более продолжительной и здоровой. Более того, АРВТ предотвращает дальнейшую передачу ВИЧ. Однако, по состоянию на 2018 г. 23,3 миллиона человек в мире получали АРВТ, то есть только 62% из 37,9 миллиона человек с ВИЧ[2].
Согласно данным ВОЗ и ЮНЭЙДС, на конец 2018 года в мире насчитывалось около 37,9 миллиона человек с ВИЧ. В этом же году около 1,7 миллиона человек приобрели инфекцию[3]. Несмотря на то, что наиболее пораженным регионом ВОЗ отмечает Африканский регион, где в 2018 г. проживало 25,7 миллиона человек с ВИЧ-инфекцией и сосредоточено также почти две трети общего глобального числа новых случаев инфицирования ВИЧ[4], обеспокоенность также вызывает Европейский регион. Так, например, на 2018 год в Западной и Центральной Европе и в Северной Америке проживало около 2,2 миллиона человек с ВИЧ, а в Восточной Европе и Центральной Азии – 1,7 миллиона человек[5].
В 2018 году примерно у 160 000 человек в Европейском Регионе ВОЗ была впервые диагностирована ВИЧ-инфекция[6]. 65% новых случаев заражения ВИЧ от 160 000 человек выявляются в России. Таким образом, Россия является лидером по числу новых случаев заражения ВИЧ-инфекцией в странах Европы[7].
Согласно данным Росстата, в России на 2017 год насчитывалось 693,1 тысячи человек с ВИЧ, и только в 2017 году диагноз ВИЧ, установленный впервые в жизни, получило около 85,8 тысячи россиян[8]. Несмотря на развитие информационной грамотности о способах передачи ВИЧ и современных способах предотвращения распространения, например, презервативах, в России заражаются ВИЧ около 250 человек в день. Только за 2018 год было выявлено 101 345 новых случая заражения. По состоянию на 1 января 2019 года, в России проживало ВИЧ-положительных 1 007 369 человек, то есть было инфицировано 0,7% от всего населения страны[9].
Если посмотреть на статистику заболеваемости (Рисунок 1) по регионам Российской Федерации, то можно увидеть, что доминируют Сибирский и Уральский федеральные округа. На эти 25 региона России приходится 66,2% всех новых случаев заражения ВИЧ-инфекцией[10]. Безусловно, можно предположить, что такой большой процент зараженных и такое количество случаев новых заражений могли возникнуть из-за большего охвата населения или более ответственного подхода населения к тестированию на наличие в крови антител ВИЧ, однако никакой статистической информации, подтверждающей это, найти не удалось.
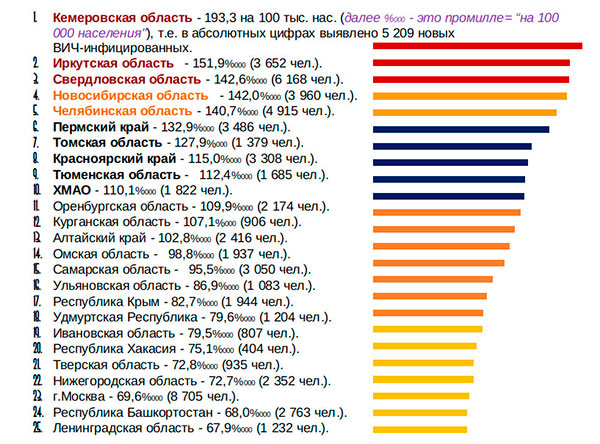
Рисунок 1. Антирейтинг территорий РФ по заболеваемости ВИЧ-инфекцией за 2018 год[11]
Все приведенные выше данные позволяют предположить, что в России на данный момент наблюдается напряженная ситуация с ВИЧ-инфекцией. Впрочем, можно утверждать, что эта проблема актуальна не только для России, но и для всего мира.
Ответить на вопрос о наличии или об отсутствии эпидемии ВИЧ можно просмотрев процент зараженных от общего числа населения. Как уже было отмечено, уровень заболеваемости ВИЧ в России, ниже чем в Африканском регионе, однако выше, чем в развитых странах. Стоит учитывать тот факт, что разные страны и регионы по-разному оценивают число зараженных ВИЧ-инфекцией людей. Также, ввиду того, что лечением обеспечиваются лишь те, кто встают на учет, неизвестно точное число зараженных, покупающих лекарство за свой счет[12]. Более того, нет какой-либо информации о том, сколько людей вообще не знают о своем статусе и сколько людей, зная свой статус не начинают принимать АРВТ, ввиду различных обстоятельств (ВИЧ-диссиденты, те, кто проходил тестирование анонимно, и т.д.).
Согласно данным IAPAC, общая численность ВИЧ-положительных в России составляет более 1,3 миллиона человек, из которых 49% знают свой статус, 12% получают АРВТ и лишь 9% достигли неопределяемой вирусной нагрузки (согласно российской статистике, на конец 2016 года общая численность ВИЧ-положительных оценивается в 793 тысячи человек)[13]. Если зараженные ВИЧ/СПИДом не будут получать на постоянной основе АРВТ, то процент умерших из-за ВИЧ/СПИДа будет только возрастать, а продолжительность жизни - снижаться. Быстрые темпы прироста новых случаев заражения; низкий процент получающих АРВТ; высокий уровень смерти в возрастных группах от 30 до 40 лет, позволяют утверждать, что на сегодняшний день, в России существует серьезная проблема распространенности ВИЧ-инфекции[14]. Исходя из того, что порогом, при котором распространенность в стране или регионе эпидемии считается 1% зараженных от общего числа населения, можно утверждать, что на территории России наблюдается именно эпидемия ВИЧ-инфекции, а не просто большое число зараженных или количество новых случаев заражения[15].
Основные пути передачи ВИЧ-инфекции[16]:
- при незащищенном половом контакте с ВИЧ-инфицированным (не важно, гомосексуальный или гетеросексуальный секс);
- при переливании здоровому человеку зараженной крови;
- при использовании игл, шприцев, которые использовал ВИЧ-инфицированный (в основном - потребители инъекционных наркотиков);
- от матери ребенку (во время беременности, родов, при грудном вскармливании).
Несмотря на то, что при несоблюдении всех мер предосторожностей, шанс заражения ВИЧ есть у всех социальных групп, существует группы с повышенным риском заражения, независимо от типа эпидемии или местных условий[17]:
- мужчины, имеющие секс с мужчинами (далее – МСМ);
- лица, употребляющие инъекционные наркотики (далее – ПИН);
- секс-работники и их клиенты (далее – СР).
Ключевые группы населения на постоянной основе сталкиваются с правовыми и социальными проблемами, которые возникают в связи с их поведенческими характеристиками, и делают их более уязвимыми к ВИЧ, а также затрудняют доступ к программам тестирования и лечения[18].
По состоянию на 31 декабря 2016 года (Рисунок 2), наиболее высокий уровень поражения ВИЧ наблюдается среди мужчин в возрасте 35-39 лет (2,8%); среди женщин в возрасте 30-34 года (1,6%)
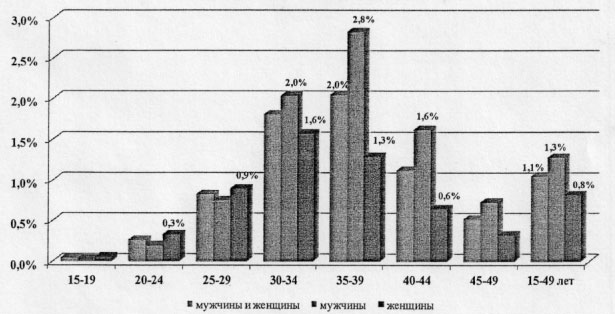
Рисунок 2. Процент ВИЧ-позитивных в разных возрастных группах мужчин и женщин, проживающих в Российской Федерации[19]
Заболевание впервые было описано в научной литературе только в 1981 году, а сам вирус выделили два года спустя. Некоторое время вирусная теория была одной из многих гипотез возникновения СПИДа. Связать ВИЧ и СПИД было поначалу непросто, ввиду долгосрочного периода от заражения до явной формы.
Из-за этого поначалу существовали также иные теории возникновения СПИДа, например: аутоиммунная, генетическая и прочие. Потом стали накапливаться доказательства вирусной природы СПИДа, однако появились и несогласные с этим.
Главный их тезис – ВИЧ не вызывает СПИД. В более мягкой форме – вирус есть, СПИД есть, но они не связаны, в более жесткой – и самого вируса не существует, а все научные доказательства – фальсификация. Умирают не от ВИЧ, а от болезней, потому и лечить ВИЧ не надо[20].
ВИЧ-положительные-диссиденты, отрицая факт существования вируса, не лечатся и распространяют ВИЧ и дальше. Более того, многие рожают детей, которые, ввиду отсутствия АРВТ у матери, также заражаются во время беременности или грудного вскармливания и умирают в ранние годы.
Какой-либо официальной статистики о количестве ВИЧ-диссидентов в России нет, однако в самой популярной группе во ВКонтакте[21], посвященной отрицанию ВИЧ, на 17 октября 2019 год состоят 18 126 человека (это без учета того, что многие могут разделять эти взгляды, но не вступать в группу, не знают про эту группу, или же, ввиду отсутствия лечения, – уже умерли).
Из 37,9 миллиона ВИЧ-инфицированных в мире только 75% знают о своем статусе. Остальные 25% либо не подозревают, что являются носителями ВИЧ[22], так как не проходят никаких тестов, либо проходят анонимное тестирование, которое не учитывается в статистике.
Еще один важный фактор распространения вируса – отсутствие АРВТ из-за нехватки лекарств, как это имеет место в России. В 2018 году некоторые Российские регионы сократили объем участия в закупках АРП для пациентов. Если в 2017 году закупки не объявили 21 регион, то в 2018 количество регионов увеличилось до 35[23].
Стигматизация заболевания и дискриминация зараженных - значимый фактор, который способствует бесконтрольному росту ВИЧ-инфекции в России.
Согласно отчету ЮНЭЙДС, среди людей, живущих с ВИЧ, которые подвергаются связанной с этой инфекцией стигме, вероятность несвоевременного получения помощи более чем в два раза выше, чем среди тех, кто не ощущает на себе проявления такой стигмы[25].
Когда люди, живущие с ВИЧ, сталкиваются с дискриминацией в медицинских учреждениях, а это в свою очередь приводит к снижению возможности для полноценного охвата ВИЧ-положительных лечением, предоставлением услуг по тестированию, лечению и профилактике заболевания. Зачастую, ВИЧ-положительные люди избегают обращения в клинику за помощью, опасаясь столкнуться с разглашением своего ВИЧ-статуса или впоследствии подвергнуться связанным с ним стигме и дискриминации. В отчете ЮНЭЙДС отмечается, что страхи разглашения своего статуса – небезосновательны. В 19 странах, по которым доступны данные, 25% живущих с ВИЧ, подвергались дискриминации в медицинском учреждении. Более того, 33% ВИЧ-положительных подвергались как минимум одной из форм дискриминации в медицинском учреждении в связи с состоянием своего сексуального здоровья[26].
Незнание о болезнях ввиду их табуированности приводят к ситуациям, когда непознанный объект обрастает мифами. То же самое происходит и с ВИЧ. Согласно опросу, проведенному Росстатом, россияне довольно плохо ознакомлены со способами передачи ВИЧ-инфекции.
Например, согласно опросу Росстата, результаты которого опубликовали Известия, 17% респондентов считает, что ВИЧ способны распространять комары. А 20% респондентов в целом не имеют представления, можно ли заразиться ВИЧ через комариные укусы или нет. Респонденты также плохо представляют себе, передается ли ВИЧ от матери ребенку во время беременности, родов и/или грудного вскармливания. 27% уверены, что грудное вскармливание при ВИЧ безопасно. Более того, до сих пор остается мнение, что ВИЧ можно заразиться через использованную ВИЧ-положительным человеком посуду и пищу, — так считают 11% опрошенных, а 14% вообще не знают, можно или нельзя. 15% россиян не уверены, что человек с ВИЧ может выглядеть вполне здоровым[27]. ВЦИОМ же отмечает, что некоторые заблуждения относительно вероятности заболеть через рукопожатия, воздушно-капельным путем и т.д. мало распространены, но некоторые все равно считают, что такая вероятность есть (4% респондентов считают, что можно заразиться через рукопожатие, 11% - воздушно-капельным путем)[28].
Росстат также отмечает, что существует корреляция между информированностью о ВИЧ и уровнем образования, но информированность не коррелирует с возрастом. Только 74% людей с основным общим образованием считают, что презерватив является одним из способов обезопасить себя от ВИЧ. В то время как доля людей с высшим образованием, которые считают, что презерватив снижает риск заражения, достигает 87%[29].
- Тенденция распространения ВИЧ наблюдается во всем мире, и Россия не исключение.
- Существуют ключевые группы людей с бо?льшим шансом заражения; однако, заражение начало выходить из ключевых групп и, если не соблюдать меры предосторожности, шанс заразиться вирусом иммунодефицита человека – есть у каждого почти в равной степени.
- Значимыми факторами в распространении ВИЧ-инфекции являются мифотворчество; отсутствие какого-либо знания о самой болезни и ее путях передачи; стигматизация; отсутствие сексуального просвещения; табуированность темы, ввиду низкой информированности населения и отсутствия необходимой социальной рекламы.
ЮНЭЙДС периодически отмечает, что необходимо положить конец эпидемии СПИДа, уточняя, что невозможно остановить эпидемию, не предоставив для начала лечение всем заразившимся. Предполагается, что при соблюдении всех требований и рекомендаций ЮНЭЙДС по профилактике заболевания, адекватной отчётности, проведении консультаций всех заинтересованных сторон и т.д., к началу 2030 года эпидемия СПИДа будет полностью прекращена[30]. Для достижения конца эпидемии, в 2014 году была поставлена новая цель, которая, по сути, является новой интерпретаций прежних задач по профилактике эпидемии ВИЧ/СПИДа: цель 90-90-90, которая предполагает, что к 2020 году[31]:
- 90% всех людей, живущих с ВИЧ, должны знать свой статус;
- 90% всех людей, у которых диагностировали ВИЧ, должны стабильно и постоянно получать антиретровирусную терапию (АРВТ);
- у 90% всех людей, получающих АРВТ, должна наблюдаться вирусная супрессия, то есть вирусная нагрузка должна быть неопределяемой, что означало бы, что тест-системы на ВИЧ уже не может распознать само наличие антител к ВИЧ, ввиду того, что вирусная нагрузка ниже порога чувствительности тест-системы. Необходимо отметить, что неопределяемость не означает отсутствие вируса у человека!
Помимо цели 90-90-90, существует множество других способов по предотвращению числа новых случаев заражения ВИЧ и увеличению количества зараженных людей, получающих АРВТ:
Если начать выполнение предложенных сверху идей, то, возможно, эпидемия в России пойдет на убыль и процент новых случаев заражения будет с каждым годом уменьшаться, ввиду распространения знаний о ВИЧ и способах ее передачи среди населения, а процент инфицированных, получающих АРВТ, будет увеличиваться.
Министерство здравоохранения Республики Казахстан
Выполнила: Курбаниязова Н.
Проверила: Саитова О.С.
Введение
Социальные факторы, влияющие на распространение ВИЧ.
Перспективы специфической профилактики.
Пандемия инфекции, вызываемой вирусом иммунодефицита человека (ВИЧ), является в истории человечества крупнейшим событием конца XX века, которое можно поставить в один ряд с двумя мировыми войнами как по числу жертв, так и по тому ущербу, который она наносит обществу. СПИД, как война, неожиданно обрушился на человечество и продолжает наступать, поражая новые страны и континенты. В отличие от военных действий ВИЧ-инфекция в большинстве стран распространилась незаметно, и человечеству открылись уже последствия этого тайного распространения – болезнь и смерть миллионов людей.
Социальные факторы, влияющие на распространение ВИЧ-инфекции.
В настоящее время важнейшим фактором, влияющим на распространение ВИЧ-инфекции половым путем, является количество половых партнеров за определенный временной период. Частота собственно половых актов имеет меньшее значение, так как они могут совершаться с одним незараженным партнером. Естественно, что для распространения ВИЧ в обществе должна быть группа населения, меняющая половых партнеров достаточно часто. Но далеко не всегда можно проследить связь социального устройства общества с таким явлением, как частая смена половых партнеров. Нет сомнения, что очевидное отставание заболеваемости бывших социалистических стран по сравнению с капиталистическими и развивающимися обусловлено особенностями экономики и культуры, которые существовали там до конца 80-х годов. Завозу и распространению ВИЧ в Россию явно препятствовали закрытость границ, запрещение или осуждение некоторых видов контактов, в тои числе половых, с иностранцами из определенных стран, общественное осуждение внебрачных и добрачных половых связей, преследование гомосексуалистов, наркоманов и проституток.
Итак, основным социально-экономическим фактором развития пандемии ВИЧ-инфекции является расширение и функционирование мирового рынка; локальные эпидемии также в определенной мере поддерживаются теми или иными факторами местной хозяйственно-экономической деятельности.
Не следует забывать, что эффективное противодействие эпидемии может расходиться как с коммерческими, так и с политическими интересами определенных групп населения, которые в той или иной мере заинтересованы в сохранении действия некоторых факторов, способствующих распространению ВИЧ, например в распространении наркотиков, проституции и порнографии. Поэтому нельзя ожидать, что они не будут оказывать скрытое или открытое противодействие мероприятиям, направленным на профилактику распространения ВИЧ. В связи с этим некоторые моменты борьбы со СПИД могут потребовать уже не только медицинских вмешательств, но и политических решений.
Но даже, если этих больных оставить без лечения, что весьма вероятно может случиться из-за экономического положения страны, то потери от их нетрудоспособности, затраты их семей на уход и содержание и т.п. будут все равно весьма чувствительны для общества.
Ощутимая потеря рабочей силы наблюдается, конечно, только при достаточно большом количестве заболевших. Но некоторые потери отмечаются и при относительно малом числе больных. Так как клинически выраженная картина заболевания развивается чаще всего у лиц 30 – 40-летнего возраста, то уменьшается количество именно уже достаточно квалифицированных работников. Возникают затраты, связанные с подготовкой новых работников, социальными компенсациями и т.п.
Для экономики очень важно, что больные СПИД из числа потенциальных производителей переходят в число потребителей.
В ряде стран обнаруживаются прямые последствия высокой заболеваемости ВИЧ-инфекцией и повышенной смертности населения, связанной с ней. Так, с распространением СПИД связывают уменьшение обрабатываемых площадей в центральных, районах Африки.
Как в развитых, так и в развивающихся странах больные СПИД не только перестают вносить свою лепту в семейный бюджет, но и становятся бременем для своих родственников. Это в свою очередь снижает уровень жизни остальных членов семьи, препятствует их развитию и образованию. В результате деградирует и все общество.
Так или иначе, распространение ВИЧ-инфекции ведет к упадку производительных сил. Непосредственная информация о высокой заболеваемости ВИЧ-инфекцией может привести к падению весьма важной для некоторых стран отрасли экономики – туризма.
Таким образом, даже если не осуществлять расходы на лечение ВИЧ инфицированных, то и в этом случае экономически потери от заболевания будут весьма значительными.
Разумеется, все нации, в той или иной мере столкнувшиеся с ВИЧ-инфекцией, предпринимают попытки противодействия эпидемии. К числу дорогостоящих, но морально и даже экономически оправданных мероприятий относится проверка донорской крови на маркеры ВИЧ-инфекции. В то же время некоторые мероприятия, такие как, например, обследование всех поступающих в стационары в целях предупреждения распространения в них ВИЧ-инфекции, могут только увеличивать расходы, так как такая передача должна предупреждаться обычным противоэпидемическим режимом стационара.
При этом следует отметить, что прямым методом предупреждения любых вариантов передачи ВИЧ при медицинских вмешательствах является снижение количества источников ВИЧ в популяции.
Из этого следует, что кажущееся многим бесполезными и дорогостоящими занятия профилактикой ВИЧ-инфекции на самом деле являются экономически выгодным занятием.
2 . Профилактика ВИЧ-инфекции.
Организация противодействия развивающейся пандемии и борьба с ее разрушительными последствиями являются в настоящее время наиболее важной задачей международной и национальной политики в области здравоохранения.
ВОЗ в ряде документов выделяет 4 основных направления деятельности, направленные на борьбу с эпидемией ВИЧ-инфекции и ее последствиями:
1) предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению, распространение презервативов; лечение (других) болезней, передающихся половым путем, обучение поведению, направленному на сознательное лечение этих болезней;
2) предупреждение передачи ВИЧ через кровь методами снабжения безопасными кровепродуктами, обеспечения асептических условий при инвазивной, нарушающей кожную целостность, хирургической и стоматологической практике;
3) предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ, перинатальной передаче и планировании семьи, обеспечения медицинской помощи, включая консультирование, женщинам, которые инфицированы ВИЧ;
4) организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.
Осуществление мероприятий по профилактике ВИЧ является гораздо более сложным, чем представляют себе многие организаторы здравоохранения в России, и на этом пути пока неудачи встречаются гораздо чаще, чем заметные успехи.
ВИЧ-инфекция
ВИЧ-инфекция представляет собой хроническое заболевание, которое вызывается вирусом иммунодефицита человека (ВИЧ) и характеризуюется специфическим поражением иммунной системы с медленным ее разрушением вплоть до формирования синдрома приобретенного иммунодефицита (СПИД).
СПИД является смертельной болезнью, от которой в настоящее время не существует средств для лечения.
СПИД – (Acquired immune syndrome deficiency - AIDS) – является последней стадией развития ВИЧ-инфекции, которая вызывается вирусом иммунодефицита человека.
Иммунитет человека при СПИДе настолько ослаблен, что другие, часто, банальные заболевания, которые развиваются на фоне ВИЧ-инфекции, принимая необратимое течение в итоге приводят к летальному исходу.
В связи с этим СПИД является тем заболеванием, о котором говорят, что оно убивает медленно, но верно.
При проникновении в организм человека ДНК ВИЧ вступает в контакт с ДНК клетки хозяина.
Благодаря ферменту интегразе ДНК ВИЧ внедряется в структуру ДНК клетки человека и поэтому нарушает нормальную работу зараженных клеток, тканей, органов и может сохраняться в теле носителя неограниченное время.
Попробуй обратиться за помощью к преподавателям
Находясь в лейкоцитах и сохраняя свою активность, вирус становится постепенно неотъемлемым элементом крови.
Именно эта особенность вируса и обуславливает чрезвычайно высокий риск заразиться СПИДом , используя плохо стерилизованные медицинские инструменты, которые раньше вступали с кровью зараженного вирусом СПИДа человека, в непосредственный контакт.
Положение осложняется еще и тем, что симптомы СПИДа могут проявляться лишь спустя несколько лет после инфицирования.
ВИЧ по этому показателю опережает все известные вирусы, включая многочисленные разновидности вирусов гриппа.
Диагностика и лечение СПИДа
Признаки СПИДА проявляются далеко не сразу.
Правильный диагноз СПИД возможно поставить на ранних стадиях болезни, поскольку с самого начала заражения ВИЧ пораженные клетки крови содержат специфический, мутированный генетический материал, образующийся в результате действия возбудителя СПИДа и продуцирующий аномальные белки.
Обнаружение этих белков в крови обследуемого человека позволяет поставить диагноз – СПИД.
Задай вопрос специалистам и получи
ответ уже через 15 минут!
Пораженные клетки, подчиняясь неправильной генетической программе, воспроизводят различные компоненты вируса в организме хозяина, что способствует его распространению.
Отдельная роль в этом процессе принадлежит ферменту протеазе, который изменяет оболочку нового элемента вируса таким образом, что он становится пригодным для передачи возбудителя инфекции здоровым клеткам.
На этом этапе размножения вируса возможна успешная и эффективная борьба с ВИЧ и СПИДом, основанная на использовании ингибиторов протеазы, которые лишают ВИЧ способности к воспроизводству
Каждый год на нашей планете умирают люди от СПИДа и появляются новые больные СПИДом.
Это объясняется тем, что ВИЧ поражает не только Т-лимфоциты, но другие клетки крови, с более долгим сроком службы – макрофаги, моноциты.
В этих клетках ВИЧ не проявляет активности и не уязвим для действия известных лекарственных средств. Это один из факторов, не позволяющий полностью удалить ВИЧ из организма пациента.
Профилактика СПИДа
Особое место среди проблем здравоохранения, занимает предотвращение распространения ВИЧ-инфекции.
Это обусловливается тем, что глобальный рост ВИЧ-инфекции приводит к огромным социально-экономическим последствиям, отсутствуют средства надежной специфической профилактики, расходы на лечение значительны.
Глобальные процессы современного мира значительно увеличивают распространение ВИЧ.
В мире наблюдается тенденция преимущественного распространения ВИЧ среди молодого населения, что ведет к повышению смертности, уменьшению продолжительности жизни, сокращению рождаемости, снижению численности работающего населения, тем самым вызывая негативные эффекты в социальной и экономической жизни общества.
По этой причине одним из важных направлений государственной политики в сфере здравоохранения является сдерживание распространения ВИЧ-инфекции в стране и снижение смертности от СПИДа.
Одно из центральных мест в рамках данных направлений занимает информирование населения по вопросам профилактики ВИЧ-инфекции.
Знать основные пути заражения ВИЧ и меры индивидуальной профилактики, безусловно, важно для любого человека.
Так и не нашли ответ
на свой вопрос?
Просто напиши с чем тебе
нужна помощь
ВИЧ-инфекция – заболевание, возникающее в результате заражения вирусом иммунодефицита человека (ВИЧ).
ВИЧ-это РНК-содержащий вирус, относящийся к семейству ретровирусов.
В настоящее время известны две разновидности ВИЧ: ВИЧ-1 и ВИЧ-2. Заболевание, вызываемое ВИЧ-2, характеризуется замедленной динамикой и более длительным течением.
Эпидемиология и пути передачи:
ВИЧ-инфекция – антропоноз, единственный источник возбудителя для человека – вирусоноситель и больной СПИДом.
Вирусные частицы (вирионы) – присутствуют во всех биологических жидкостях организма, но в различных концентрациях. Наиболее высокое содержание вируса – в крови и семенной жидкости.
Передача вируса осуществляется тремя путями:
- от матери к плоду/новорожденному.
ВИЧ не передается при обычных бытовых контактах и воздушно-капельным путем. Не зарегистрированы и случаи передачи ВИЧ через укусы кровососущих насекомых.
Однако контагиозность ВИЧ не так высока, как у других ИППП. Так, из более чем 1600 обследованных половых партнеров ВИЧ-инфицированных только 15% заразились этим вирусом.
Развитие ВИЧ-инфекции определяется двумя взаимодействующими факторами: основным патогенным свойством ВИЧ – ослаблять иммунную систему инфицированного человека и специфическим иммунным ответом организма, развивающимся в процессе заболевания.
ВИЧ пантропен, но основными клетками-мишенями для него являются Т-хелперы, несущие на мембране сотни молекул рецептора CD4+. В организме вирус трансформируется от менее агрессивного состояния в более агрессивному, что выражается в прогрессивном уменьшении числа CD4+ лимфоцитов в крови вплоть до полного их исчезновения и приводит к утяжелению клинической картины.
С одной стороны, иммунная система является мишенью для вируса, с другой – сама вырабатывает специфические антитела к нему. При этом в иммунной системе происходит развитие аутоиммунных процессов, которые усугубляют процесс разрушения клеток и тканей организма.
- потеря массы тела более, чем на 10% от исходной;
- хроническая диарея в течение более одного месяца;
- длительная лихорадка в течение одного месяца (постоянная или интермиттирующая).
- упорный кашель более одного месяца;
- генерализованный зудящий дерматит;
- herpes zoster в анамнезе;
- хроническая прогрессирующая или диссеминированная герпетическая инфекция (herpes simplex);
Клиническая классификация ВИЧ-инфекции:
Стадия первичных проявлений:
А. острая лихорадочная фаза;
Б. бессимптомная фаза;
В. персистирующая генерализованная лимфаденопатия.
Стадия вторичных заболеваний:
А. Потеря веса менее 10 кг, поверхностные бактериальные, вирусные, грибковые поражения кожи и слизистых, опоясывающий лишай, повторные фарингиты, синуситы.
Б. Прогрессирующая потеря в весе более 10 кг, необъяснимая диарея, лихорадка более 1 месяца, волосатая лейкоплакия, туберкулез легких, повторные или стойкие бактериальные, грибковые, вирусные, протозойные поражения внутренних органов (без диссеминации) или глубокие поражения кожи и слизистых, повторный и диссеминированный опоясывающий лишай, локализованная саркома Капоши.
В. Генерализованные бактериальные, вирусные, грибковые, протозойные, паразитарные заболевания, пневмоцистная пневмония, кандидоз пищевода, туберкулез легких, кахексия, диссеминированная саркома Капоши, поражение ЦНС разной этиологии.
Наличие антител к ВИЧ в зависимости от стадии заболевания.
Антитела к ВИЧ в крови
Результат теста на ВИЧ
II. Первичные проявления
Б. Бессимптомная фаза
III. Вторичные заболевания
После попадания вируса в организм происходит его размножение в крови. У 50% инфицированных лиц в этот период может развиваться продромальное состояние, сопровождающееся подъемом температуры тела до 38,5-39,5 ° С и другими мононуклеозоподобными симптомами и сохраняющееся от трех до 10 дней. Такое состояние проходит, напоминая период восстановления после гриппозной инфекции.
Начиная с 6-8 недели заболевания, происходит увеличение уровня антител в крови, то есть сероконверсия. В этот период может развиваться генерализованная лимфаденопатия и незначительный иммунодефицит, но у части больных клинические проявления ВИЧ-инфекции минимальны. При выраженном синдроме приобретенного иммунодефицита человека (СПИД) происходит бурное развитие оппортунистических инфекций внутренних органов, поражается нервная система. На коже и слизистых наблюдается активизация сапрофитной флоры. Развивается саркома Капоши и другие опухоли. Могут активизироваться такие инфекции, как туберкулез, сифилис, глубокие микозы и др. Характерным заболеванием для ВИЧ-инфицированных является пневмоцистная пневмония. У части больных увеличивается печень и селезенка, что является неблагоприятным признаком, свидетельствующим о быстром прогрессировании процесса. Встречаются церебральные формы ВИЧ-инфекции – такие, как менингиты, вызванные дрожжевыми грибками, токсоплазматические абсцессы мозга, острые и подострые энцефалиты, изолированные опухоли мозга (лимфомы). У больных могут проявляться различные сосудистые поражения.
К методам неспецифической диагностики относятся следующие: определение содержания в крови субпопуляций Т-лимфоцитов, оценка активности реактивности Т-лимфоцитов периферической крови или биопсийного материала.
К специфическим методам диагностики относятся:
- обнаружение ДНК провируса или РНК вируса ВИЧ в клетках человека методом ПЦР;
- обнаружение зрелых инфекционных вирионов в биологических жидкостях и клетках;
- определение растворимых белков вируса (антигенов);
- определение антител к ВИЧ (ИФА, иммуноблот, реакция агглютинации, радиоиммунопреципитация).
Наиболее распространенный скрининговый метод диагностики – ИФА. Получение отрицательного результата может свидетельствовать:
- об отсутствии инфицированности;
Положительные результаты бывают истинными и ложными. Ложноположительные могут быть получены при обследовании больных хроническими инфекционными, аутоиммунными или онкологическими заболеваниями, неинфицированных беременных женщин, пациентов после гемотрансфузий и больных хроническим алкоголизмом. Наиболее ранние сроки обнаружения антител к ВИЧ- 3-4 недели со дня заражения.
Подтверждающий анализ. Иммуноблот.
После проведения скринингового теста все положительные результаты проверяются в другой иммуноферментной системе, а затем – в более чувствительном тесте – иммуноблоте. Сыворотки, подтвержденные с помощью этого теста, можно считать истинно положительными.
Перед проведением исследования на ВИЧ, пациент обязательно должен быть проконсультирован (дотестовое консультирование) на предмет причин, по которым необходимо провести анализ, а после получения результата, соответственно, необходимо провести послетестовое консультирование с целью разъяснения результата исследования. На всех этапах диагностики и последующего лечения необходимо соблюдать конфеденциальность.
Известны четыре основных подхода к лечению ВИЧ-инфекции: этиологический, иммуностимулирующий, иммунозаместительный и патогенетический (против вторичных инфекций).
Способностью подавлять обратную транскриптазу вируса обладают аналоги нуклеотидов или ингибиторы других классов. Первым препаратов для лечения больных СПИДом был аналог нуклеотидов – азидотимидин. Препарат вызывает побочные действия, влияя прежде всего на гемопоэз, и у большинства больных при длительном приеме (более 6 мес.) формируется устойчивость к нему. В настоящее время используют свыше 10 новых препаратов – ингибиторов протеаз и обратной транскриптазы. Значительно усложняет процесс создания эффективных препаратов стремительная скорость мутации ВИЧ в организме, сопровождающаяся появлением устойчивых к лечению штаммов.
Только комбинированный подход может ограничить размножение вируса и предотвратить развитие лекарственной устойчивости. Стала стандартом тройная антиретровирусная терапия (комбинация трех лекарственных препаратов, основанная на двух нуклеозидных аналогах и протеазоингибиторах).
Читайте также:


