Что такое вич инфекция 4в стадия фаза прогрессирования
О ВИЧ/СПИДе. Этиология ВИЧ-инфекции. Введение.
ВИЧ-инфекция - это заболевание, вызываемое вирусом иммунодефицита человека, длительное время персистирующим в лимфоцитах, макрофагах, клетках нервной ткани, в результате чего развивается медленно прогрессирующее поражение иммунной и нервной системы, проявляющееся вторичными инфекциями, опухолями, подострым энцефалитом и другими патологическими изменениями, приводящими к гибели больного.
ВИЧ-инфекция - это смена стадий, последнюю из них обозначают термином СПИД - синдром приобретенного иммунодефицита человека, являющуюся заключительной, терминальной стадией процесса.
Возбудитель и эпидемиология ВИЧ-инфекции
Возбудитель ВИЧ-инфекции - вирус иммунодефицита человека, принадлежит к подсемейству лентивирусов, семейства ретровирусов. Выделяют два типа вируса -ВИЧ-1 и ВИЧ-2. Вирусная частица представляет собой форму, близкую к сферической, со средним диаметром 100-120 нм, состоящую из ядра, окруженное оболочкой. Ядро содержит РНК и ферменты - обратную транскриптазу (ревертазу), интегразу, протеазу. Наличие обратной транскриптазы обеспечивает обратную направленность потока генетической информации: не от ДНК к РНК, а наоборот, от РНК к ДНК.
В составе вириона имеется оболочка и нуклеоид. Наружная оболочка пронизана вирусными белками: трансмембранным и внешним глико-протеидами. Белки выполняют функцию детерминанты и участвуют в прикреплении к мембране клетки-хозяина, С внутренней стороны оболочки расположен каркас, образованный белком р 17, окружающий внутреннюю структуру вириона - нуклеоид (сердцевина). Собственно оболочка сердцевины образована белком р 24. Внутри нуклеоида располагается геном вируса, состоящих из 2 цепочек РНК, окруженных белками р 7 и р 9 .
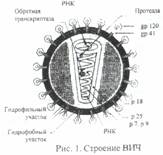
Жизненный цикл ВИЧ включает в себя процессы специфической сорбции вируса на CD 4(+) - лимфоцитах за счет процессов диффузии мембран, синтез ДНК копии генома и дальнейшей ее интеграции в хромосому клетки-хозяина.
При попадании ВИЧ в клетку под действием фермента обратной транскриптазы происходит образование ДНК ВИЧ, встраивающейся в ДНК клетки-хозяина, которая в дальнейшем продуцирует вирусные частицы.
ВИЧ не стоек в окружающей среде. Полностью инактивируется нагреванием при температуре 56°С в течение 30 мин, быстро погибает при кипячении (1-3 мин), а также под воздействием дезинфицирующих средств н концентрациях, обычно используемых в практике. ВИЧ в то же время устойчив к ультрафиолетовым лучам и ионизирующей радиации.
Источником заражения является человек, инфицированный ВИЧ как в стадии бессимптомного носителъства, так и развернутых клинических проявлений болезни. Вирус обнаруживается в крови, сперме, спинномозговой жидкости, грудном молоке, менструальной крови, влагалищном секрете, которые являются факторами передачи ВИЧ-инфекции. В слюне, слезной жидкости, моче ВИЧ находится в небольшом количестве, недостаточном для заражения.
Пути передачи ВИЧ-инфекции - половой (гетеро- и гомосексуальный), парентеральный и вертикальный.
Вертикальный путь передачи может быть от инфицированной матери ребенку во время беременности и родов, а также во время грудного вскармливания, возможно также заражение матери от ВИЧ-инфецированного ребенка при его вскармливании.
Патогенез ВИЧ-инфекции.
При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК, которая встраивается в ДНК клетки-хозяина, продуцируя новые вирусные частицы - копии РНК вируса, оставаясь в клетке пожизненно. Ядро окружено оболочкой, в составе которой имеется белок g р 120, обуславливающий прикрепление вируса к клеткам организма человека, имеющим рецептор - белок CD 4 .
ВИЧ адсорбируется на клетках, в состав мембраны которых входит белок CD 4. Это Т-лимфоциты с фенотипом CD 4(+) , макрофаги, В-лимфоциты, клетки нейроглии (вследствие этого происходит поражение центральной нервной системы), клеток слизистой оболочки кишечника, дендритных клеток. Прежде всего поражаются С D 4(+)-лимфоциты, являющиеся центральной фигурой иммунного ответа. Причиной снижения Т-хелперов является не только прямое цитопатическое действие вируса, но и слияние неинфицированных клеток с инфицированными и образование синтиция.
Одновременно происходит нарушение функции В-лимфоцитов. повышается количество иммуноглобулинов, циркулирующих иммунных комплексов, что ведет к большему снижению С D 4(+) - лимфоцитов. Все перечисленные механизмы и формируют различные клинические проявления заболевания. В результате поражения центральных звеньев иммунной системы человек, инфицированный ВИЧ, становится беззащитным перед возбудителями различных инфекций, в первую очередь, условно-патогенными (оппортунистическими) микроорганизмами, которые не представляют угрозы для практически здорового человека.
В связи с прогрессированием вторичного иммунодефицитного состояния формируются опухолевые и аутоиммунные процессы, в патологический процесс всегда вовлекается ЦНС, куда проникает вирус вместе с инфицированными моноцитами. Поражение клеток нейроглии приводит к трофическим повреждениям нейронов, ткани мозга, нарушению мозговой деятельности, и в конечном итоге развитию СПИД-деменции (слабоумию).
Российская классификация ВИЧ-инфекции, 2006 год (В.В. Покровский)
Продолжительность клинических проявлений во второй стадии может варьировать от нескольких дней до нескольких месяцев, однако обычно они регистрируется в течение двух-трех недель.
В целом продолжительность стадии первичных проявлений ВИЧ-инфекции составляет один год с момента появления симптомов острой инфекции или сероконверсии.
Длительность субклинической стадии составляет от двух-трех до 20-ти и более лет, но в среднем она продолжается 6-7 лет. Скорость снижения уровня С04-лимфоцитов в этот период в среднем составляет 50-70x106/л в год.
В зависимости от тяжести вторичных заболеваний выделяют стадии 4А, 4Б, 4В.
4А обычно развивается через 6-10 лет от момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. Обычно стадия 4А развивается у пациентов с уровнем С04-лимфоцитов 500-350x106/л (у здоровых лиц число С04-лимфоцитов колеблется в пределах 600-1900x106/л).
4Б чаще возникает через 7-10 лет от момента заражения. Кожные поражения в этот период носят более глубокий характер и склонны к затяжному течению. Начинают развиваться поражения внутренних органов. Могут отмечаться потеря веса, лихорадка, локализованная саркома Капоши, поражение периферической нервной системы. Обычно стадия 4Б развивается у пациентов с уровнем С04-лимфоцитов 350-200x106/л.
4В преимущественно выявляется через 10-12 лет от момента заражения. Она характеризуется развитием тяжелых, угрожающих жизни вторичных заболеваний, их генерализованным характером, поражением ЦНС. Обычно стадия 4В имеет место при уровне С04- лимфоцитов менее 200x106/л.
Несмотря на то, что переход ВИЧ-инфекции в стадию вторичных заболеваний является проявлением истощения защитных резервов организма зараженного человека, этот процесс имеет обратимый характер (по крайней мере, на какое-то время). Спонтанно или вследствие проводимой терапии клинические проявления вторичных заболеваний могут исчезать. Поэтому в стадии вторичных заболеваний выделяют фазы прогрессирования (при отсутствии противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной, после ранее проводимой противоретровирусной терапии или на фоне противоретровирусной терапии).
Лекарство работает
– Людмила Петровна, сколько ВИЧ-инфицированных признаны инвалидами по результатам медико-социальной экспертизы?
– Не очень много. За период с 2005 по 2015 год – 139 человек. Это всего 0,05% среди всех впервые признанных инвалидами за тот же промежуток времени. Отмечу, что Волгоградская область не входит в число тридцати регионов РФ с самой высокой смертностью среди ВИЧ-инфицированных. Этот показатель в 2015 году у нас был в 5,4 ниже, чем в среднем по стране, и такая тенденция сохраняется уже не первый год. Это наглядное подтверждение эффективности и качества антиретровирусной терапии, которую получают ВИЧ-инфицированные.
От "А" до "В"
– Можете привести конкретные примеры?
– Пожалуйста. В зависимости от тяжести проявлений вторичных заболеваний у ВИЧ-инфицированных выделяют стадии 4А, 4Б и 4В. Скажем, стадия 4А обычно развивается через 6–10 лет с момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. При этом пациенты могут полностью сохранять трудоспособность, хотя качество их труда, несомненно, снижается. Современное лечение возникающих заболеваний, назначаемое в этот период, может быть весьма эффективно. При применении АРВ-терапии больной, как правило, возвращается к трудовой деятельности на несколько лет, по крайней мере. Поэтому с учетом тяжести и характера труда в стадии 4А в фазе прогрессирования возможно установление III группы инвалидности.
– Когда возникает стадия 4Б?
– Обычно через 7–10 лет с момента заражения. В этот период начинают развиваться поражения внутренних органов и периферической нервной системы, локализованная саркома Капоши. Эта стадия заболевания характеризуется длительной потерей трудоспособности, поскольку происходит выраженное снижение адаптационных возможностей организма и, как следствие, тяжелое течение вторичных заболеваний. Именно с учетом частоты и тяжести их обострений у ВИЧ-инфицированного больного определяется II группа инвалидности.
– Стадия 4В, надо полагать, связана уже с истощением защитных резервов организма?
– Да. Она проявляется, как правило, через 10–12 лет с момента заражения. Для стадий 4В и терминальной 5-й стадии характерны выраженные нарушения двигательных функций, изменения психики, тяжело протекающие оппортунистические инфекции. Все это приводят к быстрому истощению организма, к полной утрате трудоспособности и к определению I группы инвалидности. Кстати, по статистике, последняя стадия заболевания – СПИД развивается не у всех, кто инфицирован ВИЧ. Значительная часть инфицированных погибает еще до этого. Причиной смерти могут быть как инфаркты, инсульты, так и передозировка наркотиков, осложнения гепатитов (циррозы и рак печени).
Не пить, не курить!
– Что влияет на скорость развития ВИЧ и перехода его в стадию СПИДа?
– Прежде всего – изначальное состояние здоровья человека до заражения. Чем лучше оно было, тем дольше организм сопротивляется заболеванию. При этом доказано, что употребление наркотиков, алкоголя и табака ускоряет разрушение организма ВИЧ-инфекцией примерно в два раза. Создают дополнительную нагрузку на иммунную систему заболевания, передающиеся через кровь и при сексуальных контактах. Важную роль играют условия жизни ВИЧ-инфицированного: несоблюдение правил личной гигиены, рациональной диеты, физической нагрузки и отдыха. И, конечно, важнейший фактор – несвоевременное начало АРВ-терапии и лечения присоединившихся инфекций. Раннее обращение за медицинской помощью и своевременно начатое лечение позволяет значительно продлить жизнь ВИЧ-инфицированного больного.
Молодой, неженатый
– Ваши специалисты ведут анализ первичной инвалидности среди ВИЧ-инфицированных, изучая причины развития заболевания, особенности половозрастной структуры инвалидов и т. д. Каков он, среднестатистический портрет инвалида с ВИЧ?
– Из 139 человек, впервые признанными инвалидами вследствие ВИЧ-инфекции, 96% – лица трудоспособного возрасти и 3,4% – пенсионного возраста. Преобладают мужчины (64%). Городские жители составляют 89%. Имеют собственную семью 19%, живут одни 41%, и столько же – с родителями. У 45% инвалидов с ВИЧ среднее образование, у 39% – среднее техническое и у 5% – высшее. Причем работающих среди них только 11%. Выяснилось, что 75% заразились при половых контактах и 23% – при инъекциях наркотиков.
– Насколько я знаю, анализировались и сроки развития признаков инвалидности?
– Да. У 19% это произошло в течение 1–2 лет после диагностирования заболевания, у 29% – в течение 4–5 лет, у 52% – через 6 лет и более. У 14% определена I группа инвалидности, у 65% – II, у 29% случаев – III. Изучали мы и потребность инвалидов с ВИЧ в основных видах реабилитации.
– И каков результат?
– Оказалось, что абсолютно все 100% нуждались в медикаментозной терапии и диспансерном наблюдении, в амбулаторном и стационарном лечении, в психотерапии и психологической коррекции. Потребность в мерах социальной реабилитации составила 73,4%, потребность в профессиональной реабилитации – 67,5%.
Барьер для вируса
– В начале февраля Минздрав представил на общественное обсуждение проект стратегии противодействия распространению ВИЧ-инфекции в РФ до 2020 года. Насколько, с вашей точки зрения, предложенные там меры эффективны?
– Разработчики стратегии планируют добиться увеличения охвата АРВ-терапией до 60% пациентов с ВИЧ. По прогнозам, это позволит снизить темп прироста эпидемии практически в два раза и ежегодно предотвращать до 40 тыс. новых случаев заражения ВИЧ. Это, я считаю, станет значительным достижением.
Стадия инкубации (стадия 1):
Период от момента заражения до появления реакции организма в виде клинических проявлений "острой инфекции" или выработки антител. Продолжительность – от 3 недель до 3 месяцев. Клинических проявлений заболевания нет, антитела еще не выявляются.
Стадия первичных проявлений (стадия 2):
Продолжается активная репликация вируса в организме, что сопровождается выработкой антител и клиническими проявлениями. Имеет несколько форм.
Стадия первичных проявлений (варианты течения):
А. Бессимптомная.
Б. Острая ВИЧ-инфекция без вторичных заболеваний.
В. Острая ВИЧ-инфекция со вторичными заболеваниями.
Бессимптомная стадия (стадия 2А):
Какие-либо клинические проявления отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.
Острая ВИЧ-инфекция без вторичных заболеваний (стадия 2Б):
Разнообразные клинические проявления, в большинстве своем похожие на симптомы других инфекций: лихорадка, высыпания на коже и слизистых, увеличением лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, появление диареи. Иногда развивается так называемый "асептический менингит", проявляющийся менингиальным синдромом. Такая клиническая симптоматика может отмечаться при многих инфекционных болезнях, особенно при так называемых "детских инфекциях". Поэтому острую ВИЧ-инфекцию иногда называют "мононуклеозоподобный синдром", "краснухоподобный синдром". В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты ("мононуклеары"). Это еще больше усиливает сходство острой ВИЧ-инфекции с инфекционным мононуклеозом. Однако яркая "мононуклеозоподобная" или "краснухоподобная" симптоматика отмечается лишь у 15-30% больных с острой ВИЧ-инфекцией. У остальных отмечается 1 – 2 вышеперечисленных симптома в любых сочетаниях. В целом острая клиническая инфекция отмечается у 50-90% инфицированных лиц в первые 3 месяца после заражения.
Острая ВИЧ-инфекция со вторичными заболеваниями (стадия 2В):
На фоне временного снижения CD4+ лимфоцитов развиваются вторичные заболевания – ангина, бактериальная пневмония, кандидоз, герпесвирусная инфекция – как правило, хорошо поддающиеся лечению. Эти проявления кратковременны, хорошо поддаются терапии.
Субклиническая стадия (стадия 3):
Медленное прогрессирование иммунодефицита. Единственным клиническим проявлением является увеличение лимфоузлов, которое может и отсутствовать. Увеличение лимфоузлов может отмечаться и на более поздних стадиях ВИЧ-инфекции, однако в субклинической стадии оно является единственным клиническим проявлением. Длительность субклинической стадии может варьировать от 2-3-х до 20 и более лет, в среднем - 6-7 лет. В этот период отмечается постепенное снижение уровня CD4-лимфоцитов.
Стадия вторичных заболеваний (стадия 4):
4А. Потеря массы тела менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные синуситы, фарингиты.
4Б. Потеря массы тела более 10%; необъяснимая диарея или лихорадка более 1 месяца; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминирующий опоясывающий лишай; локализованная саркома Капоши.
4В. Кахексия; генерализованные вирусные, бактериальные, грибковые, протозойные заболевания; пневмоцистная пневмония, кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии.
Фазы (стадии 4А, 4Б, 4В):
- На фоне отсутствия противовирусной терапии.
- На фоне противовирусной терапии.
- Спонтанная.
- После ранее проводимой противовирусной терапии.
- На фоне противовирусной терапии.
Терминальная стадия (стадия 5):
Поражение органов и систем носит необратимый характер. Даже адекватно проводимые противовирусная терапия и лечение оппортунистических заболеваний не эффективны, и больной погибает в течение нескольких месяцев.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 1:
- Бессимптомное течение.
- Генерализованная лимфоденопатия.
- 1 уровень функциональных возможностей: бессимптомное течение, нормальный уровень повседневной активности.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 2:
- Потеря веса менее 10% от исходного.
- Легкие поражения кожи и слизистых (себорейный дерматит, зудящие дерматозы, грибковые поражения ногтей, рецидивирующий афтозный стоматит, ангулярный хейлит).
- Опоясывающий лишай за последние пять лет.
- Рецидивирующие инфекции верхних дыхательных путей (например, бактериальный синусит).
- И/или 2 уровень функциональных возможностей: клинические проявления, нормальный уровень повседневной активности.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 3:
- Потеря веса более 10% от исходного.
- Диарея неясной этиологии длительностью более 1 месяца.
- Лихорадка неясной этиологии (постоянная или рецидивирующая) длительностью более 1 месяца.
- Кандидоз полости рта (молочница).
- Волосатая лейкоплакия рта.
- Туберкулез легких.
- Тяжелые бактериальные инфекции (например, пневмония, гнойный миозит).
- И/или 3 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели менее 50% дневного времени.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 4:
- ВИЧ кахексия.
- Пневмоцистная пневмония.
- Церебральный токсоплазмоз.
- Криптоспоридиоз с диареей длительностью более 1 месяца.
- Внелегочный криптококкоз.
- Цитомегаловирусная инфекция с поражением любых органов, кроме печени, селезенки и лимфатических узлов (например, ретинит).
- Инфекции, вызванные вирусом простого герпеса, с поражением внутренних органов или хроническим (более 1 месяца) поражением кожи и слизистых оболочек.
- Любой диссеминированный эндемический микоз.
- Кандидоз пищевода, трахеи, бронхов или легких.
- Диссеминированная инфекция, вызванная атипичными микобактериями.
- Сальмонеллезная септицемия (кроме Salmonella typhi).
- Внелегочный туберкулез.
- Лимфома.
- Саркома Капоши.
- ВИЧ энцефалопатия.
- И/или 4 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели более 50% дневного времени.
Клиническая стадия I по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Бессимптомное течение.
- Генерализованная лимфаденопатия.
- 1 уровень функциональных возможностей: бессимптомное течение, нормальный уровень повседневной активности.
Клиническая стадия II по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Потеря веса менее 10% от исходного.
- Легкие поражения кожи и слизистых (себорейный дерматит, зудящие дерматозы, грибковые поражения ногтей, рецидивирующий афтозный стоматит, ангулярный хейлит).
- Опоясывающий лишай за последние 5 лет.
- Рецидивирующие инфекции верхних дыхательных путей (например, бактериальный синусит).
- И/или 2 уровень функциональных возможностей: клинические проявления, нормальный уровень повседневной активности.
Клиническая стадия III по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Потеря веса более 10% от исходного.
- Диарея неясной этиологии длительностью более 1 месяца.
- Лихорадка неясной этиологии (постоянная или рецидивирующая) длительностью более 1 месяца.
- Кандидоз полости рта (молочница).
- Волосатая лейкоплакия рта.
- Туберкулез легких.
- Тяжелые бактериальные инфекции (например, пневмония, гнойный миозит).
- И/или 3 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели менее 50% дневного времени.
Клиническая стадия IV по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- ВИЧ-кахексия: потеря веса более 10% от исходного и либо хроническая (более 1 месяца) диарея неясной этиологии, либо хроническая слабость в сочетании с длительной (более 1 месяца) лихорадкой неясной этиологии.
- Пневмоцистная пневмония.
- Церебральный токсоплазмоз.
- Криптоспоридиоз с диареей длительностью более 1 месяца.
- Внелегочный криптококкоз.
- Цитомегаловирусная инфекция с поражением любых органов, кроме печени, селезенки и лимфатических узлов (например, ретинит)
- Инфекции, вызванные вирусом простого герпеса, с поражением внутренних органов или хроническим (более 1 месяца) поражением кожи и слизистых оболочек.
- Прогрессирующая мультифокальная лейкоэнцефалопатия.
- Любой диссеминированный эндемический микоз.
- Кандидоз пищевода, трахеи, бронхов или легких.
- Диссеминированная инфекция, вызванная атипичными микобактериями.
- Сальмонеллезная септицемия (кроме Salmonella typhi).
- Внелегочный туберкулез.
- Лимфома.
- Саркома Капоши.
- ВИЧ-энцефалопатия.
- И/или 4 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели более 50% дневного времени.
Влияние беременности на прогрессирование ВИЧ-инфекции:
Исследования в США и Европе не продемонстрировали влияния беременности на прогрессирование ВИЧ-инфекции.
Saada M et al. Pregnancy and progression to AIDS: results of the French prospective cohorts. AIDS 2000;14:2355-60.
Burns DN, et al. The influence of pregnancy on HIV type I infection: antepartum and postpartum changes in HIV type I viral load. Am J Obstet Gynecol 1998;178:355-9.
Weisser M, et al. Does pregnancy influence the course of HIV infection? J Acquir Immune Defic Syndr Hum Retrovirol 1998;15:404-10.
Исследования в развивающихся странах предположили возможность риска прогрессирования ВИЧ-инфекции на фоне беременности, однако, эти данные сложно интерпретировать из-за маленького размера выборки для исследования.
Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891.
Влияние ВИЧ-инфекции на беременность:
Исследования показали, что распространение таких осложнений как преждевременные роды и снижение массы тела новорожденного с одинаковой частотой распространены как среди ВИЧ-положительных, так и ВИЧ-отрицательных беременных женщин. В обеих группах их появление связано с одинаковыми факторами риска.
Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891.
Схемы лечения осложнений беременности у ВИЧ-положительных женщин не отличаются от таковых для общей популяции беременных.
В.И.Кулаков, И.И.Баранов. ВИЧ: профилактика передачи от матери ребенку. Учебное пособие. Москва, 2003.
Руководство по медицинской помощи ВИЧ-инфицированным женщинам. Версия 2001 года. Под редакцией Джин Р. Андерсон. USAID, AIHA, 2002.
Э.Фаучи, К.Лейн. ВИЧ-инфекция и СПИД. Москва, 2002.
В.В.Покровский и др. Клиническая диагностика ВИЧ-инфекции. Практическое руководство. Москва, ГОУ ВУНМЦ МЗ РФ, 2002.

Лекарство работает
– Людмила Петровна, сколько ВИЧ-инфицированных признаны инвалидами по результатам медико-социальной экспертизы?
– Не очень много. За период с 2005 по 2015 год – 139 человек. Это всего 0,05% среди всех впервые признанных инвалидами за тот же промежуток времени. Отмечу, что Волгоградская область не входит в число тридцати регионов РФ с самой высокой смертностью среди ВИЧ-инфицированных. Этот показатель в 2015 году у нас был в 5,4 ниже, чем в среднем по стране, и такая тенденция сохраняется уже не первый год. Это наглядное подтверждение эффективности и качества антиретровирусной терапии, которую получают ВИЧ-инфицированные.
От "А" до "В"
– Можете привести конкретные примеры?
– Пожалуйста. В зависимости от тяжести проявлений вторичных заболеваний у ВИЧ-инфицированных выделяют стадии 4А, 4Б и 4В. Скажем, стадия 4А обычно развивается через 6–10 лет с момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. При этом пациенты могут полностью сохранять трудоспособность, хотя качество их труда, несомненно, снижается. Современное лечение возникающих заболеваний, назначаемое в этот период, может быть весьма эффективно. При применении АРВ-терапии больной, как правило, возвращается к трудовой деятельности на несколько лет, по крайней мере. Поэтому с учетом тяжести и характера труда в стадии 4А в фазе прогрессирования возможно установление III группы инвалидности.
– Когда возникает стадия 4Б?
– Обычно через 7–10 лет с момента заражения. В этот период начинают развиваться поражения внутренних органов и периферической нервной системы, локализованная саркома Капоши. Эта стадия заболевания характеризуется длительной потерей трудоспособности, поскольку происходит выраженное снижение адаптационных возможностей организма и, как следствие, тяжелое течение вторичных заболеваний. Именно с учетом частоты и тяжести их обострений у ВИЧ-инфицированного больного определяется II группа инвалидности.
– Стадия 4В, надо полагать, связана уже с истощением защитных резервов организма?
– Да. Она проявляется, как правило, через 10–12 лет с момента заражения. Для стадий 4В и терминальной 5-й стадии характерны выраженные нарушения двигательных функций, изменения психики, тяжело протекающие оппортунистические инфекции. Все это приводят к быстрому истощению организма, к полной утрате трудоспособности и к определению I группы инвалидности. Кстати, по статистике, последняя стадия заболевания – СПИД развивается не у всех, кто инфицирован ВИЧ. Значительная часть инфицированных погибает еще до этого. Причиной смерти могут быть как инфаркты, инсульты, так и передозировка наркотиков, осложнения гепатитов (циррозы и рак печени).
Не пить, не курить!
– Что влияет на скорость развития ВИЧ и перехода его в стадию СПИДа?
– Прежде всего – изначальное состояние здоровья человека до заражения. Чем лучше оно было, тем дольше организм сопротивляется заболеванию. При этом доказано, что употребление наркотиков, алкоголя и табака ускоряет разрушение организма ВИЧ-инфекцией примерно в два раза. Создают дополнительную нагрузку на иммунную систему заболевания, передающиеся через кровь и при сексуальных контактах. Важную роль играют условия жизни ВИЧ-инфицированного: несоблюдение правил личной гигиены, рациональной диеты, физической нагрузки и отдыха. И, конечно, важнейший фактор – несвоевременное начало АРВ-терапии и лечения присоединившихся инфекций. Раннее обращение за медицинской помощью и своевременно начатое лечение позволяет значительно продлить жизнь ВИЧ-инфицированного больного.
Молодой, неженатый
– Ваши специалисты ведут анализ первичной инвалидности среди ВИЧ-инфицированных, изучая причины развития заболевания, особенности половозрастной структуры инвалидов и т. д. Каков он, среднестатистический портрет инвалида с ВИЧ?
– Из 139 человек, впервые признанными инвалидами вследствие ВИЧ-инфекции, 96% – лица трудоспособного возрасти и 3,4% – пенсионного возраста. Преобладают мужчины (64%). Городские жители составляют 89%. Имеют собственную семью 19%, живут одни 41%, и столько же – с родителями. У 45% инвалидов с ВИЧ среднее образование, у 39% – среднее техническое и у 5% – высшее. Причем работающих среди них только 11%. Выяснилось, что 75% заразились при половых контактах и 23% – при инъекциях наркотиков.
– Насколько я знаю, анализировались и сроки развития признаков инвалидности?
– Да. У 19% это произошло в течение 1–2 лет после диагностирования заболевания, у 29% – в течение 4–5 лет, у 52% – через 6 лет и более. У 14% определена I группа инвалидности, у 65% – II, у 29% случаев – III. Изучали мы и потребность инвалидов с ВИЧ в основных видах реабилитации.
– И каков результат?
– Оказалось, что абсолютно все 100% нуждались в медикаментозной терапии и диспансерном наблюдении, в амбулаторном и стационарном лечении, в психотерапии и психологической коррекции. Потребность в мерах социальной реабилитации составила 73,4%, потребность в профессиональной реабилитации – 67,5%.
Барьер для вируса
– В начале февраля Минздрав представил на общественное обсуждение проект стратегии противодействия распространению ВИЧ-инфекции в РФ до 2020 года. Насколько, с вашей точки зрения, предложенные там меры эффективны?
– Разработчики стратегии планируют добиться увеличения охвата АРВ-терапией до 60% пациентов с ВИЧ. По прогнозам, это позволит снизить темп прироста эпидемии практически в два раза и ежегодно предотвращать до 40 тыс. новых случаев заражения ВИЧ. Это, я считаю, станет значительным достижением.
Читайте также:


