Что такое cd4 cd8 при вич
• ЧТО ТАКОЕ КЛЕТКИ СД4?
• ПОЧЕМУ КЛЕТКИ СД4 ВАЖНЫ ПРИ ВИЧ?
• КАКИЕ ФАКТОРЫ ВЛИЯЮТ НА КОЛИЧЕСТВО СД4?
• КАК ОТОБРАЖАЮТСЯ РЕЗУЛЬТАТЫ АНАЛИЗА?
• ЧТО ОЗНАЧАЮТ ЦИФРЫ?
ЧТО ТАКОЕ КЛЕТКИ СД4?
ПОЧЕМУ КЛЕТКИ СД4 ВАЖНЫ ПРИ ВИЧ?
При инфицировании человека ВИЧ, в первую очередь инфицируются клетки СД4.
Генетический код вируса станожится частью клетки. Когда клетки CD4 делятся, то они делают и новые копия вируса.
Если человек инфицирован ВИЧ значительный период времени, у него количество клеток СД4 уменьшается. Это признак того, что иммунная система постепенно ослабевает. Чем ниже количество СД4, тем больше вероятность, что человек начнет болеть.
Существуют миллионы различных семейств клеток СД4. Каждое семейство предназначено для борьбы с определенным типом микроорганизмов. По мере того, как ВИЧ уменьшает количество СД4, некоторые семейства могут быть полностью уничтожены. Поэтому человек может утратить способность бороться с определенными типами микроорганизмов, для борьбы с которыми эти семейства предназначались. Если это происходит, у тебя могут развиваться оппортунистические инфекции (См. Брошюру 500).
ЧТО ТАКОЕ АНАЛИЗ НА СД4?
Забирается маленькое количество крови от пальца и исчисляется наличие некоторых типов клеток. СД4 невозможно пересчитать напрямую и позтому их число исчисляется на основе всех белых кровяных клеток. Число клеток СД4 неточное.
КАКИЕ ФАКТОРЫ ВЛИЯЮТ НА КОЛИЧЕСТВО СД4?
Количество клеток СД4 постоянно колеблется. Время дня, усталость, стресс могут влиять на результаты анализа. Лучше всего делать забор крови для анализа постоянно в одно и то же время дня, все время в той же лаборатории.
Инфекции способны сильно влиять на количество СД4. Когда организм борется с инфекцией, количество белых кровяных телец (лимфоцитов) повышается, повышается и количество клеток СД4 и СД8. Такой же эффект способна оказывать вакцинация. Постарайся не сдавать анализ СД4 на протяжении нескольких недель после болезни или прививки.
КАК ОТОБРАЖАЮТСЯ РЕЗУЛЬТАТЫ АНАЛИЗА?
Обычно результаты анализа СД4 отображаются как количество клеток на кубический миллиметр крови, или мм3. Существуют определенные разногласия относительно нормального диапазона для количества СД4, но обычно он находится между 500 и 1600, для клеток СД8 этот диапазон находится между 375 и 1100. У людей с ВИЧ, количество СД4 разительно падает, в некоторых случаях снижаясь до нуля.
Часто указывают соотношение клеток СД4 к клеткам СД8. Это соотношение определяется путем деления значения СД4 на значение СД8. Для здоровых людей это соотношение составляется от 0,9 до 1,9, что означает, что на каждую клетку СД8 приходится от 1 до 2 клеток СД4. У людей с ВИЧ это соотношение значительно ниже, что означает, что клеток СД8 значительно больше, чем клеток СД4.
Поскольку количество СД4 способно значительно колебаться, некоторые врачи предпочитают отслеживать процент СД4 к общему количеству лимфоцитов. Если результаты анализов показывают, что % СД4 равен 34%, это означает, что у тебя 34% лимфоцитов – клетки СД4. Такой процент более стабилен, чем количество СД4. Нормальный диапазон – от 20% до 40%. Процент СД4 ниже 14% означает значительное повреждение иммунной системы и является признаком СПИДа у людей с ВИЧ.
ЧТО ОЗНАЧАЮТ ЦИФРЫ?
Значение количества клеток СД8 неясно, но в данное время продолжаются исследования с этой сфере.
Количество СД4 – ключ к измерению здоровья иммунной системы. Чем ниже число, тем больше вреда причинил ВИЧ. Как считают специалисты Центра по контролю за заболеваниями США, люди с количеством клеток СД4 меньше 200 или 14% клеток, находятся на стадии СПИД.
Количество СД4 вместе с вирусной нагрузкой используют для оценок, насколько долго человек будет оставаться здоровым. См. Брошюру 125, где есть больше информации об анализе на вирусную нагрузку.
Количество СД4 также используется как показатель необходимости начинать медикаментозную терапию.
Когда начинать антиретровирусную терапию (АРТ)?
Если количество СД4 опускается ниже 350, большинство врачей настаивают на необходимости начать AРТ (см. Брошюру 403). Кроме того, некоторые врачи считают, что процент СД4 ниже 15% - это знак начинать агрессивную АРТ, даже если количество СД4 достаточно высокое. Более консервативные врачи могут предложить подождать, пока количество СД4 не упадет ниже 200, чтобы начинать терапию. Одно из последних исследований показало, что начало терапии при СД4 ниже 5% в большинстве случаев дает плохие результаты.
Когда начинать принимать препараты для профилактики оппортунистических инфекций:
Большинство врачей предписывают лекарственные препараты для профилактики оппортунистических инфекций при таких уровнях СД4:
• Ниже 200: пневмоцистная пневмония
• Ниже 100: токсоплазмоз и криптококкоз
• Ниже 75: mycobacterium avium complex (MAC).
Поскольку клетки СД4 являются настолько важным показателем силы иммунной системы, официальные протоколы по лечению в США предписывают производить контроль за количеством СД4 каждые 3-4 месяца. См. Брошюру 404 относительно дальнейшей информации по протоколам по лечению.

Дифференцировку лейкоцитов с начала 80х годов прошлого века принято описывать по наличию различных CD-рецепторов на их поверхности. CD4 и CD8-рецепторы – это трансмембранные гликопротеины, названные по кодам кодирующих генов: первый кодируется геном CD4, второй – CD8.
Нас интересуют две субпопуляции в данном вопросе: Т-хелперы, которые экспрессируют на поверхности рецепторы CD45+, CD3+ и CD4+, и цитотоксические Т-лимфоциты, которые также несут свой специфический комплект рецепторов – CD45+, CD3+ и CD8+. В упрощенном виде лимфоциты можно называть соответственно CD4 и CD8.
Напомним, что вирус иммунодефицита человека для проникновения в клетку использует именно CD4-рецептор, T-хелперы обладают данным рецептором и страдают от ВИЧ. Не забываем, что тем же CD4-рецептором может обладать и ряд других клеток, например, моноциты, макрофаги, клетки микроглии, дендритные и некоторые другие.
Какое же значение имеет соотношение CD4 к CD8-клеткам? В общем случае у человека без ВИЧ изменения отражают фазы иммунного ответа на инфекционный агент. В острый период соотношение возрастает за счет увеличения доли и числа T-хелперов, а в период реконвалесценции нарастает уровень цитотоксических лимфоцитов, и соотношение падает. Вот эта фазность процессов может быть важна, ее иногда учитывают клиницисты.
При ВИЧ-инфекции история куда более запутанная — соотношение CD4 к CD8 обычно неуклонно падает с течением заболевания. В первые полгода-год инфекции в среднем CD4 могут снизиться на треть, а CD8 – вырасти на примерно ту же долю. С одной стороны, есть инфекционный агент, есть иммунный ответ, но с другой стороны, вирус непосредственно влияет негативно на уровень CD4-клеток. Потому принципы оценки соотношения CD4/CD8 не столь ясны, но все же некую информацию данное соотношение несет.
Некоторое время назад были даже попытки ставить диагноз ВИЧ-инфекции у младенцев в странах Африки по этому соотношению, но улучшение доступа к обычным методам диагностики позволило отказаться от использования столь косвенных параметров.
Статистически значимая связь снижения отношения CD4/CD8 для рисков различных неблагоприятных событий, не связанных со СПИД, была подтверждена группой под руководством Sergio Serrano-Villar в 2014 году. Медианное значение CD4/CD8 в контрольной группе составляло 0,7 (межквартильный размах 0,48-0,94) и сравнивалось с группой со значением 0,46 (0,31-0,68). Примечательно то, что соотношение CD4/CD8 позволяет оценивать риски для данного типа событий точнее, чем оценка надира уровня CD4-лимфоцитов или абсолютные, или относительные, значения уровня CD4-клеток.
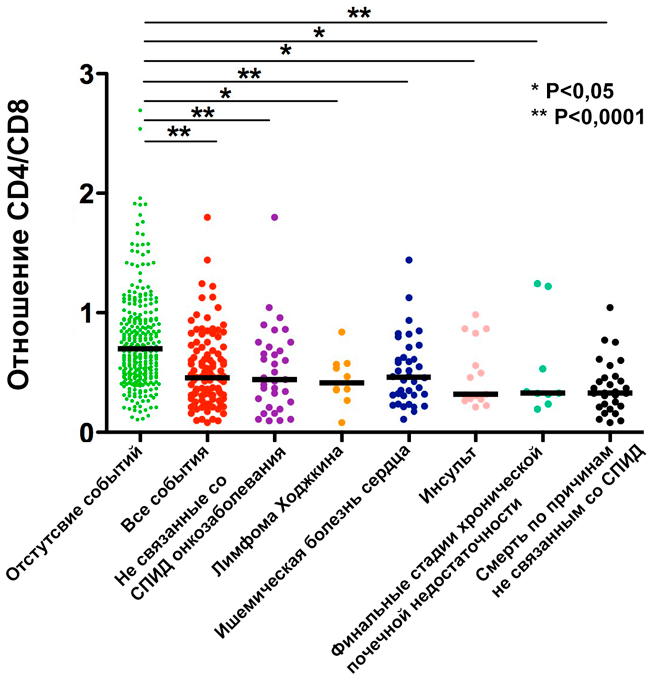
Адаптировано hiv.plus (Serano-Vilar и др., 2104)
В других исследованиях (Ratnam и др., 2006) было показано, что это соотношение при значениях ниже 0,15 является независимым четким предиктором рисков возникновения воспалительного синдрома восстановления иммунитета (ВСВИ/IRIS), наряду с низким уровнем CD4 в абсолютном значении (менее 10%).
Субъекты с низким соотношением CD4/CD8, несмотря на успешную антиретровирусную терапию, могут представлять интерес для включения в клинические испытания, направленные на изучение аспектов снижения хронической иммунной активации.
Исследование большой канадской когорты (Mussini и др., 2015) показало, что при старте антиретровирусной терапии при медианном уровне 0,39 через год нормализация отношения CD4/CD8 наблюдалась лишь в 4,4% случаев, через два – 11,5%, а через пять лет – 29,4%.
Пожилой возраст и низкий надир (наиболее низкое наблюдаемое значение) уровня CD4 связаны с понижением шансов на нормализацию соотношения CD4 к CD8, а вот раннее начало терапии – значимо повышает эти шансы. Также было показано (Hurst J. и др., 2015), что динамика изменений отношения CD4 к CD8 хорошо отражает размер вирусного резервуара.
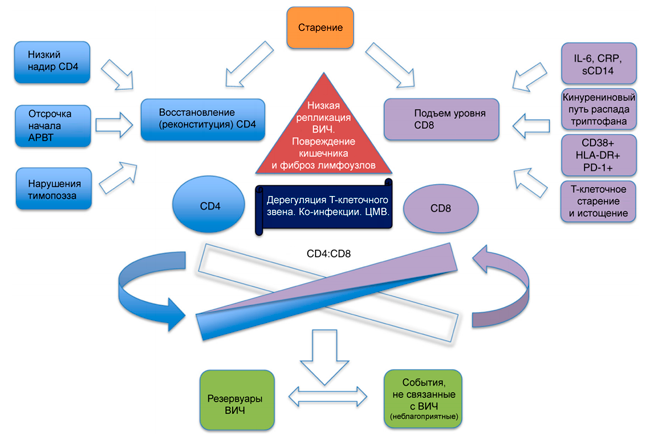
Адаптировано hiv.plus (Wei Lu и др., 2015)
Итого: отношение CD4/CD8 является признанным биомаркером иммунной активации и иммунного старения, что при ВИЧ-инфекции находит свое подтверждении в увеличении рисков различных неблагоприятных событий, не связанных с ВИЧ. В клинической практике вряд ли сегодня возможно как-то явно и четко трактовать как абсолютные значения CD4/CD8, так и динамику этого отношения. Однако использование данного соотношения в рамках определенных клинических исследований, как показала практика, вполне оправдано.
- Serrano-Villar S, Pérez-Elías MJ, Dronda F. и др. Increased risk of serious non-AIDS-related events in HIV-infected subjects on antiretroviral therapy associated with a low CD4/CD8 ratio. PLoS One. 2014 Jan 30;9(1):e85798. PMID: 24497929.
- Ratnam I, Chiu C, Kandala NB, Easterbrook PJ. Incidence and risk factors for immune reconstitution inflammatory syndrome in an ethnically diverse HIV type 1-infected cohort. Clin Infect Dis. 2006 Feb 1;42(3):418-27. Epub 2005 Dec 28. PMID: 16392092.
- Hadrup SR, Strindhall J, Køllgaard T. и др. Longitudinal studies of clonally expanded CD8 T cells reveal a repertoire shrinkage predicting mortality and an increased number of dysfunctional cytomegalovirus-specific T cells in the very elderly. J Immunol. 2006 Feb 15;176(4):2645-53. PMID: 16456027.
- Bruno G, Saracino A, Monno L, Angarano G. The Revival of an "Old" Marker: CD4/CD8 Ratio. AIDS Rev. 2017 Apr - Jun;19(2):81-88. PMID: 28182620.
- Mussini C, Lorenzini P, Cozzi-Lepri A. и др. CD4/CD8 ratio normalisation and non-AIDS-related events in individuals with HIV who achieve viral load suppression with antiretroviral therapy: an observational cohort study. Lancet HIV. 2015 Mar;2(3):e98-106. PMID: 26424550.
- Saracino A, Bruno G, Scudeller L, Volpe A. и др. Chronic inflammation in a long-term cohort of HIV-infected patients according to the normalization of the CD4:CD8 ratio. AIDS Res Hum Retroviruses. 2014 Dec;30(12):1178-84.PMID: 25360575.
- Hurst J, Hoffmann M, Pace M. и др. Immunological biomarkers predict HIV-1 viral rebound after treatment interruption. Nat Commun. 2015 Oct 9;6:8495. PMID: 26449164.
- Lu W, Mehraj V, Vyboh K. и др. CD4:CD8 ratio as a frontier marker for clinical outcome, immune dysfunction and viral reservoir size in virologically suppressed HIV-positive patients. J Int AIDS Soc. 2015 Jun 29;18:20052. PMID: 26130226.
Рецептором для ВИЧ является дифференцировочный антиген CD4, а также неспецифические, не зависящие от наличия CD4 компоненты. Фиксация вируса с мембранным рецептором CD4 клетки хозяина блокирует основную функцию этих иммунокомпетентных клеток -- восприятие сигналов от антигенпрезентирующих клеток. Последующая за рецепцией репликация вируса ведет к гибели клеток, выпадению выполняемой ими функции и развитию иммунодефицита.
В организме человека имеется целый ряд иммунокомпетентных, соматических и ряд других клеток, имеющих рецепторы для ВИЧ (CD4+ лимфоциты, CD8+ лимфоциты, дендритные клетки, моноциты, эозинофилы, мегакариоциты, нейроны, микроглия, сперматозоиды).
Помимо основного рецептора для ВИЧ-1 -- CD4, имеется еще ряд корецепторов, в частности, хемокиновые рецепторы, необходимые для проникновения ВИЧ в клетку.
Проникнув в CD4+ клетки, ВИЧ сразу же начинает репликацию. Все регуляторы, активирующие СD4+клетки, обеспечивают увеличение репликации вируса. К подобным регуляторам относятся фактор некроза опухолей (ФНО), фактор, стимулирующий колонии гранулоцитов/макрофагов, интерлейкин-6 (ИЛ-6). К негативным регуляторам, тормозящим репликацию вируса, относятся интерферон (ИФ) и трансформирующий фактор роста.
Выделено два типа СР4+клеток: Т-хелперы-1 (Th1) и Т-хелперы-2 (Th2). У больных ВИЧ-инфекцией идет угнетение Th1, чем обеспечиваются и вирусная патология, и онкогенез.
Жизненный цикл ВИЧ после проникновения в организм имеет последовательный характер: связывание вириона с поверхностью клетки, слияние мембран вириона иклетки, проникновение вируса внутрь клетки, высвобождение нуклеотида и геномной РНК вируса, интеграция генома вируса в геном инфицированной клетки, латентная фаза, фаза активации транскрипции с ДНК провируса и последующая транскрипция белков вируса, наработка всех компонентов вируса с формированием новых вирионов и их высвобождением из клетки, влекущим за собой гибель клетки-мишени.
В патологический процесс вовлекаются в первую очередь и в большей степени CD4+ лимфоциты, моноциты крови, макрофаги тканей, дендритные клетки крови, лимфатических узлов, селезенки, кожи, альвеолярных и интерстициальных макрофагов легких, микроглия и другие клетки нервной системы, имеющие CD4-рецепторы. Так же поражаются В- и О-лимфоциты, ретикулярные клетки, эпителиальные клетки кишечника, клетки Лангерганса, причем последние инфицируются даже легче, чем CD4+ лимфоциты. Именно клеткам Лангерганса придается большое значение в распространении ВИЧ по организму, ибо в них вирус сохраняется длительное время, иногда годы.
Наличие CD4 рецептора на многих и не только иммунокомпетентных клетках, возможность поражать и клетки, не имеющие этого рецептора, определяют политропность ВИЧ и полиморфизм клинической картины.
Если на CD4+ лимфоциты вирус оказывает цитопатическое действие с лизисом клетки или слиянием в синцитий, то в моноцитах/макрофагах ВИЧ реплицируется с умеренной интенсивностью и не оказывают цитонекротического действия. Изучение динамики сывороточных монокинов подтверждает активное участие в патогенезе ВИЧ-инфекции моноцитов/макрофагов, основных продуцентов фактора некроза опухолей и интерлейкина-1B. С гиперпродукцией ФНО-а, ИЛ-1b и ИЛ-6 связывают развитие при ВИЧ-инфекции лихорадки, анемии, диареи, кахексии, патологических изменений на коже и слизистых при саркоме Капоши, церебральных симптомов. В то же время было установлено, что ВИЧ ингибирует продукцию ИЛ-2 и g -ИФ, синтезируемым Т-хелперами первого типа, и не ингибирует функцию Т-хелперов второго типа. Следовательно, играя важную роль в регуляции синтеза цитокинов, ВИЧ за счет переключения иммунного ответа с Т-хелперов первого типа на Т-хелперы второго типа, стимулирует гуморальное звено иммунитета.
После инфицирования клетки вирусом происходит соединение вирусной оболочки с мембраной клетки. Помимо того, вирусный белок обеспечивает слияние мембран соседних клеток между собой с образованием одной многоядерной клетки -- синцития. При этом слияние может быть как зараженных клеток между собой, так и зараженных с незараженными.
С момента интеграции генома вируса в геном клетки начинается стадия латентной инфекции. В этот период вирус находится в клетке в виде интегрированного в геном ДНК -- провируса.
В расшифровке патогенеза ВИЧ-инфекции многие вопросы решены, установлены основные этапы развития процесса в клетке после инфицирования ее вирусом. Выявлен ряд факторов, активирующих экспрессию генов ВИЧ. К ним относятся факторы, активирующие Т-лимфоциты: специфические антигены (например, вирусы группы Herpes), неспецифические антигены (например, митогены типа фитогемаглютинина), цитокины (например, фактор некроза опухолей, некоторые интерлейкины, гамма-интерферон), бактериальные иммуномодуляторы. К активаторам экспрессии ВИЧ относятся глюкокортикостероидные гормоны, ультрафиолетовое облучение, перекись водорода, свободные кислородные радикалы. Активирует инфекционный процесс беременность.
Исключительно важный этап патогенеза болезни -- сборка вирусных частиц и выход нового потомства вируса из инфицированной клетки. Отличительной чертой ВИЧ является взрывной характер процессов активации транскрипции, синтеза белков-предшественников, сборки вирионов и их почкования: за 5 минут одна лимфоцитарная клетка может образовать до 5000 вирусных частиц.
Вирусная экспрессия определяет клинику ранней фазы болезни. Пик экспрессии вируса в клетках лимфоидной ткани предшествует накоплению его в плазме. Появление вирусспецифических цитотоксических Т-лимфоцитов совпадает со временем окончания экспрессии вируса в лимфатических узлах. Образование нейтрализующих антител обеспечивает переход острой фазы болезни в хроническую.
Иммунопатогенетически ВИЧ-инфекция проявляется дефицитом Т- и В-звеньев иммунной системы, дефицитом комплемента, фагоцитов, снижением функции неспецифических факторов защиты. В результате идет формирование анергии с проявлениями аллергического, аутоаллергического и иммунокомплексного патологического процесса. Уже во II стадии ВИЧ-инфекция характеризуется снижением абсолютного числа лейкоцитов, повышением уровня естественных киллеров (NK-клетки), нарастанием реакции торможения миграции лимфоцитов. Изменения гуморального звена иммунитета проявляются нарастанием IgG+ В- лимфоцитов и 4-5-кратным ростом уровня сывороточных IgE. Выявляется диспропорция уровней подклассов иммуноглобулинов: IgG1 и IgG3 у больных увеличивается, а концентрация IgG2 и IgG4 существенно уменьшается. Несмотря на гипергаммаглобулинемию, увеличение количества циркулирующих в крови В-лимфоцитов, их функциональная активность на митогены остаются относительно сниженными, что позволяет В-систему иммунитета у ВИЧ-больных расценивать как супрессированную. Количество В-клеток в периферической крови больных в стадии СПИДа может быть снижено в три и более раз.
Взаимодействие ВИЧ-1 с мембраной CD4+ лимфоцитов определяет не только отрицательные реакции инфицированных клеток, но и приводит к программированной клеточной гибели -- апоптозу зрелых CD4+ лимфоцитов или CD34+ гемопоэтических клеток-предшественников даже при отсутствии их инфицирования вирусом.
Л.Монтанье (1996) считает, что в патогенезе СПИДа основное место принадлежит аутоиммунному процессу. В пользу этого говорят исследования характера иммунных реакций у больных: наличие аутоантител и аллоантител к лимфоцитам, формирование аллергических реакций цитотоксического типа, накопление циркулирующих иммунных комплексов, наличие комплементопосредованной цитотоксичности, активация антителозависимой клеточной цитотоксичности. В пользу наличия аутоиммунных процессов в патогенезе ВИЧ-инфекции говорят и клинические проявления болезни, в частности, часто сопутствующие болезни такие типичные аутоаллергические варианты патологии, как спондилоартропатии, системные ревматоидные синдромы.
Формирование иммунодефицита при ВИЧ-инфекции не ограничивается только поражением лимфоцитов с CD4-фенотипом. Так, нарушение синтеза белков НLA I ведет к ингибированию функции лимфоцитов с CD8-фенотипа, т.е. Т-супрессоров. Белок вируса оказывает супрессивное действие на продукцию Т-клетками ИЛ-2 и g - интерферона. А с продукцией ИЛ-2 и других цитокинов тесно связана функция цитотоксических Т-лимфоцитов, ответственных за противовирусную и противоопухолевую защиту организма. Все это патогенетически определяет характерную для ВИЧ-инфекции ассоциированную вирусную, бактериальную, грибковую и онкопатологию.
Наряду с поражением иммунной системы в патологический процесс вовлекается и кроветворная ткань. Для заболевания характерны лейкопения, анемия, тромбоцитопения.
Таким образом, поражение иммунной системы при ВИЧ-инфекции носит системный характер, проявляясь глубокой супрессией Т- и В-звеньев клеточного иммунитета. В ходе развития ВИЧ-инфекции происходят закономерные изменения гиперчувствительности немедленного и замедленного типа, гуморального иммунитета и факторов неспецифической защиты, функциональной активности лимфоцитов и моноцитов/макрофагов. Нарастает уровень сывороточных иммуноглобулинов, циркулирующих иммунных комплексов. Наряду с дефицитом CD4+ лимфоцитов в динамике болезни нарастает функциональная недостаточность CD8+ лимфоцитов, NK-клеток, нейтрофилов. Нарушение иммунного статуса клинически проявляется инфекционным, аллергическим, аутоиммунным и лимфопролиферативным синдромами иммунологической недостаточности, синдромами, свойственными болезни иммунных комплексов. Все это определяет в целом клинику ВИЧ-инфекции.
Иммунная система и ВИЧ
Как работает иммунная система (до появления ВИЧ)
Некоторые способы защиты от инфекций достаточно просты:
- Например, ваша кожа является основным барьером
Если кожа у вас повреждена, например, есть небольшой порез или царапина (для вирусов типа ВИЧ) или повреждения дыхательных путей (в случае туберкулеза), ваше тело будет использовать разные клетки для атаки и разрушения новой инфекции.
Говоря об иммунной системе, обычно используется два медицинских термина:
- Антиген – слово для обозначения маленьких частиц вызывающего инфекцию материала, разрушенного в теле, которые распознаются иммунной системой.
- Антитело – тип протеина, производимого определенными белыми кровяными тельцами в ответ на появление чужеродных веществ (антигенов). Антитела связаны только с определенными антигенами. Такое связывание помогает разрушать антигены. Одни антитела разрушают антигены непосредственно, другие облегчают процесс разрушения антигенов белыми кровяными тельцами.
КЛЕТОЧНЫЙ И ГУМОРАЛЬНЫЙ ИММУНИТЕТ

КАК ВИЧ ВЗАИМОДЕЙСТВУЕТ С ИММУННОЙ СИСТЕМОЙ
ВИЧ – вирус, с которым организму особенно трудно справляться. Это происходит оттого, что вирус использует для собственного воспроизводства те же клетки, которые использует организм для борьбы с инфекцией. ВИЧ-инфекция заставляет инфицированные клетки отмирать быстрее, а также давать сигналы другим клеткам отмирать быстрее.
Эти два фактора напоминают собаку, гоняющуюся за собственным хвостом!
- ВИЧ-инфекция заставляется организм производить больше клеток CD4 для борьбы с новым вирусом.
- Новые клетки становятся новыми мишенями для инфицирования и репродукции ВИЧ
- Организм отвечает тем, что производит больше клеток для противодействия вирусу.
Через некоторое время Т-клетки, в которые проник ВИЧ, истощаются и погибают (у большинства людей через 6 месяцев после инфицирования). Через много лет организм чрезмерно устает, иммунная система изнашивается.

Эту часть тяжело понять. Основная мысль состоит в том, что ВИЧ изматывает иммунную систему, производя все больше и больше клеток.
Тем не менее, эти клетки также быстро умирают и иммунная система работает без успеха. Поэтому количество клеток CD4 в вашем организме снижается.
АРВ терапия блокирует быструю репродукцию ВИЧ и приводит иммунную систему вашего организма почти в нормальное состояние.
Модель количества CD4 после инфицирования ВИЧ без терапии
Количество CD4 (полное название: количество CD4+ Т-лимфоцитов, но также называют количество CD4+ Т-клеток или Т4) – это результат анализа крови, который показывает, сколько таких клеток содержится в кубическом миллиметре крови.
Среднее количество CD4 для ВИЧ-негативного человека колеблется между 600 и 1600, но у некоторых людей этот уровень может быть выше или ниже.
- Через несколько недель после инфицирования ВИЧ количество CD4 обычно падает.
- Потом, по мере того, как иммунная система начинает сопротивляться, оно снова повышается, хотя не до того уровня, который был до инфицирования ВИЧ.
- Этот уровень обычно называют контрольной точкой CD4, которая, как правило, стабилизируется на протяжении 3-6 месяцев после инфицирования, но этот процесс может продолжаться гораздо дольше.
- В последующем количество CD4 с годами постепенно снижается. Средний уровень падения количества CD4 составляет около 50 клеток/мм3 ежегодно. В зависимости от человека, эта скорость может быть выше или ниже.

Иммунная система большинства людей успешно контролирует ВИЧ, не требуя лекарств долгие годы.
КАК БЫСТРО ПРОГРЕССИРУЕТ ВИЧ У РАЗНЫХ ЛЮДЕЙ
Время, на протяжении которого происходит падение количества CD4 (например, до уровня 200 клеток/мм3), различно для разных людей.
Приблизительное время снижения количества CD4 до уровня 200 клеток/мм3 у ВИЧ+ людей:
Определение основных популяций (Т-клетки, В-клетки, натуральные киллеры) и субпопуляций Т-лимфоцитов (Т-хелперы, Т-ЦТЛ). Для первичного исследования иммунного статуса и выявления выраженных нарушений иммунной системы ВОЗ рекомендовано определение CD3, CD4, CD8, CD19, CD16+56, соотношение CD4/CD8. Исследование позволяет определить относительное и абсолютное количество основных популяций лимфоцитов: Т-клетки – CD3, В-клетки – CD19, натуральные киллеры (NK) – CD3- CD16++56+, субпопуляции Т лимфоцитов (Т-хелперы CD3+ CD4+, Т-цитотоксические CD3+ CD8+ и их соотношение).
Иммунофенотипирование лимфоцитов проводится c использованием моноклональных антител к поверхностным дифференцировочным ангинам на клетках иммунной системы, методом проточной лазерной цитофлуорометрии на проточных цитофлуориметрах.
Выбор зоны анализа лимфоцитов производится по дополнительному маркеру CD45, который представлен на поверхности всех лейкоцитов.
Условия взятия и хранения образцов
Венозная кровь, взятая из локтевой вены, утром, строго натощак, в вакуумную систему до указанной на пробирке метки. В качестве антикоагулянта используется К2ЭДТА. После взятия пробирку с образцом медленно переворачивают 8-10 раз для перемешивония крови с антикоагулянтом. Хранение и транспортировка строго при 18–23°С в вертикальном положении не более 24 ч.
Невыполнение этих условий приводит к некорректным результатам.
Т-лимфоциты (CD3+ клетки). Повышенное количество свидетельствует о гиперактивности иммунитета, наблюдается при острых и хронических лимфолейкозах. Увеличение относительного показателя встречается при некоторых вырусных и бактериальных инфекциях в начале заболевания, обострениях хронических заболеваний.
Снижение абсолютного количества Т-лимфоцитов свидетельствует о недостаточности клеточного иммунитета, а именно о недостаточности клеточно-эффекторного звена иммунитета. Выявляется при воспалениях разнообразной этиологии, злокачественных новообразованиях, после травмы, операций, инфаркта, при курении, приеме цитостатиков. Повышение их числа в динамике заболевания – клинически благоприятный признак.
В-лимфоциты (CD19+ клетки) Снижение наблюдается при физиологических и врожденных гипогаммаглобулинемиях и агаммаглобулинемиях, при новообразованиях иммунной системы, лечении иммунодепрессантами, острой вирусной и хронической бактериальной инфекциях, состоянии после удаления селезенки.
Увеличение отмечается при аутоиммунных заболеваниях, хронических заболеваниях печени, циррозе, муковисцедозе, бронхиальной астме, паразитарных и грибковых инфекциях. Характерно в период реконвалесценции после перенесенных острых и хронических вирусных и бактериальных инфекций. Выраженное увеличение наблюдается при хроническом В-лимфолейкозе.
NK-лимфоциты с фенотипом CD3-CD16++56+ Натуральные киллеры (NK-клетки) – популяция больших гранулярных лимфоцитов. Они способны лизировать клетки-мишени, инфицированные вирусами и другими внутриклеточными антигенами, опухолевые клетки, а также другие клетки аллогенного и ксеногенного происхождения.
Увеличение количества NK-клеток связано с активацией антитрансплантационного иммунитета, в некоторых случаях отмечается при бронхиальной астме, встречается при вирусных заболеваниях, повышается при злокачественных новообразованиях и лейкозах, в периоде реконвалесценции.
Снижение наблюдается при врожденных иммунодефицитах, паразитарных инфекциях, аутоиммунных заболеваниях, облучении, лечении цитостатиками и кортикостероидами, стрессе, дефиците цинка.
Т-лимфоциты хелперы с фенотипом CD3+CD4+ Увеличение абсолютного и относительного количества наблюдается при аутоиммунных заболеваниях, может быть при аллергических реакциях, некоторых инфекционных заболеваниях. Это увеличение свидетельствует о стимуляции иммунной системы на антиген и служит подтверждением гиперреактивных синдромов.
Снижение абсолютного и относительного количества Т-клеток свидетельствует о гипореактивном синдроме с нарушением регуляторного звена иммунитета, является патогномичным признаком для ВИЧ-инфекции; встречается при хронических заболеваниях (бронхитах, пневмониях и т.д.), солидных опухолях.
Т-цитотоксические лимфоциты с фенотипом CD3+ CD8+ Повышение выявляется практически при всех хронических инфекциях, вирусных, бактериальных, протозойных инфекциях. Является характерным для ВИЧ-инфекции. Снижение наблюдается при вирусных гепатитах, герпесе, аутоиммунных заболеваниях.
Соотношение CD4+/CD8+ Исследование соотношения CD4+/CD8+ (CD3, CD4, CD8, CD4/CD8) рекомендовано только для мониторинга ВИЧ-инфекции и контроля эффективности АРВ терапии. Позволяет определить абсолютное и относительное количество Т-лимфоцитов, субпопуляций Т-хелперов, ЦТЛ и их соотношение.
Диапазон значений – 1,2–2,6. Снижение наблюдается при врожденных иммунодефицитах (синдром Ди-Джоржи, Незелофа, Вискотта-Олдрича), при вирусных и бактериальных инфекциях, хронических процессах, воздействии радиации и токсических химических веществ, множественной миеломе, стрессе, снижается с возрастом, при эндокринных заболеваниях, солидных опухолях. Является патогномичным признаком для ВИЧ-инфекции (менее 0,7).
Увеличение значения более 3 – при аутоиммунных заболеваниях, остром Т-лимфобластном лейкозе, тимоме, хроническом Т-лейкозе.
Изменение соотношения может быть связано с количеством хелперов и ЦТЛ у данного пациента. Например, снижение количества CD4+ Т-клеток при острой пневмонии в начале заболевания ведет к снижению индекса, а ЦТЛ при этом могут не измениться.
Для дополнительного исследования и выявления изменений иммунной системы при патологиях требующих оценки наличия острого или хронического воспалительного процесса и степени его активности, рекомендуется включать подсчет количества активированных Т-лимфоцитов с фенотипом CD3+HLA-DR+ и ТNK–клеток с фенотипом CD3+CD16++56+.
Т-активированные лимфоциты с фенотипом CD3+HLA-DR+ Маркер поздней активации, показатель гиперреактивности иммунитета. По экспрессии данного маркера можно судить о выраженности и силе иммунного ответа. Появляется на Т-лимфоцитах после 3-го дня острого заболевания. При благоприятном течении заболевания снижается до нормы. Увеличение экспрессии на Т-лимфоцитах может быть при многих заболеваниях, связанных с хроническим воспалением. Отмечено его повышение у пациентов с гепатитом С, пневмониями, ВИЧ-инфекцией, солидными опухолями, аутоиммунными заболеваниями.
ТNK-лимфоциты с фенотипом CD3+CD16++CD56+ Т-лимфоциты, несущие на своей поверхности маркеры CD16++ CD 56+. Эти клетки имеют свойства как Т-, так и NK-клеток. Исследование рекомендовано как дополнительный маркер при острых и хронических заболеваниях.
Снижение их в периферической крови может наблюдаться при различных органоспецифических заболеваниях и системных аутоиммунных процессах. Увеличение отмечено при воспалительных заболеваниях разной этиологии, опухолевых процессах.
Исследование ранних и поздних маркеров активации Т-лимфоцитов (CD3+CD25+, CD3-CD56+, CD95, CD8+CD38+) дополнительно назначают для оценки изменений ИС при острых и хронических заболеваниях, для диагностики, прогноза, мониторинга течения заболевания и проводимой терапии.
Т-активированные лимфоциты с фенотипом CD3+CD25+, рецeптор к ИЛ2 CD25+ – маркер ранней активации. О функциональном состоянии Т-лимфоцитов (CD3+) свидетельствует количество экспрессирующих рецепторов к ИЛ2 (CD25+). При гиперактивных синдромах количество этих клеток возрастает (острые и хронические лимфолейкозы, тимома, отторжение трансплантата), кроме того, повышение их может свидетельствовать о ранней стадии воспалительного процесса. В периферической крови их можно выявить в первые три дня болезни. Снижение числа этих клеток может наблюдаться при врожденных иммунодефицитах, аутоиммунных процессах, ВИЧ-инфекции, грибковых и бактериальных инфекциях, ионизирующей радиации, старении, отравлении тяжелыми металлами.
Т-цитотоксические лимфоциты с фенотипом CD8+CD38+ Присутствие CD38+ на ЦТЛ лимфоцитах отмечено у пациентов с разными заболеваниями. Информативный показатель при ВИЧ-инфекции, ожоговой болезни. Увеличение числа ЦТЛ с фенотипом CD8+CD38+ наблюдается при хронических воспалительных процессах, онкологических и некоторых эндокринных заболеваниях. При проведении терапии показатель снижается.
Субпопуляция натуральных киллеров с фенотипом CD3- CD56+ Молекула CD56 – адгезивная молекула, широко представленная в нервной ткани. Кроме натуральных киллеров, экспрессируется на многих типах клеток, в том число на Т-лимфоцитах.
Увеличение данного показателя свидетельствуют о расширении активности специфического клона клеток киллеров, которые имеют меньшую цитолитическую активность, чем NK-клетки с фенотипом CD3- CD16+. Количество этой популяции возрастает при гематологических опухолях (ЕК-клеточная или Т-клеточная лимфома, плазмоклеточная миелома, апластическая крупноклеточная лимфома), хронических заболеваниях, некоторых вырусных инфекциях.
Снижение отмечается при первичных иммунодефицитах, вирусных инфекциях, системных хронических заболеваниях, стрессе, лечении цитостатиками и кортикостероидами.
Рецептор CD95+ – один из рецепторов апоптоза. Апоптоз – сложный биологический процесс, необходимый для удаления из организма поврежденных, старых и инфицированных клеток. Рецептор CD95 экспрессируется на всех клетках иммунной системы. Он играет важную роль в контроле функционирования иммунной системы, так как является одним из рецепторов апоптоза. Его экспрессия на клетках определяет готовность клеток к апоптозу.
Снижение доли CD95+-лимфоцитов в крови пациентов свидетельствует о нарушении эффективности последнего этапа выбраковки дефектных и инфицированных собственных клеток, что может привести к рецидиву заболевания, хронизации патологического процесса, развитию аутоиммунных заболеваний и повышению вероятности опухолевой трансформации (к примеру, рака шейки матки при папилломотозной инфекции). Определение экспрессии CD95 имеет прогностическое значение при миело- и лимфопролифератиных заболеваниях.
Повышение интенсивности апоптоза наблюдается при вирусных заболеваниях, септических состояниях, при употреблении наркотических средств.
Активированные лимфоциты CD3+CDHLA-DR+, CD8+CD38+, CD3+CD25+, CD95. Тест отражает функциональное состояние Т-лимфоцитов и рекомендован для контроля за течением заболевания и контроля иммунотерапии при воспалительных заболеваниях разной этиологии.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Читайте также:


