Чем лечить кондиломы при вич
Так называют заболевания, которые могут возникать на поздних стадиях ВИЧ‐инфекции при ослабленной иммунной системе. Некоторые из них развиваются только при ВИЧ‐инфекции, другие в сочетании с ВИЧ обретают особо тяжелую, опасную для жизни форму. Пути борьбы с ОИ — их профилактика, симптоматическое лечение и противовирусная терапия.
Сам по себе ВИЧ не вызывает болезнь или смерть, опасность представляют оппортунистические заболевания, которые развиваются на фоне ВИЧ‐инфекции. Эти заболевания вызываются инфекциями, которые безвредны или почти безвредны при нормальном иммунитете, но при развитии иммунодефицита могут привести к серьезным проблемам. Их также называют ВИЧ‐ассоциированными заболеваниями.
Вопреки распространенному мнению, простая простуда или грипп не более опасны для ВИЧ‐положительных людей, чем для всех остальных. Далеко не все инфекции относятся к оппортунистическим и их не так много.
Оппортунистические инфекции у людей с ВИЧ
Бактериальная пневмония. Заражение бактериями при ВИЧ‐инфекции может развиться в бактериальную пневмонию. Риск повышается, если вы курите или употребляете наркотики. Профилактика ПЦП (пневмоцистной пневмонии) помогает предотвратить и бактериальную пневмонию. Бактерии также могут быть причиной тяжелых желудочно‐кишечных расстройств.
Вирус папилломы человека (ВПЧ) — широко распространенная генитальная инфекция, вызываемая группой вирусов, объединенных под названием «вирус папилломы человека«. ВПЧ легко передается от одного человека другому при сексуальных контактах. Вирус вызывает генитальные бородавки, которые выглядят как шишки на поверхности пениса, влагалища или ануса. Определенные типы ВПЧ также могут становиться причиной возникновения рака шейки матки. Вирус может передаваться от одного человека другому даже при отсутствии симптомов. ВПЧ может передаться каждому, однако у людей с ВИЧ заболевание протекает значительно более серьезно, может многократно возобновляться и длиться долгое время. Лекарственных препаратов от ВПЧ не существует, однако имеются многочисленные способы удаления бородавок и лечения дисплазии шейки матки и ануса, вызываемой ВПЧ.
Гистоплазмоз вызывается грибком, живущим в почве, в которую попадает через птичьи экскременты либо иные органические вещества. В организм человека грибок поступает при вдыхании пыли, содержащего этот грибок. Воздействию грибка подвергаются многие люди, однако обычно в здоровом организме болезнь не развивается. Обычно гистоплазмоз поражает легкие, однако у людей с ослабленной иммунной системой может распространиться и на весь организм. Гистоплазмоз не передается от человека человеку. Лечится гистоплазмоз противогрибковыми препаратами.
Кандидоз (молочница) обычно поражает ротовую полость, гортань, легкие и/или влагалище. Грибки, вызывающие кандидоз, естественным образом присутствуют в человеческом организме, именно они являются причиной большинства случаев заболевания. Часто встречается и у ВИЧ‐отрицательных людей, но ВИЧ‐положительные подвержены ему гораздо больше. Тяжелые случаи кандидоза бывают у людей с иммунным статусом ниже 200 клеток/мл. Кандидоз лечится противогрибковыми препаратами, однако повторные случаи заболевания нередки.
Комплекс Mycobacterium avium — заболевание, вызываемое микобактериями Mycobacterium avium и Mycobacterium intracellulare. Эти два сходных типа бактерий присутствуют повсеместно в воде, почве, пыли и пище. Инфекция может поразить любого, однако у ВИЧ‐положительных риск развития серьезного заболевания значительно выше. Бактерии могут поражать отдельные участки или же распространяться по всему организму. Существует широкий спектр препаратов для профилактики и лечения комплекса Mycobacterium avium, а также для предотвращения его повторных вспышек.
Криптококковый менингит возникает при CD4 ниже 50. Вызывается грибком Cryptococcus, который в обычных условиях присутствует в почве, куда попадает через птичьи экскременты. В организм человека Cryptococcus поступает при вдыхании пыли, в которой присутствует данный грибок. Воздействию грибка подвергаются многие люди, однако в здоровом организме болезнь обычно не развивается. Криптококковый менингит не передается от одного человека к другому.
Криптоспоридиоз — кишечная инфекция, легко передающаяся при контакте с водой, фекалиями и пищей, зараженными обыкновенным паразитом Cryptosporidium. У ВИЧ‐отрицательных болезнь продолжается одну‐две недели, однако у людей с ВИЧ она может продолжаться значительно дольше и даже представлять угрозу жизни. Медикаментов для предотвращения и лечения криптоспоридиоза не существует, однако имеются различные методы облегчения диареи, вызванной инфекцией.
Опоясывающий герпес (Herpes zoster), также известный под названием опоясывающий лишай, вызывается тем же вирусом Herpes Varicella‐zoster, что и ветряная оспа. Хотя этот вирус поражает и ВИЧ‐отрицательных людей, он наиболее широко распространен среди ВИЧ‐положительных ввиду ослабленияиммунной системы. Результатом поражения вирусом являются чрезвычайно болезненные высыпания на груди, спине и лице. Высыпания обычно появляются на одном участке тела и держатся несколько недель. Опоясывающий герпес лечатся противогерпесными препаратами и средствами для обезболивания.
Пневмоцистная пневмония (ПЦП). Возбудитель — микроорганизм Pneumocystis carinii, обитающий повсюду в окружающей среде. Считается, что грибок распространяется воздушным путем. Грибок может присутствовать в легких любого человека, однако пневмония развивается только у людей с иммунным статусом ниже 200 клеток/мл. Пневмоцистная пневмония хотя и полностью поддается профилактике и лечению, но представляет собой серьезное заболевание, которое при отсутствии лечения может стать фатальным. Пневмоцистная пневмония поддается лечению и профилактике с помощью различных антибиотиков, например, котримоксазола (Бисептол).
Токсоплазмоз. Возбудитель — внутриклеточный паразит Toxoplasma gondii, вызывающий у людей с иммунным статусом ниже 100 воспаление головного мозга — энцефалит. Токсоплазмоз передается при употреблении полусырого мяса, а также от контакта с пометом кошек. Токсоплазмоз не передается от одного человека другому и не развивается у людей со здоровой иммунной системой. После заражения токсоплазма может долго жить в организме человека, пока снижение иммунного статуса не позволит инфекции перейти в опасное заболевание.
Туберкулез (ТБ). Опасная бактериальная инфекция, обычно поражающая легкие. Заразиться туберкулезом человек может от больного с активной формой туберкулеза при кашле, чихании или при разговоре. Хотя туберкулезом могут заболеть и ВИЧ‐отрицательные, для людей с ВИЧ риск значительно выше. Хотя туберкулезом заболевает не каждый инфицированный ВИЧ человек, ТБ‐инфекция ускоряет развитие ВИЧ‐инфекции и является основной причиной смерти среди ВИЧ‐положительных во всем мире. Именно поэтому для ВИЧ‐положительных очень важна профилактика, своевременная диагностика и лечение туберкулеза. Наличие микобактерии определяют с помощью кожной пробы Манту — ее следует проводить регулярно, не реже раза в год. Если проба положительная (папула более 5 мм в диаметре), назначают профилактическое лечение изониазидом. В зависимости от степени тяжести заболевания лечение может занять несколько месяцев и даже лет.
Цитомегаловирус (ЦМВ) может вызывать у людей с низким иммунным статусом опасное заболевание глаз — ретинит — приводящее к потере зрения. ЦМВ также вызывает заболевания желудочно‐кишечного тракта, нервной системы и других органов. Наиболее велик риск при CD4 ниже 50. При положительной реакции на ЦМВ‐антитела и низком иммунном статусе назначается профилактическое лечение (ганцикловир и др. препараты). ЦМВ уже присутствует в организме большинства людей: он чаще всего передается половым путем. Если вы ЦМВ‐отрицательны, предохраняйтесь, используя презервативы или безопасный секс.
Как избежать оппортунистических инфекции
Несколько элементарных рекомендаций могут помочь вам избежать неприятностей:
ВИЧ‐положительным женщинам важно регулярно (примерно раз в 6 месяцев) проходить гинекологическое обследование. Обязательно обращайтесь к врачу при нарушениях менструального цикла, ненормальных выделениях из влагалища или болях внизу живота. Желательно регулярно делать цитологическое обследование шейки матки, оно позволит предотвратить развитие онкологических заболеваний.
При иммунном статусе ниже 100 клеток/мл лучше пить только бутилированную или хорошо прокипяченную воду для профилактики такой инфекции как криптоспоридиоз.
По возможности следует избегать контакта с людьми с активной формой туберкулеза. Если у вас был подобный риск — обратитесь к врачу, возможно, понадобится профилактический курс лечения, который предотвратит развитие туберкулеза.
И наконец, не забывайте обращаться к врачу при серьезных и опасных симптомах, которые могут в том числе относится к различным инфекциям: высокой температуре; крови в стуле; продолжительной диарее; сильной боли в груди или животе; непроходящей головной боли; затрудненном дыхании; ухудшении зрения; жжении и язвочках в ротовой полости. Эти проявления могут оказаться и не связанными ни с какими серьезными заболеваниями, но зачем рисковать, если вам могут помочь от них избавиться?
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на

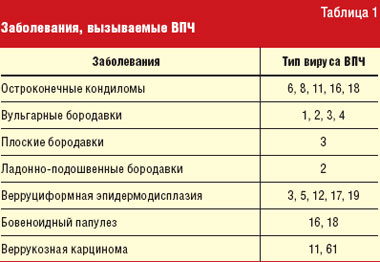
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
Остроконечные кондиломы отличает высокая контагиозность. Заражение происходит контактным путем, чаще всего половым. Вирус может длительное время сохраняться на инфицированных предметах. Входными воротами для вируса служат мелкие ссадины, трещины или потертости. Также вирус может распространяться путем аутоинокуляции. Несоблюдение личной гигиены, ношение тесного нижнего белья, мацерация складок у тучных людей, а также иммунодефицитные состояния способствуют развитию поражения на большой площади кожного покрова.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Аннотация научной статьи по клинической медицине, автор научной работы — Свердлова Елена Семеновна, Дудакова Виктория Николаевна
Изучены заболевания шейки матки у 733 женщин, живущих с ВИЧ , по разработанному диагностическому стандарту и установлено, что эти пациентки имеют высокий индекс половых инфекций и мультифокальные проявления папилломавирусных поражений. Определены кольпоскопические признаки ВПЧ у ВИЧ + и проанализирована недостаточная информативность цитологического исследования из-за сопутствующих генитальных инфекций, наряду с важностью морфологически подтвержденного диагноза. Установлено, что ВПЧ не элиминируется с течением времени, а приводит к дисплазиям цервикального эпителия. Сделан вывод о целесообразности активного поиска цервикальной неоплазии у женщин с двойной вирусной инфекцией ( ВПЧ и ВИЧ ). Тяжесть выявленных изменений зависит от сочетания ВПЧ с другими ИППП, уровня CD4+-лимфоцитов и вирусной нагрузки. АРВТ реально предупреждает развитие рака шейки матки.
Похожие темы научных работ по клинической медицине , автор научной работы — Свердлова Елена Семеновна, Дудакова Виктория Николаевна
PAPILOMAVIRUS INFECTION IN WOMEN WITH HIV
We developed diagnostic protocol and studied cervical diseases in 733 women with HIV . There were found high incidence of sexual transmitted diseases and multifocal papilloma in these patients. We describe colposcopical signs of cervical papilloma virus infection in HIV-positive women. We suppose that low information content of cervical cytology could be connected with concomitant infections. We also found that HIV is not eliminated but cause to dysplasia of cervical epithelium. That is why we suppose to optimal to pay an attention to cervical neoplasms in women with HIV-PVI association. Severity of observed cervical changes was depended on the associations with sexual transmitted infections, CD4+ lymphocytes level and total virus load.
Е.С. Свердлова, В.Н. Дудакова
папиломавирусная инфекция у женщин с вич
ГБОУ ДПО Иркутская государственная медицинская академия последипломного образования (Иркутск)
Изучены заболевания шейки матки у 733женщин, живущих с ВИЧ, по разработанному диагностическому стандарту и. установлено, что эти пациентки, имеют, высокий индекс половых инфекций и мультифокальные проявления папилломавирусныхпоражений. Определены, кольпоскопические признаки ВПЧ у ВИЧ+ и. проанализирована недостаточная, информативность цитологического исследования из-за сопутствующих генитальных инфекций, наряду с важностью морфологически, подтвержденного диагноза. Установлено, что ВПЧ не элиминируется, с течением, времени, а приводит, к дисплазиям цервикального эпителия. Сделан вывод о целесообразности, активного поиска цервикальной неоплазии у женщин с двойной вирусной инфекцией (ВПЧ и. ВИЧ). Тяжесть выявленных изменений зависит от. сочетания. ВПЧ с другими ИППП, уровня. CD4+-лимфоцитов и. вирусной нагрузки. АРВТ реально предупреждает развитие рака шейки матки.
Ключевые слова: ВИЧ, ВПЧ, дисплазия, кондиломы
pApiLoMAviRus iNFEdioN iN woMEN wiTH Hiv
E.S. Sverdlova, V.N. Dudakova
Irkutsk State Medical Academy of Postgraduate Education, Irkutsk
We developed, diagnostic protocol and studied, cervical diseases in 733 women with HIV. There were found, high incidence of sexual transmitted, diseases and. multifocal papilloma in these patients. We describe colposcopical signs of cervical papilloma virus infection in HIV-positive women. We suppose that low information content of cervical cytology could be connected with concomitant infections. We also found that HIV is not eliminated but cause to dysplasia of cervical epithelium.. That is why we suppose to optimal to pay an attention to cervical neoplasms in women with HIV-PVI association. Severity of observed cervical changes was depended, on the associations with, sexual transmitted, infections, CD4+ lymphocytes level and. total virus load.
Key words: HIV, PVI, cervical dysplasia, condyloma
Чума и холера — заболевания прошлого. ВИЧ и ВПЧ — заболевания настоящего. Насколько трагично их сочетание? Каким образом влияет один вирус на другой? Как изменяется качество жизни и ее продолжительность при сочетании этих двух инфекций? Ученые разных стран отвечают на эти вопросы однозначно: вирус иммунодефицита человека (ВИЧ), вызывающий системный приобретенный иммунодефицит, в сочетании с вирусом папилломы человека (ВПЧ), поражающим кожу и слизистые и вызывающим местный иммунодефицит, способствуют развитию как пролиферативных доброкачественных заболеваний, таких, как кондиломы, так и формированию предраковых и злокачественных процессов нижнего отдела генитального тракта, анальной области, ротоглотки и т.д. [1, 6, 8]. В настоящее время в мире насчитывается более 40 миллионов ВИЧ-инфицированных людей. Их количество растет, приобретая в отдельных регионах характер эпидемии. В Иркутской области по состоянию на 01.01.12 на учете в Центре по борьбе с инфекционными заболеваниями и СПИДом состояло 28341 пациентов, что составляет 116,7 на 100 тыс. населения (показатель по РФ — 44,1). При этом наблюдаются две важных тенденции: феминизация контингента заболевших и преобладание полового пути передачи ВИЧ. На самом деле одно вытекает из другого. В конце девяностых — начале двухтысячных в Иркутске основной путь передачи ВИЧ был парентеральный, основной контингент
инфицированных — молодые люди от 17 до 25 лет — потребители внутривенных наркотиков. В 2003 — 2007 гг. часть этих молодых людей, отказавшись от психотропных препаратов и коренным образом изменив свою жизнь, стали создавать семьи, даже не зная о своем ВИЧ-статусе, и только их беременные жены, вставая на учет в женскую консультацию, узнавали о ВИЧ-инфицировании. Часть пациентов, зная о своем заболевании, инфицировали своих половых партнерш, не пользуясь барьерными методами контрацепции. В настоящее время половой путь передачи стал основным и составляет по разным источникам от 62,2 до 82 % [3, 4, 7]. В 2011 году в Иркутске зарегистрировано 1365 новых случаев ВИЧ-инфекции у женщин, 94 % из которых — фертильного возраста. Их репродуктивное поведение, подготовка к беременности, проведение профилактики вертикальной передачи ВИЧ и лечение гинекологических заболеваний становятся еще одной важной проблемой для врачей акушеров-гинекологов [2, 5, 6].
Цель работы: изучение распространенности и характера проявлений папилломавирусной инфекции среди женщин, живущих с ВИЧ, а также оценка применяемых диагностических и лечебных алгоритмов.
материалы и методы
В кабинете патологии шейки матки, организованном на кафедре акушерства и гинекологии Иркутской государственной медицинской ака-
результаты и обсуждение
В группе небеременных женщин (641) средний возраст обследуемых составил 23 — 28 лет. Сочетание ВИЧ с другими инфекциями было следующим: с туберкулезом — 26 (4,1 %); с сифилисом — 83 (12,9 %); с гонореей — 4 (0,6 %); с трихомонозом — 42 (6,6 %); с хламидиозом — 25 (3,9 %); с генитальным герпесом — 11 (1,7 %); с уреамикоплазмозом — 47 (7,3 %); с вагинальным кандидозом — 219 (34,2 %); с бактериальным ва-гинозом — 207 (32,3 %). У большинства женщин обнаружено несколько половых инфекций и нарушения вагинального микробиоценоза. При осмотре у 176 (27,5 %) женщин обнаружены кондиломы различной величины, располагающиеся в области больших и малых половых губ, на задней спайке влагалища, в области клитора и парауре-тральных желез, а также на промежности и вокруг ануса. Кондиломы в большинстве наблюдений были белесыми, влажными, не кератинизирован-ными, на широком основании, с пальцеобразными выростами неправильной формы и при касании легко травмировались и кровоточили, при осмотре кольпоскопом имели типичную древовидную капиллярную сеть, Шиллер-тест был неоднозначным (сомнительным). На шейке матки по цитологии и кольпоскопии эпителий с различной степенью атипии обнаружен у 124 (19,3 %) пациенток. Наиболее типичным проявлением ВПЧ в данной категории больных явились участки густого воз-
вышающегося уксуснобелого эпителия (УБЭ), имеющего на поверхности вдавления, напоминающие следы на высыхающем песке — у 33 (26,6 %), распространенная толстая лейкоплакия — у 17 (13,7 %) и грубая пунктация — у 11 (8,9 %). При проведении Шиллер-теста участки гиперкератоза оставались непрокрашенными, а участки многослойного плоского эпителия, воспринимающие йод, накапливали его в виде отдельных более темных и возвышающихся точек. Обнаружение койлоцитов — клеток с обширной зоной просветления вокруг ядра — и дискератоцитов — клеток с увеличенным темным пикнотическим ядром из поверхностных ороговевающих слоев многослойного плоского эпителия (МПЭ) — подтверждали папилломавирусную инфекцию. Цитологически плоскоклеточный рак обнаружен у 1 (0,8 %), признаки тяжелой дисплазии (HSIL) — у 1 (0,8 %), слабая дисплазия с койлоцитами и дискератоцитами (LSIL) — у 22 (17,8 %), гипер- и паракератоз — у 14 (11,2 %), воспалительный тип мазка (ASCUS) — у 39 (31,5 %) и 1 класс цитологического мазка (NIL) — у 47 (37,9 %). ВПЧ более 105 копий обнаружены у 115 (92,7 %) обследованных, преобладали сочетания 16, 33 и 35 генотипов. Всем пациенткам выполнена прицельная биопсия и соскоб цервикального канала. По данным морфологического заключения больные распределились следующим образом: дисплазия первой степени — у 14 (11,3 %); дисплазия второй степени — у 64 (51,6 %); дисплазия третьей степени — у 32 (25,8 %) и инвазивный рак
— у 14 (11,3 %). Несоответствие цитологических и морфологических заключений вероятнее связано с выраженными воспалительными процессами экзо- и эндоцервикса, которые мешали цитологу в оценке цервикальных мазков. Соотношение аномальных кольпоскопических картин, соответствие цитологическим заключениям и тяжесть дисплазии находились в прямой зависимости от вирусной нагрузки ВИЧ, которая колебалась от 912 (при ЦИН-1) до 928 000 (при инвазивном раке). Назначение антиретровирусной терапии в сочетании с деструктивными методами лечения шейки матки позволило стабилизировать процесс на стадии ЦИН-2 у 45 (70,3 %) и ЦИН-3 - у 28 (87,5 %) ВИЧ-позитивных женщин. В тех случаях, когда не проводилось специфическое лечение, процесс перехода из дисплазии средней степени в пре- и инвазивный рак составил от 6 месяцев до 1 года (у 23 (23,4 %) пациенток).
В группе 92 ВИЧ-позитивных беременных (2235 лет) сочетание приобретенного иммунодефицита с другими генитальными инфекциями выявлено у 68 (73,9 %) беременных: у 22 (32,3 %) — кандидоз, у 8 (11,8 %) — ВПГ, у 12 (17,6 %) — трихомоноз и уре-аплазмоз, у 14 (20,7 %) — хламидиоз, уреаплазмоз и трихомоноз, у 12 (17,6 %) — трихомоноз и кандидоз. У 56 (60,9 %) беременных наблюдались множественные остроконечные кондиломы вульвы, которые формировались в ранние сроки беременности и к середине гестации достигали достаточно больших, а в 4 случаях гигантских размеров, мешая есте-
— у 1З (14,1 %) и РШМ — у 1 (1.1 %) беременных. По результатам морфологического исследования биоптата шейки матки (n = 4О) выявлен вирусный цервицит — у 22 (55 %), дисплазия легкой степени
— у 8 (2О %), дисплазия средней степени тяжести
— у 5 (12,5 %), дисплазия тяжелой степени — у З (7,5 %) и плоскоклеточный рак шейки матки — у 2 (5 %) беременных. В случае преинвазивного РШМ в сроке 8 нед. уровень РНК ВИЧ составил более 98.ООО копий/мл и CD4 менее О,1ОО — беременность была прервана по медицинским показаниям. У другой беременной преинвазивный РШМ выявлен в 24 нед., уровень РНК ВИЧ составил более 7З.ООО
копий/мл и CD4 менее 0,250 — беременность доношена до 37 недель, выполнено оперативное ро-доразрешение путем кесарева сечения в плановом порядке.
1. Городничева Ж.А., Савельева И.С. Проблема ВИЧ/СПИДа в акушерстве и гинекологии // Фар-матека. - 2009. - № 1. - С. 27-31.
2. Евстигнеева Н.П., Кубанов А.А. Организация специализированной помощи пациенткам с генитальной папилломавирусной инфекцией // Венеролог. - 2007. - № 2. - С. 36-42.
3. Киселев Ф.Л. Вирусы папиллом человека как этиологический фактор рака шейки матки: значение для практики здравоохранения // Вопросы вирусологии. - 1997. - № 6. - С. 248-251.
4. Кицак В.Я. Папилломавирусная инфекция: современное состояние проблемы // Вестн. последиплом. мед. образ. - 2005. - № 1. - С. 55.
5. Мелехова М.Ю. Вирусные поражения гениталий у женщин. - М., 2005. - 66 с.
6. Покровский В.В. Клинические рекомендации. ВИЧ-инфекция и СПИД. - М.: ГЭОТАР-Ме-диа, 2006. - 128 с.
7. Рахматулина М.Р., Нечаева И.А. Папилломавирусная инфекция как фактор риска патологических процессов шейки матки // Венеролог. - 2007. - № 2. - С. 18-22.
сведения об авторах
8. Agarossi A., Casolati E. Human papillomavirus (HPV) e human immunodeficiency virus (HIV) // Ital. J. gynaecol. and obstet. — 2006. — Vol. 18, N 1. — P. 32-36.
9. Cervical surveillane in HIV+ women / E. Rutland [et al.] // Sex. transmitt. infec. — 2006. — Vol. 82. - P. 23.
Читайте также:


