Анализ на сифилис при сдаче крови донором






- Главная >
- Трансфузиология и донорство крови >
- Донору >
- Как стать донором >
- Процесс сдачи крови
Процесс сдачи крови

При каждом обращении в НМИЦ гематологии донору необходимо предъявить паспорт гражданина Российской Федерации (для иностранных граждан — вид на жительство на территории Российской Федерации не менее 1 года).
Далее сотрудниками регистратуры донор проверяется через информационную базу данных ЕДЦ, куда поступает информация обо всех предыдущих кроводачах, об отстранении от донорства, а также о зарегистрированных инфекциях.
Заполните анкету установленного образца, в которой укажите необходимые сведения о состоянии своего здоровья и образе жизни.
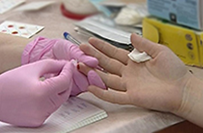
Донор проходит предварительное лабораторное обследование. При помощи одноразового скарификатора из пальца берется кровь, что позволяет предварительно определить группу крови, Kell-антиген, АЛТ, осуществить общий анализ крови.
Результаты анализа капиллярной крови дадут необходимую информацию о вашем здоровье, которая будет учитываться врачом при решении вопроса о допуске к донации.
Результаты анализов на ВИЧ, вирусные гепатиты, сифилис, а также клинический анализ крови выдаются исключительно на руки сдававшему анализы или другому человеку при наличии нотариально заверенной доверенности от сдававшего анализы.
На электронную почту анализы не высылаются.

Врач проанализирует данные вашей анкеты и лабораторного тестирования, проведет осмотр и задаст вам несколько вопросов. На полученную информацию о вашем здоровье распространяется правило врачебной тайны. Результатом посещения врача является решение вопроса о допуске к донации и определение вида донации.

Перед донацией донору рекомендуется посетить буфет и выпить чаю. Это важно для правильного баланса жидкости в организме и поможет вам сдать кровь быстрее и легче.
Проход в донорский зал осуществляется с помощью электронной очереди на мониторе телевизора, распложенного в холе.
После появления вашей фамилии на экране проходите в донорский зал.
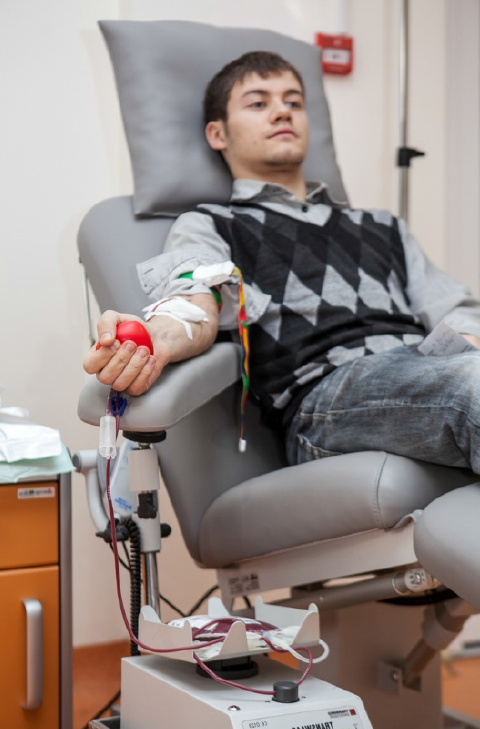
В донорском зале находятся индивидуальные ячейки, в которых вы можете оставить сумки и другие личные вещи. Перед процедурой донации необходимо предоставить регистратору, находящемуся непосредственно в донорском зале, идентификационный браслет со штрих-кодом для введения данных в компьютер.
Процедура донации осуществляется в максимально комфортных для донора условиях в специальном донорском кресле. На предплечье накладывается венозный жгут, либо автоматическая манжета, кожа дезинфицируется, после чего производится процедура забора крови или ее компонентов, при этом используются только стерильные одноразовые системы.
Прислушивайтесь к рекомендациям медперсонала, они помогут вам достичь результата. Также сообщайте им обо всех ощущениях, которые могут возникать в процессе донации.
Вся заготовленная кровь и ее компоненты в обязательном порядке обследуется на маркеры вирусных инфекций (ВИЧ, гепатит В и С), сифилис и др. О всех выявленных изменениях, которые могут иметь значение для вашего здоровья вы будете проинформированы. Конфиденциальность полученной информации гарантируется.
После окончания процедуры на локтевой сгиб накладывается повязка, которую можно будет снять через 4 часа.

После донации каждому донору выдается справка, которая дает право на два оплаченных дня отдыха. Также донор получает компенсацию на питание — после сдачи крови или ее компонентов необходимо восстановить силы.

Задать вопрос
Я согласен на обработку своих персональных данных *
* - разделы обязательные для заполнения
Вопрос-ответ Отвечает Маликова Виктория Александровна, врач-трансфузиолог высшей категории
Владимир (20 апреля), спрашивает: — Здравствуйте.Привил вакцину против ADCM.Через какое время можно сдавать кровь или плазму.?
Ответ: — Здравствуйте! После такой вакцины Вы можете сдать кровь через 2 недели.
Алексей (18 апреля), спрашивает: — Сдачу тромбоцитов провдят по заявке какого мед.учереждения?
Ответ: — Добрый день! Алексей, тромбоциты заготавливают по заявке любого медицинского учреждения, где проводят переливание компонентов крови (в Ульяновской области таких мед.учреждении 34).
Анастасия (17 апреля), спрашивает: — Вы говорите, что Ульяновский регистрации должно быть год. А если только 8 месяцев, то нельзя быть донором?
Ответ: — Добрый день! Анастасия, временная регистрация должна быть не менее 1 года.
Елена (17 апреля), спрашивает: — Добрый день! Подскажите пожалуйста почему мужчинам можно сдавать кровь всего 5 раз в год, а женщинам 4 раза?
Ответ: — Добрый день! Елена, интервал между сдачей крови должен составлять не менее 60 дней. Именно за этот период идет восстановление после кроводачи. Поэтому, максимально допустимое число кроводач в год у мужчин - 5. А у женщин помимо донорства еще и ежемесячные менструальные кровопотери. Поэтому, женщинам рекомендовано сдавать кровь 4 раза в год.
Марина (17 апреля), спрашивает: — Здравствуйте. Хотела спросить: кровь сдавать на тощак. Или нет.
Ответ: — Добрый день! Марина, ни в коем случае не нужно сдавать кровь натощак. Завтрак обязательно должен быть. Накануне перед сдачей крови из рациона исключите жирную пищу, молочные продукты, яйца и масло. Рекомендуется употреблять фрукты, овощи, продукты из муки грубого помола (сушки, сухари, печение), макаронные изделия и каши на воде без масла. Из питья полезней будут соки, компоты, морсы, минеральная вода.
Наталья (15 апреля), спрашивает: — Здравствуйте! Я донор со стажем .При последней дачи крови анализ показал густая кровь (красные тельца слиплись).Сказали приходить через год. Что делать чтобы во становится и продолжить донорство . Спасибо.
Ответ: — Здравствуйте!Наталья, в течение года, пока отдыхаете от донорства, рекомендуем Вам полноценно питаться, не болеть, вести здоровый образ жизни. Приходите на сдачу крови через год. Будьте здоровы. Ждем Вас.
Анастасия (14 апреля), спрашивает: — Здраствуйте!
Хочу стать донором, что для этого нужно? У меня есть только временная прописка в общежитии (студентка), группу крови не знаю. Нужно сначала сдать кровь на обследование?
Ответ: — Здравствуйте, Анастасия! Для того, чтобы стать донором, необходимо быть гражданином РФ достигшим 18 летнего возраста, иметь вес не менее 50 килограммов и не иметь противопоказаний по состоянию здоровья.
Вам необходимо придти на Ульяновскую станцию переливания крови (III Интернационала, 13/96) с понедельника по пятницу с 8.00 до 11.00 с паспортом. В регистратуре Вы заполните анкету, честно ответите на все вопросы, и пройдете медицинское обследование, куда входит осмотр врача-трансфузиолога, анализ крови (общий, на гепатиты, RW, ВИЧ-инфекцию).
Главное, чтобы Ваша временная регистрация в г.Ульяновске была не меньше 1 года.
Елизавета (13 апреля), спрашивает: — Добрый день! Год назад мне отклонили дачу крови из-за плохого анализа. Когда мне можно сдать кровь и какова процедура проверки крови после такого случая?
Ответ: — Добрый день! Елизавета, чтобы ответить на Ваш вопрос необходимо знать причину отвода. "Плохой анализ" - это не причина отвода. Приглашаем Вас на прием к врачу-трансфузиологу в ГУЗ УОСПК с понедельника по пятницу с 8.00 до 11.00 для решения Вашего вопроса - какой анализ Вам необходимо сдать повторно.
Наталья (13 апреля), спрашивает: — Список номер95,получено утверждение?
Ответ: — Добрый день! Наталья, список №95 находится на утверждении в г.Москве.
Регина (12 апреля), спрашивает: — Добрый день! Подскажите пожалуйста я с Новомалыклинского района, мне с нашей больницы написали к Вам направление на сдачу крови, чтобы определить группу крови и резус фактор, так как я сдавала в Димитровграда 2 раза и 2 раза вышел разный резус фактор, нужно точное определение резуса. Могу ли я у Вас сдать,нужно ли записываться,сколько это будет стоить и за какое время будет готов ответ?Можно ли получить ответ в день сдачи,так как с Малыклы не могу приезжать каждый день.
Ответ: — Добрый день, Регина! Вы можете сдать кровь на резус-фактор на платной основе в ГУЗ УОСПК с понедельника по пятницу с 8.00 до 13.00. Цена процедуры будет зависеть от метода определения резус-фактора (от сложности процедуры и индивидуально от каждого случая) от 200 руб до 1100 руб. Результат будет готов в течение дня.
Анализ на сифилис давно стал частью рутинного медицинского обследования. Его обязательно назначают при беременности, перед госпитализацией. Результаты анализа часто требуют при приеме на работу или в ходе диспансеризации. Сегодня диагностика сифилиса находится на высоком уровне развития, но искоренить болезнь окончательно не удается — каждый год выявляют тысячи новых случаев заболевания.
Так ли страшен сифилис, как о нем говорят?
Сифилис вызывает бактерия Treponema pallidum, или бледная трепонема. Попадая в организм, она постепенно поражает все органы. Причем вне организма трепонема быстро погибает. Дезинфицирующие, моющие средства и даже обычный солнечный свет губительно воздействуют на нее. Эта бактерия может долго сохраняться только во влажных условиях и при замораживании.
Первый симптом сифилиса — сифилома. Уплотнение на коже, на котором появляется эрозия или язвочка. Она возникает в том месте, где трепонема проникла в организм. Чаще всего это кожа половых органов и промежности.
Через некоторое время язвочка бесследно проходит и человек часто думает, что полностью излечился. Но примерно через 1,5 месяца на коже появляется сыпь в виде розовых небольших пятен. Это стадия вторичного сифилиса, которая может длиться несколько лет.
Если и на этой стадии человек не проходит лечение, развивается третичный сифилис. Болезнь поражает все органы и ткани, появляются гуммы — плотные узлы, которые разрушаются и оставляют грубые рубцы.
Самые серьезные осложнения сифилиса — нейросифилис, поражение внутренних органов, воспаление суставов. Особенно тяжело протекает врожденный сифилис. Если во время беременности женщина переносит это заболевание, то примерно в 25% случаев ребенок погибает на 6–7 месяце беременности, еще в 14% — сразу после рождения [2] . А у выжившего младенца развиваются тяжелые поражения кожи, легких, печени и внутренних органов.
На рубеже XX–XXI веков Россия пережила вспышку сифилиса. За 2000 год было выявлено более 239 тысяч новых заболевших. После этого заболеваемость начала снижаться. В 2005 году новых заболевших было 97,9 тысяч, в 2010 — 63,7 тысяч, а в 2015 — только 34,4 тысячи. В феврале 2017 года за один месяц в России выявлено 2300 новых случаев сифилиса [3] . Но, к сожалению, как говорят специалисты, реальное количество заболевших примерно в 3–4 раза больше.
Сифилис до сих пор является распространенной болезнью в том числе и из-за проблем диагностики. Первичная сифилома не вызывает боли и самостоятельно бесследно заживает, поэтому далеко не все обращаются к врачу. Сыпь во вторичном периоде не вызывает боли, зуда и шелушения, проходит сама и не оставляет следов. В третичном периоде количество антител против этой инфекции может снижаться настолько, что не обнаруживается серологическими тестами. Есть проблемы и с обследованием половых партнеров — далеко не все готовы раскрыть врачу историю своих любовных похождений и пригласить своих партнеров на обследование.
Стоит помнить, что любые высыпания, особенно возникшие на половых органах — повод обратиться к дерматовенерологу и пройти обследование.
Для беременных и доноров анализ на сифилис обязателен. Для некоторых работающих (госслужащие, военнослужащие, медицинские работники, повара) предоставление результатов данного исследования обязательно при поступлении на работу и затем каждый год при диспансеризации.
Анализ также сдают перед плановой операцией, при поступлении в стационар или при обращении к врачу с симптомами, характерными для этого заболевания.
Основная часть методов диагностики предполагает анализ сыворотки крови. Из нее выделяют антитела к трепонеме и ДНК возбудителя. Сами трепонемы чаще обнаруживают в соскобах с высыпаний, которые появляются при сифилисе.
Для выявления ДНК трепонемы также могут проводить исследование мочи, эякулята, соскоба со слизистых оболочек, спинномозговой жидкости, клеток кожи или конъюнктивы глаза. То есть биоматериала из тех органов, которые могут быть поражены сифилисом.
В зависимости от вида исследования кровь могут брать из вены или из пальца. Некоторые исследования желательно проводить натощак, для других достаточно не есть 4 часа до забора биоматериала.
Материал для выявления ДНК трепонемы лучше собирать до начала антибактериальной терапии. Спинномозговую жидкость забирают только в стационаре в стерильную емкость. Соскоб со слизистых оболочек, с поверхности кожи или глаза не требует особой подготовки. Его может взять врач или специалист лаборатории.
Женщинам, перед тем как сдавать анализ на сифилис из влагалища, желательно воздержаться от спринцевания, половых контактов, диагностических гинекологических манипуляций хотя бы в течение двух суток.
Исследования на сифилис разделяют на две группы — выявление трепонемы или косвенных следов ее присутствия. Для выявления возбудителя заболевания исследуют материал с язвы или из пораженных органов. Эти методы эффективны уже при первых признаках болезни.
Серологические исследования можно проводить примерно через 8–9 дней после появления первичной язвы. То есть сдавать анализ на сифилис сразу после полового контакта бесполезно.
К прямым методам относят темнопольную микроскопию, ПЦР и RIT-тест. Темнопольная микроскопия — это быстрое исследование, которое занимает один рабочий день. Его достоверность — 100%. Но при выраженном воспалении, кровоточивости, при травме элемента или после начала наружного лечения обнаружить живые трепонемы становится почти невозможно.
Микроскопия практически полностью уступила место ПЦР-диагностике. Метод ПЦР позволяет выделить участки ДНК трепонемы в соскобах с кожи и слизистых, из другого биологического материала.
Специфичность ПЦР диагностики приравнивается к 100%. Чувствительность зависит от расходных материалов, которые используются в лаборатории.
RIT-тест — это биологический метод, при котором материал от заболевшего человека прививают лабораторным кроликам. Этот метод очень точен, но сейчас используется только в исследовательских целях. Во-первых, это дорого. Во-вторых, ждать, пока у животного появятся признаки заболевания, слишком долго. Поэтому рассматривать его как реальную альтернативу другим методам диагностики нет смысла.
Непрямые методы позволяют выявить в крови признаки присутствия трепонемы — различные виды антител. Они разделяются на специфические и неспецифические.
РПР-тест (RPR) , или тест с быстрыми плазменными реагинами — это современный зарубежный аналог реакции микропреципитации. К этой же группе относится исследование с толуидиновым красным.
Все эти методы обладают хорошей чувствительностью, но могут давать положительные результаты при отсутствии заболевания. Поэтому если одна из этих проб оказалась положительной, проводятся подтверждающие тесты. К ним относят РСКт, РИТ, ИФА, РИФ, РПГА и иммуноблот.
ИФА и РПГА — это специфичные (100%), чувствительные (95%) и незатратные методы. Эти реакции иногда дают ложный положительный результат при воспалении и некоторых нарушениях обменных процессов. Поэтому чтобы поставить диагноз, нужны результаты минимум двух тестов.
Реакция иммунофлюоресценции (РИФ) и иммобилизации бледных трепонем (РИТ) — это специфичные, но достаточно дорогие методы. На практике они почти не используются.
Реакция связывания комплимента с трепонемным антигеном (РСКт) является более точным аналогом реакции Вассермана. В ней анализируется антиген, характерный только для бледной трепонемы.
Еще одним подтверждающим тестом является иммуноблот . Этот метод используется для углубленной диагностики в сомнительных случаях. В отличие от других анализов, которые могут быть готовы за 1–2 рабочих дня, результата иммуноблота придется ждать около недели.
Цена анализа на сифилис зависит от его вида. Скрининговые реакции, такие как РМП или RPR, обойдутся примерно в 320–380 рублей. Определение ДНК в различных субстратах от соскобов со слизистых оболочек до спинномозговой жидкости стоит около 350–450 рублей. Стоимость зависит от ценовой политики лаборатории и используемых расходных материалов. Чем более чувствителен тест, тем больше будет его цена.
ИФА анализ на сифилис стоит приблизительно 500–800 рублей в зависимости от модификации метода. За иммуноблот придется отдать около 1600–1700 рублей. Другие методы исследования практически не используются в реальной практике.
Кровь для исследования на сифилис можно сдать в любой поликлинике или лаборатории. Преимущество поликлиники в том, что биоматериал на анализ по направлению можно сдать бесплатно. Это актуально при обследовании перед плановой госпитализацией, при диспансеризации или если человек устраивается на работу. Минус — время ожидания, в некоторых случаях отсутствие современного оборудования и относительная открытость информации.
Если результат нужен быстро, точно и строго конфиденциально, возможно, стоит обратиться в частные лаборатории. За такой анализ придется заплатить, но при этом есть возможность выбрать метод исследования, а результат в большинстве случаев будет готов уже через 1–2 дня. Для особенно нетерпеливых есть возможность заказать экстренное проведение исследования и получить результаты уже через 2 часа.
Некоторые лаборатории проводят такие исследования на условиях анонимности: личные данные пациента не фигурируют даже в бланке направления. Результат такого анализа нельзя предъявить в больницу или работодателю, но зато можно не беспокоиться за раскрытие личных данных.
Обязательно обратите внимание на метод исследования. Вместо морально устаревшей RW желательно выбирать более современные тесты — РМП или RPR и их аналоги. При ПЦР исследовании обратите внимание на чувствительность метода, количество копий ДНК в образце, при котором тест сработает как положительный.
Сифилис — заболевание, которое может вызвать многочисленные осложнения. Но оно развивается достаточно медленно. Это значит, что у человека есть время, чтобы сдать биоматериал на анализы и пройти лечение до того, как последствия станут необратимыми.
Приходя на донацию крови или ее компонентов - при себе необходимо иметь документ, удостоверяющий личность (паспорт РФ; для иностранных граждан - паспорт и документ, подтверждающий вид на жительство в РФ сроком не менее 1 года).
В регистратуре необходимо заполнить "Анкету донора" содержащую основные вопросы о здоровье. Вся информация о доноре конфиденциальна!
Заполненная анкета является важным документом при оценке состояния Вашего здоровья. Нашей задачей является выяснить, будет ли кроводача безопасна для Вашего здоровья, а также для пациента, которому будет сделано переливание компонентов крови.

После регистрации донор проходит медицинское обследование, включающее посещение лабораторного кабинета и осмотр у врача - трансфузиолога.
В лаборатории донор сдает анализ крови из пальца. Это необходимо чтобы определить группу крови, резус фактор,kell принадлежность и уровень гемоглобина.

Далее донор отправляется к врачу. Врач - трансфузиолог проводит медицинский осмотр, включающий измерение артериального давления, частоты пульса, взвешивание, осмотр кожных покровов и слизистых оболочек, изучает результаты анкетных данных и проведенного клинического анализа капиллярной крови, при необходимости задает дополнительные вопросы относительно здоровья и образа жизни. На основе полученных данных решает вопрос о возможности выполнения донации крови или ее компонентов.

Обязательное условие перед проведением донации, посещение буфета - прием сладкого чая с хлебобулочными изделиями, что обеспечит хорошее самочувствие во время и после процедуры.

Процедура осуществляется в максимально комфортных для донора условиях, в специальном донорском кресле. На предплечье накладывается резиновый жгут, в месте локтевой вены кожу дезинфицируют, после чего производится процедура забора крови, при этом используются только стерильные одноразовые инструменты.

цельная кровь 5-10 мин;
аппаратного плазмафереза 40 мин;
аппаратного тромбоцитафереза от 30 мин до 1ч.30 мин;
аппаратного эритроцитафереза 20-30 мин. (для объема 270мл).
Объем забора крови 450мл ; объем плазмы 600мл ;объем тромбоцитов 200 х 10 9 клеток; объем эритроцитов от 270 до 400мл. При любой донации берут 20мл крови для лабораторных исследований.
Вся заготовленная донорская кровь и ее компоненты в обязательном порядке обследуются на:
- наличие антител и антигена к вирусам иммунодефицита человека ВИЧ-1 и ВИЧ-2;
- наличие антигена вируса гепатита В;
- наличие антител к вирусу гепатита С;
- наличие антител к возбудителю сифилиса;
- проводится биохимический анализ крови;
- повторно исследуется кровь на групповую принадлежность, резус-фактор, Kell-антиген.
Для проведения указанных исследований применяются только самые современные методы.
Все доноры, у которых в крови обнаружены вирусы перечисленных инфекций, информируются о состоянии здоровья и они подлежат обязательному бесплатному углубленному обследованию. Конфиденциальность полученной информации о состоянии здоровья донора гарантируется.
После донации крови или ее компонентов следует посидеть спокойно в течение 10-15 минут. Повязку не следует снимать в течение 2-3 часов. Посещение спортзала, а также любую другую физическую нагрузку отложите на другой день.
После свершившейся донации каждому донору выдается справка по форме 402/у, которая дает право на 2 оплачиваемых дня отдыха в соответствии со статьей 186 ТК РФ . Также донор получает денежную компенсацию на питание.
Новость: ЧТО НУЖНО ЗНАТЬ КАЖДОМУ ЧЕЛОВЕКУ О ДОНОРСТВЕ?
(Категория: Новости. Медицина для всех.)
Добавил А.Смирнова
18.04.2012 10:33:56
20 апреля 2012г. в России - Национальный день донора!
Что нужно знать каждому человеку о донорстве?
Даруя кровь, спасаешь жизнь!
Донор - это человек, который отдает свою кровь другому. Слово донор происходит от латинского глагола donare ,что означает дарить.
Донорской крови постоянно не хватает. Каждый день жизни тысяч больных находятся под угрозой из-за недостатка донорской крови. Это и люди, попавшие в аварию, и нуждающиеся в операциях: от кишечной непроходимости до пересадки органов. Это женщины, которым предстоит кесарево сечение. Но переливания крови делают не только при больших кровопотерях. Существует целый ряд заболеваний, лечение которых невозможно без систематических переливаний цельной крови и компонентов крови. Это тяжелейшие гематологические заболевания – гемофилия, рак крови, апластическая анемия, заболевания иммунной системы. Лечение этих заболеваний длится годами, и без переливаний такие больные обречены на смерть. Кроме того, из донорской крови изготавливаются различные препараты (криопреципитат, альбумин, иммуноглобулины и др.), которые так же жизненно важны при лечении больных.
Донорство крови и ее компонентов - свободно выраженный добровольный акт. В нашей стране поощряется и поддерживается развитие добровольного безвозмездного (бесплатного) донорства. Государство гарантирует донору защиту его прав и охрану его здоровья, а также предоставляет меры социальной поддержки.
Кто может стать донором, и какие причины могут этому помешать?
Донором крови и ее компонентов может стать любой дееспособный житель Российской Федерации, имеющий прописку и достигший 18 лет. При этом его вес не должен быть меньше 50 кг. Необходимо иметь при себе паспорт или военный билет.
Человек не может быть донором (причины временного отвода от донорства):.
- После заболевания ангиной, гриппом, ОРВИ должен пройти 1 месяц с момента выздоровления.
- После прививок – 1 месяц.
- После татуировки или пирсинга нельзя сдавать кровь в течение года, так как это максимально возможный инкубационный период для всех вирусных инфекций, которые передаются через кровь.
- После удаления зуба, кровь можно сдавать через 10 дней. Если была занесена инфекция, то в этот период она проявится.
Примечание для женщин
- На момент дачи крови Вы должны быть уверены в том, что Вы не беременны. С момента окончания менструации должно пройти 7-10 дней, чтобы восстановился гемоглобин.
- После аборта - шесть месяцев.
- После родов – 1 год; после окончания лактации - 3 месяца.
Причины постоянного отвода от донорства:
- Перенесенные или имеющиеся инфекционные заболевания (СПИД, сифилис, вирусные гепатиты, туберкулез, бруцеллез).
- Паразитарные.
- Онкологические.
- Психические; наркомания; алкоголизм.
- Сердечно-сосудистые заболевания (гипертоническая болезнь), заболевания крови.
- Кожные болезни.
- Близорукость (более 6 диоптрий).
За сокрытие сведений об имеющихся заболеваниях донор несет уголовную ответственность.
Какие обследования обязательны для донора перед забором крови?
Каждое посещение донором Службы крови начинается с осмотра у врача и проведения анализа крови. Кровь донора тщательно исследуют: проверяется содержание гемоглобина, определяется групповая и резусная принадлежность крови, проводятся тестирования на ВИЧ-инфекцию, гепатит В и С, сифилис. Для доноров такая проверка здоровья будет произведена бесплатно и в минимальные сроки. Результаты анализов донор сможет получить на руки в течение трех дней.
Как правильно подготовиться к даче крови?
Накануне нельзя употреблять алкоголь (за 48 часов), надо хорошо выспаться, а в день кроводачи рекомендуется воздержаться от курения и легко позавтракать. Не стоит употреблять в пищу жареное, острое, соленое, копченое, яйца, молоко и масло. Лучше – сладкий чай, компот, морс, минеральная вода, варенье, хлеб, сухари, отварные крупы, рыба, овощи, фрукты. Старайтесь не принимать лекарства, разжижающие кровь, такие, как аспирин, анальгин, но-шпа и др. Это правило не распространяется на гормональные контрацептивны. Максимально освободите этот день от важных встреч и серьезных дел. Не стоит после кроводачи сдавать экзамен или участвовать в спортивных соревнованиях.
Какое количество крови берут при заборе?
В организме среднестатистического взрослого человека циркулирует около пяти литров крови. Кроводача - это донорская процедура, в результате которой донор сдает 450 мл цельной крови, что считается дозой крови. Дача такого количества крови не приносит вреда для организма, и он сам справляется с этой небольшой кровопотерей. Люди эволюционно приспособлены к кровопусканиям: это универсальный механизм реакции при травмах, а у женщин вообще часть функционирования организма.
Как часто можно сдавать кровь?
Максимально допустимое число кроводач в год у мужчин – 5, у женщин – 4. После пяти регулярных кроводач рекомендуется делать перерыв не менее 3 месяцев. После дачи крови должно пройти не менее 60 дней, прежде чем донор сможет снова сдавать кровь или плазму.
Минимальный интервал между плазмадачами – 14 дней, прежде чем донор сможет снова сдавать плазму. Максимальный объем плазмадач в год не должен превышать 12 литров.
Что можно и чего нельзя после дачи крови?
Непосредственно после сдачи крови посидите спокойно в течение 10-15 минут. Если вы чувствуете головокружение или слабость, можно лечь и поднять ноги выше головы, либо сесть и опустить голову между колен. Воздержитесь от курения в течение часа до и после кроводачи. Не снимайте повязку в течение 3-4 часов, старайтесь не мочить ее. В течение двух суток старайтесь не подвергаться физическим нагрузкам, обильно и регулярно питайтесь, употребляйте повышенное количество жидкости. Прививки после сдачи крови разрешаются не ранее чем через 10 дней.
Для чего необходимо повторное обследование донора после проведенной кроводачи?
Только после подтверждения вирусной безопасности, плазма может быть выдана в лечебные учреждения. Повторное обследование позволит донорам проконтролировать состояние своего здоровья и убедиться в том, что они были здоровы во время донации крови (плазмы). Всем донорам, сдающим кровь для переливания и желающим помочь людям в трудной ситуации, необходимо помнить о том, что в случае их неявки для повторного обследования – плазма не может быть использована с лечебной целью!
Донорство – это визитная карточка здоровья
Кровопускание в научно - обоснованных дозах обладает стимулирующим эффектом, поэтому доноры в большинстве своем активные и жизнерадостные люди.
Последние исследования показали, что доноры реже болеют ишемической болезнью сердца. Повторные взятия крови благоприятно влияют также на центральную нервную систему, а через нее на обменные процессы всего организма. Периодические донации крови оказывают благоприятное стимулирующее воздействие на организм донора, дают омолаживающий эффект. Недаром в старину многие болезни лечили с помощью кровопускания.
Организм при донорстве тренируется на случай возможной кровопотери. В критической ситуации, при большой кровопотере, у донора больше шансов выжить, чем у человека, не сдававшего кровь. Доноры более устойчивы к кровопотере, и если одинаковое ранение получит донор и человек, который не сдает кровь, у первого шанс уцелеть значительно выше.
Сдавать кровь особенно полезно людям экстремальных специальностей: военнослужащим, сотрудникам служб спасения, охранникам, а также людям подверженным профессиональному риску.
Донорской крови в стране не хватает. Родственникам тяжело больных или пострадавших в автокастрофах людей нередко предлагают самим найти доноров. Такова сегодняшняя реальность. Чтобы ее изменить, с 2008 года по всей России начала действовать программа развития Службы крови. После того как заработали интернетсайты, посвященные донорству, стали проводиться акции добровольной сдачи крови. Специалисты этой службы ощутили, что произошел прорыв в заготовке крови. Если раньше донорами были в основном люди от 35 лет и старше, то сегодня приходят сдавать кровь много молодых людей. Если так и дальше пойдет, то острота проблемы заметно уменьшится.
Нужна ваша поддержка!
Все желающие могут сдать кровь в дни акций:
ü 20 апреля 2012г. в Российской Федерации - Национальный день донора крови.
Приглашаем жителей города Кургана и Курганской области принять активное участие в акциях, проводимых Службой крови!
В нашем учреждении заготовка крови производится в одноразовые стерильные полимерные контейнеры (гемаконы),что делает процедуру для донора инфекционно безопасной. В гемаконе содержится раствор (консервант),который( так же ,как и материал для изготовления гемаконов), специально разработан для заготовки,хранения крови и ее компонентов,сохраняя ее лечебные и физиологические свойства.
Да, донорской крови постоянно не хватает.Каждый день жизни тысяч больных находятся под угрозой из-за недостатка донорской крови.Это и люди,попавшие в аварию,и нуждающиеся в операциях:от кишечной непроходимости до пересадки органов.Это женщины,которым предстоит кесарево сечение.Но переливания крови делают не только при больших кровопотерях. Существует целый ряд заболеваний ,лечение которых невозможно без систематических переливаний цельной крови и компонентов крови.Это тяжелейшие гематологические заболевания—гемофилия,рак крови,апластическая анемия,заболевания иммунной системы.Лечение этих заболеваний длится годами,и без переливаний такие больные обречены на смерть.Кроме того,из донорской крови изготавливаются препараты,которые так же жизненно важны при лечении больных—криопреципитат,альбумин,иммуноглобулины и другие.
Количество регулярных доноров в нашей стране сильно уменьшилось.Нужны доноры,которые приходили бы сдавать кровь на регулярной основе.А таких,к сожалению, очень мало.
Метод карантинизации плазмы является действенным и надежным способом борьбы с распространением инфекций,передающихся с кровью.Эффективность проведения карантинизации зависит от возврата доноров через 6 месяцев после дачи крови(плазмы) для повторного обследования на маркеры инфекционных заболеваний(ВИЧ,гепатиты В и С,сифилис).
Только после подтверждения вирусной безопасности ,плазма может быть выдана лечебные учреждения.Повторное обследование позволит донорам проконтролировать состояние своего здоровья и убедиться в том,что они были здоровы во время донации плазмы(крови).Всем донорам,сдающим кровь для переливания и желающим помочь людям в трудной ситуации,необходимо помнить,что в случае их неявки для повторного обследования—плазма не может быть использована с лечебной целью.
Читайте также:


