Скрытая форма чесотки что это

Чудовище под микроскопом

Татьяна Боева, aif. kamchatka.ru: Валентина Васильевна, расскажите об этом неприятном заболевании.
Валентина Каплиева: Чесотка — заразное заболевание кожи, вызываемое микроскопическими клещами. Цикл развития паразита 14—21 день, продолжительность его жизни до двух месяцев, главный путь распространения — семейно-бытовой контакт. Заражение происходит при непосредственном соприкосновении с болеющим чесоткой и через вещи, которыми он пользовался: постельные принадлежности, полотенца, другие предметы обихода.
В школах и детских садах чесоточный клещ может передаваться через письменные принадлежности, игрушки, спортивный инвентарь. Бывают случаи заражения в банях, гостиницах и других общественных местах при несоблюдении санитарного режима.
Распространению заболевания способствуют скученность населения, неудовлетворительные санитарно-гигиенические условия, недостаточные гигиенические навыки людей.
В редких случаях на человека могут напасть клещи, паразитирующие на домашних и даже диких животных — кошках, собаках, лошадях. Но при этом микроскопический паразит далеко не всегда вызывает заболевание у человека, а течение процесса имеет свои особенности.
– Как диагностируют эту болезнь?
– Диагноз чесотки ставится на основании клинических проявлений, эпидемических данных и результатах лабораторного исследования.
– Как заподозрить заболевание и где чаще всего внедряется клещ?
– Инкубационный, или скрытый, период при чесотке длится от 1 до 6 недель, при повторном заражении он значительно короче — несколько дней. Его длительность зависит от количества клещей, попавших на кожу при инфицировании, от реактивности организма и гигиенических навыков больного.
Первым после внедрения чесоточного клеща в кожу появляется зуд, который усиливается в вечернее и ночное время, когда клещ наиболее активен. Видимые проявления чесотки в это время часто отсутствуют, могут лишь образоваться волдыри или пузырьки на месте проникновения паразита. Затем могут появиться чесоточные ходы и другие высыпания на коже. При этом зуд часто ощущается не только в местах внедрения клещей, но передаётся рефлекторно на другие участки кожного покрова, усиливается с каждым днём и может принять генерализованный характер.
Ход клещом

Самые частые проявления неосложнённой чесотки, помимо чесоточных ходов, — мелкие узелки, пузырьки, эрозии, кровянистые корочки и расчёсы на симметричных участках кожного покрова. Типичное расположение высыпаний — на кистях, сгибательной поверхности верхних и нижних конечностей, туловище, преимущественно в области переднебоковых поверхностей грудной клетки и животе, на пояснице, ягодицах, подмышечных впадинах, молочных железах у женщин и области гениталий у мужчин.
У взрослых высыпания обычно отсутствуют на лице, шее, волосистой части головы, межлопаточной области. Бывает и малосимптомная чесотка, которая характеризуется полным отсутствием чесоточных ходов.
Сильный зуд приводит к расчёсам, вследствие чего чесотка может осложняться вторичной инфекцией — фурункулами, карбункулами, микробной экземой. В этих случаях очаги поражения имеют резкие границы, иногда мокнут, покрыты большим количеством гнойничков и корок.
– Детская чесотка имеет свои особенности?
– Да, она протекает не так, как у взрослых: процесс более распространённый и локализуется на любом участке кожного покрова, включая волосистую часть головы, лицо, шею, ладони и подошвы. На нежной детской коже формируются волдыри, она мокнет, часто заболевание осложняется экземой и нагноением. Резко выраженный кожный зуд приводит к нарушению сна. У детей грудного и раннего детского возраста чесоточный клещ может поражать даже ногтевые пластинки.
– Как же избавиться от зудящего паразита?
– Лечение назначает врач. Наибольшее распространение получили методы терапии бензилбензоатом и серной мазью. При этом необходимо обрабатывать противочесоточными препаратами весь кожный покров, а не только участки с высыпаниями. В тех случаях, когда отсутствует эффект от применения одного препарата, врач назначает другой.
– Больничный лист выдать могут?
– Этот вопрос врач решает индивидуально. Обязательному отстранению от работы с оформлением листа нетрудоспособности подлежат больные, работающие в детских, пищевых, коммунальных, медицинских учреждениях.
Предотвратить и обезвредить
– Доктор, какие существуют меры профилактики чесотки?
– Прежде всего — ранняя диагностика инфекции врачами-дерматовенерологами, выявление источников заражения и всех контактных лиц. И, конечно, лечение и диспансерное наблюдение за больными и окружающими его людьми в очаге заболевания.
При выявлении больного в организованном детском коллективе ребёнка отстраняют от посещения детсада или учебного заведения до полного излечения, подтверждённого справкой от врача-дерматовенеролога. Медицинский контроль излеченности проводят через 3 дня после окончания лечения и в дальнейшем через каждые 10 дней в течение полутора месяцев. Также осматривают контактных лиц и при тесных бытовых контактах им проводят профилактическое лечение.
У каждого больного чесоткой должны быть отдельные постельные принадлежности и предметы индивидуального пользования. Помните, что успех лечения зависит от того, насколько тщательно обработана не только кожа, но и одежда, и предметы обихода. Обеззараживание постельных принадлежностей и белья производится кипячением в 1-2 % растворе соды или любом стиральном порошке. Верхнюю одежду проглаживают с обеих сторон горячим утюгом, часть вещей (плащи, шубы) может быть обеззаражена путём вывешивания на открытый воздух в течение 5 дней. Мягкие детские игрушки, обувь можно дезинфицировать, герметично закрыв их в отдельные полиэтиленовые мешки на 5—7 дней.


Описание
Чесотка – это паразитарное заболевание кожи, которое вызывает Чесоточный клещ (зудень). Чесоточный зудень является облигатным (живущим внутри хозяина) человеческим паразитом. Живёт он в ходах, которые сам прогрызает в поверхностном слое кожи. Оплодотворенная самка попадает на кожу здорового человека, проникает внутрь рогового слоя эпидермиса и откладывает там яйца. Созревшие личинки сами прокладывают себе ходы внутри кожи. Из-за этого появляется специфичный для заболевания симптом – чесоточные ходы. Позже, созревшие формы клеща выходят на поверхность кожи.
Заражение происходит от больного человека. Личинка клеща, покинув клещевой ход, попадает на поверхность кожи. Там она превращается во взрослую форму. В таком виде на поверхности кожи может существовать до одного месяца. С кожи зараженного человека клещ через бытовые контакты клещи распространяются на других людей, может оставаться на одежде, постельном белье, средствах личной гигиены. Покинут тело человека, клещ может оставаться жизнеспособным до трёх суток.
После первого заражения симптомы обычно проявляются не раньше, чем через месяц, что может затруднять поиск очага паразитарной инфекции. Заболеваемость чесоткой характерна для скученных коллективов: детские сады, школы, казармы, больничные палаты. Имеет значение и пора года – в теплое время чесоточный зудень развивается быстрее, чем в холодное. Болезнь распространена во всём мире, но эпидемический характер носит в регионах, для которых характерна бедность, плохое качество или полное отсутствие водоснабжения, низкий уровень санитарных условий.
Симптомы
Выделяют несколько видов чесотки, в зависимости от клинических проявлений. Для нашего региона наиболее характерна классическая форма.
Главный симптом, который больше всего беспокоит пациентов – интенсивный зуд, который усиливается в вечернее и ночное время. Сопровождается зуд эритематозно-папулёзными высыпаниями, которые в первое время появляются в области межпальцевых складок, на сгибательных поверхностях запястий и локтей, в подмышечных впадинах, под молочными железами и ягодицами. При развитии заболевания, папулами могут покрываться любые участки тела, в том числе кожа спины, живота, половых органов. Примечательно, что у взрослых пациентов на коже лица высыпания не наблюдаются. Главным критерием для дифференциальной диагностики будут служить чесоточные ходы – тонкая и извитая линия, длиной от нескольких миллиметров до полутора сантиметров. Кожа возле чесоточных ходов воспалена и шелушится. Типичным расположением чесоточных ходов в начале заболевания будет кожа кистей рук, предплечий, стоп. На одном из концов чесоточного хода под кожей можно заметить маленькое тёмное пятнышко. Так выглядит сам клещ, прокладывающий себе путь внутри кожи. Для классического варианта чесотки характерно не более 10-12 клещей. Из-за открытого доступа внутрь кожи, в чесоточные ходы может попадать и развиваться бактериальная инфекция.
Нетипичные проявления классической чесотки могут наблюдаться у людей с темной кожей. В этом случае не наблюдается типичных чесоточных ходов, а образуются гранулематозные узелки, возвышающиеся над окружающей кожей. У маленьких детей типично поражение кожи лица и волосистой части головы, чаще всего в области за ушами, а также стопы и ладонная поверхность кистей. Для пожилых людей характерно отсутствие или очень слабые проявление на любых участках кожи, главным симптомом у них является нестерпимый зуд. Больные, страдающие иммуносупрессией, напротив, могут не испытывать зуд, но у них будет наблюдаться усиленное образование кожных проявлений.
Существуют отдельные формы чесотки, которые требуют обязательного лечения в условиях стационара.
- Крустозная (норвежская) чесотка. Возникает из-за нарушения иммунного ответа организма. В этом случае клещи могут бесконтрольно размножаться внутри кожи, а их число будет насчитывать многие миллионы штук. Эритемы становятся распространёнными, могут полностью покрывать кожу конечностей, туловища и головы.
- Узелковая чесотка. Наиболее типична для детей и младенцев. Представляет собой эритематозные узелки, размерами до 7-8 мм. Чаще всего узелки располагаются в складках кожи – в паху, в области половых органов, ягодиц, в подмышечных впадинах. После излечения, узелки способны сохраняться до полугода.
- Буллезная чесотка. Так же более характерна для детей. При этой форме на месте эритемы образуются буллы – пузырьки, наполненные прозрачной жидкостью. Могут быть разных форм и размеров, но редко превышают 15 миллиметров.
Скрытая чесотка. Так называют вариант, при котором человек заражен клещами, но они никак себя не проявляют. Такая форма возникает у людей, которые длительное время применяют глюкокортикоидные препараты длительное время, в том числе в форме гелей и мазей.
Диагностика
Диагностика начинается с типичных жалоб пациента – на сильный зуд, усиливающийся в вечернее и ночное время и наличие кожных проявлений (эритематозно-папулёзных высыпаний и клещевых ходов). Подтверждается диагноз с помощью обнаружения клещей, их яиц и фекалий. Берется соскоб с поверхности высыпаний и из клещевых ходов и исследуется под микроскопом. Нередко не удаётся обнаружить самих клещей, но практически всегда присутствуют продукты их жизнедеятельности. Перед взятием соскоба на папулу или клещевой ход наносят минеральное масло или глицерин, чтобы предотвратить распространение клещей и их яиц во время взятия анализа. После этого скальпелем вскрывается кожа и с открытого места тупым предметом (стеклышко, тупой край скальпеля, шпатель) берётся соскоб. Следует избегать обрабатывать папулы до взятия соскоба, поскольку многие антисептические средства способны растворять фекальные гранулы, что способно затруднить диагностику.
Лечение
Лечение чесотки заключается в назначении препаратов от аллергии, поскольку именно аллергическая реакция на продукты жизнедеятельности вызывает зуд, а также различных местных средств в виде мазей, болтушек, гелей, которые убивают клещей и не дают им размножаться.
При лечении чесотки следует придерживаться определённым правилам.
- Требуется одновременное лечение всех больных из одного эпидемического очага.
- Следует прокипятить постельное бельё, повседневную одежду, полотенца с содой или большим количеством стирального порошка. Сушить на открытом воздухе не менее трёх суток, после чего обязательно прогладить горячим утюгом. Во время болезни следует сменять одежду ежедневно.
- Больным и контактирующим с ними особенно тщательно выполнять требования гигиены: мытьё рук с мылом не менее минуты, пользование отдельным полотенцем, влажная уборка и проветривание помещений.
- При назначении лечения препараты следует втирать в кожу голыми руками, это предотвратит повторное заражение на новых участках кожи.
Яйца клещей способны долгое время оставаться жизнеспособными, если во время расчёсов закрепятся под ногтевыми пластинами, поэтому очень полезным будет постричь ногти.
Лекарства
В аптеках предлагают множество лекарственных препаратов, для лечения чесотки и борьбы с чесоточным клещом. Они отличаются ценой за курс лечения и количеством обработок кожи в день, необходимых для надежного избавления от паразита.
- Бензилбензоат. Существует в виде мазей и эмульсий. Препарат изобретен давно, хорошо себя зарекомендовал и широко применяется в лечении чесотки в странах СНГ.
Курс лечения включает две обработки кожи на всём теле, кроме волосистой части головы и лица. Вторую обработку проводят на четвёртый день. Перед втиранием лекарственного средства, тщательно моются под душем, после чего голыми руками обрабатывают всю кожу. Обработку следует проводить в вечернее время. Эффект будет достигнут в случае, если средство препарат оставался на теле не менее 12 часов.
Повторная обработка на 4 день необходима для того, чтобы убить вылупившихся из яиц клещей, поскольку препарат воздействует только на взрослые формы. - Перметин. Продаётся в виде кремов, мазей, спреев, лосьонов. Наиболее популярен в виде 5% крема. Также требуется две обработки. Препарат применяется в том числе для лечения педикулёза.
- Спрегаль. Выпускается в виде аэрозоля. После применения не оставляет следов, практически лишен запаха. Воздействует на яйца клещей, а потому может быть достаточно всего одной обработки, но дерматологи всё же рекомендуют проводить повторную на третий день, для исключения возможности рецидивирования болезни.
Для лечения чесотки существуют и другие методы, но они более трудоёмки и требуют большего количества обработок кожи. К ним относятся:
- Метод Демьяновича. Заключается в последовательном втирании в кожу 60% тиосульфита натрия и 6% соляной кислоты.
- Серная мазь. Требуется ежедневная обработка кожи в течение недели. Мазь имеет неприятный запах и маслянистую консистенцию, которая пачкает одежду и полностью не впитывается в кожу.
Если чесотку сопровождает нестерпимый зуд, для однократного приема могут использовать антигистаминные препараты: Цетиризин, Лоратадин, Супрастин.
Народные средства
В народе бытует мнение, что керосин является хорошим средством от кожных болезней, в частности при чесотке. Ни в коем случае не следует использовать такое средство, потому что помимо токсических эффектов для всего организма, вызванного всасыванием керосина, может развиться местная аллергическая реакция на коже, что только усугубит состояние.
Для лечения чесотки применяют:
- Хлебный квас. Обильно посолить, подогреть до 60-70 градусов и опускают в него руки. Держать до десяти минут, но только в том случае, если температура ощущается комфортной. В противном случае, от этого средства следует отказаться.
- Лавровый лист измельчают и в равных долях смешивают со сливочным маслом. Полученную смесь втирают в пораженные места.
- Чистым берёзовым дёгтем смазывают пораженные места на несколько часов, после чего смывают подогретой водой с отрубями.
- Мазь, приготовленная из свиного сала, серы и поваренной соли. Ингредиенты берутся в соотношении 4:2:1 соответственно. Тщательно измельчают, перемешивают до получения однородной массы. Мазь втирают в поражённые участки кожи в течение 5-7 дней.
- Ещё один народный рецепт мази из серы и дёгтя. Берут свиное сало и хозяйственное мыло по столовой ложке, а серу и берёзовый дёготь по чайной. Мыло следует натереть на тёрке. Смешивают до получения однородной мази. После тщательного мытья под горячим душем с мылом и мочалкой, на кожу наносят мазь и не смывают до следующего дня. Процедуру следует повторять три дня подряд.
- Чайную ложку скипидара смешать с двумя столовыми ложками сливочного масла и смазывать поражённые участки кожи.
- Одну часть сока чистотела и четыре части вазелинового масла, смешать и наносить на кожу дважды в день.
- Готовят настойку из травы дымянки лекарственной. Три столовые ложки настаивают в 100 граммах водки в тёмном месте в течение недели. Настойкой следует обрабатывать кожу. Поскольку рецепт требует целую неделю на приготовление, может иметь смысл хранить такой на всякий случай в запасе.
- За пару часов перед применением горячей ванны в пораженные участки кожи втирают лавандовую эссенцию, повторяют такую процедуру по меньшей мере пять дней подряд. Используйте этот способ с осторожностью, возможны аллергические реакции!
- Горячие ванны с отварами крестовника, могильника, вербены. Используется как смесь трав, так и каждая по отдельности. Для одной ванны требуется 30 грамм сухой травы, вскипячённая в литре воды. Перед применением отвар процедить. Применять ванну следует перед сном.
Отвар конского щавеля и компрессы с ним. Отваром смазывать кожу, а свежие листья измельчить в кашицу, приложить к пораженной коже и завернуть в полиэтилен на ночь.

Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
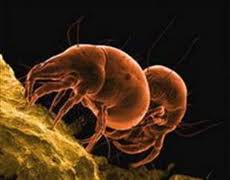
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei, сопровождающееся зудом, усиливающимся в вечернее и ночное время, и папулезно-везикулезными высыпаниями.
В настоящее время чесотка остается одним из самых распространенных паразитарных дерматозов и в нашей стране.
Увеличение числа больных чесоткой обычно сопровождает войны, стихийные бедствия, социальные потрясения, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий.
Как говорилось выше, возбудителем чесотки является чесоточный клещ — Sarcoptes scabiei. Этот вид относится к семейству Sarcoptidae, группе Acaridiae, подотряду Sarcoptiphormes, отряду акариформных клещей Acariphormes. Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам 7 отрядов млекопитающих.
Морфологический облик чесоточных клещей семейства Sarcoptidae чрезвычайно своеобразен и обусловлен глубокими приспособлениями к внутрикожному паразитизму. Cтроение чесоточного зудня, как и большинства клещей, характеризуется строгим постоянством микроструктур наружного скелета, что связано с их микроскопическими размерами.
Самка чесоточного клеща внешне напоминает черепаху. Ее размер 0,25–0,35 мм. Приспособления к внутрикожному паразитизму представлены множественными щетинками, треугольными выростами кутикулы на спинной поверхности, шипами на всех лапках, служащими упорами при прогрызании хода, хелицерами грызущего типа, длинными упругими щетинками на лапках задних пар ног, для выдерживания направления хода только вперед. Приспособления для эктопаразитизма — липкие пневматические присоски на передних ногах, восковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецепторную сферу и позволяющие ориентироваться на ощупь без глаз. Скорость движения самки в ходе составляет 0,5–2,5 мм/сут, а на поверхности кожи 2–3 см/мин. Для чесоточных клещей характерен половой диморфизм. Основная функция самцов — оплодотворение. Они значительно меньше по размеру — 0,15–0,2 мм, имеют плотные щетинки на теле для защиты от механического воздействия и присоски также на IV паре ног для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1.
Жизненный цикл чесоточного клеща отчетливо делится на две части: кратковременную накожную и длительную внутрикожную. Внутрикожная представлена двумя топически разобщенными периодами: репродуктивными и метаморфическим. Репродуктивный осуществляется самкой в прогрызаемом ею чесоточном ходе, где она откладывает яйца. Вылупляющиеся личинки выходят из ходов на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадию прото- и телеонимфы образуются новые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит их спаривание. Дочерние самки мигрируют на кисти, запястья, стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в других участках кожного покрова (ягодицы, аксиллярные области, живот и др.) за счет механического прижатия. Клинически это соответствует скабиозной лимфоплазии кожи. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При комнатной температуре и относительной влажности не менее 60% самок сохраняют подвижность 1–6 суток. Даже при 100% влажности самки в среднем выдерживают до 3 суток, личинки — до 2 суток.
Для чесоточных клещей характерен строгий суточный ритм активности. Днем самка находится в состоянии покоя. Вечером и в первую половину ночи она прогрызает одно или два яйцевых колена под углом к основному направлению хода, в каждом из которых откладывает по яйцу. Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем — останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, и при клиническом осмотре больного он единовременно состоит из 4–7 суточных элементов и имеет постоянную длину 5–7 мм. В течение жизни самка проходит в эпидермисе 3–6 см, выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Клиника чесотки обусловлена особенностями возбудителя и реакцией организма хозяина на его внедрение.
Инкубационный период при чесотке имеет разную продолжительность и зависит от того, попала на кожу взрослая самка или личинка. В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до 6 недель при первичной инфекции и могут быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Также показано, что реинфекция в то же время может происходить более трудно у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным [7, 9].
Типичная форма чесотки характеризуются наличием кожного зуда, проявляющегося в наибольшей степени вечером и во время сна. Однако зуд может быть и постоянным. Он может локализоваться на отдельных участках кожи или распространяться по всему телу, за исключением кожи лица и волосистой части головы. Чрезвычайно важным признаком является наличие зуда у членов семьи или коллектива.
При обследовании выявляются специфические высыпания. Основными клиническими симптомами чесотки являются чесоточные ходы, полиморфные высыпания вне ходов, характерные места высыпаний, а также симптомы, названные в честь авторов Арди (наличие пустул и гнойных корочек на логтях и в их окружности), Горчакова (наличие там же кровянистых корочек), Михаэлиса (наличие кровянистых корочек и импетигинозных высыпаний в межъягодичной складке с переходом на крестец), Сезари (обнаружение чесоточных ходов в виде легкого возвышения при пальпации).
Характерными местами локализации высыпаний является преимущественно сгибательная поверхность суставов (лучезапястных и локтевых), а также переднебоковая поверхность живота, поясницы, ягодицы, область гениталий, при этом они отсутствуют на верхней половине спины. Чесоточные ходы и высыпания хорошо выражены в межпальцевых и подкрыльцовых складках, на околососковых кружках груди женщин, в области пупка. Высыпания представлены парными папулами и везикулами, чесоточными ходами, экзематозными псевдовезикулами (жемчужные везикулы) на коже боковых поверхностей пальцев и ладонях; скабиозными язвами, с корочками на поверхности; а также скабиозными узелками.
Атипичные формы чесотки, нередко встречающиеся в последние годы, нам кажется целесообразным классифицировать и представить следующим образом:
· чесотка без поражения кожного покрова;
· чесотка на фоне кортикостероидной терапии;
· узелковая (с постскабиозными узелками) чесотка;
· чесотка, осложненная пиодермией;
· грудничковая и детская чесотка.
Первые две формы обусловлены преимущественно аллергическими реакциями.
Чесотка без поражения кожного покрова может представлять собой начинающие формы заболевания у людей, соблюдающих нормы гигиены тела, но чаще проявляется как аллергическая реакция на антигены клеща в период заболевания или после его лечения. Эта форма заболевания чаще выявляется при активном осмотре лиц, бывших в контакте с больным чесоткой.
Уртикарная чесотка представлена мелкими волдырями, обусловленными сенсибилизацией как к клещам, так и к продуктам их жизнедеятельности. Они возникают чаще на передней поверхности туловища, бедрах, ягодицах и предплечьях.
Чесотка на фоне местной кортикостероидной терапии, называемая также скрытой чесоткой, в результате подавления иммунных реакций кожи ведет к потере специфических симптомов чесотки. Заболевание приобретает папулосквамозный, папуловезикулезный, а иногда даже гиперкератотический характер высыпаний.
Узелковая чесотка (скабиозная лимфоплазия) характеризуется появлением зудящих узелков красного, розового или коричневого цвета. На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: половой член, мошонка, подкрыльцовые и межъягодичная складки, околососковые кружки. Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки [2, 4].
Экзематизированная чесотка возникает, как правило, у людей с аллергической предрасположенностью. На местах расчесов могут появляться очаги лихенификации. Однако на первый план обычно выступают экзематозные поражения и диагноз чесотки не всегда может быть заподозрен. Высыпания проявляются на кистях, в подмышечных впадинах, голенях, кистях. В запущенных случаях высыпания могут приобретать диссеминированный характер, вплоть до развития эритродермии.
У лиц со сниженной сопротивляемостью организма к экзематизированным поражениям на местах расчесов может присоединяться вторичная бактериальная инфекция в виде импетиго или эктим, могут возникать стафилококковые фолликулиты, фурункулы и абсцессы.
Норвежская чесотка (крустозная, корковая) в начальных стадиях представлена как обычная чесотка или маскируется под атопический дерматит, псориаз, себорейный дерматит. Характерны ороговение, образование чешуек или толстых корок. При выраженном иммунодефиците процесс может носить генерализованный характер, при неврологических заболеваниях — проявляться ограниченной областью нарушения чувствительности.
Грудничковая и детская чесотка характеризуется высыпаниями, напоминающими крапивницу или детскую почесуху в виде большого количества расчесанных и покрытых корочкой волдырей с преимущественной локализацией в промежности на мошонке, в подкрыльцовых складках. Характерные чесоточные ходы можно обнаружить на подошвах.
Диагностика чесотки
Диагностика чесотки, помимо клинических данных, основывается на микроскопическом подтверждении диагноза. Однако эта процедура требует значительного навыка, опытного микробиолога и при некоторых клинических формах невыполнима. Минимальные клинические проявления чесотки также затрудняют получение достаточного биологического материала для исследования. Методика имеет преимущества в специализированных учреждениях. Существует несколько методик лабораторной диагностики чесотки: извлечение клеща иглой, метод тонких срезов, соскобы, щелочное препарирование кожи.
Читайте также:


