При чесотке важным симптомом является тест
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ММА имени И.М. Сеченова
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
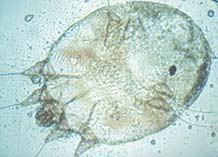
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом – по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
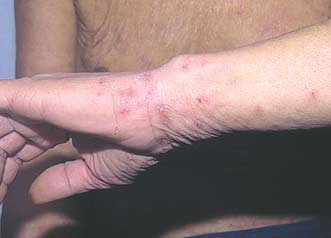
Высыпания при чесотке в области запястий

Чесоточные ходы в межпальцевом промежутке
Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
Тестовый контроль по Кожным болезням на тему № 1
Инструкция: для каждого вопроса или незаконченного утверждения выберите один, правильный ответ.
1. В амбулаторию обратился больной сахарным диабетом с жалобами на болезненные узловатые конусовидные инфильтраты, при вскрытии которых выделяется большое количество гнойнонекротических масс в виде центрального стержня. Процесс заканчивается рубцеванием.
Назовите морфологический элемент:
С. Глубокая фолликулярная пустула/фурункул/
2. Веснушки являются пятнами:
3. Бородавки формируются в результате разрастания эпидермиса типа акантоза и являются:
В. Невоспалительными узелками
4. Псевдолейкодерма – это:
А. Участки депигментации на месте бывших высыпаний
5. В клинику поступил больной с жалобами на наличие распространенных высыпаний, на месте которых после разрешения остаются рубчики. Высыпания были представлены инфильтративными бесполостными, возвышающимися над уровнем кожи элементами желтоватого цвета, мягкой консистенции, полушаровидной формы, округлых очертаний. Была произведена биопсия одного из первичных элементов. Гистологически высыпания представляли собой инфекционную гранулему. Назовите элемент:
6. Чешуйки возникают в результате:
7. К полостным первичным элементам относятся:
8. Истинный полиморфизм – это
В. Наличие разнообразных первичных элементов
9. На месте бывшей эрозии остается:
D. Здоровая (неизмененная) кожа
Е. Дефект кожи и подкожной клетчатки
11. К первичным бесполостным морфологическим элементам относятся все, кроме:
12. Больной жалуется на зудящие высыпания, возвышающиеся над окружающей кожей, розового цвета, рассеянные на коже туловища. Болен 2 дня. Высыпные элементы существуют в течение нескольких часов, самопроизвольно исчезают и появляются вновь. Какие морфологические элементы имеются на коже у больного?
13. Волдырь возникает в результате:
D. Острого отека сосочков дермы
14. Укажите клиническое отличие бугорка от папулы:
С. Изъязвление с исходом в рубец
15. К бесполостным первичным элементом относятся:
А. Пятно В. Папула С. Волдырь D. Бугорок
Е. Все перечисленное верно
16. Гиперкератоз – это:
А. Утолщение рогового слоя эпидермиса
17. Эрозии предшествует первичный морфологический элемент:
18. Укажите механизм образования внутриэпидермального пузыря:
19. Чем представлена мономорфная сыпь?
D. Одним видом первичных элементов
20. Лихенификация характеризуется всем перечисленным, кроме
С. Образования эрозий
21. Назовите морфологическую основу бугорка:
D. Инфекционная гранулема
22. В амбулаторию клиники обратился больной с жалобами на появление ярко-розовых, отечных элементов, сопровождающихся зудом. Через 2-3 часа после появления элементы бесследно регрессируют. Назовите элемент:
23. Лихенификация формируется в результате:
В. Длительного расчесывания
24. На месте вскрывшегося пузырька образуется:
Инструкция: для каждого вопроса или незаконченного утверждения один или несколько ответов являются верными. Выберите:
25. Укажите первичные элементы сыпи:
26. Укажите вторичные элементы сыпи:
27. Назовите разновидности пустул:
28. По величине различают следующие воспалительные пятна:
Тестовый контроль по Кожным болезням на тему № 2
Инструкция: для каждого вопроса или незаконченного утверждения один или несколько ответов являются верными. Выберите:
1. Какие заболевания из группы пиодермий дифференцируют с сифилисом?
1. Вульгарная эктима
2. Эпидемическая пузырчатка новорожденных
3. Шанкриформная пиодермия
2. Какие лекарственные препараты могут быть применены для лечения чесотки?
1. 33% серная мазь
3. 60% раствор тиосульфата натрия и 6% раствор хлористоводородной кислоты
4. 20% водно-мыльная эмульсия бензилбензоата
3. Укажите возможные осложнения при локализации фурункулов на голове и шее:
3. Тромбофлебит мозговых синусов
4. Укажите поверхностные формы стрептодермий:
1. Околоногтевая фликтена
2. Импетиго вульгарное
3. Буллезное импетиго
5. Что способствует развитию вульгарного сикоза?
2. Хронический ринит
3. Травмирование кожных покровов
4. Эндокринные нарушения
6. Какие терапевтические рекомендации целесообразны для больных фурункулезом?
1. Антибиотики широкого спектра
2. Диета с ограничением углеводов
4. Витамины А, группы В, С
7. Назовите характерные клинические признаки стрептококковых пустул:
4. Приуроченность к складкам кожи
8. В клинической картине неосложненной чесотки характерными являются:
1. Чесоточные ходы
3. Узелки, пузырьки
10. Назначение антибиотиков считается обязательным при:
1. Пиодермиях, сопровождающихся лихорадкой
2. Рецидивирующих, осложненных пиодермиях
3. Локализации пиодермий на лице и голове
11. Разновидностями стрептококкового импетиго являются:
1. Стрептококковая заеда
2. Буллезное импетиго
3. Щелевидное импетиго
4. Поверхностный панариций
12. Норвежская чесотка встречается:
1. У больных с психическими заболеваниями
3. На фоне длительного приема цитостатиков
13. Укажите, какие первичные морфологические элементы чаще составляют клиническую картину чесотки:
14. К числу эндогенных факторов, благоприятствующих развитию пиодермий, относятся:
2. Нарушения обмена веществ
3. Вегетативные неврозы
4. Местное нарушение кровоснабжения
15. Какие местные средства применяются для лечения пиодермий?
1. Краска Кастеллани
2. Гентамициновая мазь
4. Чистый ихтиол
16. Лечение больного чесоткой предусматривает:
1. Применение эмульсии бензилбензоата
3. Назначение серных мазей
Инструкция: для каждого вопроса или незаконченного утверждения выберите один правильный ответ:
17. Укажите среди нижепересичленных глубокую форму стрептодермии:
C. Эктима вульгарная
18. Укажите наиболее характерный признак чесотки:
19. Укажите наиболее частую локализацию высыпаний при неосложенной чесотке у взрослых:
C. Межпальцевые складки кисти
20. Укажите, какой из перечисленных экзогенных факторов имеет значение в развитии пиодермий?
A. Микротравмы кожи B. Загрязнение кожи C. Переохлаждение
E. Все вышеперечисленное
21. Укажите, какие из нижеперечисленных средств необходимы для лечения неосложненной чесотки:
D. 33% серная мазь
22. Укажите, с какими дерматологическими заболеваниями нет необходимости проводить дифференциальный диагноз чесотки:
В. Розовый лишай
23. Укажите, при каких формах пиодермии фликтена является основным морфологическим элементом:
D. Импетиго вульгарное
24. Какие факторы внешней среды создают благоприятные условия для развития гнойничковых заболеваний кожи?
А. Длительное переохлаждение В. Перегревание С. Микротравмы
Е. Все вышеперечисленное
25. Укажите наиболее характерный путь заражения чесоткой:
26. Укажите среди нижеперечисленных поверхностную форму стафилодермии:
D. Вульгарный сикоз
27. Укажите наиболее частое осложнение чесотки
А. Вторичная пиодермия
28. Какой диагностический симптом может иметь место при чесотке?
С. Симптом Горчакова-Арди
Инструкция: для каждого вопроса или незаконченного утверждения один или несколько ответов являются верными. Выберите:
29. Какие профилактические мероприятия нужно проводить при постановке больному диагноза чесотки:
1. Изоляция больного
2. Осмотр членов семьи больного
3. Дезинфекция постельного и нательного белья больного
30. Гнойное расплавление апокриновых потовых желез наблюдается при:
31. Укажите, какие клинические признаки характерны для стафилодермий:
1. Приуроченность пустул к волосяным фолликулам, сальным и потовым железам
2. Коническая и шаровидная форма пустул
3. Напряженная покрышка пустул
32. Укажите, какие кожные заболевания наиболее часто осложняются пиодермией:
3. Атопический дерматит
33. Укажите, какими путями осуществляется заражение чесоткой:
2. Через игрушки
3. Через одежду и постель
34. Укажите факторы естественной резистентности кожи к пиококкам:
1. Целостность рогового слоя кожи
2. Кислая рН кожной поверхности
3. Физиологическое шелушение
35. К группе стафилококковых пиодермий относятся:
1. Сикоз простой
36. При лечении пиодермий противопоказано применение:
Тестовый контроль по Кожным болезням на тему № 3
Инструкция: для каждого вопроса или незаконченного утверждения выберите один правильный ответ.
1. Назовите клиническую разновидность экземы, часто проявляющуюся пустулезной стадией:
2. У больной 35 лет после сильного нервного стресса на тыле кистей появились участки покраснения и отечности с последующим образованием на этом фоне мелких воспалительных узелков, пузырьков, эрозий с обильным выделением серозной жидкости. Процесс сопровождается сильным зудом. Ваш наиболее вероятный клинический диагноз?
Е. Истинная экзема
3. Какой из раздражителей не относится к факультативным?
4. Облигатными раздражителями для дерматита являются все пере численные, кроме:
5. Причинами простых дерматитов являются все перечисленные, кроме:
С. Стиральных порошков
6. Какие признаки характерны для истинной экземы?
А. Нервно-аллергический характер процесса В. Длительное течение с частыми рецидивами С. Полиморфизм сыпи
D. Обострения часто без видимой причины
Е. Все перечисленное верно.
7. B стадии мокнутия для наружной терапии экземы применяются:
D. Растворы для примочек
8. Для аллергического контактного дерматита характерны следующие признаки:
С. Возникновение при повторном контакте с раздражителем
9. По поводу ангины больному был назначен доксициклин, который он неоднократно принимал ранее. На второй день лечения явления ангины стали разрешаться, общее состояние нормализовалось, температура снизилась, однако на коже появилась обильная сыпь в виде розовых пятен, сопровождающаяся жжением. Ваш клинический диагноз?
С. Медикаментозная токсикодермия
10. Какие из перечисленных ниже мероприятий проводятся при медикаментозной токсидермии, развившейся от перорального приема антибиотиков?
А. Прекращение приема медикамента В. Обильное питье С. Диуретики
D. Противовоспалительная местная терапия
Е. Все перечисленное верно
11. В патогенезе экземы важную роль играют:
А. Иммунный дисбаланс В. Психоэмоциональные нарушения С. Висцеропатии
D. Генетическая предрасположенность
Е. Все перечисленное верно
12. Патогномоничными для экземы высыпными элементами являются:
С. Микровезикулы, мокнущие эрозии
13. Для истинной экземы характерны все признаки, кроме:
Е. Мономорфности высыпаний
14. Назовите признак, нехарактерный для микробной экземы:
15. Простой контактный дерматит характеризуется всеми перечисленными признаками, кроме:
D. Образования волдырей
16. Назовите патогномоничный патогистологический признак, характерный для экземы:
17. При развитии аллергического контактного дерматита кистей от стирального порошка необходимо:
А. Прекратить пользование стиральным порошком В. Исключить частое мытье рук, применение других моющих средств С. Назначить внутрь - кларитин
Е. Все перечисленное верно
18. Причинами развития аллергического контактного дерматита могут быть:
А. Металлические украшения В. Синтетичекие ткани С. Моющие средства
D. Декоративные косметические средства
Е. Все перечисленное верно
19. Для себорейной экземы не характерным является:
20. Для профессиональной экземы характерны все признаки, кроме:
D. Рецидивов во время отпуска
Инструкция: для каждого вопроса или незаконченного утверждения один или несколько ответов являются верными. Выберите:
Читайте также:


