Может ли быть чесотка только на руках и ногах
Причины, по которым чешутся руки и ноги, могут быть различны. Нужно рассмотреть некоторые из них для того, чтоб понять, как бороться с этой проблемой и что она из себя представляет.
Сухая кожа
Проблема может иметь самое банальное решение. Руки сохнут и чешутся у тех, кто любит их очень часто мыть с мылом. Само собой, в чистоплотности нет ничего плохого, но мыло очень сушит кожу, и это всем известный факт. Не нужно прекращать мыть руки, так как это избавляет человека от многих проблем, связанных со здоровьем. Если кожа склонна к сухости, то нужно просто иметь при себе увлажняющий крем и мазать им руки в течение дня. Для того чтоб он не мешал заниматься рабочей деятельностью, нужно подобрать такой крем, который будет быстро впитываться. А уже дома на ночь можно мазать руки и более жирным и питательным кремом, и постепенно зуд на руках пройдет.
Руки могут обветриваться у того, кто ходит в холодное время года без варежек. Стоит лишь некоторое время провести на морозе, как кожа на руках может начать трескаться практически до крови. Каждый человек знает свои слабые места, и если такая проблема есть, то не нужно забывать дома варежки, а если такое случилось, то немедленно мазать руки питательным кремом. Легкий увлажняющий крем не повредит и для профилактики применять 1 раз в сутки, чтоб руки не чесались.

Проявление псориаза
Если первые 2 варианта были безобидными, то псориаз считается хроническим и очень тяжелым кожным заболеванием, которое вылечить до конца не представляется возможным.

Псориаз возникает из-за того, что клетки кожи неправильно делятся, и возникают наросты в виде бляшек. Мало того что они крайне некрасиво выглядят, так еще и болят и чешутся, доставляя этим человеку много проблем и беспокойства. Кажется, что чешется все тело.
Для того чтоб заподозрить у себя псориаз, нужно обратить внимание и на другие признаки. От пятен на коже, и на руках в частности, вызванных псориазом, будут отделяться серые чешуйки. Также псориаз может подействовать и на суставы, если его долго не лечить. Руки начнут отекать, а суставы будут двигаться с большими затруднениями. Но псориаз поражает не только одно какое-то место. Зуд и красные пятна распространяются по всему телу. Такие же пятна, скорее всего, будут на локтях, на запястье, коленях и пояснице.
Вылечить псориаз очень сложно. Нужно радоваться даже тому, что наступит ремиссия. Для того чтоб облегчить свое состояние, нужно использовать увлажняющий крем, прописанный врачом. Им нужно мазать пятна на теле хотя бы для того, чтоб они не сохли, не шелушились, и, соответственно, не чесались. Очень хорошо отражаются на здоровье кожи и солнечные ванны, но с ними нельзя перебарщивать, иначе эффект будет обратным. Правила личной гигиены придется соблюдать более чем тщательно, стараться не травмировать кожу механически. Нужно быть готовым к тому, что некрасивые красные пятна могут вернуться в любой момент или стать ярче. Для того чтоб этого не возникало, нужно поддерживать в норме иммунитет, избавиться от вредных привычек насовсем, стараться не болеть вирусными и инфекционными заболеваниями и поменьше нервничать, так как при малейшем нервном напряжении псориаз может разыграться с новой силой.
Заболевание экзема
Экзема – это воспалительное заболевание кожи, которое появляется в виде характерных пузырьков, заполненных изнутри жидкостью. Есть очень разные виды экзем, и в зависимости от разновидности они поражают разные участки тела. Но есть именно такая экзема, от которой страдает исключительно кожа ног и рук одновременно.
В местах, пораженных экземой, кожа будет трескаться, шелушиться, болеть, чесаться и по-другому беспокоить своего обладателя и приносить ему немало страданий. Лечить экзему тоже очень и очень непросто. Для того чтоб успешно бороться с ней, самолечением запрещается заниматься категорически. Нужно обратиться к врачу, который назначит соответствующее лечение, оно должно быть комплексным. Нужно быть готовым к тому, что препаратов придется применять много и на протяжении длительного времени, но делать это необходимо для результативного лечения. Препараты будут и гормональные, и общеукрепляющие, и противовоспалительные. В отдельных случаях больному с экземой на руках будут назначены витамины.
Клиническая картина чесотки
Чесотка – это такое заболевание, которое вызывает чесоточный клещ. Заразиться им можно только при достаточно близком и длительном кожном контакте. Например, через рукопожатие или объятие заразиться таким клещом невозможно. Поэтому, если им заболел один член семьи, то есть вероятность, что заразятся и другие.
Кожа при чесотке обычно очень сильно чешется, но преимущественно в ночное время, очень мешая отдыхать человеку. Чаще всего чешется область рук. Это подмышечные впадины, запястья, складки между пальцами, на сгибе локтя. На коже можно заметить характерные высыпания, похожие на прыщи. От них будут отделяться мелкие чешуйки. Если долго и неосознанно их чесать, то они преобразуются в довольно болезненные язвочки. Лечение чесотки должен назначать только специалист, и осуществляется оно медикаментозно.
Сахарный диабет
Часто зуд кожи связывают с таким заболеванием, как сахарный диабет, и это действительно одно из первых его проявлений. Все чешется, доставляя массу неудобств. Обычно такие высыпания возникают в области ягодиц, на руках и ногах, на локтях, на области кистей рук, запястья. Но эти прыщики трудно с чем-то другим перепутать, так как они имеют желтую корочку. Вокруг таких высыпаний наблюдаются сильные покраснения. Сопровождает течение этой болезни высокий уровень холестерина в крови у больного человека.
Аллергическая реакция
Такое явление очень распространено, поэтому не нужно этого пугаться, а просто выяснить причину, почему все чешется. Аллергия подразделяется на 2 вида. Это так называемый контактный дерматит и дерматит пищевой. Первый возникает из-за непосредственного контакта с раздражителем, он прикасается к коже и этим вызывает аллергию, а второй появляется как реакция на продукт или напиток, употребленный в пищу. В обоих случаях нужно внимательно анализировать свое состояние и исключать из своего повседневного обихода предмет или явление, которое вызывает такие проблемы.
Если сделать это в полной мере невозможно, то нужно обратиться к врачу, который пропишет препарат против аллергии. Но нужно знать о том, что такими препаратами тоже нельзя увлекаться. Как проявляется аллергия на коже? Высыпания могут быть самыми разными, начиная от безобидных прыщиков, заканчивая волдырями. Места, пораженные аллергией, будут явно сухими, чесаться, зудеть и шелушиться. Если это очень беспокоит пациента, чешутся пальцы на руках и руки, то нужно проконсультироваться с врачом, который назначит мазь, оказывающую противовоспалительный и охлаждающий эффект, это должно помочь при борьбе с зудом или же существенно облегчить его симптомы.
Грибковая инфекция
Такая инфекция тоже может быть, и если сильно чешутся руки в районе кистей и запястья и на них появились высыпания, то нужно немедленно обращаться к врачу и не рисковать здоровьем своих близких, так как грибок очень быстро передается в бытовых условиях. К счастью, стараниями современной медицины грибок прекрасно лечится. Нужно всего лишь воспользоваться либо средством местного лечения, либо медикаментами, которые назначаются врачом.
Таким образом, проблема постоянно чешущихся рук и почему чешутся пальцы не такая уж и несерьезная, как это может показаться на первый взгляд. Для того чтоб ее решить, порой требуется помощь дипломированного специалиста.
Если такая или подобная проблема с кожей рук встречается на жизненном пути, то нужно немедленно обращаться к врачу, так как в некоторых случаях речь идет не только о собственном здоровье, но и о здоровье окружающих людей.
Порой накатывающее на нас желание почесаться, вполне естественно и досталось человеку от его животных предков. Но если у вас не было кожных заболеваний, вы не потели, не носили колючую одежду, а подмышками или, скажем, на сгибе руки зудит так, что хочется эти места покусать, возможно, вы пали жертвой чесоточного клеща.
Чесотка — это паразитарное кожное заболевание. Симптомы чесотки доставляют человеку массу проблем, к тому же, само осознание того факта, что под кожей поселились микроскопические паразиты, становится поводом для психологического дискомфорта.
Считать чесотку болезнью далекого прошлого — ошибка. Заболеваемость ею, причем, вполне добропорядочных граждан растет. Конечно, жизни чесотка не угрожает, но ночной зуд (клещи активизируются особенно в первой половине ночи) доведет до нервного срыва кого угодно.
Первые описания чесотки были сделаны еще древнегреческими врачевателями. Исследователи относили болезнь к кожным патологиям, называя ее термином "псора". Правда, возбудителя чесотки в Древней Греции выделить не могли в силу его микроскопических размеров.
Первые предположения о паразитарной природе заболевания были выдвинуты в Средние века. Подтвердить эту гипотезу смогли в конце XVII века, когда был изобретен микроскоп
А если не терпеть, а интенсивно расчесывать зудящие места, то вполне можно разодрать себя до появления не просто корочек, а настоящих фурункулов.
Так что, если вы обнаружили у себя на теле зудящие пятна, похожие на потертости, идите к врачу. Ведь чесотка — болезнь не только неприятная, но и заразная.
Для того, чтобы подхватить чесоточного клеща совсем не обязательно обниматься с больным человеком. Достаточно подержаться за:
- грязные перила
- поручни
- посидеть на чужой постели
- померить уже кем-то мереное платье в магазине.

Даже пообщавшись с собственным ребенком, поскольку именно дети составляют до 40% от всех больных. Но приятнее и надежнее всего — интимный способ передачи заразы.
Если чесоточный клещ попал на кожу — болезни не избежать. Первые ее проявления возникают через 10-20 дней после заражения — именно столько времени клещам нужно, чтобы адаптироваться к новому местожительству. Затем они начинают активно скрещиваться.
После удачного спаривания самцы сразу погибают, а самки, которые и вызывают болезнь, уходят в толщу кожи и начинают прокладывать чесоточные ходы — для откладки яиц и разведения потомства.
Главные симптомы чесотки
| Зуд | Зуд имеет свойство усиливаться в ночное время, что связано с повышением активности клеща в темное время суток |
| Расчесы на коже | Характерные расчесы на коже, которые пациент оставляет на себе, пытаясь справиться с нестерпимым зудом |
| Нарушение сна | Вследствие нарушения сна у пациента наблюдаются нервно-психическое истощение |
| Чесоточные ходы и сыпь | На коже зараженного человека возникают чесоточные ходы и сыпь. Ходы выглядят как прямые или ломанные линии, имеющие белый или серый оттенок |
| Пузыри | В некоторых случаях появляются небольшие пузыри с прозрачным содержимым. Чаще всего высыпания можно увидеть между пальцами, в области запястий, на стопах, на животе и на ягодицах |
Признаками, указывающими на наличие у пациента чесотки, а не другого кожного заболевания, указывают:
- симптом Арди: сыпь в области локтей;
- симптом Горчакова: появления корочек в области локтей;
- симптом Михаэлиса: появление высыпания в межъягодичной области. При этом сыпь может появляться и на крестце;
- симптом Сезари: сыпь между пальцами рук.
Разновидности чесотки
Чесотка у разных лиц может протекать по-разному.
- Типичная чесотка, наиболее распространена. Для нее характерно наличие всех вышеперечисленных симптомов (зуд, чесоточные ходы и др.)
- Чесотка без ходов. Отличие ее от типичной чесотки в том, что на коже нет чесоточных ходов, но зато имеются пузырьки до 2-3 мм в диаметре. Чесотка без ходов развивается у людей, контактировавших с больным чесоткой, однако у них заражение произошло не взрослыми особями, а личинками, для развития которых необходимо время.
- Чесотка "чистоплотных" похожа на типичную чесотку, однако развивается у людей, которые часто моются и удаляют с тела большую часть чесоточных клещей. Таким образом, у них чесотка протекает не так выражено как типичная.
- Норвежская чесотка развивается у лиц с ослабленным иммунитетом (например, при СПИДе, туберкулезе), наркоманов, лиц с синдромом Дауна. Норвежская чесотка протекает очень тяжело, поражает все тело, включая голову, и является очень заразной.
- Псевдочесотка (псевдосаркоптоз) развивается у людей, заразившихся от животных. Чесоточный клещ животных не способен вызвать типичную для человека чесотку и проявляется лишь сильным зудом. Излечение происходит самостоятельно после прекращения контакта с больным животным.
- Осложненная чесотка развивается при нелеченой типичной чесотке и является следствием присоединения инфекции. Места поражения становятся красными, болезненными, влажными и неприятно пахнут.
Как отличить чесотку от других кожных заболеваний
Об этом "Правде.Ру" рассказал главный врач кожно-венерологического диспансера Мария Минакова.
"Первые симптомы чесотки — это появление на коже небольших розовых узелков. Затем они сменяются сероватыми линиями с мелкими пузырьками на конце. Еще один показатель чесотки — кожный зуд, который резко усиливается в первую половину ночи. Как раз в это время суток самки ведут свою половую жизнь.

Клещ обычно внедряется в те участки тела, где кожа нежная и тонкая:
- в межпальцевые пространства на кистях рук (прежде чем ответить на рукопожатие, посмотрите на руки своего визави)
- локтевые сгибы
- в подмышечные впадины
- в паховые складки.
Иногда чесоточные ходы можно наблюдать в области ягодиц, на внутренней поверхности бедер, на животе. У детей клещи могут обосноваться где угодно — даже на подошвах.
При подозрении на чесотку врач делает соскоб с пораженных участков кожи. Никакого специального оборудования для подтверждения диагноза не потребуется — клещей видно в обычный микроскоп. А иногда их можно даже разглядеть невооруженным глазом. Длина самок чесоточного клеща — примерно 0,5 мм.
При своевременном обращении, чесотка лечится быстро и просто. Существует множество эффективных средств, которые применяют всего 1-2 раза в зависимости от степени заражения. Зуд исчезает после первой же обработки пораженных участков, а высыпания исчезают через 10-14 дней.
Есть лишь один существенный момент — лечению подлежат все, живущие под одной крышей. Даже если симптомов заболевания у них нет. Самое главное, после окончания курса лечения — не заразиться повторно. Поэтому необходимо провести полную дезинфекцию жилья и вещей больного.
Во влажной среде клещи могут просуществовать до 15 суток. Но при температуре свыше 60 градусов погибают в течение часа. Чтобы обеззаразить постельное и нательное белье, его нужно прокипятить и прогладить. Верхнюю одежду тоже проглаживают утюгом с обеих сторон.
Вещи, не подлежащие стирке и глажению, упаковывают в полиэтиленовые пакеты и выносят на балкон на пять дней. Обувь и игрушки помещают в полиэтиленовые пакеты и минимум на 7 дней исключают из обращения. За это время чесоточный клещ без пищи погибает.
В комнате проводится влажная уборка с 1-2 процентным содовым раствором. Для дезинфекции мягкой мебели применяют спрей-препараты".
Как избавиться от клещей?
Для лечения используются следующие препараты:
- Линдан. Наносится на кожу на период от шести часов до суток, после чего смывается.
- Кротамитон. Это средство считается достаточно мягким, поэтому применяется для терапии беременных и кормящих женщин, а также маленьких детей.
- Эсдепаллетрин. Препарат выпускается в форме аэрозоля, поэтому его применение весьма удобно. К сожалению, спрей нельзя использовать людям, страдающим бронхиальной астмой.
- Перметрин. Применяется всего один раз. Эффект достигается уже через 10-14 часов после нанесения: эта мазь от чесотки для человека считается одной из самых эффективных.
- Бензилбензоат. Цена этого препарата весьма доступна, в связи с чем он пользуется огромной популярностью для лечения чесотки. Один тюбик мази обойдется всего в 25-30 рублей, а пользоваться ею могут как взрослые, так и дети.
Полный текст:
Скворцов В.В., Орлов О.В. Кожный зуд в практике врача-терапевта. Качественная клиническая практика. 2010;(1):98-100.
., . . Kachestvennaya klinicheskaya praktika. 2010;(1):98-100. (In Russ.)
Зуд – субъективное ощущение, вызывающее рефлекс чесания или сбрасывания раздражителя, свойственное коже и реже – слизистым. Различают зуд физиологический (нормальный, возникающий в ответ на адекватные раздражения, например, укусы насекомых) и зуд патологический, который развивается также в ответ на действие пруритогенов, но в условиях изменённой реактивности нервной системы.
Острые приступы патологического зуда чаще связаны с повышенной чувствительностью к пищевым или лекарственным аллергенам. Хронический патологический зуд может быть обусловлен аутоинтоксикацией, возникающей при болезни печени, желудочно-кишечного тракта, обмена веществ и т.д. Кожный зуд может выступать в качестве симптома ряда дерматозов (болезнь Дюринга, крапивница, атопический дерматит, чесотка и др.), но может быть и моносимптомом. Нередко зуд служит одним из ранних симптомов болезней органов кроветворения, злокачественных новообразований, эндокринных, нервных и психических болезней [2, 4, 6].
Зуд классифицируется по степени распространённости – локализованный (ограничен определёнными участками кожного покрова) и диффузный (генерализованный), по интенсивности (оценивается по последствиям наносимой травмы кожи во время расчёсывания) – биопсирующий и небиопсирующий (зуд-парестезии и мигрирующий зуд). На коже в результате расчёсывания могут быть экскориации (линейные корочки), кровянистые корочки, пигментация, лихенификация. Вследствие расчёсов вторично могут развиваться пиодермиты (импетиго, фолликулиты, фурункулы).
Генерализованный зуд – частая и существенная проблема с точки зрения дифференциальной диагностики. Поскольку в его основе могут быть и такие банальные факторы, как сухость кожи, и такие серьёзные, как скрытая лимфома или эндокринные нарушения, то анализ состояния больного, жалующегося на зуд, требует клинического мышления того же уровня, что и знания и навыки исследования кожных проявлений. В большинстве случаев зуд не имеет каких-то особых признаков, позволяющих диагностировать конкретно общее заболевание, например обструктивную желтуху, гипертиреоз или лимфому. Для установления диагноза клиницист должен использовать данные анамнеза, клинических и лабораторных исследований 2.
Патогенез. При зуде и боли нейроанатомические пути проведения возбуждения общие, но сенсорные признаки различны. Свободные нервные окончания, играющие роль рецепторов при зуде, находятся в сосочковом слое дермы, рядом с дермоэпидермальной границей, и не относятся к специфическим. К периферическим и центральным механизмам зуда относится ряд растворимых медиаторов. Гистамин, трипсин, протеазы, желчные соли при внутривенном введении вызывают зуд. Простагландин Е снимает порог появления зуда при действии как гистамина, так и папаина. В воспалённой коже содержание простагландинов увеличивается и, таким образом, они могут определять интенсивность зуда при воспалительных дерматозах. В восприятии зуда принимают участие опиатные пептиды и рецепторы центральной нервной системы [4, 5].
Клиника. Кожный зуд может быть проявлением большого количества заболеваний. У больных, страдающих зудом, на фоне явных изменений кожи в виде, например, везикул и папул обычно обнаруживают первичное дерматологическое заболевание. Для диагностики часто оказывается необходимым использование специальных методов в дерматологии, особенно биопсии кожи.
Больные с зудом, но без очевидных кожных сыпей, со следами постоянного расчёсывания (экскориация) и растирания (лихенификация, полированные ногти) или без них представляют собой трудную задачу в отношении диагностики. Прежде всего, следует попытаться выявить первичные повреждения и некоторые свидетельства первичного кожного заболевания [1, 4].
Состояния, при которых генерализованный зуд может не сопровождаться поражением кожи:
- обменные и эндокринные нарушения (гипертиреоз, сахарный диабет, карциноидный синдром);
- злокачественные новообразования (лимфома и лейкоз, рак органов брюшной полости, опухоли ЦНС, множественная миелома, грибовидный микоз);
- медикаментозное лечение (производные опиума, субклиническая чувствительность к препаратам);
- инвазии (педикулёз, чесотка, нематодоз, онхоцеркоз, аскаридоз, трихиноз, некоторые зоонозы);
- болезни почек (хроническая почечная недостаточность);
- болезни крови (эритремия, парапротеинемия, железодефицитная анемия);
- болезни печени (внутри- или внепечёночный холестаз, беременность [внутрипечёночный холестаз, проходящий после родов]);
- психогенные состояния (транзиторные периоды эмоционального стресса), стойкие (мания паразитоза), психогенный зуд, невротические экскориации);
- разные состояния (сухость кожи (ксероз), сенильный зуд, мастоцитоз, беременность) [2, 4, 5].
Встречается психогенный зуд как реакция на стресс, но этот диагноз должен рассматриваться как исключительный, поскольку приступ интенсивного зуда сам по себе имеет характер стресса. Как правило, он наблюдается у больных старше 40 лет, чаще у женщин. Этот тип зуда часто ощущается на коже волосистой части головы (тактильный галлюциноз в виде жалоб на отчётливые ощущения ползанья, укусов насекомых и т.п.) и может сопровождаться другими жалобами на неприятные ощущения в виде горького привкуса во рту или жжения в языке. Некоторые больные при этом убеждены в том, что причиной зуда служат внедрившиеся в кожу паразиты, невидимые ни для них, ни для врача. Больной в этом случае может расчесать кожу до изъязвлений и считать, что зуд исчез в результате удаления паразита или микроба.
До 90% пациентов с хронической почечной недостаточностью жалуются на чувство зуда. Особенно беспокоит зуд большинство таких больных во время или непосредственно после сеанса гемодиализа.
Возникновение генерализованного зуда у некоторых пациентов, страдающих сахарным диабетом, объясняется снижением порога восприятия. Интенсивность зуда не коррелирует с тяжестью течения основного заболевания. При диабетической нейропатии может быть зуд волосистой части головы, уменьшающийся при нормализации уровня гликемии.
Ни психогенный, ни сенильный зуд не сопровождается бессонницей. Особой и существенной причиной зуда без видимых высыпаний может быть реакция на лекарственные препараты типа ацетилсалициловой кислоты, препаратов опия и их производных, хинидина. Некоторые препараты (аминазин) могут вызывать зуд в связи с холестазом.
Генерализованный зуд часто бывает первым проявлением гипертрофического билиарного цирроза печени и возникает порой за много месяцев до развития желтухи. Он может быть и первым проявлением лимфомы, редко рака. Зуд может начинаться внезапно и быть очень интенсивным. Он часто появляется вначале на ладонных и подошвенных поверхностях. Состояние часто облегчается при приёме внутрь холестирамина [2, 4-6].
Диагностика. Основной задачей врача является выяснение этиологии зуда, от успешности решения которой зависит результат проводимой терапии. При этом помнить, что кожный зуд – это симптом, а не заболевание или диагноз.
Если после сбора анамнеза и осмотра пациента (включая ректальное и гинекологическое обследование) диагноз остаётся неясным, необходимо проведение рутинных диагностических тестов:
- клинический анализ крови, СОЭ;
- общий анализ мочи с определением белка, сахара, осадка;
- биохимическое исследование крови:
= функциональные печёночные пробы – АЛТ, билирубин, щелочная фосфатаза;
= уровень глюкозы натощак;
= уровень мочевины, мочевой кислоты, креатинина, кислой фосфатазы;
= определение общего белка и белковых фракций;
= уровень железа и железосвязывающая способность сыворотки, насыщение эритроцитов железом;
- анализ кала на скрытую кровь, гельминты и их яйца;
- рентгенография органов грудной клетки;
- функциональное обследование щитовидной железы, уровень тироксина [2, 3].
В случае необходимости потребуется углублённое обследование пациента, страдающего зудом:
- исключение заболеваний печени: УЗИ, сканирование, биопсия печени;
- исключение заболеваний почек: пиелография, радиоизотопное исследование, биопсия почки;
- исключение заболеваний крови: уровень железа сыворотки, уровень вит. В12 и фолиевой кислоты сыворотки, стернальная пункция, биопсия лимфоузлов, рентгенография позвоночника и костей, лимфоангиография абдоминальных лимфоузлов;
- исключение злокачественных опухолей внутренних органов: УЗИ брюшной полости и малого таза, ирригография с барием, рентгенография желудка с контролем эвакуации бариевой взвеси, ФГДС, бронхоскопия, сканирование печени, рентгенография позвоночника и костей, диагностическая лапаротомия;
- исключение аутоиммунных заболеваний: определение антинуклеарного фактора, электрофорез белков сыворотки, латекс-тест, определение антител к митохондриям;
- исключение неврологических и психических заболеваний: исследование спинномозговой жидкости, психиатрическое обследование 4.
Противозудная терапия. Сложность патогенеза и многообразие местных и системных причин, лежащих в основе феномена зуда, определяют невозможность существования единого подхода к его лечению. Требуется дифференцированный и строго индивидуальный подход к каждому варианту зуда с назначением комплексных схем терапии.
Основной целью лечения является устранение провоцирующих зуд факторов окружающей среды, физических и психологических причин. При сборе анамнеза необходимо максимально подробно выяснить у пациента. При каких условиях у него возникает или усиливается кожный зуд.
К неспецифическим факторам, провоцирующим зуд, относятся:
- факторы, вызывающие сухость кожи (использование высокоактивных моющих средств, интенсивное протапливание помещений в зимнее время);
- механические (контакт с раздражающими тканями, такими как шерсть, полиэстер и др.);
- химические (например, нерационально применяемые средства наружной терапии);
- вазодилататоры, стимуляторы (алкоголь, кофе, специи, горячая пища);
- термические (изменения температуры окружающей среды, особенно её повышение);
- психологические (стрессы, тревожность, депрессия).
Зуд, связанный с сухостью кожи, облегчают смягчающие средства, восстанавливающие естественную гидролипидную плёнку и устраняющие раздражение кожи (например, липикар бальзам).
Местные анестетики облегчают зуд, но нередко вызывают сенсибилизацию.
При печёночной недостаточности благоприятно действует припудривание холестирамином, связывающим соли желчных кислот в коже.
Кортикостероиды местного действия редко снимают генерализованный зуд (в отсутствие дерматита). Однако могут оказаться полезными больным пожилого возраста с сухой кожей – в сочетании со смягчающими средствами.
Назначаются седативные, транквилизирующие, десенсибилизирующие (тиосульфат натрия, препараты кальция), антигистаминные препараты, топические ингибиторы кальциневрина (крем пимекролимуса, мазь такролимус), витамин В1, энтеросорбенты.
Применяются физиотерапевтические методы лечения: чрезкожная нервная стимуляция, акупунктура, фототерапия, диадинамические токи, рефлекторная лазеро- и магнитотерапия. Показан гипноз [2, 4-6].
Чесоточные клещи поджидают вас дома, на работе и в общественных местах.
Что такое чесотка
Чесотка — это заразное кожное заболевание What Are Scabies? How Do You Know If You Have Them? , виновник которого — чесоточный клещ. Микроскопический паразит зарывается в верхний слой кожи и откладывает яйца. Организм реагирует на это аллергией — сыпью и зудом.
Когда отложенные яйца созревают, из них вылупляются новые клещи. Они распространяются по всему телу заболевшего, а также передаются другим людям.
В среднем клещи живут на коже пару месяцев. За это время больной успевает заразить тех, кто каждый день контактирует с ним: семью, друзей, одноклассников, коллег.
Какими бывают симптомы чесотки
Чаще всего чесотка поражает Scabies область между пальцами, сгибы коленей и локтей, запястья с внутренней стороны, подмышки, ступни, грудь, ягодицы, талию, лобок. У младенцев также могут быть затронуты Scabies in babies кожа под волосами на голове, шея, плечи и ладони.
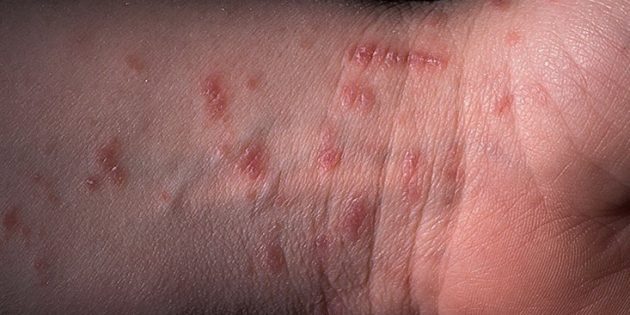
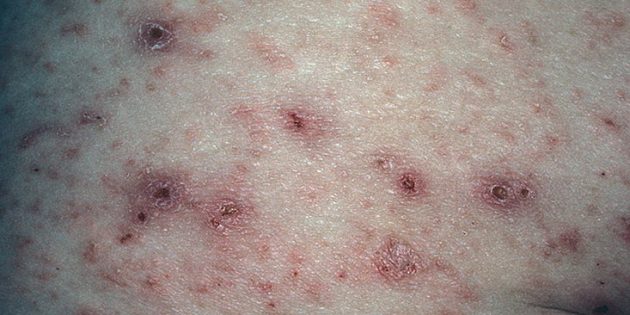
Симптомы чесотки доставляют много неудобств, их трудно не заметить:
- Зуд. Он обнаруживается Scabies в первую очередь и по ночам усиливается до такой степени, что мешает заснуть.
- Сыпь. Крошечные шишечки напоминают прыщи или укусы. Они образуются, когда клещ ныряет под кожу.
- Язвы. Из-за сильного зуда человек чешется и оставляет ранки на теле. Язвы опасны тем, что при попадании в них грязи и микробов может развиться инфекция.
- Корки. Это уже признак тяжёлой чесотки — норвежской, впервые описанной What Is “Norwegian Scabies”? в Норвегии в середине XIX века. При обычной чесотке на теле больного находится What does scabies look like? в среднем 15–20 клещей, при норвежской их число увеличивается до нескольких сотен или даже тысяч. И они повреждают кожу так, что образуются корки.
Как передаётся чесотка
Очень просто и быстро. Заражение происходит в основном при физическом контакте: во время объятий, поцелуев, секса, рукопожатий и даже мимолётных случайных прикосновений в общественном транспорте.
Однако клещ может находиться и на одежде или других вещах больного. Без питания, которым его обеспечивает носитель, паразит живёт Everything You Need to Know About Scabies 48–72 часа.
Кто может заразиться чесоткой
- Школьники и детсадовцы: за день они контактируют с большим количеством людей.
- Их родители и остальные члены семьи.
- Люди, которые часто меняют половых партнёров.
- Работники и посетители общественных учреждений — школ и детских садов, вузов, домов престарелых, спортивных раздевалок, реабилитационных центров, больниц и тюрем.
- Люди с ослабленной иммунной системой, в том числе больные ВИЧ или СПИДом и те, кто проходит химиотерапию.
- Пожилые люди: их иммунитет хуже сопротивляется болезням.
Если вы не относитесь ни к одному пункту из списка, это ещё не значит, что вы не заразитесь. По данным ВОЗ Scabies , чесотка — одно из самых распространённых кожных заболеваний. В любой момент времени ею болеют около 130 миллионов человек.
Ситуацию осложняет и то, что у чесотки длительный инкубационный период. После заражения Scabies человек целых два месяца может не подозревать о болезни и при этом быть её переносчиком.
Как не заразиться чесоткой
Самый верный способ — не прикасаться к больным и не трогать их вещи. Но это невозможно, если заразившийся живёт вместе с вами или вы просто не знаете, что у человека чесотка.
Сыпь неизвестного происхождения может оказаться чесоткой. Поэтому, как только заметите её у близкого человека, немедленно отправляйте его к врачу, чтобы узнать диагноз и начать лечение.
Если это чесотка, постарайтесь обезопасить себя:
- Регулярно стирайте вещи и постельное бельё больного. Желательно делать это каждый день. Температура воды должна Scabies Frequently Asked Questions (FAQs) быть не менее 50 °C. В воду добавляйте порошок или отбеливатель, только тщательно полоскайте после этого вещи, чтобы не вызвать раздражения. Дайте вещам высохнуть естественным путём или при самом тёплом режиме сушки в стиральной машине. В завершение тщательно прогладьте всё утюгом.
- Пропылесосьте и вымойте пол в доме. Мешок пылесоса, в котором осталась пыль, выбросьте. Это нужно сделать Scabies в начале лечения и в конце.
- Обработайте дезинфицирующим спреем с перметрином всё, что можете. Пол, ковры, мебель, технику, гаджеты, украшения. Сделайте это в начале лечения, а затем, когда доктор подтвердит, что больной выздоровел. Это поможет избежать повторного заражения.
- Уберите в герметичный мешок всё, что нельзя постирать или обработать спреем. Например, бижутерию, книги и игрушки придётся отправить Scabies management в мешок на неделю. За это время клещи умрут без пищи и вещами снова можно будет пользоваться.
- Выделите больному отдельное полотенце. Никто, кроме него, не должен им вытираться.
- Мойте руки с мылом после каждого контакта с больным. Особенно тщательно промывайте область между пальцами и не забывайте о ногтях — это места, где может притаиться клещ.
Если выполнять эти правила и предписания врача, болезнь не распространится на всю семью.
Эти простые рекомендации помогут снизить риск заражения чесоткой:
- Мойте руки после улицы. Даже если вы ненадолго выходили из дома и кажется, что они чистые. Вы как минимум касались дверной ручки, кнопки домофона или лифта. Перед вами кто угодно мог дотрагиваться до них.
- Регулярно проводите влажную уборку в доме. Дезинфицируйте пол и мебель хотя бы раз в неделю горячей водой с хлоросодержащим средством.
- Не давайте никому личные вещи. Расчёска, одежда, полотенце, зубная щётка должны быть вашими личными.
- Не вытирайте руки многоразовым полотенцем в общественных местах. Клещи очень часто передаются через полотенца.
- Минимизируйте количество сексуальных партнёров. Из-за длительного контакта с чужой кожей вероятность заразиться очень высока.
Как лечить чесотку
Если вы заметили симптомы чесотки у себя или человека, с которым контактировали, срочно обращайтесь к врачу.
Для лечения чесотки медики чаще всего назначают Scabies мази и лосьоны, которые содержат перметрин, линдан, бензилбензоат, кротамитон или серу. Эти химические вещества убивают чесоточных клещей.
Кроме того, чтобы уменьшить зуд можно Scabies :
- Искупаться в прохладной воде или наложить холодный компресс на поражённые участки тела.
- Нанести успокаивающий лосьон для тела, который продаётся без рецепта. Например, с алоэ вера, маслом чайного дерева или каламином.
- Принять антигистаминные препараты. Узнавать названия и дозировку нужно у лечащего врача.
Не занимайтесь самолечением. Иначе вы рискуете заработать осложнение — вторичную инфекцию кожи, от чего придётся избавляться антибиотиками.
Читайте также:


