Может быть от чесотки рак кожи
Среди наиболее щадящих способов лечения онкологии кожи на ранней стадии специалисты зачастую выбирают средства микрографической хирургии – распространенный метод, особенно в израильских центрах.


Комплексная поддержка на всех стадиях лечения онкологии – частая практика, особенно в зарубежных центрах, позволяющая сэкономить драгоценное время и силы пациента.

Обращение к иностранным специалистам может быть вполне оправдано с учетом результатов и стоимости лечения. Рассчитать ее можно предварительно исходя из перечня необходимых процедур, состояния пациента и условий пребывания.

Пройти необходимую диагностику и лечение в ведущих зарубежных медцентрах не так сложно и дорого, как может показаться.
Эксперты-онкологи не устают повторять: рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью. Другими словами, врага нужно знать в лицо и не бояться узнавать о его сильных и слабых сторонах. Потому поговорим об одном из самых распространенных в России видов злокачественных новообразований — раке кожи.
Рак кожи — каков прогноз?
Поскольку рак кожи распространен во многих странах мира (в том числе в Австралии, Бразилии, США и Швейцарии), медицинские специалисты уделяют особое внимание разработке и внедрению новых методов диагностики и лечения этой болезни. Помимо традиционных способов борьбы с опухолями — хирургических операций, лучевой терапии и химиотерапии — ученые ищут более эффективные и менее опасные для здоровья пути победить рак. Появляется все больше публикаций, посвященных виротерапии (лечению рака с помощью вирусов) и иммунотерапии (использованию вакцин с фрагментами опухоли, которые стимулируют защитные силы организма).
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы, даже при условии правильного лечения, лишь 1 из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от новообразований, расположенных внутри тела, рак кожи почти всегда на виду.
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению. Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для биологически активных веществ и клеток-киллеров.
В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ. Поэтому такие злокачественные опухоли часто выявляются у людей, которые имели контакт с радиацией или работали в химической промышленности. Эксперты отмечают, что рак кожи нередко провоцируется посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований у женщин (в США именно по этой причине ежегодно выявляется более 170 тысяч новых случаев рака).
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен.
Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Общие симптомы проявляются при любых видах рака одинаково: снижением аппетита, хронической усталостью, потерей веса, периодическими эпизодами беспричинного повышения температуры до субфебрильных значений (около 37,5°С). Подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Под раком кожи подразумевается сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но нельзя забывать, что существуют и другие новообразования. Достоверно установить диагноз способен только онколог-дерматолог.
- Базалиома — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Опухоль выглядит как небольшой припухший узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста новообразование может изъязвляться и кровоточить. Чаще базалиома возникает на коже лица, иногда — на волосистой части кожи головы. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный.
- Плоскоклеточный рак кожи также иногда называют грибовидным, из-за специфического внешнего вида опухоли. Она представляет собой крупное (до нескольких сантиметров в диаметре) образование, похожее на бородавку на тонкой ножке. В 95% случаев располагается на нижней губе, но также нередко обнаруживается во рту, особенно у людей, которые носят зубные протезы. Поверхность опухоли может покрываться роговыми чешуйками, а при прикосновениях — легко повреждается. Этот рак способен проникать в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
- Меланома — опухоль, которая развивается из пигментированных клеток крови, меланоцитов. Как правило, развивается на месте родинок или веснушек, представляющих собой скопление пигмента. Меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли) на ранних стадиях. Поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, необходимо срочно обратиться к врачу.
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль.
Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики.
Лабораторные методы. Человеческий глаз не всегда способен отличить рак кожи от доброкачественной опухоли или другого неопасного для здоровья образования. Поэтому для более точной диагностики онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач при помощи иглы, пинцета или скальпеля забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом. Сейчас популярность набирает конфокальная лазерная сканирующая микроскопия, которая не требует травматизации кожи: это особенно важно, когда опухоль расположена на открытых участках тела.
Инструментальные методы. Ультразвук и томография необходимы, чтобы оценить размер опухоли и выявить возможные метастазы. Самым надежным видом уточняющего диагностического обследования при раке кожи является позитронно-эмиссионная томография: при ней в организм человека вводится радиофармпрепарат, который накапливается в опухолевых клетках и во время сканирования позволяет врачу увидеть участки тела, пораженные раком. Они отображаются на томограмме как светящиеся пятна.
Оригинальной была реакция моего учителя, профессора зав. кафедрой дерматологии и венерологии Пермского медицинского института Дацковского Б.М. Он недвусмысленно дал понять, что мне предпочтительнее было бы обратиться к психиатру. Его можно было понять. Ведь идея и впрямь, сумасшедшая. Но еще Нильс Бор сказал, что идея, если она гениальная, должна обладать некоей сумасшедшинкой.
Основными клиническими симптомами чесотки являются зуд, усиливающийся в вечернее время, наличие чесоточных ходов, полиморфизм высыпаний, характерная локализация клинических проявлений. Но, скажите, кто-то предполагал о таком разнообразии чесоточных ходов? Я – нет.
Третий вид высыпаний – аллергические. И это было откровением для меня. Аллергическая природа высыпаний при чесотке в настоящее время доказана. Даль (1983 г.) различает 4 типа иммунологических реакций при чесотке, обусловливающих развитие клинической картины.
Реакции I-го типа – островоспалительные–возникают на местах внедрения клеща и обусловлены воздействием антигена с иммуноглобулином Е на тканевых базофилах. Клинически эти реакции проявляются уртикарными высыпаниями. Реакции II-го типа–типичные цитотоксические, генерируемые комбинацией иммуноглобулин G и иммуноглобулин М с антигеном, которые часто бывают, опосредованы через систему комплемента и фагоцитоз.
Реакции III-го типа являются следствием клеточного иммунитета.
Увеличение содержание иммуноглобулина Е в сыворотке крови у больных отмечено многими авторами. Установлена корреляция между уровнем иммуноглобулина Е и степенью выраженности патологического процесса. (Отметим в скобках, что наиболее высокое содержание иммуноглобулина Е – у больных атопическим дерматозом). Вторичные поражения при чесотке можно рассматривать и как результат воздействия циркулирующих иммунных комплексов.
У больных чесоткой отмечена повышенная встречаемость HLA–HLA–11. Данные о роли клеточного иммунитета в патогенезе чесотки останутся только предположением до тех, пока не будет получен очищенный клещевой антиген.
Вспоминается девочка К. Надя, 3-х лет с диагнозом детская экзема, чесоточный ход у нее на пупке обнаружила перевязочная медсестра нашего кожного отделения Катюхина Т. Н.. Помню тот неожиданный успех от назначенного противочесоточного лечения. Это было в 1985 г.
Хотелось бы с вами поделиться своим опытом наблюдений, касающихся клиники чесотки. Мне представляется, что к типичным для чесоточных высыпаний областям, следует отнести область проекции мечевидного отростка грудины и 7-го шейного позвонка. В моей практике, кроме того, встречаются высыпания в типичночесоточных местах (и при наличии других проявлений чесотки) в виде геморрагий, иногда на фоне узелка и в сочетании с ним. Подобный элемент, например, я обнаружила у больной с диагнозом энтеропатический акродерматит в обл. правого локтя (там, где обычно наблюдается симптом Горчакова при хр. чесотке). У нас, в Кудымкаре, есть один такой больной. После того, как был установлен диагноз, лечился в ЦНИКВИ; сейчас на фоне приема препаратов цинка у него обнаруживаются и элементы обыкновенной чесотки. Возможно, удалось бы добиться устойчивой ремиссии, рискни я применить акарицидное лечение.
Таким образом, в течение этих лет, при встрече с каждым, практически, больным, я убеждалась все более и более в верности возникшей идеи, хотя, как выяснилось, и не открыла Америки.
Естественно, возникает вопрос: может ли такое быть, чтоб одна чесотка была причиной всех кожных заболеваний? Создается впечатление, что она как бы готовит почву для всех остальных. Надо, очевидно, помнить о возможном сочетанном воздействии 2-х или нескольких возбудителей. ( Нередко, например, у больных псориазом, я наблюдала появление высыпаний простого пузырькового лишая в процессе лечения).
Я вспоминаю больного К-ва В.А., 64-х лет. Его псориазу 12 лет; в возрасте 22 лет, будучи на службе в армии, он переболел чесоткой. Многие больные вспоминают о подобном эпизоде из своей жизни, многие, но не все. А если учесть, что чесотка бывает разной? Нераспознанной, (это чесотка на фоне применения наружно или внутрь стероидов), малосимптомной, чесоткой чистоплотных, – когда не удается обнаружить чесоточных ходов, чесоткой без зуда, сколько случаев чесотки осталось не установленными? Все это дает немало пищи для размышлений, согласитесь.
Сведения о больных, пролеченных с помощью акарицидных средств
Похожие темы научных работ по клинической медицине , автор научной работы — Кисина В. И., Дворянкова Е. В., Петунина В. В., Сапожникова Ю. А.
12. Пятикоп И.А. Разработка метода наружной терапии больных микозами кожи с использованием комбинированных мазей на гидрофильной основе, содержащей мирамистин / Автореф. дис. . канд. мед. наук. - Харьков, 1996.
13. Скрипкин Ю.К. Кожные и венерические болезни: Руководство для врачей. - М., 1996.
14. Состав с антисептическими, репаративными и болеутоляющими свойствами. Патент РФ № 2177314 от 22.03. 2000.
15. Теория и практика местного лечения гнойных ран / Под ред. проф. Б.М. До-ценко.- Киев, 1995.
16. Шатров В. А. Иммуноадъювантные свойства новых антимикробных синтетических поверхностно-активных веществ / Автореф. дис. . докт. мед. наук. - Киев, 1992.
СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ПРОБЛЕМЕ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЧЕСОТКИ
В.И. Кисина, Е.В. Дворянкова, В.В. Петунина, Ю.А. Сапожникова
ММА им. И.М. Сеченова КВД №15, Москва
Колебания заболеваемости чесоткой носят волнообразный характер. Этому способствуют такие социальные явления наших дней, как миграция населения, множество беженцев, недостаточная личная гигиена определенной части населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания. За последние 150 лет происходили существенные сдвиги в эпидемиологической структуре чесотки. Однако причины этих колебаний не всегда объяснимы и представляются комплексными. Помимо перечисленных выше факторов, на распространение чесотки оказывают влияние и иммунологические особенности заболевания [8, 9, 10].
Уровень заболеваемости чесоткой в нашей стране достаточно высок: ежегодно регистрируется до 200 тысяч больных. Однако исти-ный уровень, с учетом количества проданных лекарственных средств (медифокс, спрегаль, мазь бензоата), должен достигать 800-900 тысяч человек [6].
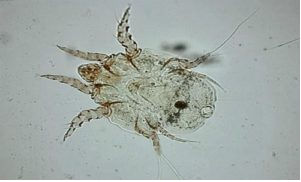
Возбудителем чесотки является чесоточный клещ, для которого характерен половой диморфизм - отличие в морфологическом
строении самок и самцов. Основная функция самцов - оплодотворение, они вдвое меньше самок, размер которых 0,25-0,35 мм. Чесоточные клещи являются облигатными паразитами, большую часть жизни проводящими в коже хозяина, где самка откладывает яйца. Лишь на короткий период спаривания и расселения самки и самцы нового поколения выходят на поверхность кожного покрова [6, 7].
Жизненный цикл чесоточного клеща делиться на две части: кратковременную накожную и длительную внутрикожную, при этом последняя представлена двумя топически разобщенными периодами: репродуктивным и метаморфическим. Репродуктивный период осуществляется самкой в прогрызаемом ею чесоточном ходе, где она откладывает яйца. Вышедшие из яиц личинки попадают на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька) : через стадии прото- и телеонимфы образуются взрослые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. Суточная плодовитость самки - 12 яйца, общая - до 50 яиц. Отмечается сезонная плодовитость чесоточных клещей. Пик приходиться на сентябрь-декабрь. Это совпадает с ростом заболеваемости чесоткой в этот период года. [6, 7]
Для чесоточных клещей характерен суточный ритм активности: днем самка находится в состоянии покоя, а вечером и в первую половину ночи она прокладывает ход в эпидермисе и откладывает яйца. Выявленный суточный ритм активности имеет большое практическое значение, так как он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Чесотка относиться к антропонозам. Различают прямой и непрямой пути заражения. При прямом пути заражения возбудитель переходит непосредственно от больного человека к здоровому в момент телесного соприкосновения. Непрямой путь - передача возбудителя через предметы личного пользования (мочалка, полотенце). Семейный очаг является ведущим в эпидемиологии чесотки, так как семья представляет наиболее контактную, многочисленную, длительно существующую форму объединения людей в обществе с возможной реализацией прямого пути передачи возбудителя в ночное время при тесном телесном контакте, чаще в постели, учитывая особенности суточного цикла клеща. Во Франции возбудитель чесотки включен в таблицу инфекционных агентов, передаваемых преимущественно половым путем.
Инкубационный период чесотки составляет от нескольких минут до 2 недель. Самки сразу начинают прокладывать ход и откладывать яйца, что одновременно сопровождается появлением клинических признаков. Также инкубационный период зависит от частоты случаев
заболевания у данного пациента. Так, по данным некоторых исследователей, при чесотке он колеблется от 14 дней до 6 недель при первичной инфекции и может быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Доказано, что последующие инфицирования затруднены у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным.
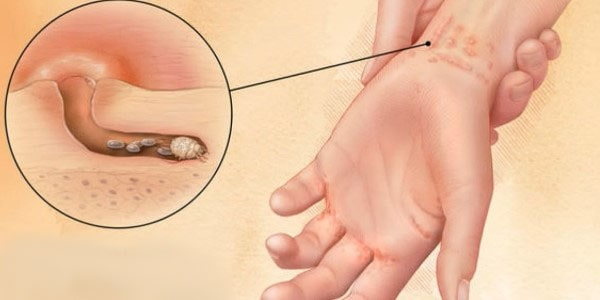
Основными клиническими проявлениями чесотки являются чесоточные ходы, типичная локализация которых - кисти, запястья, стопы, локти.
Типичный чесоточный ход впервые описан Р. НегЬа (1844). Он имеет вид прямой или изогнутой, слегка возвышающейся линии беловатого или грязно-серого цвета размером от 1 мм до нескольких сантиметров. Передний, слепой конец хода различим по наличию самки, которая видна сквозь эпидермис в виде темной точки.
Типичные признаки чесотки:
- симптом Сезари - обнаружение рельефа хода при легкой пальпации;
- симптом Арди - Горчакова - высыпания, покрытые точечными гнойными корочками, на коже разгибательной поверхности локтевых суставов;
- симптом Михаэлиса - высыпания в виде импетигинозных элементов, пузырьков, корочек, располагающихся в области межъягодичной складки с переходом на крестец.
Полиморфные высыпания вне ходов локализуются на кистях и стопах в непосредственной близости от ходов, а также на передне-боковой поверхности тела, половых органах у мужчин, ягодицах, в ак-силярной области, молочных железах у женщин. Высыпания при чесотке обусловлены деятельностью клеща, аллергической реакцией организма на воздействие возбудителя и продукты его жизнедеятельности, пиогенной флорой.
По клинической картине различают несколько видов чесотки:
Преобладает типичная чесотка. Для нее характерно наличие чесоточных ходов, фолликулярных папул и везикул. Чесотка без ходов встречается редко и возникает при заражении личинками, для развития которых во взрослых самок, способных прокладывать ходы и откладывать яйца, необходимо 2 недели.
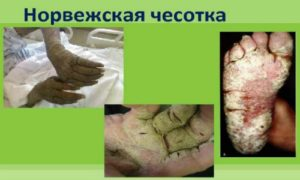
Норвежская чесотка возникает при устранении зуда, как защитная реакция организма человека на беспрепятственное размножение чесоточных клещей и наблюдается на фоне иммунодефицитного состояния, нарушении периферической чувствительности (проказа, си-рингомиелия, параличи, спинная сухотка), конституциональных аномалиях ороговения, у больных СПИДом. Основными симптомами заболевания являются массивные корки, чесоточные ходы, полиморфные высыпания (папулы, везикулы, пустулы) и эритродермия.
Для всех разновидностей чесотки характерно отсутствие эффекта от лечения антигистаминными, десенсибилизирующими средствами внутрь, противовоспалительными, в том числе кортикостероидными, мазями наружно.
Некоторыми авторами выделяется скабиозная лимфоплазия или узелковая чесотка, характеризующаяся наличием сильно зудящих округлых узелковых и узловатых высыпаний багрово-синюшного цвета, плотных на ощупь, размером до 1 см. Иногда несколько таких элементов располагаются вблизи друг друга, частично сливаясь и образуя плотные бляшки с шелушением или корочками на поверхности. Высыпания сохраняются несколько недель после лечения чесотки.
Клиническими критериями постановке диагноза, по мнению Т.В. Соколовой [6], являются:
- зуд, усиливающийся в ночное и вечернее время;
- наличие типичных чесоточных ходов и их реактивных вариантов
- наличие невоспалительных, изолированных везикул, фолликулярных папул, сильно зудящих лентикулярных папул;
- типичная локализация высыпаний при чесотки: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы - папулы на переднебоковой поверхности тела; невоспалительные везикулы на кистях, стопах в непосредственной близости от ходов; лентикулярные папулы (половые органы мужчин, ягодицы, аксилярная и пупочная область, молочные железы у женщин);
- наличие характерных для чесотки симптомов: симптом Сезари, симптом Михаэлиса, симптом Арди - Горчакова;
- преобладание стафилококкового импетиго на кистях, запястьях, стопах, эктим на голенях и ягодицах;
- отсутствие эффекта от лечения антигистаминными препаратами, десенсибилизирующими средствами внутрь и противовоспалительными (в том числе кортикостероидными) мазями наружно.
Также автор выделяет эпидемиологические критерии диагностики чесотки, выявляемые при изучении анамнеза:
- наличие зудящего дерматоза у одного и более членов семьи;
- наличие зудящего дерматоза среди членов инвазионно-кон-тактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.);
- развитие заболевания после тесного телесного контакта, в том числе полового, в вечерние и ночное время;
- последовательное появление новых больных в очаге;
- реализация только непрямого пути заражения при наличии нескольких больных в очаге или высоком паразитарном индексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке;
- возможность инфицирования через предметы, которыми непрерывно пользуется большой поток людей (шкафы в банях, матрасы в поездах, спальные мешки на туристических базах);
- улучшение состояния после самолечения одним из противоче-соточных препаратов.
Единственным надежным методом подтверждения диагноза чесотки является обнаружение при микроскопическом исследовании возбудителя заболевания в любой из стадий его развития (яйца, яйцевые оболочки, личинки, взрослые насекомые) [1, 2, 3, 4]. Микроскопическое исследование материала с использованием 10% раствора КОН - простой и доступный метод, не требующий дорогостоящего оборудования и специальных навыков, выполняется в присутствии больного в течение нескольких минут. Эффективность метода в различной степени зависит от качества получения материала для исследования [8].
Лечение чесотки направлено на элиминацию возбудителя с помощью акарицидных препаратов.
Общие принципы лечения:
- Лечение больных в одном очаге должно проводиться одновременно во избежание реинвазии. При чесотке не бывает рецидивов; причинами возобновления заболевания являются реинвазия от контактных лиц, не получивших лечение, несоблюдение больным режима лечения, частичная обработка кожного покрова.
- Нанесение любого препарата проводится только руками, что обусловлено высокой численностью чесоточных ходов на руках.
- Лечение целесообразно проводить в вечернее время, что связано с ночной активностью возбудителя.
- Во избежание развития дерматита и зуда (по механизму условного рефлекса) с первых дней противочесоточного лечения возможно назначение гипосенсибилизирующих и антигиста-минных средств.
- Смена нательного и постельного белья проводится по окончании курса терапии.
- Профилактическое лечение необходимо проводить лицам, находящимся в тесном бытовом и половом контактах, в многодетных семьях, а также в организованных коллективах путем однократной обработки кожи контактных лиц одним из противочесоточных препаратов.
Для лечения больных чесоткой наиболее широко используют бен-зилбензоат. Не утратил своей эффективности и метод терапии чесотки по Демьяновичу. Применяются также мази, содержащие серу и деготь (мазь Вилькинсона) и полисульфидный линимент.
Перечисленные препараты имеют ряд недостатков: так, применение растворов по Демьяновичу требует много времени (длительность обработки около 1 часа); раствор натрия гипосульфита имеет запах серы, а условие метода - не мыться в течение 3 дней - оказывает значительное негативное влияние на комплаентность лечения.
Определены свойства, которыми должен обладать идеальный ан-тискабиозный препарат: эффективность при однократном нанесении, воздействие на все стадии развития клеща (включая яйца); минимальное раздражающее и сенсибилизирующее действие, низкая общая токсичность, легкость выведения из организма. Кроме того, он должен обладать комплаентностью: быть прост в использовании, иметь хорошие потребительские качества - отсутствие запаха, пятен на одежде и др. [5, 6].
1. Определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой.
2. Определение формулярных статей лекарственных средств, применяемых для лечения чесотки.
3. Разработка алгоритмов диагностики и лечения чесотки.
4. Установление единых требований к порядку профилактики, диагностики и лечения больных чесоткой.
5. Унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на медицинские услуги и оптимизация системы взаиморасчетов между территориями за оказанную больным чесоткой медицинскую помощь.
6. Контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
1. Кубанова А.А., Федоров С.М., Тимошин ГГ., Левин М.М. // Вестн. дерматол. -1996. - № 1. - С. 57-58.
2. Потекаев Н.С., Иванов О.Л, Сергеев Ю.В. // Вестн. дерматол. - 1979. - № 7. -С.47-52.
3. Сергеев Ю.В. Индометацин в терапии доброкачественной лимфоплазии кожи / В кн.: Актуальные вопросы клинической и экспериментальной медицины. - М, 1980. - С. 132-134.
4. Сергеев Ю.В. Доброкачественная лимфоплазия кожи (Новое в клинике, морфологии и лечении) / Автореф. дис. . канд. мед. наук. - М., 1982. - С. 1-24.
5. Скрипкин Ю.К. Кожные и венерические болезни: Руководство для врачей. - М., 1999. - Т. 1. - С. 426-236.
6. Соколова Т. В. // Врач. - 2006. - С. 69-72.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. - М., 1988. - С. 4-18.
8. Феденко Е.С. // Вестн. дерматол. - 1997. - № 6. - С. 60.
9. Hoefling K., Schroeter A. // J. Am. Acad. Dermatol. - 1980. - V. 3. - P. 237-240.
10. Mellanby K. Immunology of scabies. - Philadelpphia: Lippincott. - 1977. - P. 84-87.
11. Van Neste D. // Int. J. Dermatol. - 1981. - V. 20. - Р. 264-269.
12. Van Neste K. // Arch. Dermatol. Res. - 1982. - V. 274. - P. 159-167.
К АССОЦИАЦИИ КЕРАТОАКАНТОМ С ВИРУСОМ ПАПИЛЛОМЫ ЧЕЛОВЕКА
А.Ю. Кладова, Д.А. Куевда, Ж.С. Кунцевич, А.А. Прокофьев, Л.С. Багапш
ММА им. И.М. Сеченова
ФГУН ЦНИИЭ Роспотребнадзора, Москва
МОНИКИ им. М.Ф. Владимирского
Кератоакантома (КА) - одна из распространенных эпителиальных опухолей человека, которая имеет некоторое клиническое и морфологическое сходство с плоскоклеточным раком кожи [1]. Этиология и патогенез КА изучены недостаточно. Возникновению заболевания способствует ряд экзогенных факторов, таких, как длительная инсоляция, механическая травма, влияние химических канцерогенов и ионизирующего излучения [1,2]. Также важную роль отводят наследственным и иммунологическим факторам [1,2]. В последнее время получены данные о связи развития КА с вирусом папилломы человека (ВПЧ), имеющим четко обозначенную тропность к многослойному плоскому эпителию [1,5,8].
Гипотеза о том, что ВПЧ могут играть важную роль в развитии КА, высказывалась начиная с 60-х гг., когда в ходе электронной микроскопии в клетках опухоли были обнаружены вирусоподобные частицы [10]. Следующий этап в изучении роли ВПЧ в этиологии КА связан с развитием молекулярно-биологических методов обнаружения вируса в тканях. На сегодняшний день известно около 120 различных гено-

Вы сейчас здесь :
Профилактика чесотки у человека: предупреждение болезни
Профилактика чесотки – это специальный комплекс мер, направленные на предупреждение опасной патологии и обязательные условия для всех тех людей, которые не хотят заразиться паразитарным клещом. К профилактическим мерам против чесотки можно отнести также и действия, связанные с определением источника заражения. Цель профилактики заключается в том, чтобы локализовать и устранить возникший очаг инфекции. В данной статье рассмотрим, как проводить профилактику против клеща и как обезопасить себя от данной болезни. Что поможет против чесоточного клеща, как не заразиться и какое есть лечение народными средствами в домашних условиях. Расскажем, какие методы дезинфекции существуют, а также определим общие первичные профилактические меры для человека, предупреждение чесотки у детей и при беременности.
Кратко, что такое чесотка
Чесоточный клещ под микроскопом
Чесотка – это заразное кожное заболевание, которое вызывается паразитами (клещами) или чесоточным зуднем. Это распространенная болезнь и при своевременном проведении лечения, мер профилактики и дезинфекции, выздоровление наступает в 100% случаев.
Чесотка носит паразитарный характер и передается контактным путем. Характерный признак болезни, это зуд кожи и папулезно-везикулярная сыпь. Возбудителем является чесоточный клещ. В некоторых случаях на теле возникают вторичные гнойничковые элементы, если инфицирование произошло, к примеру, при расчесывании. Зуд кожи начинает усиливаться в вечернее и ночное время. В этот период клещи наиболее активны. Передается чесотка от человека к человеку контактным путем.
Чесотка является заболеванием, которое не проходит самостоятельно и она способна принять хроническую форму. Вылечиться от болезни можно только тогда, когда убиты все клещи и уничтожены их яйца.
Как передается чесотка?

Чесотка может передаваться через частые рукопожатия.
Другой не менее распространенный способ заражения чесоткой, это тесный контакт кожа-к-коже после секса. Тесный контакт должен занимать определенное время, прежде чем чесоточный клещ попадет на здоровую кожу. Маловероятно, что здоровый человек может заразиться в результате короткого рукопожатия или приветственном объятии. Передача чесотки в этом случае минимальна. Высокий риск заражения возможен в местах, где находится очень много людей: детские сады, казармы, общественный транспорт в час пик, после длительного ручного массажа, какого-либо контактного вида спорта и т.п.
Менее распространенные способы передачи чесотки от больного человека, это: бытовые вещи, предметы личного пользования. Причин заражения заболеванием может быть множество – кожный чесоточный зуд может передаваться через постельное белье, мягкие игрушки, полотенце, спортивный инвентарь. Есть вероятность подцепить заразу через общественные дверные ручки, перила, поручни в общественном транспорте. Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Самцы клещей заразными не являются и необходимы только для оплодотворения.
Однако, много лет исследуя причины возникновения чесотки, дерматологи всё чаще склоняются к тому, что все-таки, чесоточный клещ передается после прямого соприкосновения с кожей больного. Отвечая на вопрос, как может передаваться чесотка, мнения экспертов будут отличаться. Паразитарный клещ живет только в коже человека и без благоприятной среды способен выжить максимум 36 часов. Именно поэтому непрямой контакт – это маловероятный фактор передачи заболевания для человека. Конечно, бывают и исключения, к примеру, норвежская чесотка, когда на теле человека одновременно может находиться до нескольких миллионов клещей.

Типичная чесотка может передаваться через тип “кожа-к-коже” после секса.
Что касается передачи болезни от животных, тут тоже не всё ясно. Дело в том, что животная и человеческая чесотка – это совершенно разные виды заболеваний, хотя и имеют схожую симптоматику. Клещ от животного, попадая на человеческую кожу, может прожить некоторое время и даже нанести укусы. Но на человеческом эпидермисе не выживет из-за того, что для него на коже людей нет необходимых питательных веществ. Да, клещ сможет перейти от домашних животных, но долго он не проживет.
Фото чесотки у человека:
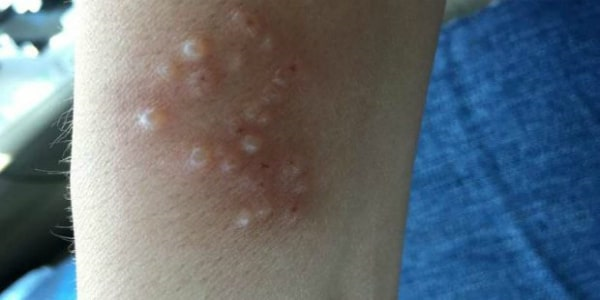
чесоточные ходы под кожей
Профилактические мероприятия по недопущению распространения чесотки могут зависеть и от того, какой вид чесотки присутствует на коже человека. Имеются разные разновидности чесотки и болезнь у каждого человека может протекать по-разному.
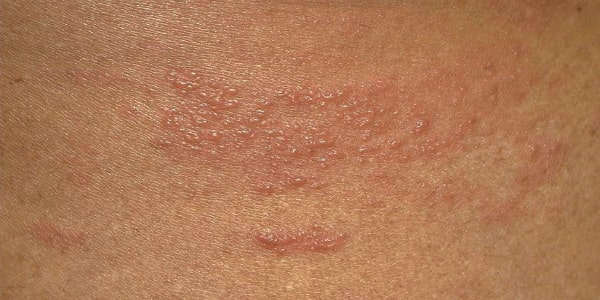
- Наиболее распространенная, это типичная чесотка. Для неё характерны кожный зуд, чесоточные ходы, появление гнойничковых элементов, корок с полиморфным высыпанием.
- Чесотка без ходов. Отличительная черта данной патологии в том, что на коже человека не наблюдается чесоточных ходов, но есть небольшие пузырьки, примерно 2-3 мм в диаметре. Чесотка без ходов появляется на теле в результате контакта с больным, но заражение происходит не с взрослыми клещами, а с их личинками, которым необходимо время, чтобы развиться.
- Чесотка чистоплотных очень похожа на типичную чесотку, но развивается у тех людей, которые очень часто моются и в процессе удаляют часть паразитов. В этом случае, заболевание может протекать не так выражено, как типичная.
![]()
- орвежская чесотка может развиваться у больных, имеющих слабый иммунитет. Это могут быть СПИД или туберкулез. Данная разновидность болезни появляется у людей с синдромом Дауна или наркоманов. Чесотка норвежская является очень заразной и протекает она достаточно тяжело, поражая всё тело и даже голову.
- Псевдочесотка или псевдосаркоптоз появляется у человека, который заразился от животных. Чесоточный клещ от животного не способен выжить на человеческом теле и самостоятельно исчезает через некоторое время, если после этого отсутствует контакт с животным. Такая чесотка проявляется только сильным кожным зудом и не более.
- Чесотка осложненного характера способна развиваться при типичной чесотке, если нет должного лечения. В результате присоединяется инфекция, а места поражения и воспаления имеют красный вид, влажные и довольно неприятно пахнут. Кроме того, имеются болезненные ощущения.
Какие симптомы у чесотки?
Основной признак появления чесотки – это возникновение кожного зуда на теле человека. Раздражение и зуд возникают примерно через месяц после попадания клещей. Зуд является ответной реакцией на вторжение паразитов. Явный зуд кожи в большинстве случаев ощущается в вечернее и ночное время. Именно в темное время суток клещи максимально активны.

Основные симптомы чесоточного зудня
Следующий явный симптом – это возникновение чесоточных ходов, которые проделывает самка клеща. Ход выглядит, как тонкая припухлая полоска длиной примерно сантиметр. Наиболее распространенные места поражения чесоткой – это складки локтевого и коленного сгибов, ладони, запястья, паховая область, подмышки, промежутки между пальцев, стопы.
Кроме этих симптомов чесотка проявляется в виде небольших корочек, сухих трещин или пузырьков, которые постоянно чешутся. Наличие кожного зуда, первичной сыпи и чесоточных ходов – это основной комплекс симптомов типичной формы чесотки.
Общие меры профилактики чесотки у человека
Общая профилактика против чесотки – это необходимый комплекс мер, которые могут меняться в зависимости от конкретной ситуации. Если дома в семье кто-то заразился клещом, то стоит обязательно пройти разовую обработку специальными препаратами и постирать личные вещи.
На сегодняшний день для уничтожения клещей используют различные спреи, аэрозоли и мази, которые можно применять не только для лечения, но и в целях профилактики и предупреждения болезни. На теле нужно обрабатывать каждый сантиметр.
Если пропустить участок кожи, то со временем клещ вырабатывает иммунитет и лечение может надолго затянуться. Успешной дезинфекцией можно считать усиливающийся зуд.
Если обнаружили на себе или близком человеке подозрительные высыпания и чувствуете небольшой зуд, то стоит немедленно обратиться к врачу-дерматологу. Не рекомендуется часто мыться первые несколько дней. Мыло, вода и мочалка могут смыть часть клещей, и симптомы заболевания могут снова проявиться чуть позже.
Для того чтобы избежать заражения паразитами, следует придерживаться несколько правил. Это так сказать личная профилактика против появления клещей:
- Как можно чаще мойте руки и принимайте душ, особенно перед тем, как лечь спать;
- Меняйте свое постельное белье минимум раз в неделю и никогда не используйте чужое;
- Регулярно стригите и чистите ногти;
- Наволочки, простыни, пододеяльники всегда стоит проглаживать горячим утюгом с функцией пара;
- Старайтесь избегать здороваться за руку. Если все-таки это необходимо делать, то используйте после рукопожатий влажные салфетки;
- Используйте только личные средства гигиены. Это мыло, мочалка, расчёска, полотенце, зубная щетка и т.п.;
- Своевременно меняйте нательное бельё;
- Если в доме больной, то первичной профилактикой будет стирка своей одежды в горячей воде. Также белье следует прокипятить;
- Носите только свою обувь;
- Регулярно делайте влажную уборку в жилых помещениях;
- Всегда будьте осторожны в общественных заведениях, так как: бассейны, бани, сауны;
- Для взрослых и молодых людей на первом месте должна быть разборчивость в выборе половых партнеров.
Перечисленные выше методы профилактики чесотки необходимо соблюдать и после перенесенной болезни.
Читайте также: