Какие мази от чесотки самые эффективные
Препараты
Консервативное лечение чесотки направлено на уничтожение чесоточного клеща. С этой целью врачи назначают препараты местного действия (гели, мази или спреи). При соблюдении всех рекомендаций врача выздоровление наступает в кратчайшие сроки и осложнений не возникает. Таблетки, оказывающие системное действие, считаются неэффективными. Поэтому в борьбе с чесоткой они практически не назначаются.
Среди имеющихся средств следует выделить наиболее эффективные лекарства от чесотки:
- Серная мазь;
- Бензилбензоат;
- Перметрин;
- Кротамитон.
Серная мазь оказывает кератолитическое действие. При небольшом поражении от чесоточного клеща можно избавиться за 5-7 дней. Мазь следует наносить на больные места 2-3 раза в день. Для взрослых врачи рекомендуют использовать серную мазь 20%-ной концентрации, для лечения чесотки у детей старше 3 лет выбирать необходимо мазь 10%.

К основным недостаткам мази можно отнести то, что она оставляет на коже жирные следы и в результате этого загрязняет белье, а также имеет неприятный запах. Аналогом препарата является мазь Вилькинсона, где действующим компонентом тоже выступает сера.
Вторым по эффективности является лекарство Бензилбензоат. Выпускается средство в виде крема. Бензилбензоат обладает анестезирующим, противопаразитарным и кератолитическим свойствами. Обрабатывать пораженные участки кожи кремом следует 1 раз в день. Лечение чесотки должно проводиться под наблюдением врача, поскольку средство способно воздействовать на нервную систему. Самолечение может спровоцировать развитие дерматита.
Бензилбензоат не рекомендуется беременным, кормящим женщинам и детям до 3 лет. Аналогом препарата является мазь Белогент. Наносится средство тонким слоем 2 раза в день на пораженные участки кожи. Мазь не применяется в виде примочек, так как это приводит к усиленному всасыванию препарата и развитию побочных явлений.
Лечить чесотку можно с помощью мази или крема Перметрин. При регулярной обработке кожи чесоточный клещ погибает и симптомы болезни исчезают. Перметрин можно наносить на волосистую часть головы, шею или область лица.
При передозировке препарата возможно проявление побочных эффектов. Могут возникнуть жжение, зуд, пощипывание или онемение. Перметрин противопоказан в период беременности и кормления малыша.

Не менее эффективным средством в борьбе с чесоточным клещом является крем Кротамитон. Крем обладает противозудным свойством. Препарат оказывает щадящее действие и сводит к минимуму развитие побочных эффектов.
Спреи
Спрей или аэрозоль против чесотки предназначены для наружного применения. Главное преимущества спрея состоит в простоте его нанесения. Среди всех имеющихся аптечных средств от чесотки наиболее эффективным является Спрегаль. Этот спрей оказывает нейропаралитическое действие на чесоточного клеща. В основу препарата входят пиперонилбутоксид и эсдепаллетрин. Уже после первого применения становится заметен результат. Спрегаль не вызывает побочных эффектов, поэтому он может применяться для лечения грудничков.
Распылять спрей необходимо на расстоянии 20-30 см. Если чесоточный клещ распространился на волосистую часть головы, то кожу можно обработать с помощью ватного диска, смоченного в спрее.
Лечить чесотку можно аэрозолем Эсдепаллетрин. Препарат предназначен для лечения кожного покрова. Наносить спрей на лицо или волосистую часть головы противопоказано. При небольшом пораженном участке кожи достаточно одной обработки. Препарат не вызывает побочных действий, поэтому рекомендуется для лечения чесотки в период беременности и лактации.
Пагубно воздействует на чесоточного клеща спрей Юрекс. Препарат обладает противозудным действием. Активные вещества спрея накапливаются в теле клеща и вызывают его гибель. Юрекс устраняет чувство жжения.
Препарат противопоказан при наличии гиперчувствительности, детям и беременным. Среди возможных побочных действий спрей вызывает раздражение кожи.
Наносить спрей нужно на чистую сухую кожу. При нанесении аэрозоля избегайте попадания в область глаз. Не рекомендуется наносить средство на кровоточащие участки кожи. Принимать душ рекомендуется не раньше 10-12 часов после использования средства.
Народные средства
Лечение народными средствами заключается в использовании наружных лекарств и соблюдении правил личной гигиены. С появлением первых симптомов чесотки необходимо приступать к лечению, в противном случае болезнь может перейти в хроническую форму с увеличением количества паразитических клещей. Домашнее лечение чесотки должно быть согласовано с врачом.
Хорошо себя зарекомендовали средства от чесотки на основе масла. Масло лаванды – это самое эффективное средство в борьбе с чесоточным клещом. Обрабатывайте очаги поражения 2 раза в день. Спустя 3-5 дней уменьшатся зуд и высыпания на коже. Масло лаванды проникает в ходы клещей, в результате этого паразиты покидают кожу. Масло быстро впитывается и не оставляет жирных следов.

Смазывать кожу также можно горчичным маслом с чесноком. Добавьте в 200 мл масла 100 г измельченного чеснока. Разогрейте масло на водяной бане. Смазывайте больные места утром и вечером.
Лечить чесотку можно свиным салом. Растопите немного свиного сала на водяной бане. Затем добавьте 1 ст. л. измельченных корней девясила. Доведите смесь до кипения и снимите емкость с огня. Добавьте 2 ст. л. дегтя и тщательно перемешайте до образования однородной массы. Полученным средством обрабатывайте места высыпаний 3 раза в сутки. Повторять такую процедуру необходимо до полного исчезновения болезни.
Избавиться от чесоточного клеща можно с помощью домашнего кваса.
Для приготовления средства нужно использовать только закисший квас. Разогрейте квас и добавьте 1 ст. л. соли. Смоченным ватным диском обработайте участки, пораженные клещом.
Лечить чесотку дома можно при помощи настойки будры. Для этого залейте 15 г сухой травы 100 мл уксуса. Оставьте настойку на 5-7 дней в темном месте. Готовое лекарство используйте для обработки кожи.
Уменьшить зуд и покраснение поможет лечебная ванна из можжевельника. Для приготовления отвара возьмите 100 г плодов можжевельника. Залейте их 8 л воды. Поставьте емкость на плиту и прокипятите в течение 30-40 минут. Готовый отвар процедите и вылейте в наполненную ванну. Принимать ванну следует 15-20 минут 1 раз в 2-3 дня.
Вылечить чесотку в домашних условиях можно с помощью отвара крушины. Залейте 1 ст. л. травы 200 мл воды. Доведите отвар до кипения. Смазывайте кожу утром и вечером. Для усиления эффекта отвар можно принимать внутрь по 1/3 стакана 3 раза в день. Такое средство можно использовать для лечения и взрослых, и детей.
О статье
Для цитирования: Новосёлов В.С., Румянцева Е.Е. Современные подходы к лечению чесотки // РМЖ. 2003. №17. С. 990
ММА имени И.М. Сеченова
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
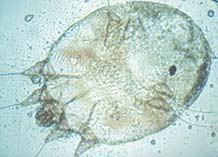
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом – по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
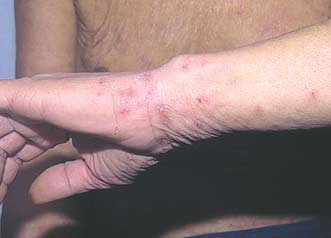
Высыпания при чесотке в области запястий

Чесоточные ходы в межпальцевом промежутке
Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
Научный центр акушерства, гинекологии и перинатологии РАМН, Москва
Проявление заболевания
Чесотка – это паразитарное заболевание. Его возбудителем является очень маленький клещ, который паразитирует на коже человека и питается ею. Заразиться можно при непосредственном контакте с больным. В том числе через рукопожатие. Личные вещи и одежда больного тоже представляют опасность заражения. Чесоткой болеют только люди. Она передается от человека к человеку, но не передается от домашних животных.
Первые признаки болезни начинают проявляться спустя 1-2 недели после заражения. Иногда инкубационный период может длиться до 50 дней. Характерные проявления чесотки:
- Папулезные высыпания, локализующиеся в складках между пальцами рук, локтях, на коже живота, бедер. У мужчин – нередко на коже полового члена.
- Сильный зуд, увеличивающийся в ночное время.
- Наличие расчесов и присоединение вторичной инфекции. О чем свидетельствуют нагноения и язвы на коже.
- Присутствие на поверхности кожи ходов чесоточных клещей. Это светлые извилистые полоски длиной около 7 мм.
Диагностика чесотки обычно не вызывает затруднений. Точность диагноза подтверждают с помощью исследования соскоба с пораженных участков кожи пациента. Этот анализ позволяет определить наличие чесоточного клеща. Чесотку следует отличать от псевдочесотки, которая передается от животных. Клещ, поражающий домашних питомцев, не способен размножаться на теле человека. Поэтому чесотка животных не вызывает таких серьезных поражений и не нуждается в долгом и тщательном лечении, как заболевание людей.
Лечебные мероприятия
Лечить чесотку нужно с установки точного диагноза. Специалисты с помощью обследования должны определить болезнь и установить стадию ее развития. Для того чтобы лечение было успешным, необходимо соблюдать рекомендации врача и следующие правила:
- Перед началом лечения нужно сменить нательное белье, постельные принадлежности, полотенца, мочалки и т. д. Необходимо тщательно вымыться.
- Мыться, принимать ванну или душ можно только по разрешению лечащего врача.
- Мазь от чесотки и другие средства лучше применять перед сном. Обрабатывать следует не только пораженные участки, но и все тело, избегая волосистой части головы.
- Мебель, подушки, одеяла, обувь, верхнюю одежду необходимо обработать дезинфицирующими средствами и не использовать в течение 5-7 дней по окончании лечения.
- По окончании лечения необходимо вновь заменить все постельное и нательное белье.
Нельзя принимать лекарственные средства от чесотки более срока, рекомендованного доктором. Это может спровоцировать аллергическую реакцию и усилить зуд.
Лекарственная терапия
Ведущими средствами против чесотки являются специальные мази, которые при правильном подборе и применении дают хороший результат. В аптеках представлен широкий выбор таких средств. Большинство из них – это эффективные и проверенные препараты. К их достоинствам относятся:
- Способность быстро и действенно бороться с чесоточным клещом.
- Невысокая цена по сравнению с другими медикаментами (аэрозолями, эмульсиями).
- Простота применения, что позволяет заболевшему применять рекомендованный препарат самостоятельно в домашних условиях.
- Хорошая способность впитываться, у многих – отсутствие резкого запаха.
- Наличие малого количества побочных эффектов и хорошая переносимость.
Все эти качества присущи большинству мазей против чесотки. Какая мазь лучше подойдет в конкретном случае, решает лечащий врач после всестороннего обследования и анализов.
Самые популярные средства
К ним относят ряд препаратов.
Серная мазь. На протяжении многих десятилетий зарекомендовала себя как одно из лучших средств для борьбы с чесоткой. В составе препарата – сера, связующие и вспомогательные вещества. Серная мазь является средой, в которой чесоточный клещ не может жить и размножаться. К достоинствам препарата относятся высокая эффективность и небольшой срок лечения. Стандартный курс применения мази – 7 дней. Препарат обладает не только противопаразитарным, но и противомикробным действием. Это позволяет избежать таких осложнений, как дерматит, вторичные инфекции.
Механизм действия мази таков: при нанесении на кожу сера начинает взаимодействовать с органическими веществами, в результате на кожных покровах человека вырабатываются такие полезные вещества, как сульфиды. Именно они позволяют серной мази лечить чесотку и заживлять кожу. Процесс выздоровления значительно ускоряется. Среди достоинств этого средства – низкая цена и доступность в аптеках.

Основной недостаток Серной мази – резкий неприятный запах. Кроме того, она ухудшает внешний вид кожи. С осторожностью мазь применяют на лице и других чувствительных участках. В редких случаях препарат может вызвать аллергическую реакцию. При появлении раздражения необходимо проконсультироваться с лечащим врачом и подобрать другой препарат, если это нужно.
Бензилбензоат. Еще одно доступное и эффективное средство. Препарат имеет хорошие показатели в борьбе с клещами. Разрушает их яйца и убивает личинки. Вспомогательные вещества, которые содержатся в мази, обладают противомикробным действием и ускоряют процессы заживления пораженной кожи. Средство недорого стоит, доступно в аптеках, легко наносится и подходит для домашнего лечения. Недостатки: специфический запах, покалывание и легкое жжение при нанесении.
Цинковая мазь. Достаточно мягкое средство против чесотки. По своей эффективности она не уступает серной, но обладает таким важным преимуществом, как отсутствие запаха и побочных аллергических реакций. Цинковая мазь очень хорошо устраняет зуд и другие неприятные симптомы заболевания. Но курс лечения этим препаратом продолжительнее, чем другими лекарствами. Врачи-дерматологи назначают это средство людям с чувствительной кожей, склонной к проявлениям аллергии.
Перметриновая мазь. Относится к препаратам, поражающим насекомых-паразитов, в том числе и чесоточного клеща. Основной компонент этого средства, перметрин, проникает в нервную систему взрослых насекомых и личинок и вызывает их гибель. Среди достоинств препарата – отсутствие токсического воздействия на организм человека. Недостатками являются зуд и покалывание при применении, необходимость не менее суток не смывать препарат. Кроме того, Перметриновая мазь плохо переносится пациентами, склонными к аллергии.
Кротамитон. Это средство обладает отличным действием против клещей. Кроме того, устраняет раздражение кожи. Также его используют для лечения кожного зуда, не связанного с чесоткой. Средство применяют по специальной схеме. Как правило, для полного излечения необходимо 2-3 процедуры с интервалом 24 часа. К побочным эффектам лекарства относится способность вызывать аллергическую реакцию.
Побочные реакции и противопоказания
Производители мазей от чесотки стараются, чтобы их средства обладали не только губительным воздействием на возбудителя этого заболевания, но и были безопасны для людей. Препараты этой группы обладают минимумом побочных эффектов и противопоказаний. Однако полностью избежать их не удается. У некоторых пациентов отмечаются реакции в виде аллергических высыпаний и осложнения, возникающие в результате расчесов кожи и присоединения инфекции. Имеется также ряд противопоказаний к применению мазей от чесотки:
- повышенная чувствительность к компонентам мази;
- детский возраст до 3 лет;
- заболевания легких, в том числе бронхит и бронхиальная астма;
- склонность к аллергическим реакциям.
Случаев передозировки мазей от чесотки в медицинской литературе не описано. Это малотоксичные средства, они действуют в основном на поверхности кожи, не проникая во внутренние органы, и хорошо сочетаются с другими лекарственными препаратами ввиду своего наружного применения.
Исключением является Серная мазь. Сера способна вступать в контакт с некоторыми химическими веществами. Поэтому перед применением средства следует внимательно прочитать инструкцию.
Средство для лечения ребенка
Нежная детская кожа наиболее подвержена как поражению чесоточным клещом, так и раздражающему воздействию лекарственных препаратов.

Современный ассортимент препаратов от чесотки позволяет подобрать действенное и безопасное средство для лечения ребенка. Лекарственное средство назначается только лечащим врачом с учетом особенностей детского организма. Заниматься самолечением категорически запрещено.
Чем лечить недуг? Для избавления от чесотки у детей применяют лекарственные препараты с 10% содержанием активного вещества. К ним относят:
- Бензилбензоат. Выпускается в виде мази для детей. Возможно применение для малышей с 3 месяцев жизни.
- Перметрин. Выпускается в виде крема или мази. Возможно применение для детей старше 1 года.
- Серная мазь. Используется для лечения детей от 12 лет и старше. Препарат нельзя применять детям до 3 лет. Детям старше 3 лет назначают только в случае неэффективности других средств.
У применения мазей для детей есть некоторые особенности. Их необходимо знать для того, чтобы лечение могло принести хороший результат.
- Наносите мазь, только тогда когда ребенок спокоен. Маленьким детям это можно делать во время сна.
- Особо внимательно наносите мазь на лицо. Избегайте попадания в глаза, нос, уши. Если это случилось, необходимо немедленно вымыть лицо ребенка большим количеством теплой воды.
- При возникновении раздражения и аллергии немедленно прекратите лечение и обратитесь к врачу.
- Во избежание рецидива заболевания необходимо обработать дезинфицирующими средствами все предметы и игрушки, которыми пользовался ребенок, а также матрасы, подушки, одеяла. Исключить их использование в течение 7-10 дней.
- Все процедуры следует проводить только чисто вымытыми руками. Это позволит избежать инфекций и осложнений. После проведения процедур руки моют и обрабатывают дезинфицирующим средством.
- При обнаружении чесотки у ребенка лечиться и применять меры профилактики необходимо всей семье.
Рекомендации по применению
Перед началом лечения обязательно сдайте анализы и установите точный диагноз. Проконсультируйтесь с врачом. Он определит, каким лекарственным средством и сколько нужно лечиться.
Перед использованием мази прочитайте инструкцию по ее применению и следуйте рекомендациям.

Не применяйте мазь более срока, предписанного врачом. Избыточное применение может стать причиной развития аллергического дерматита. Помните, что кожный зуд может сохраняться спустя некоторое время после окончания лечения – это реакция на погибших паразитов, и она должна вскоре пройти.
Все мази против чесотки и другие средства от недуга следует наносить перед сном и оставлять на ночь. При этом мыть руки нельзя. Препарат должен быть нанесен не только на пораженные участки, но и на все тело.
Мази против чесотки нельзя применять беременным и кормящим женщинам, детям грудного возраста.
Для детей старшего возраста используют специальную мазь с меньшей концентрацией активного вещества. В случаях, когда лечение необходимо, оно должно проводиться под строгим контролем врача.
Какая мазь лучше, определяется индивидуально лечащим врачом и пациентом. Это зависит от таких факторов, как степень развития заболевания, переносимость компонентов, входящих в состав средства, чувствительность к запахам и т. д. Проанализировав все плюсы и минусы описанных выше средств, можно сделать вывод, что мази от чесотки являются самыми эффективными, не имеющими аналогов средствами для борьбы с этим заболеванием.
Читайте также:


