Федеральные клинические рекомендации по чесотке
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Российское общество дерматовенерологов и косметологов
Оглавление
1. Краткая информация
Чесотка (scabies) – заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei.
Псевдосаркоптоз - заболевание, вызываемое у человека чесоточными клещами животных.
В РФ заболеваемость чесоткой - 18,7 на 100 000 населения (2015 год).
Очаг при чесотке - группа людей, в которой находится больной и условия для передачи возбудителя.
Прямой путь передачи инфекции - контакт с больным в постели в ночное время в период максимальной активности возбудителя.
Инвазионно-контактные коллективы – группы лиц, проживающие совместно, имеющие общую спальню и тесные бытовые контакты друг с другом в вечернее и ночное время.
- при заражении самками отсутствует;
- при инвазии личинками около 2 недель.
Общепринятой классификации не существует.
Варианты: типичные и атипичные.
Типичная чесотка
- межпальцевые складки кистей
- сгибательные поверхности конечностей
- локти
- лучезапястные суставы
- подкрыльцовые впадины
- живот
- кожа полового члена
- ареолы молочных желез
- ладони, подошвы, ягодицы (дети).
Варианты чесоточных ходов:
- Исходный (интактный) тип образуется на внедрение самки;
- Ходы, образующиеся в процессе естественного регресса;
- Ходы, обусловленные присоединением вторичной инфекции.
- слегка возвышающееся линии беловатого или грязно-серого цвета;
- прямые или изогнутые;
- длина 5–7 мм.
Нередко преобладают в клинике:
- фолликулярные папулы
- невоспалительные везикулы рядом с ходами
- расчесы
- диссеминированные кровянистые корочки.
Чесотка без ходов:
- встречается реже типичной
- выявляется преимущественно у контактных лиц
- возникает при заражении личинками
- в первоначальном виде не более 2 недель
- единичные фолликулярные папулы и невоспалительные везикулы.
- у часто моющихся, особенно по вечерам
- по клинике как типичная.
Скабиозная лимфоплазия кожи:
- сильно зудящие лентикулярные папулы
- локализация на туловище, половых органах мужчин, молочных железах женщин, локтях
- персистирует после полноценной терапии от 2 недель до 6 месяцев
- соскоб эпидермиса ускоряет разрешение
- рецидивирует на прежних местах.
Скабиозная эритродермия:
- при длительном применении кортикостероидов, антигистаминных, психотропных
- слабый диффузный зуд
- без расчесов, больные растирают кожу ладонями
- выраженная эритродермия - ведущий симптом
- ходы короткие
- в местах типичной и атипичной локализации (лицо, шея, волосистая часть головы, между лопатками)
- часто в местах, подверженных давлению (локти и ягодицы)
- выраженный гиперкератоз.
Норвежская (корковая, крустозная) чесотка:
- редкая и очень контагиозная форма
- при иммуносупрессивных состояниях и СПИДе
- при длительном приеме гормональных и цитостатических препаратов
- при нарушении периферической чувствительности
- при конституциональных аномалиях ороговения
- при сенильной деменции, болезни Дауна
- эритродермия - основной симптом
- массивные серовато-желтые или буро-черные корки максимально до 2–3 см
- между слоями корок и под ними огромное количество клещей
- на кистях и стопах множество чесоточных ходов
- частое поражение ногтей
- лимфаденопатия
- выпадение волос
- повышение температуры тела
- неприятный запах.
Осложненная чесотка:
- часто вторичная пиодермия - стафилококковое импетиго в зонах типичной локализации ходов (кисти, запястья, стопы) и остиофолликулиты в местах метаморфозы клещей (переднебоковая поверхность туловища, бедра, ягодицы),
- часто дерматит
- не часто микробная экзема в зоне скабиозной лимфоплазии кожи, особенно на ягодицах
- не часто крапивница.
Чесотка у детей:
- большая распространенность с вовлечением лица и волосистой части головы, ногтей (груднички)
- преобладают реактивные варианты чесоточных ходов вблизи экссудативных элементов
- часто скабиозная лимфоплазия кожи
- нередко чесоточные ходы на стопах
- осложнения заболевания (пиодермия, аллергический дерматит).
Чесотка у лиц пожилого возраста:
- чесоточные ходы - единичные
- преобладают интактные варианты
- везикулы и папулы малочисленны
- часто кровянистые корочки и расчесы
- из осложнений чаще аллергический дерматит и микробная экзема.
Диагностические симптомы при чесотке:
- симптом Арди – пустулы и гнойные корочки на локтях и рядом;
- симптом Горчакова – кровянистые корочки на локтях и в их окружности;
- симптом Михаэлиса – кровянистые корочки и импетигинозные высыпания в межъягодичной складке с переходом на крестец;
- симптом Сезари – пальпаторное выявление чесоточного хода в виде легкого полосовидного возвышения.
2. Диагностика
Характерный субъективный симптом - зуд, усиливающийся в вечернее и ночное время.
Наличие заболевания у контактных лиц.
Микроскопическое исследование нативного препарата (соскоб с кожи, извлечение клеща иглой).
Для верификации чесоточных ходов метод прокрашивания спиртовым раствором йода или анилиновыми красителями.
Для обнаружения хода метод масляной витропрессии - после нанесения минерального масла на предполагаемый чесоточный ход, при надавливании предметным стеклом улучшается визуализация.
Рекомендуется дерматоскопия.
3. Лечение
Препараты на основе бензилового эфира бензойной кислоты
- 10% у детей от 3 до 7 лет;
- 20% с 7 лет.
Перед началом лечения вымыться с мылом.
Эмульсия перед употреблением взбалтывается.
Препараты наносят на кожу в 1-й и 4-й дни, возможно кратковременное жжение, избегать попадания на слизистые оболочки.
После 12-часовой экспозиции на коже препарат можно смыть.
Смену нательного и постельного белья проводят на 4-й день.
Противопоказаны беременным и детям до 3 лет.
Противопаразитарные препараты
- Перметрин 5% концентрат эмульсии в этаноле.
- Втирание на ночь 3 дня подряд или в 1-й и 4-й дни курса.
- Противопоказан при лактации, детям до 1 года, пожилым с недостаточностью функции печени, почек.
Препараты на основе осажденной серы
- Серная мазь (33% серы) (sulphur praecipitatum)
- Наносить на кожу после мытья с мылом на ночь 5–7 дней.
- Тщательно втирать в кожу рук, затем туловища и ног, включая подошвы и пальцы.
- Не рекомендуется применять во время беременности и детям до 3 лет.
Аэрозоль пиперонилбутоксид + эсбиол
- После мытья препарат распыляют на расстоянии 20–30 см от кожи.
- Обработка кожи, начиная с верхней части тела.
- Детям на лицо препарат наносят ватным тампоном.
- Через 12 часов больной моется и меняет постельное и нательное белье.
- При чесотке без ходов и отсутствии осложнений проводят однократную обработку.
- При осложненной чесотке обработку повторяют через 3–5 суток.
- Избегать попадания на слизистые оболочки.
Лечение чесотки у беременных
- Аэрозоль пиперонилбутоксид + эсбиол
- Раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле.
Лечение детей
- до 1 года аэрозоль пиперонилбутоксид + эсбиол.
- от 1 года до 3 лет аэрозоль пиперонилбутоксид + эсбиол + 5% концентрат эмульсии перметрина в этаноле.
- от 3 до 7 лет аэрозоль пиперонилбутоксид + эсбиол + 5% концентрат эмульсии перметрина в этаноле + 10% эмульсия/мазь бензилбензоата, 5% серная мазь.
- старше 7 лет как взрослые.
Лечение чесотки, осложненной вторичной пиодермией
- Для устранения зуда начинать с втирания скабицида в 1-й и 4-й дни курса
- Во 2-й и 3-й дни лечение пиодермии.
Лечение чесотки, осложненной аллергическим дерматитом
- Перед началом мытье с мылом для улучшения доступа противочесоточного препарата в ходы.
- Втирание скабицида в 1-й и 4-й дни курса.
- Лечение аллергического дерматита во 2-й и 3-й дни.
Порядок использования препаратов
- Вечером обработка скабицидом для уничтожения активных возбудителей и снижения контагиозности пациента.
- Утром – одним из кератолитических препаратов – средствами с салициловой кислотой (5% серно-салициловая мазь, 5–10% салициловая мазь) и с мочевиной.
- После отхождения корок больного 2–3 дня обрабатывают вечером только скабицидом.
- После завершения специфической терапии для устранения сухости кожи используют смягчающие или увлажняющие средства.
Контроль эффективности - исследование соскобов эпидермиса на 3 и 10 дни, при обнаружении подвижных особей курс повторить со сменой скабицида.
При отсутствии эффекта необходимо исключить реинвазию, назначить противоскабиоцидный препарат.

Рубрика: 9. Медицина и фармакология
Дата публикации: 18.11.2019
Статья просмотрена: 27 раз
Чесотка является самым распространенным паразитарным заболеванием кожи, которое встречается в практике врачей всех медицинских специальностей. В статье описано клиническое наблюдение длительного существования чесотки у 9-ти месячного ребенка. Несмотря на типичные для детского возраста проявления дерматоза, пациент безуспешно лечился с ошибочными диагнозами у врачей общелечебной сети. Приводятся основные сведения о распространенности, этиологии, клинике, диагностике, лечения чесотки на современном этапе. Описанный случай имеет целью привлечь внимание врачей дерматовенерологов, педиатров, семейных врачей к проблеме паразитарных дерматозов.
Ключевые слова: чесотка, дети, паразитарные дерматозы, кожа, зуд, заболеваемость, осложнения.
Введение
Инвазионными стадиями являются самки и личинки клеща. Заражение чесоткой происходит преимущественно при контакте с больным чесоткой или через инфицированные предметы, при тесном телесном контакте, обычно при совместном пребывании в постели и интимной связи. Возможен также непрямой путь заражения — через предметы обихода, одежду и пр.
Выделяют типичные и атипичные варианты. Инкубационный период при заражении самками чесоточного клеща практически отсутствует. При инвазии личинками можно говорить об инкубационном периоде, который соответствует времени метаморфоза клещей (около 2 недель).
Типичная чесотка встречается наиболее часто, ее клиническая картина представлена различными вариантами чесоточных ходов, фолликулярными папулами на туловище и конечностях, невоспалительными везикулами вблизи ходов, расчесами и кровянистыми корочками, диссеминированными по всему кожному покрову. Зуд — характерный субъективный симптом чесотки, обусловленный сенсибилизацией организма к возбудителю.
Чесотка у детей характеризуется большей распространенностью процесса с вовлечением кожи лица и волосистой части головы. Преобладают реактивные варианты чесоточных ходов вблизи экссудативных морфологических элементов, часто встречается скабиозная лимфоплазия кожи, нередки осложнения заболевания. В процесс, особенно у грудных детей, могут вовлекаться ногтевые пластинки.
Дерматоскопия является обязательным методом при обследовании больного чесоткой. Также используются метод извлечения клеща иглой или метод соскобов с последующей микроскопией препарата с целью обнаружения чесоточного клеща.
Чесотку дифференцируют с псевдосаркоптозом, контактным аллергическим дерматитом, крапивницей, токсикодермией, крысиным клещевым дерматитом, педикулезом, флеботодермией, дисгидротической экземой, атопическим дерматитом, кожным зудом, у детей — с почесухой, ветряной оспой и т. п.
Лечение направлено на уничтожение возбудителя на всех стадиях его развития. Достигается путем назначения акарицидных топических препаратов.
Приводим клиническое наблюдение. Пациент М., возраст 9 месяцев.
Жалобы со слов мамы на высыпания на коже, кожный зуд, преимущественно в вечернее время, нарушение сна, обусловленное зудом.
Anamnesis vitae.Срождения проживает в регионе, по климатическим условиям приближенному к районам Крайнего Севера. Родился в срок, прививки по возрасту. Хроническими заболеваниями не страдает. Аллергологический анамнез спокоен. Наследственность не отягощена. Материально-бытовые условия удовлетворительные.
Эпидемиологический анамнез: ребенок не организован. Бытовые контакты: проживает в благоустроенной квартире с отцом и матерью. При осмотре и обследовании обоих родителей диагностирована чесотка.
Объективно: общее состояние удовлетворительное. Ребенок плаксив, беспокоен. Положение активное, сознание ясное. Периферические лимфатические узлы не пальпируются, пальпация безболезненна, кожа над ними не изменена. Дыхание через нос свободное, при аускультации дыхание пуэрильное, хрипов нет. Тоны сердца при аускультации ясные, ритмичные. Органы пищеварения: язык влажный, чистый, не обложен. Живот не увеличен, мягкий. Печень из-под края реберной дуги не выступает. Стул регулярный, оформленный. Область почек визуально не изменена. Мочеиспускание свободное, безболезненное.
Локальный (дерматологический статус).Патологический кожный процесс носит распространенный характер. Локализуется на коже межпальцевых складок кистей, туловище, конечностях, в т. ч. и на коже подошвенной поверхности стоп. Представлен множественными парными папуло-везикулами, расположенными на умеренно гиперемированном фоне, геморрагическими корками, экскориациями. На коже ягодиц, живота, подмышечных областей видны немногочисленные лентикулярные папулы розово-красного цвета плотно-эластической консистенции (скабиозные лимфоплазии). На коже межпальцевых складок кистей и стопах располагаются слегка возвышающиеся линии беловатого или грязно-серого цвета, прямой или изогнутой формы, длиной 5–7 мм (рисунок 1).
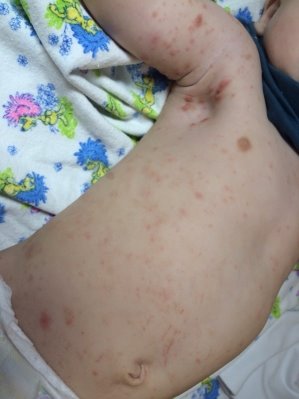
Рис. 1. Высыпания на коже у пациента с чесоткой
Дерматоскопически визуализируются чесоточные ходы. В области подмышечных впадин, подошвенной поверхности стоп немногочисленные плотные папулы до 0,3 см синюшно-багрового цвета. При микроскопии чешуек гладкой кожи на чесоточного клеща обнаружен Sarcoptes scabiei (рисунок 2).
На основании жалоб, анамнеза, типичных клинических проявлений, результатов дополнительных лабораторных методов исследования выставлен клинический диагноз:Чесотка (код по МКБ-10 В86).
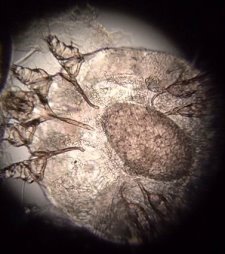
Рис. 2. Самка чесоточного клеща Sarcoptes scabiei у ребенка. Микрофотография препарата в молочной кислоте
Назначено лечение противочесоточными препаратами всем членам семьи. Ребенок получал наружно эмульсию бензил-бензоат 10 % 1 раз в сутки на ночь на всю поверхность кожного покрова (исключая лицо и волосистую часть головы) 1 и 4 сутки. На 5-е сутки — душ, смена белья. Даны рекомендации по дезинфекции одежды, белья и предметов обихода.
Заражение происходит в случае длительного телесного контакта с кожей заболевшего. Чаще всего это случается в тесных коллективах: детские сады, общежития, больничные палаты, армейские казармы и т.д. Крайне высок риск заражения внутри семьи.
Пути заражения чесоткой:
1.Контакт с кожей больного, который возможен: при некоторых видах спорта, у детей во время игры, во время сна в одной постели, при частых и длительных рукопожатиях.
2.Через личные вещи заболевшего: постельное белье, полотенце, одежда и т.д. Такой путь заражения бывает крайне редко, т.к. клещи неустойчивы во внешней среде.
Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Мужские особи заразными не являются и нужны только для оплодотворения.
Многих волнует вопрос: можно ли заразиться чесоткой от животных, например, от всеми любимых собак и кошек? Ответ здесь неоднозначный. На животных (кошки, собаки, коровы, овцы, козы) паразитируют клещи другого вида, которые, попав на поверхность кожи человека, вскоре погибают. Но они могут вызвать зуд и высыпания (такое состояние называется псевдосаркоптоз или псевдочесотка). Лечение в данном случае не требуется. Необходимо лишь обработать больное животное либо прекратить с ним контактировать.
При процессе заражения оплодотворенная самка клеща, попадая на кожу, внедряется в нее и начинает проделывать чесоточные ходы, где откладывает яйца. Спустя 2-3 дня из них вылупляются личинки. Через 10-14 дней из личинок вырастают половозрелые особи.
Активность клещи проявляют в вечернее и ночное время, это определяет особенности симптоматики болезни. Инкубационный период заболевания может быть разным. В некоторых случаях он составляет всего несколько часов (при заражении взрослой особью), в других первые признаки могут появиться спустя 2 недели (при заражении личинками).
Различают несколько форм чесотки, каждая из которых имеет свои особенности:
1. Типичная – характеризуется триадой симптомов:
- зуд – появляется на начальной стадии болезни. Он возникает вследствие активности клеща, а также является результатом иммунного ответа организма (аллергической реакции) на паразита и продукты его жизнедеятельности (слюна, экскременты, яйца). Зуд беспокоит человека, как правило, в вечерние и ночные часы, когда клещ активизируется. Иногда он бывает очень сильным, и человек не спит ночами;
- сыпь – представляет собой узелки красноватого цвета, расположенные изолированно или слившиеся друг с другом. Со временем из узелков образуются пузырьки. Они вскрываются, и на их месте появляются кровянистые или гнойные корочки;
- чесоточные ходы – наиболее характерный признак заболевания. При отшелушивании кожи ходы видны невооруженным глазом и похожи на царапины белесовато-серого цвета. Чаще всего они локализуются на участках с толстым слоем эпидермиса: на кистях рук и стопах.
3. Норвежская (корковая) чесотка – самая заразная форма. Для нее характерно появление корок на коже, которые, утолщаясь и сливаясь друг с другом, формируют своеобразный панцирь. В корках находится огромное количество клещей.
4. Осложненная чесотка. Заболевание может сопровождаться:
дерматитом; крапивницей; фурункулезом; абсцессами и флегмонами мягких тканей. Клиническая картина чесотки в этом случае определяется симптомами конкретного осложнения.
5. Чесотка без ходов. Развивается, когда заражение происходит не взрослыми особями, а личинками. На коже имеются единичные бугорки, пузырьки, человек ощущает сильный зуд
Чесотку нередко путают с укусами клопов, блох, клещей, с проявлениями экземы, крапивницы или опоясывающего лишая. Для того чтобы отличить чесотку от других патологий, нужно запомнить характерные ее особенности:
- зуд вечером и ночью;
- типичные места высыпаний: на ладони, на запястье, на животе;
- зуд носит групповой характер;
- на коже заметны чесоточные ходы (не всегда).
Для диагностики врач проводит внешний осмотр тела пациента. При постановке диагноза принимаются во внимание похожие симптомы у всех контактировавших с заболевшим. В сомнительных случаях проводится лабораторная диагностика: для выявления чесоточных ходов их подкрашивают зеленкой, метиленовым синим или раствором йода; для обнаружения взрослых особей может применяться метод извлечения клеща при помощи стерильной иглы с последующим изучением его под микроскопом; для подтверждения диагноза делают соскоб с кожи, предварительно размягченной 40% молочной кислотой. При его микроскопировании выявляют элементы клеща и продукты его жизнедеятельности.
Для эффективного лечения чесотки необходимо соблюдать некоторые правила:
- лечить заболевшего и всех, кто контактировал с ним;
- контактировавшим провести однократную обработку препаратом в вечернее время; взрослые должны обработать все участки тела, за исключением лица и головы;
- постельное белье и одежду заменить после проведенного лечения;
- мыться с мылом необходимо до обработки и через 4 дня после нее;
- наносить препараты следует на 12 часов.
Для лечения чесотки используют специальные препараты:
*Серная мазь: обладает кератолитическим (отшелушивающим) действием, устраняет возбудителя чесотки в течение недели. Но у нее есть недостатки:
оставляет жирные следы на одежде; имеет неприятный запах; плохо впитывается в кожу; необходимо наносить мазь в течение 5 дней; противопоказана при беременности.
*Бензилбензоат — выпускается в виде мази 20% (для взрослых) и 10% (для детей) и эмульсии - обладает противопаразитарным, кератолитическим и анестезирующим действием; не действует на яйца клещей, поэтому необходима повторная обработка; быстро и полностью впитывается, не оставляя следов на одежде; может привести к развитию дерматита;
при беременности и кормлении грудью использовать препарат запрещено;
следует соблюдать осторожность при обработке детей младше 3 лет.
*Медифокс – выпускается в виде мази крема лосьона и спрея. Препарат не наносится на лицо и волосистую часть головы. Его не применяют у кормящих женщин и грудных детей.
*Спрегаль (аэрозоль) – одно из наиболее эффективных средств. К достоинствам препарата следует отнести следующие положения: он содержит нейротоксичный яд для насекомых и эффективно уничтожает даже яйца клеща; для должного эффекта достаточно одной обработки; практически не имеет запаха и не оставляет на одежде следов; разрешен к применению во время беременности и для детей.
При развитии осложнений чесотки применяются антибиотики (перорально или местно), антигистаминные препараты и гормональные мази.
Чесоточный клещ вне кожи человека живет очень недолго – около 5 дней. В сухих и горячих условиях (при температуре 60 градусов) он погибает в течение часа, а при температуре ниже 0 либо кипячении – практически сразу. На этой особенности и основаны способы дезинфекции при чесотке:
нательное и постельное белье, полотенца кипятят в 1-2% содовом растворе в течение 5-10 минут с момента закипания; одежду, которую кипятить нельзя, проглаживают утюгом с отпаривателем с обеих сторон; верхнюю одежду, а также подушки, матрасы, одеяла помещают на открытый воздух на 5 дней. Зимой для этой цели достаточно одного дня.
Средство не оставляет пятен, поэтому после обработки стирка вещей не нужна, однако использовать их можно спустя 2-3 часа.
Чесотка – заболевание заразное и широко распространенное, но при своевременном проведении всех мероприятий по лечению, профилактике и дезинфекции прогноз благоприятный – излечение наступает в 100% случаев. Будьте внимательны к себе и близким!
| страница | 13/18 |
| Дата | 09.11.2018 |
| Размер | 353.81 Kb. |
Для лечения чесотки у беременных с осторожностью используют аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле.
Для лечения детей в возрасте до 1 года применяют аэрозоль для наружного применения пиперонилбутоксид + эсбиол; для лечения детей в возрасте от 1 года до 3 лет – аэрозоль для наружного применения пиперонилбутоксид + эсбиол и 5% концентрат эмульсии перметрина в этаноле; для лечения детей в возрасте от 3 до 7 лет – к указанным средствам добавляется 10% эмульсия и мазь бензилбензоата, 5% серная мазь; терапия детей в возрасте старше 7 лет проводится по схемам лечения взрослых лиц [18].
Лечение скабиозной лимфоплазии кожи (СЛК) может быть длительным. После полноценного курса любым скабицидом клещи погибают. СЛК разрешается значительно быстрее, если перед началом специфической терапии эпидермис с поверхности папул соскоблить стерильным скальпелем до появления капелек крови. Дефект кожи обрабатывают антисептическими препаратами (анилиновые красители, 5% раствор перманганата калия, раствор повидон-йод, хлоргексидина биглюконат и т.п.). Специфическое лечение скабицидами (в вечернее время) сочетают с втиранием в папулы (утром и днем) топических комбинированных глюкокортикостероидных препаратов: дифлукорталон + изоконазол, бетаметазон + гентамицин + клотримазол, гидрокортизон + неомицин + натамицин, клиохинол + флуметазон и др.
Если после разрешения основных клинических проявлений чесотки наблюдается СЛК, лечение продолжают однокомпонентными топическими кортикостероидами под окклюзионную повязку: метилпреднизолона ацепонат, гидрокортизона бутират, мометазона фуроат и др. Можно использовать фоно- или фотофорез с данными препаратами, за исключением случаев, когда СЛК локализуется на половых органах. Также применяют поверхностную криодеструкцию очагов СЛК с последующим нанесением топических комбинированных глюкокортикостероидных препаратов.
Лечение чесотки, осложненной вторичной пиодермией.
Лечение начинают с втирания скабицида для устранения зуда, способствующего нарушению целостности кожных покровов. Предпочтение отдается скабицидам, нанесение которых не требует интенсивного втирания и не способствует распространению инфекции по коже (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле). Скабицид втирают в 1-ый и 4-ый дни курса, при этом во 2-ой и 3-ий дни проводят лечение пиодермии. Вопрос о мытье больного перед втиранием скабицида решается врачом индивидуально, учитывая возможность диссеминации инфекции.
При поверхностной пиодермии (импетиго, остиофолликулиты, турниоль и др.) применяют наружную терапию. Пустулы тушируют растворами анилиновых красителей, 5% раствором перманганата калия, раствором повидон-йода и другими антисептическими препаратами. При наличии импетиго его покрышку прокалывают стерильной иглой. После подсыхания пустул назначают мази/кремы с антибактериальным действием: бацитрацин + неомицин, мупироцин, фузидовая кислота; с антисептиками: повидон-йод, сульфатиазол серебра, хлоргексидина биглюконат и др.; комбинированные препараты: диоксометилтетрагидропиримидин + хлорамфеникол и др. Показаны топические комбинированные глюкокортикостероидные препараты: гидрокортизон + неомицин + натамицин, гидрокортизон + фузидовая кислота, бетаметазон + гентамицин + клотримазол, клиохинол + флуметазон и др.
При глубоких формах пиодермии (вульгарная эктима, глубокие фолликулиты, фурункулы) лечение дополняется назначением системных антибактериальных препаратов широкого спектра действия.
Лечение чесотки, осложненной аллергическим дерматитом. Перед началом специфической терапии целесообразно рекомендовать больному мытье с мылом для улучшения доступа противочесоточного препарата в ходы. Лечение начинают с втирания скабицида для устранения деятельности чесоточного клеща, продуцирующего аллергены. Предпочтение отдается скабицидам, нанесение которых не требует интенсивного втирания и не способствует распространению инфекции по коже (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле). Скабицид втирают в 1-ый и 4-ый дни курса, а во 2-ой и 3-ий дни проводят лечение аллергического дерматита.
При ограниченном процессе целесообразна только местная терапия. Для этой цели используются комбинированные топические глюкокортикостероидные препараты, например, флукорталон + изоконазол, бетаметазон + гентамицин + клотримазол, гидрокортизон + неомицин + натамицин, клиохинол + флуметазон и др.
При распространенном аллергическом дерматите обязательно назначение антигистаминных препаратов внутрь (левоцитеризин, хлоропирамина гидрохлорид, клемастин, цетиризин, дезлоратадин и др.). Наружную терапию в этом случае начинают водной взбалтываемой смесью, циндолом и другими индифферентными средствами, включая средства для ухода за сухой раздраженной кожей. После трансформации распространенного процесса в локальный лечение можно продолжить однокомпонентными топическими глюкокортикостероидными препаратами: метилпреднизолона ацепонатом, гидрокортизона бутиратом, мометазона фуроатом.
Лечение чесотки, осложненной микробной экземой. Учитывая, что микробная экзема чаще развивается на участках кожного покрова, где локализуется СКЛ, ее лечение включает три этапа:
лечение чесотки одним из скабицидов;
лечение микробной экземы по общепринятой схеме, после разрешения инфильтрации и отхождения корок на ее месте обычно остаются лентикулярные папулы (СЛК), чаще множественные;
лечение СЛК по схеме, указанной выше.
Лечение норвежской чесотки имеет специфические особенности. Вечером больного обрабатывают скабицидом для уничтожения активных стадий возбудителя и снижения контагиозности пациента, утром – одним из кератолитических препаратов – средствами с салициловой кислотой (5% серно-салициловая мазь, 5–10% салициловая мазь) и с мочевиной. Такое лечение проводят до полного отхождения корок. Далее больного в течение 2–3 дней обрабатывают в вечернее время только скабицидом. После завершения специфической терапии для устранения сухости кожного покрова используют смягчающие или увлажняющие средства. Важным условием является регулярное исследование соскобов эпидермиса для выявления чесоточного клеща. При обнаружении подвижных особей курс специфической терапии повторяется со сменой скабицида.
Лечение скабиозной эритродермии проводится также как норвежской чесотки, но без использования кератолитических средств.
Постскабиозный зуд (ПЗ) – сохранение зуда у больных после полноценной специфической терапии одним из скабицидов. Основной объективный клинический симптом ПЗ – наличие чесоточных ходов, длина которых достигает нескольких сантиметров. Отсутствие отверстий в крыше таких ходов затрудняет проникновение в них скабицида. Продолжительность ПЗ соответствует продолжительности жизни самок и зависит от их возраста на момент начала терапии. При сохранении ПЗ на фоне лечения антигистаминными и топическими глюкокортикостероидными препаратами в течение недели (время, необходимое для отшелушивания эпидермиса с погибшими клещами), необходима повторная обработка скабицидом, проводимая после тщательного мытья пациента с мылом и мочалкой. Другой причиной ПЗ может быть сухость кожных покровов. В этом случае назначают эмолиенты.
Лечение чесотки в жаркое время года. Предпочтение отдается препаратам в жидкой лекарственной форме (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле), не требующим интенсивного втирания. Использование мази при высокой температуре воздуха может привести к перегреванию больного, возникновению дерматита или появлению пиодермии.
Читайте также:


