Эпидемиология диагностика клиника лечение и профилактика чесотки
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ММА имени И.М. Сеченова
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
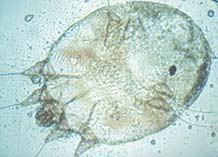
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом – по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
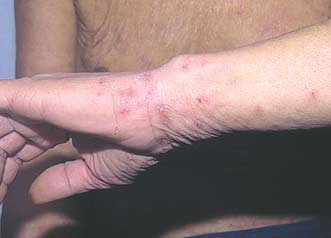
Высыпания при чесотке в области запястий

Чесоточные ходы в межпальцевом промежутке
Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.

Автореферат диссертации по медицине на тему Чесотка и крысиный клещевой дерматит (новое в этилогии, эпидемиологии, клинике, лечении и профилактике)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РФ
ЦЕНТРАЛЬНЫЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ КОЖНО-ВЕНЕРОЛОГИЧЕСКИЙ ИНСТИТУТ МЗ РФ
На правах рукописи
СОКОЛОВА Татьяна Вениаминовна ЧЕСОТКА
И КРЫСИНЫЙ КЛЕЩЕВОЙ ДЕРМАТИТ (НОВОЕ В ЭТИОЛОГИИ, ЭПИДЕМИОЛОГИИ, КЛИНИКЕ, ЛЕЧЕНИИ И ПРОФИЛАКТИКЕ)
14.00.11 — кожные и венерические болезни
на соискание ученой степени доктора медицинских наук в форме научного доклада
Работа выполнена в Центральном научно-исследовательском кожхо венерологическом институт КЗ РФ
НАУЧИЛ КОНСУЛЬТАНТ Доктор медицинских наук, профессор А.А.Кубанова
«ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ Доктор медицинских наук,профессор В.Н.Гребенок Доктор медицинских наук,профессор Г.Ф.Романенко Член корреспондент РАМН,доктор биологических наук,
Ведущее научное учреждение: Военно-модицинская ордена Ленина академия им. С.М.Кирова (Ленинград)
Завита диссертации состоится -/У- 1992 года
на заседании Специализированного совета Д-074.10.01 при Центральном научно-исследовательском кохно-венерологическом исти-туте Министерства здравоохранения РФ (107076, Москва.ул.Короленко, 3. ЦКВИ МЗ РФ).
С диссертацией можно ознакомиться в библиотеке ЦКВИ КЗ РФ Научный доклад разослан "Л9" Ю^ОиСЖ 1992 года
Ученый секретарь Специализированного совета,
кандидат медицинских наук Н.К.Иванова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы паразитарных дерматозов обусловлена их широким распространением и высоким уровнем заболеваемости,что отмечено на Пленумах научного совета по дерматологии и венерологии АНН СССР и съездах дерматовенерологов (Челябинск 1989; Алма-Ата,1991).Подчеркнута необходимость изучения их эпидемиологии и совершенствования профилактики. Паразитарные заболевания кожи входят в комплексные долгосрочные программы ВОЗ.Среди них акародерматозы составляют самостоятельный раздел дерматологии. Они вызываются различными клещами: чесоточными клещами человека (чесотка).животных (псевдосаркоптоз), железницами (демодекоз), гамазовыми, иксодовыми, пузатыми, хинными клещами,краснотелнами (клещевые дерматиты). У человека постоянные специфические паразиты кожи -чесоточные клещи и желез -ницы, остальные нападает в природе или жилице, являясь кровососущими, потребителями тканевой жидкости, скарификаторами кожи. Для данной работы избраны чесотка и крысиный клецевой дерматит. Первая представляет собой облигатный антропоноз, второй - см-нантропный зооноз, т.е. отражает два противоположных типа ака-родерматозов.
Актуально создание новых лекарственных форм> для лечения чесотки.Используемые в настоящее время серная мазь, гипосульфит натрия с соляной кислотой (метод Демьяновича), водно-мыльная эмульсия бензилбензоата имеет ряд недостатков.Перспективно соз-лание стабильной мази бензилбензоата на основе акрилового полимера (САКАП).получившего признание в дерматологической практике. Разрешение перечисленных проблем предполагает совершенствование профилактики и лечения чесотки.
Проблема крысиного клещевого дерматита возникла в городах, в том числе Москве, в связи с необычным ростом численности крыс. Ранее находки крысиного клеща были единичными и описаны отдельные случаи поражения людей (Гребельский С.Г.,1951¡Чистяков А.Ф., I960;Rurn т..Huscuogiu y.,1981).Теперь образуются многочисленные очаги в бытовых и производственных условиях,причем дерматологи. эпидемиологи и дезинфекционисты оказались незнакомыми с проблемой.Заблевание обычно диагносцируется как чесотка, ветряная оспа, аллегический дерматит, поражение насекомыми. Крысиный клещ наиболее изученный среди гамазид (Нельзина E.H.,195I; Чистяков А.Ф. I960; Земская A.A.,1970).Он имеет значение как переносчик везикулезного риккетЛза и крысиного сыпного тифа.В создавшейся эпидемиологической ситуации стало актуальным изучение очаговости крысиного клеща и вызываемого им дерматита в услови-
ях города,а также клиники заболевания, разработка метопов выявления и обследования очагов, координирование действий дерматологической и дезинфекционной служб. .
Научная.новизну.Акародерматоэы изучены на примере облигат-ного антропоноза - чесотки, вызываемой постоянным паразитом человека чесоточным зуднем, и синантропного зооноза - крысиного клещевого дерматита, вызываемого подстерегающим кровососом крысиным клещом. Показана связь типов паразитизма возбудителей с клиникой, эпидемиологией, направленностью профилактики.
Паразитизм чесоточного клеща и его взаимоотношения с чело-
веком проанализированы в понятиях сравнительной паразитологии на организменном и популяциокном уровнях.
Обнаружен суточный ритм активности чесоточных клещей.связь с ним топографии хода и инвазиокности возбудителя.Выявлена сопряженность ¿озонных изменений заболеваемости чесоткой с плодовитостью.
Создана статистическая модель изменчивости чесоточного клеща и с ее помощью выявлена географическая.сезонная и клиническая изменчивость по давности процесса, паразитарному индексу и локализации ходов. Разработана реализуемая на ЭВМ модель экспоненциального роста численности популяции клвщея на больном, позволяемая оценить влияние различных факторов на патологический процесс. Установлена высокая инвазионность личинок и ее отсутствие у яиц.
По новому разработана эпидемиология чесотки на основе анализа очаговости,ее связи с популяционной структурой возбудителя, оценки инвазионной контактности семьи и организованных коллективов, групп риска по экстенсивному показателе.
Установлена первичная связь постскабиозной лимфоплазии кожи с чесоточными ходами, оценена ее локализация по встречаемости и обилие и установлена корреляция с уровнем 1|Е-антител. Описаны редкие варианты клинических проявлений чесотки..
Разработана новая лекарственная форма бензилбензоата в виде стабильной мази.Установлена ее безвредность и высокая специфическая активность против клещей и ввей.
Изучена очаговость крысиного клещевого дерматита при массовом размножении крыс в условиях болыюго города и предложена классификация очагов по типу объектов, численности крыс и клещей и течении заболевания.
0М5ТУЧ§?кая_значимост&.РЭ$9та- Новые данные о паразитизме чесоточных клещей и клинике чесотки позволили повысить качество диагностики. Модели изменчивости и роста популяции чесоточных, клещей, разработанные на человеке.применимы в практике ветеринарии. Обнаруженный суточный ритм активности клещей .фенология плодовитости, различная инвазионность стадий клещей, новый научно обоснованный подход к эпидемиологии позволили внести существенные коррективы в профилактику чесотки при экономии средств и рабочего времени медицинского персонала. На основании клинических испытания фармкомитетом МЗ РФ разрешена к медицинскому применению разработанная автором совместно с НИИ фармации новая мазь
бензилбензоата,обладающая существенными преимуществами в сравнении с имеющимися средствами.
Отработана и применена на практике система взаимодействия дерматологической и дезинфекционной служб по выявлении и ликвидации очагов крысиного клещевого дерматита.
Аар9$9иия.ра§8ТУ.Основные положения работы доложены на Пленуме научного совета по дерматологии и венерологии АМН СССР и VI Всероссийском съезде дерматовенерологов (Челябинск,1989).научно-практических конференциях "Актуальные вопросы медицинской акарологии (Москва,1990), "Актуальные проблемы паразитарных и трансмиссивных заболевания (Москва,1990), "Новейшие данные о патогенезе и лечении хронических дерматозов и сексуально-трансмиссивных заболеваний" (Рига,19Э0), IX Всесоюзном съезде дерматовенерологов (Алма-Ата,1991), республиканских семинарах для энтомологов (Москва,1991) и паразитологов (Москва,1992) краевых и областных центров санапиднадзора, I Российском национальном конгрессе "Человек и лекарство" (Москва, 1992), а также на заседаниях Киргизского республиканского общества дерматовенерологов (1986, 1989).
МАТЕРИАЛЫ И МЕТОДЫ
Работа выполнена в ЦКВИ МЗ РФ,на кафедре дерматовенерологии Киргизского государственного медицинского института, кафедре энтомологии биологического факультета и в лаборатории математической теории эксперимента МГУ им.М.В.Ломоносова. Материал получен при обследовании и лечении больных в клинике института и Киргизском республиканском КВД, при обследовании очагов чесотки и крысиного клещевого дерматита в различных коллективах. Данные о заболеваемости чесоткой получены в оргметодотделах Московского го-годского и Киргизского республиканского КВД, о численности населения г.Бишкек по контингентам в соответствий с итогами переписи 1987 года в государственном комитете статистики, комитете по народному образованию. Министерстве здравоохранения республики Кир-гыэствн,о численности детского контингента в управлении здравоохранения Бишкекского городского совета народных депутатов.Лечебно-профилактические мероприятия в очагах крысиного клещевого дерматита проводились совместно с дезстанцией ГУЗМ.
Под наблюдением в 1986-1992 годах было 449 больных чесоткой, 205 в Бишкеке, 244 в Москве, мужского пола 201,женского 248; 182 больных крысиным клещевым дерматитом в Москве, мужского пола 21, женского 161.Распределение больных чесоткой по возрасту: грудной
(во года) - 7 больных,дошкольный (1-7 лет) - 58, школьный (7-17)
- 102, юношеский (17-21) - 56, I период зрелого возраста (21-35)
- 136, II период зрелого возраста (35 - 55-60) - 50. Анализ кон-тингентов больных по экстенсивному показателю осуществлен путем разработки 1598 извещений (форма 089/у) в г.Бишкеке за 1987-1989 годы.Учтены пол .возраст.социальное положение.Обследовано в 19861992 годах в Москве м Бишкеке 230 очагов чесотки в семьях и организованных коллективах, 42 очага крысиного клещевого дерматита в битовых и производственных условиях. По 247 очагам чесотки в организованных коллективах использованы данные дерматовенерологической службы.
Клиническое и эпидемиологическое обследование больных клещевыми дерматозами проводилось с заполнением специально разработанных для каждой нозологической формы клинико-эпидемиологических карт,включающих данные анамнеза,осмотра,лабораторной диагностики и обследования очагов. В случаях крысиного клещевого дерматита дополнительно заполнялась эпидемиологическая карта обследования объекта и окружающей территории.
Паразитологическое обследование больных чесоткай проводилось с использованием молочной кислоты (Ланге А.Б.и соавт.,1984).Клещей получали из соскобов ходов и морфологических элементов, а также извлечением иглой. Клещи с животных взяты из биоптатов кожи 0,5-1 см3, фиксированных в 70° спирте (свиньи,верблюды, г.Куста-най) и сухого биоптата кожи (северный олень,г.Норильск).Биоптаты выдерживали в молочной кислоте и препаровали острыми иглами.Пробы на наличие крысиных клещей брали пылесосом со специальным приемником в местах их излюбленной локализации в помещении (плинтусы, щели полов,пространство у батарей отопления,лазы) при трехминутной экспозиции. Материал лежек, гнезда,субстрат подстилок в вивариях брали в полиэтиленовые мешки. Раэбор материала производили в два этапа: извлечение живых клещей .затем флотация погибших в насыщенном растворе хлорида натрия. Клещей микроскопировали в препаратах в молочной кислоте, гумдеарабиковой смеси и прижизненно. Использовали микроскопы МБС-1.МБИ-1,МБИ-3,0ПТ0Н,а также растровый электронный микроскоп. Число клещей, изученных в препаратах и эксперименте, составило более 10 тыс.
Сезонная плодовитость самок чесоточного клеща оценена путем подсчета яиц и опустевших яйцевых оболочек в 664 ходах.Прокладка хода самкой и ее суточная плодовитость изучены на собственной коже. Переживание во внешней среде самок (479 экз.) и личинок
Для лечения чесотки применяли 10% и 204 эмульсионную мазь бензилбензоата на основе акрилового полимера с многоатомным эфиром алли'лоаых спиртов (САКАП). Изучение специфической активности мази на чесоточных клещах и вшах проводили in vitro - на стекле, обработанном мазью, и на больных (Левков A.A., 1980) - методом пробной терапии на ограниченном по площади участке кожного покрова с чесоточными ходами. В каждом варианта опыта использовали 30 самок чесоточных клещей и вшей. Признаками гибели считали обездвиженность, у клещей также появление темных включений в кишечнике. Изучение острой, хронической токсичности мази,ее основы САКАП в сравнении с водно-мылыюЛ эмульсией бензилбензоата проводили на морских свинках в лаборатории поверхностно-активных веществ ЦНВИ в соответствии с "Руководящими методическими материалами по экспериментальному и клиническому изучению новых лекарственных средств" (1975).Местно-раздражающее и сенсибилизирующее действие оценивали по методике.разработанной в ЦКВИ (Иевлева Е.А. и др., 1976).Для клинического испытания использовали опытную партию мази, выпущенную Таллинским химфармобъединением.Эффективность мази оценивали по динамике клиники и воздействию на возбудителя.
кие оценивались с использованием корреляционного,дисперсионного, регрессионного анализа.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ ЧЕСОТКА
В эксперименте на собственной коже обнаружен суточный ритм активности чесоточных клещей. Днем самка в ходе пребывает в покое. Вечером и в первую половину ночи она прогрызает 1-2 яйцевых колена,углубляя дно,и откладывает в каждом по яйцу; в крыше хода позади яйца проделывается отверстие для выхода личинки. Затем самка грызет ход по прямой.интенсивно питаясь роговым слоем эпидермиса на границе с зернистым.Ежесуточная программа выполняется самками синхронно. Соответственно чесоточный ход на конэ состоит из суточных элементов,число которых благодаря отшелушиванию единовременно 4-7. В течение жизни (до 1,5 месяцев) самка проходит до 7 см. Гонотрофический ритм (питание - оогенез - откладка яиц) строго согласован с суточным. Суточная плодовитость 1-2 яйца.
снижается к концу жизни, общая - до 50.
Путем помесячного анализа содержимого 664 чесоточных ходов у 199 больных (Москва,1984-1985 гг.)-обнаружено сезонное изменение плодовитости. Выявлены два достоверно различимых ее уровня (р
38.Редкие клинические проявления чесотки//Соврем. аспекты диагностики , лечения и профилактики кожных и венерических заболеваний. - Владивосток, 1992. - с.67
39.Доброкачественная лимфоплазия кожи при чесотке //Соврем, аспекты диагностики.лечения и профилактики кожных и венерических заболеваний. - Владивосток, 1992. - с.17
40.Очаг клещевого дерматита, вызванного крысиным клещом Ornitho-nyssus bâcotj (Hirst) //Вестн. дерматол. венерол. - 1992. -Hl. - с.58-62 - ;
41.Инкубационный период и диагностика чесотки //Вестн. дерматол. венерол. - 1992. - м2. - с.9-12
42.0 рецидивах при чесотке //Вестн. дерматол. венерол. - 1992. -нЗ. - с.66-69
43.Очаги крысиного клеща в производственных условиях и вопрос о крысином клещевом дерматите как профессиональном заболевании (соавт.Антоньев А.А.,Ланге А.Б..Лопатина D.B.) //Вестн. дерматол .венерол. - 1992. - И. - с.6-П
44.Лечение чесотки, педикулеза и фтириаза в амбулаторных условиях //Вестн. дерматол. венерол. - 1992. - «6,- с.63-68
(Acarifora«*, Sarcoptidae) человека во внешней среде//Вестн. дерматол. венерол. - 1992. - N7. - с.21-26
Читайте также:


