Чесоточные клещи можно ли их почувствовать

Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
Из паразитарных дерматозов чесотка является самым распространенным заболеванием кожи. Высокие цифры официальной статистики о заболеваемости чесоткой населения России не отражают реального состояния проблемы. Иногда врачи, не желая заниматься противоэпидемическими мероприятиями в очагах заболевания, проводя больным противочесоточное лечение, прибегают к “ухищрениям” — вместо чесотки ставят диагноз “крапивница”, “укусы насекомых”, “аллергический дерматит”. При самолечении пациентов, обращении их к врачам, занимающимся частной практикой, также возникают случаи недоучета больных, страдающих этим недугом. Миграция населения, несоблюдение личной гигиены, раннее начало половой жизни, ухудшение материального уровня жизни и другое — привычные социальные явления наших дней также являются причинами высокого уровня заболеваемости чесоткой. В настоящее время весьма актуальна проблема заболеваемости чесоткой в Вооруженных силах РФ, превышающая заболеваемость среди гражданского населения в 6 раз.
Чесотка, или, исходя из видового названия возбудителя, Scabies, обусловлена чесоточным клещом Sarcoptes scabiei. Подобные заболевания в ветеринарии называются саркоптозом — по родовому названию возбудителя. Патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, по аналогии называется псевдосаркоптозом.
Чесоточный клещ относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека человеку, а тип его паразитизма определяет особенности этиологии, эпидемиологии и клиники заболевания, тактики диагностики и лечения. Клещи большую часть жизни проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои.
Жизненный цикл чесоточного зудня представлен двумя стадиями: репродуктивной и метаморфической. Репродуктивная стадия клеща следующая: яйца откладываются самкой в чесоточном ходе, где затем появляются личинки. В отличие от других насекомых личинки чесоточного клеща уже в яйце начинают активно двигаться, постепенно сбрасывая с себя яйцевую оболочку. При попадании на кожу они внедряются в волосяные фолликулы, формируя фолликулярные папулы. Метаморфическая стадия определяется появлением личинок, которые через ход проникают в кожные покровы и после линьки превращаются в протонимфы, затем — в телеонимфы, которые потом в свою очередь, превращаясь во взрослые особи, располагаются на коже больного в папулах и везикулах. Следующие две недели развивается атипичная чесотка (чесотка без ходов), поскольку развитие личинки до половозрелой самки, способной прокладывать ходы, занимает две недели. Сам чесоточный ход может сохраняться до полутора месяцев и служить источником заражения.
Длительность жизни чесоточного зудня при комнатной температуре 22 о С и 35% влажности составляет около 4 дней. При температуре 60 о С клещи погибают в течение часа, а при температуре ниже 0 о С — практически сразу. Только молодые самки и личинки являются инвазионными стадиями развития чесоточного клеща. Средний срок выживания самок чесоточного клеща достигает трое суток, а личинок — двое. Именно в этих стадиях зудень может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S. scabiei вне хозяина. Следует отметить, что пары сернистого ангидрида убивают чесоточного клеща за 2—3 мин., а яйца клещей более устойчивы к различным акарицидным средствам.
Заболеваемость чесоткой растет в осенне-зимний период, что в первую очередь обусловлено резким увеличением плодовитости клеща. Это подтверждается тем, что удельное обилие молодых, не откладывающих в чесоточных ходах яйца самок в осенние месяцы падает до нуля. Заражение в 95% происходит при прямой передаче клеща от больного человека (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Невысокая частота случаев непрямого пути заражения объясняется слабой жизнестойкостью клеща во внешней среде, поскольку возбудитель чаще передается при общем пользовании постельными принадлежностями: мочалками, игрушками, письменными принадлежностями. Заражение также может произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима.
При чесотке в случае заражения самками инкубационный период практически отсутствует. Внедрившаяся самка сразу начинает прогрызать ход и откладывать яйца. При заражении личинками инкубационный период составляет около 2 недель, что соответствует времени метаморфоза клещей.
Основным и первым субъективным симптомом болезни является зуд, усиливающийся в вечернее время. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания, которая в свою очередь зависит от численности паразита и индивидуальных особенностей организма. К последним относятся сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода) и состояние нервной системы больного (степень раздражения нервных окончаний паразитом при движении). Количество и распределение чесоточных ходов в коже не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Преимущественно чесоточные ходы располагаются на участках кожи, имеющих пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса (кисти, запястья и стопы). Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками.
Высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове “замаскированы” клинической картиной острой мокнущей экземы, устойчивой к обычной терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, поскольку на коже лица, спины и ягодиц имеется большое количество расчесов и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного. Следует отметить, что у школьников осложнения чесотки в виде вторичной пиодермии часто маскируют паразитарный процесс под клиническую картину острой экземы, пиодермии или почесухи. У лиц пожилого возраста клиническая картина заболевания представлена кровянистыми корочками и расчесами при отсутствии везикул и наличии единичных чесоточных ходов.
При осложнении чесотки возникают явления вторичной пиодермии в виде импетигинозных элементов. Осложнением заболевания является образование постскабиозной лимфоплазии как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку.
Клиническими критериями постановки диагноза чесотки является наличие чесоточных ходов, папул, везикул, серозных корок, которые появляются в типичных местах в области межпальцевых складок кистей, запястий, живота, гениталий, молочных желез, ягодиц, бедер (табл. 1).
Клиническая картина чесотки может также быть представлена эрозиями, геморрагическими корками, экскориациями, очагами эритематозно-инфильтративного характера. Нередко встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются как аллергодерматоз.
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из акарицидных препаратов.
- Лечение больных, выявленных в одном очаге, должно проводиться одновременно во избежание реинвазии.
- У детей до 3 лет проводится втирание противочесоточных препаратов в весь кожный покров, у остальных больных исключение составляют лицо и волосистая часть головы.
- Втирание препаратов осуществляется только руками для лучшего поступления скабицида в ходы.
- Лечение проводится в вечернее время, что связано с суточным ритмом активности возбудителя.
- Терапия осложнений чесотки проводится одновременно с лечением основного процесса.
- Лицам, бывшим в контакте с больным чесоткой, проводится профилактика во избежание “пинг-понговой” инфекции. Оно состоит в однократной обработке любым противочесоточным препаратом.
- Мытье больного рекомендуется проводить перед началом и по окончании курса лечения. При необходимости препарат можно смывать каждое утро, при этом его экспозиция на коже должна быть не менее 12 часов, включая ночной период.
- Смена нательного и постельного белья проводится по окончании курса терапии.
- Постскабиозный зуд после полноценной терапии не является показанием для дополнительного курса специфической терапии.
- Персистирующая скабиозная лимфоплазия кожи не требует дополнительной специфической терапии.
Для лечения чесотки в настоящее время используется достаточно большое количество лекарственных препаратов и терапевтических схем. Наиболее часто применяемые медикаменты представлены в таблице 2.
Тем не менее прежде чем начинать лечение, целесообразен прием горячего душа с применением мочалки и мыла с целью механического удаления с кожи клещей, секрета сальных желез и для разрыхления рогового слоя эпидермиса, что улучшает адгезию противоскабиозных средств. Однако при наличии явлений вторичной пиодермии водные процедуры противопоказаны.
Обработка по методу Демьяновича проводится двумя растворами: № 1 (60% раствор тиосульфата натрия) и № 2 (6% раствор хлористоводородной кислоты). В прежние годы она являлась наиболее распространенным методом лечения чесотки. Метод рекомендуется при локальной форме чесотки, при распространенных формах его целесообразно комбинировать с последующим трехдневным втиранием серной мази. Данная методика основана на акарицидном действии серы и сернистого ангидрида, которые выделяются при взаимодействии соляной кислоты и гипосульфита натрия. У этого метода есть свои недостатки. В их числе трудоемкость, частые медикаментозные дерматиты и низкая эффективность при применении в условиях амбулаторного лечения.
Бензилбензоат, эмульсия (10%— для детей, 20% — для взрослых). Для приготовления эмульсии в 780—800 мл теплой кипяченой воды растворяется 20 г зеленого туалетного мыла, хозяйственного мыла или шампуня и добавляется 200 мг бензилбензоата. Суспензия хранится в темном месте при комнатной температуре не более недели. Человек, проводящий втирания, перед началом терапии моет руки с мылом. Эмульсию взбалтывают и втирают руками в весь кожный покров, за исключением волосистой части головы, лица и шеи. Сначала препарат одновременно втирается в кожу обеих кистей, затем — в правую и левую верхние конечности, после чего — в кожу туловища (грудь — живот — спина — ягодицы — половые органы) и нижних конечностей, включая подошвы и пальцы. В течение двух дней проводятся два последовательных втирания на протяжении 10 мин. с таким же перерывом, чтобы дать коже высохнуть. После завершения обработки постельное и нательное белье меняется. После каждого мытья руки заново обрабатываются. На третий день пациент моется и еще раз меняет белье.
С целью лечения детей до 3 лет используется 10% раствор, который готовят путем разбавления 20% суспензии таким же количеством воды. Препарат слегка втирается в кожу волосистой части головы и лица с осторожностью, во избежание попадания состава в глаза.
При осложненных или распространенных формах чесотки, когда в процессе лечения появляются новые элементы на коже, а пациент жалуется на продолжающийся зуд в вечернее и ночное время, целесообразно удлинять курс терапии до трех суток или назначать повторный двухдневный курс терапии через три дня после завершения первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает как противоскабиозным, так и анестезирующим действием. При неблагоприятной эпидемической обстановке его применение наиболее целесообразно. К числу недостатков можно отнести местное раздражающее действие препарата, что может вызывать субъективные ощущения и болезненность при нанесении состава на кожные покровы.
В настоящее время мази, содержащие серу или деготь (мазь Вилькинсона, 20—30% серная мазь), втирают в течение 10 мин. в кожные покровы, за исключением лица и волосистой части головы. Втирание производят пять дней подряд, лучше на ночь, особенно энергично нанося мази в места излюбленной локализации клеща (кисти, запястья, локти, живот). Через день по окончании курса терапии больной моется с мылом, меняя нательное и постельное белье, верхнюю одежду. В участках с нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание дерматита мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При наличии вторичной пиодермии в первую очередь необходимо купировать эти явления антибиотиками или антибактериальными мазями. При выраженной экзематизации, сопровождающей паразитарный процесс, назначают антигистаминные и кортикостероидные препараты местного действия. Среди недостатков данного способа лечения выделяют: длительность терапии, неприятный запах, частое развитие осложнений. Эти мази не назначаются лицам, страдающим экземой, и детям.
Высокой эффективностью и низкой себестоимостью обладает лосьон линдана (1%), который наносят однократно на всю поверхность кожи и оставляют на 6 час., затем смывают. В условиях жаркого климата особенно удобен препарат в виде порошка (15,0—20,0 г порошка втирают в кожу 2—3 раза в день, через сутки принимают душ и меняют белье). Препарат используется также в виде 1% крема, шампуня или 1—2% мази. Достаточно однократной обработки человека с экспозицией в 12—24 час. для полного излечения. В связи с некоторой токсичностью его применения категорически запрещен у детей (до 2 лет), беременных, больных с множественными расчесами, страдающих экземой, атопическим дерматитом, т.к. он может вызвать обострение заболевания. В последнее время в связи с его применением описаны случаи линдан-устойчивой чесотки, когда даже многократные обработки данным препаратом не приводят к выздоровлению больного.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья два раза в день с суточным интервалом или четыре раза с интервалом 12 час. в течение суток. Требуются ежедневные обработки в течение пяти дней, поскольку препарат характеризуется низким уровнем скабицидной активности и, соответственно, возникновением случаев резистентности клещей к кротамиону.
Раствор эсдепаллетрина и пиперонила бутоксида наносят на кожные покровы от шейной области до подошв (сначала на кожу туловища, затем — конечности) в вечерние часы. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в чесоточные ходы. Через 12 час. препарат тщательно смывают. При необходимости возможно повторное использование противоскабиозного средства через 10—12 дней после первичной обработки. Эффективность данного средства составляет 80—91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8—10 дней. Препарат применяется во всех возрастных группах и не имеет противопоказаний. Перед его использованием необходимо вылечить явления вторичного инфицирования (импетиго) или экзематизации.
Малатион в виде жидкости наносится на участки кожного покрова больного, страдающего чесоткой. Малатион используется в виде 0,5% лосьона (1% шампунь используют при педикулезе). Обработку кожи проводят в вечерние часы. В лечебный процесс вовлекают всех членов семьи. Препарат наносят на всю поверхность кожи, кроме лица и волосистой части головы. Через 12 час. после нанесения препарата его тщательно смывают. Повторная обработка возможна на 8—10-е сутки лечения. Обязательно меняют постельное и нательное белье. Осторожно используют препарат у пациентов, страдающих бронхиальной астмой, и детей, предупреждая вдыхание паров спиртосодержащей основы, в связи с чем применение водного лосьона целесообразнее.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излеченных пациентов составляет 89—98%. Препарат оставляют на 8—12 час. (на ночь), затем его смывают и надевают чистое белье. Лечебную процедуру повторяют на 7-й или 10-й день терапии. Препарат имеет несколько преимуществ: хорошую переносимость при использовании в условиях высокого температурного режима и влажности окружающей среды; может использоваться при осложнениях чесотки (аллергический дерматит, пиодермия, микробная экзема); допустимо применение для дезинфекции нательного и постельного белья и при лечении других паразитарных заболеваний (педикулез и фтириаз).
Профилактика чесотки предусматривает активное выявление источника заражения и лиц, контактировавших с больным, с целью их привлечения к профилактическому лечению. Необходимо установить степень контакта (прямой/непрямой), выявить и ликвидировать очаги чесотки, осуществить диспансерное наблюдение за больными, провести текущую дезинфекцию в очаге инфекции.
Санитарная обработка вещей, одежды и помещений повышает эффективность терапии акарицидными средствами, поскольку предупреждает возможные рецидивы заболевания.
Для обработки вещей, не подлежащих кипячению, используются высокоэффективные средства, такие как перметрин, эсдепаллетрин и пиперонила бутоксид в аэрозольной упаковке. Эти средства высокоэффективны также при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, стирают, тщательно проглаживают или проветривают на воздухе в течение пяти дней, а на морозе в течение одного дня.
Контроль излеченности проводится через три дня после окончания лечения, а затем каждые 10 дней в течение полутора месяцев. Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет также правильное применение препаратов. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6—8 час. сна достаточно для гибели активных стадий чесоточного клеща.
Безусловно, чесотка является актуальной проблемой современной дерматологии, но благодаря успешным этиопатогенетическим и эпидемиологическим разработкам последних лет, накопленному клиническому, диагностическому и терапевтическому опыту решение данного вопроса не выглядит неразрешимой задачей для врачей любого профиля.
В.С. НОВОСЕЛОВ, доцент кафедры кожных и венерических болезней ММА им. И.М. Сеченова; А.В. НОВОСЕЛОВ, клинический ординатор кафедры кожных и венерических болезней ММА им. И.М. Сеченова
В этом разделе приводится информация о чесотке, в том числе разъясняется что она из себя представляет, как распространяется и как лечится.
О чесотке
Чесотка - это заболевание кожи, вызванное маленькими клещами. Чесоточные клещи зарываются в верхний слой кожи, живут там и откладывают яйца. Чесотка вызывает зуд кожи и может сопровождаться кожными высыпаниями в виде бугорков или пузырьков.
Крустозная чесотка (также называемая “норвежской чесоткой”) является редкой, но очень серьёзной формой этого заболевания. Крустозная чесотка развивается, когда организм не справляется с клещами, поэтому их становится все больше и больше. Вероятность развития крустозной чесотки выше у людей со слабой иммунной системой, у пожилых людей и людей с такими заболеваниями, как синдром Дауна.
Признаки и симптомы чесотки
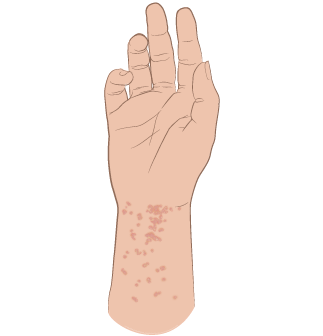
Рисунок 1. Чесоточная сыпь и ходы
Наиболее распространённые признаки чесотки перечислены ниже.
- Повышенный зуд, особенно по ночам.
- Сыпь в виде красных пятен, небольшие волдыри, отслаивание кожи или все 3 признака (см. рисунок 1). Сыпь может выглядеть как прыщи или быть почти незаметной.
- Ходы (небольшие туннели в коже, через которые проходят клещи).
Зуд и сыпь могут появляться в любой области тела, но наиболее часто они встречаются на следующих местах:
- пальцы, особенно пространство между ними;
- внутренняя сторона запястий;
- локти;
- подмышки;
- складки кожи;
- область вокруг сосков (особенно у женщин);
- половой член;
- поясница и окружность живота;
- ягодицы;
- область под коленями.
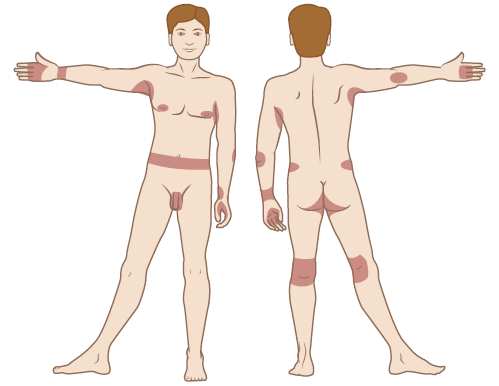
Рисунок 2. Распространённые места появления чесоточной сыпи
При крустозной чесотке в одном или нескольких из этих мест на коже могут появляться плотные сероватые коросты.
При появлении чесотки у ребёнка в возрасте до 3 лет, сыпь может обнаруживаться на голове, лице, шее, ладонях или ступнях. У взрослых и детей постарше сыпь в этих местах обычно не появляется.
Зуд может продолжаться в течение нескольких недель и после успешного лечения чесотки. Старайтесь не чесать эти места. Расчёсывание может привести к появлению на коже язв и к инфекции.
Диагностика чесотки
Выявить чесотку может врач или медсестра. Вас спросят о симптомах, а также осмотрят кожу на наличие сыпи и ходов. С кожи также могут взять соскоб, чтобы найти чесоточных клещей под микроскопом.
Лечение чесотки
Уменьшить зуд могут пероральные антигистаминные средства (которые глотают, например Benadryl ® ). Антигистаминные средства можно купить без рецепта в любой аптеке. Необходимая дозировка указана в инструкции по применению, приложенной к упаковке этого лекарства. Чтобы определить дозировку для уменьшения зуда у болеющего чесоткой ребёнка, необходимо обратиться к врачу.
При необходимости врач может назначить противозудный крем. Не рекомендуется использовать крем Benadryl.
Врач или медсестра могут назначить лекарство для уничтожения чесоточных клещей. Это может быть лекарство для местного применения (который наносится на кожу в виде лосьона или крема), пероральное средство (которое нужно проглатывать) или оба вида лекарств.
- Взрослые и дети постарше должны наносить крем или лосьон начиная с пальцев ног и до самой шеи, чтобы слой препарата покрывал всю кожу.
- Младенцам и детям до 3 лет препарат наносится на все тело, включая голову и шею. Препарат местного применения является безопасным для детей в возрасте от 2 месяцев. Если ребёнку еще нет 2 месяцев, обратитесь к врачу ребенка.
Наносите препарат на холодную и сухую кожу. Не наносите препарат сразу после принятия ванны или душа. Нанесите его на кожу тонким слоем и оставьте на 8-14 часов. После 8-14 часов смойте средство, приняв душ или ванну. Не пользуйтесь махровой салфеткой.
Чтобы уничтожить всех клещей, большинству людей потребуется наносить средство 2 или более раз с интервалом в 1 неделю.
Зуд вызывается реакцией тела на клещей и их отходы, поэтому даже после уничтожения всех клещей и их яиц зуд может продолжаться еще в течение нескольких недель.
Если зуд не прекратился в течение 2-4 недель после лечения или была замечена новая сыпь или ходы, то обратитесь к врачу или медсестре/медбрату. Вам может потребоваться повторное лечение или принятие перорального препарата.
Перед возвращением на работу или на учебу также следует обратиться к врачу.
Люди, находящиеся в тесном контакте с вами (члены семьи, соседи по комнате или сексуальные партнёры), должны проходить лечение от чесотки вместе с вами. Даже если у них нет симптомов, на их коже все равно могут находиться чесоточные клещи. Особенно важно обеспечить лечение людей, с которыми вы имеете телесный контакт.
Также очень важно постирать все вещи в доме, на которых могут быть чесоточные клещи. Дополнительную информацию можно найти в разделе “Как избавиться от чесоточных клещей в доме”.
Как распространяется чесотка
Чесотка обычно передаётся при непосредственном телесном контакте с больным чесоткой человеком. Чесотка наиболее быстро передаётся между сексуальными партнёрами и живущими вместе людьми. Чесотка обычно не передаётся через быстрое рукопожатие или объятия. Чесоточный клещ может жить на человеке от 1 до 2 месяцев и передаваться другому человеку в любой момент в этот период.
Без человека, чесоточные клещи выживают до 2-3 дней. Это значит, что чесотка может передаваться непрямым путём, через совместное использование одежды, полотенец или постельного белья с больным чесоткой человеком. Дополнительную информацию по стерилизации этих вещей можно найти в разделе “Как избавиться от чесоточных клещей в доме”. Непрямое заражение обычно происходит при крустозной чесотке. Чесотка обычно не передаётся через воду в плавательном бассейне.
Появляющаяся у человека чесотка не передается через животных. У домашних животных могут заводиться другие виды чесоточных клещей, которые не живут на людях.
Если после появления признаков чесотки вы записались к врачу, то предупредите об этом персонал. Они проведут вас прямо в кабинет для осмотра. Старайтесь не оставаться в залах ожидания, буфетах и других общественных местах. Сопровождающие вас в больницу члены семьи или друзья должны помыть руки с мылом или обработать их средством на спиртовой основе.
Как избавиться от чесоточных клещей в доме
Чесоточные клещи погибают при воздействии высоких температур. Для уничтожения чесоточных клещей на постельном белье, одежде и полотенцах:
- постирайте вещи в стиральной машине с горячей водой и просушите их в сушилке на горячем цикле в течение не менее 20 минут;
- если вещи не подлежат стирке, то упакуйте их в герметичный пластиковый пакет. Держите пакет закрытым в течение 5-7 дней.
Если живущий с вами человек заболел чесоткой, то постирайте все вещи, которые кто-либо в доме носил за последние 4-5 дней. Это поможет вам и живущим с вами людям не заразиться чесоткой от грязной одежды.
Люди с крустозной чесоткой очень заразны. Очень важно тщательно пропылесосить мебель и ковры в комнате, где находился заражённый человек. При этом в дезинфекции жилых помещений окуриванием необходимости нет.
Читайте также:


