Чесотка у детей клинические рекомендации
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Российское общество дерматовенерологов и косметологов
Оглавление
1. Краткая информация
Чесотка (scabies) – заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei.
Псевдосаркоптоз - заболевание, вызываемое у человека чесоточными клещами животных.
В РФ заболеваемость чесоткой - 18,7 на 100 000 населения (2015 год).
Очаг при чесотке - группа людей, в которой находится больной и условия для передачи возбудителя.
Прямой путь передачи инфекции - контакт с больным в постели в ночное время в период максимальной активности возбудителя.
Инвазионно-контактные коллективы – группы лиц, проживающие совместно, имеющие общую спальню и тесные бытовые контакты друг с другом в вечернее и ночное время.
- при заражении самками отсутствует;
- при инвазии личинками около 2 недель.
Общепринятой классификации не существует.
Варианты: типичные и атипичные.
Типичная чесотка
- межпальцевые складки кистей
- сгибательные поверхности конечностей
- локти
- лучезапястные суставы
- подкрыльцовые впадины
- живот
- кожа полового члена
- ареолы молочных желез
- ладони, подошвы, ягодицы (дети).
Варианты чесоточных ходов:
- Исходный (интактный) тип образуется на внедрение самки;
- Ходы, образующиеся в процессе естественного регресса;
- Ходы, обусловленные присоединением вторичной инфекции.
- слегка возвышающееся линии беловатого или грязно-серого цвета;
- прямые или изогнутые;
- длина 5–7 мм.
Нередко преобладают в клинике:
- фолликулярные папулы
- невоспалительные везикулы рядом с ходами
- расчесы
- диссеминированные кровянистые корочки.
Чесотка без ходов:
- встречается реже типичной
- выявляется преимущественно у контактных лиц
- возникает при заражении личинками
- в первоначальном виде не более 2 недель
- единичные фолликулярные папулы и невоспалительные везикулы.
- у часто моющихся, особенно по вечерам
- по клинике как типичная.
Скабиозная лимфоплазия кожи:
- сильно зудящие лентикулярные папулы
- локализация на туловище, половых органах мужчин, молочных железах женщин, локтях
- персистирует после полноценной терапии от 2 недель до 6 месяцев
- соскоб эпидермиса ускоряет разрешение
- рецидивирует на прежних местах.
Скабиозная эритродермия:
- при длительном применении кортикостероидов, антигистаминных, психотропных
- слабый диффузный зуд
- без расчесов, больные растирают кожу ладонями
- выраженная эритродермия - ведущий симптом
- ходы короткие
- в местах типичной и атипичной локализации (лицо, шея, волосистая часть головы, между лопатками)
- часто в местах, подверженных давлению (локти и ягодицы)
- выраженный гиперкератоз.
Норвежская (корковая, крустозная) чесотка:
- редкая и очень контагиозная форма
- при иммуносупрессивных состояниях и СПИДе
- при длительном приеме гормональных и цитостатических препаратов
- при нарушении периферической чувствительности
- при конституциональных аномалиях ороговения
- при сенильной деменции, болезни Дауна
- эритродермия - основной симптом
- массивные серовато-желтые или буро-черные корки максимально до 2–3 см
- между слоями корок и под ними огромное количество клещей
- на кистях и стопах множество чесоточных ходов
- частое поражение ногтей
- лимфаденопатия
- выпадение волос
- повышение температуры тела
- неприятный запах.
Осложненная чесотка:
- часто вторичная пиодермия - стафилококковое импетиго в зонах типичной локализации ходов (кисти, запястья, стопы) и остиофолликулиты в местах метаморфозы клещей (переднебоковая поверхность туловища, бедра, ягодицы),
- часто дерматит
- не часто микробная экзема в зоне скабиозной лимфоплазии кожи, особенно на ягодицах
- не часто крапивница.
Чесотка у детей:
- большая распространенность с вовлечением лица и волосистой части головы, ногтей (груднички)
- преобладают реактивные варианты чесоточных ходов вблизи экссудативных элементов
- часто скабиозная лимфоплазия кожи
- нередко чесоточные ходы на стопах
- осложнения заболевания (пиодермия, аллергический дерматит).
Чесотка у лиц пожилого возраста:
- чесоточные ходы - единичные
- преобладают интактные варианты
- везикулы и папулы малочисленны
- часто кровянистые корочки и расчесы
- из осложнений чаще аллергический дерматит и микробная экзема.
Диагностические симптомы при чесотке:
- симптом Арди – пустулы и гнойные корочки на локтях и рядом;
- симптом Горчакова – кровянистые корочки на локтях и в их окружности;
- симптом Михаэлиса – кровянистые корочки и импетигинозные высыпания в межъягодичной складке с переходом на крестец;
- симптом Сезари – пальпаторное выявление чесоточного хода в виде легкого полосовидного возвышения.
2. Диагностика
Характерный субъективный симптом - зуд, усиливающийся в вечернее и ночное время.
Наличие заболевания у контактных лиц.
Микроскопическое исследование нативного препарата (соскоб с кожи, извлечение клеща иглой).
Для верификации чесоточных ходов метод прокрашивания спиртовым раствором йода или анилиновыми красителями.
Для обнаружения хода метод масляной витропрессии - после нанесения минерального масла на предполагаемый чесоточный ход, при надавливании предметным стеклом улучшается визуализация.
Рекомендуется дерматоскопия.
3. Лечение
Препараты на основе бензилового эфира бензойной кислоты
- 10% у детей от 3 до 7 лет;
- 20% с 7 лет.
Перед началом лечения вымыться с мылом.
Эмульсия перед употреблением взбалтывается.
Препараты наносят на кожу в 1-й и 4-й дни, возможно кратковременное жжение, избегать попадания на слизистые оболочки.
После 12-часовой экспозиции на коже препарат можно смыть.
Смену нательного и постельного белья проводят на 4-й день.
Противопоказаны беременным и детям до 3 лет.
Противопаразитарные препараты
- Перметрин 5% концентрат эмульсии в этаноле.
- Втирание на ночь 3 дня подряд или в 1-й и 4-й дни курса.
- Противопоказан при лактации, детям до 1 года, пожилым с недостаточностью функции печени, почек.
Препараты на основе осажденной серы
- Серная мазь (33% серы) (sulphur praecipitatum)
- Наносить на кожу после мытья с мылом на ночь 5–7 дней.
- Тщательно втирать в кожу рук, затем туловища и ног, включая подошвы и пальцы.
- Не рекомендуется применять во время беременности и детям до 3 лет.
Аэрозоль пиперонилбутоксид + эсбиол
- После мытья препарат распыляют на расстоянии 20–30 см от кожи.
- Обработка кожи, начиная с верхней части тела.
- Детям на лицо препарат наносят ватным тампоном.
- Через 12 часов больной моется и меняет постельное и нательное белье.
- При чесотке без ходов и отсутствии осложнений проводят однократную обработку.
- При осложненной чесотке обработку повторяют через 3–5 суток.
- Избегать попадания на слизистые оболочки.
Лечение чесотки у беременных
- Аэрозоль пиперонилбутоксид + эсбиол
- Раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле.
Лечение детей
- до 1 года аэрозоль пиперонилбутоксид + эсбиол.
- от 1 года до 3 лет аэрозоль пиперонилбутоксид + эсбиол + 5% концентрат эмульсии перметрина в этаноле.
- от 3 до 7 лет аэрозоль пиперонилбутоксид + эсбиол + 5% концентрат эмульсии перметрина в этаноле + 10% эмульсия/мазь бензилбензоата, 5% серная мазь.
- старше 7 лет как взрослые.
Лечение чесотки, осложненной вторичной пиодермией
- Для устранения зуда начинать с втирания скабицида в 1-й и 4-й дни курса
- Во 2-й и 3-й дни лечение пиодермии.
Лечение чесотки, осложненной аллергическим дерматитом
- Перед началом мытье с мылом для улучшения доступа противочесоточного препарата в ходы.
- Втирание скабицида в 1-й и 4-й дни курса.
- Лечение аллергического дерматита во 2-й и 3-й дни.
Порядок использования препаратов
- Вечером обработка скабицидом для уничтожения активных возбудителей и снижения контагиозности пациента.
- Утром – одним из кератолитических препаратов – средствами с салициловой кислотой (5% серно-салициловая мазь, 5–10% салициловая мазь) и с мочевиной.
- После отхождения корок больного 2–3 дня обрабатывают вечером только скабицидом.
- После завершения специфической терапии для устранения сухости кожи используют смягчающие или увлажняющие средства.
Контроль эффективности - исследование соскобов эпидермиса на 3 и 10 дни, при обнаружении подвижных особей курс повторить со сменой скабицида.
При отсутствии эффекта необходимо исключить реинвазию, назначить противоскабиоцидный препарат.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва
Ч есотка – это заразное паразитарное кожное заболевание, которое вызывается чесоточным зуднем Sarcoptes scabiei. Чесотка была известна 4 тысячи лет назад в странах Востока, Китае, а термин “scabies” пришел из древнего Рима.
Большую часть жизни чесоточный зудень проводит в толще кожи, и его морфологический облик обусловлен приспособленностью к внутрикожному паразитизму. Самки чесоточного зудня, которые определяют клиническую картину заболевания, прогрызают ходы в эпидермисе, питаются им, откладывают яйца, а самцы, оплодотворив самок на коже хозяина, погибают.
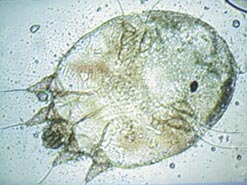
Самка клеща Sarcoptes scabiei имеет овальную черепахообразную форму, размеры 0,3–0,4 мм в длину и 0,25–0,38 мм в ширину, самец в 1,5 раза меньше самки. Ротовые органы клеща несколько выступают кпереди, по бокам находятся 2 пары ножек с присосками и 2 пары задних ножек с щетинками. Яйца зудня овальные, из яиц вылупливаются личинки размером 0,15–0,1 мм, имеющие не 4, как у взрослой особи, а 3 пары ножек, нимфы же морфологически похожи на взрослого клеща, но отличаются меньшими размерами. Оболочки яиц, из которых вылупились личинки, прозрачные, спавшиеся, с продольной трещиной по краю. Данная характеристика стадий превращения чесоточного клеща от личинки до взрослой особи важна для лабораторной диагностики чесотки.
Жизненный цикл чесоточного клеща делится на два периода: репродуктивный и метаморфический. Репродуктивный период протекает в материнском ходе, где самка откладывает яйца, а метаморфический, т.е. развитие от личинки до взрослого клеща – в везикулах, папулах, даже во внешне неизмененной коже. Чесоточный ход служит постоянным источником личинок, обсеменяющих больного. Самки прокладывают ходы на границе рогового и зернистого слоя эпидермиса. Итак, паразитарные элементы расположены в чесоточном ходе следующим образом: в переднем слепом конце хода находится самка, далее одно за другим последовательно отложенные яйца. Продуктивность чесоточного хода в среднем 1 личинка/сут.
Выживаемость извлеченного из чесоточного хода клеща составляет от 3 до 14 дней, губительным для них является уменьшение влажности до 35%, при этом клещи гибнут в течение суток, при температуре 60°С клещи погибают в течение часа, при кипячении – сразу.
За последние два десятилетия заболеваемость чесоткой увеличилась. Причин этому несколько: возросла миграция населения, повысилась восприимчивость к чесоточным клещам, возможно, из–за увеличения числа больных с иммунодефицитами. Не последнюю роль играют 15–30–летние ритмы солнечной активности. Максимум заболеваемости приходится на осенне–зимний период.
Источником заражения является больной чесоткой и его вещи. Чаще заражение происходит непосредственно от больного при тесном контакте (совместное пребывание в постели) или при уходе. Это прямой путь заражения от человека к человеку. Можно заразиться и через вещи (непрямой путь): постельное белье, спальники, полотенца, мочалки. Во влажной среде чесоточный клещ способен выживать до 5 суток.
Инкубационный период составляет в среднем 8 –12 дней, но может быть от нескольких часов до 6 недель, все зависит от количества внедрившихся клещей и от реактивности организма. Первым симптомом заболевания является зуд, который появляется при внедрении паразитов и беспокоит в основном в вечерние и ночные часы, так как на это время приходится наибольшая активность самки чесоточного клеща.
При развитии клинической картины чесотки основным симптомом заболевания служит чесоточный ход, который самка прокладывает на границе рогового и зернистого слоя эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся над уровнем кожи линии беловатого или грязно–серого цвета длиной от 0,5 до 1 см. На переднем конце хода можно видеть самку клеща, просвечивающую через роговой слой в виде черной точки. Иногда чесоточные ходы могут быть представлены цепочкой мелких пузырьков, расположенных линейно. Такие чесоточные ходы наиболее часто располагаются на боковых поверхностях кистей, пальцев кистей, на ладонях, в области лучезапястных суставов, на локтях, лодыжках, тыле стоп и подошвах. При длительно существующем процессе выявляются старые сухие чесоточные ходы в виде сухих поверхностных трещин. У взрослых на коже подмышечных впадин, внутренней поверхности бедер, на животе, пояснице, в паховых и межъягодичной складках чесоточные ходы могут выглядеть в виде линейного шелушения на поверхности плотных узелков синюшно–багрового цвета. Если давность заболевания не превышает двух недель, то чесоточные ходы можно и не найти. С большим трудом они также обнаруживаются у чистоплотных людей – малосимптомная чесотка.
Помимо чесоточных ходов, для клинической картины чесотки характерно появление мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов в типичных местах локализации (кисти, лучезапястные и локтевые суставы, передняя и внутренняя поверхность бедер, ягодицы, поясница, низ живота, молочные железы у женщин, половые органы у мужчин).
Чесотка у детей
Чесотка у детей имеет свои особенности. Обычно поражаются все участки кожного покрова, вплоть до волосистой кожи головы и кожи лица, чего у взрослых никогда не наблюдается. В клинической картине отмечается полиморфизм высыпаний с преобладанием экссудативного компонента со склонностью к экзематизации и присоединению вторичной инфекции. В целом клиническая картина напоминает мокнущую экзему, неподдающуюся обычной терапии. Характерно, что у детей первых трех лет жизни редко поражаются межпальцевые промежутки и боковые поверхности пальцев кистей, а также кожа по переднему краю подмышечной складки. В некоторых случаях у детей грудного и раннего детского возраста в процесс могут вовлекаться ногтевые пластинки, пораженные чесоточным зуднем, которые утолщаются, разрыхляются, на их поверхности появляются трещины.
Диагноз чесотки у детей раннего возраста основывается на тщательном сборе анамнеза, осмотре лиц, находящихся в контакте с больным ребенком и выявлении чесоточного клеща при лабораторном исследовании.
Норвежская чесотка является редкой разновидностью чесотки. Впервые эта форма чесотки была описана Boeck и Danielsaen в 1848 г. в Норвегии у больных лепрой. Норвежская чесотка вызывается обыкновенным чесоточным клещом и встречается, как правило, у ослабленных и истощенных лиц, у больных с синдромом Дауна, больных туберкулезом и ВИЧ–инфицированных, онкологических больных и пациентов, длительно получающих гормональные и цитостатические препараты. Для норвежской чесотки характерен полиморфизм высыпаний (папулы, везикулы, пустулы, трещины), появляются грубые грязно–желтого цвета корки толщиной до 2–3 см, которые в виде панциря могут покрывать значительные по площади участки кожного покрова. В нижних слоях корок можно видеть извилистые углубления, соответствующие чесоточным ходам. При снятии корок обнажаются обширные мокнущие эрозии. Между слоями корок обнаруживается огромное количество клещей на всех стадиях развития (до 200 на 1 см2). В процесс вовлекаются ногтевые пластинки, которые утолщаются, разрыхляются, легко ломаются, на ладонях и подошвах развивается грубый гиперкератоз, волосы теряют блеск, становятся тусклыми, от больного исходит неприятный кислый запах, часто повышается температура тела. Больные норвежской чесоткой крайне контагиозны.
Узелковая чесотка (постскабиозная лимфоплазия кожи)
У части больных, получивших полноценное лечение, чаще на внутренней стороне бедер, на ягодицах, внизу живота и на половых органах у мужчин, на молочных железах у женщин появляются плотные зудящие лентикулярные папулы синюшно–багрового цвета. Т.В.Соколова (1987) доказала наличие чесоточных ходов в роговом слое лентикулярных папул путем соскобов с последующим микроскопированием содержимого в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки и экскременты. Причем количество паразитарных элементов было вдвое выше, чем в чесоточных ходах типичной локализации (на запястьях, кистях и стопах). Предполагается, что длительное сохранение клещевого антигена в репродуктивных ходах приводит к возникновению зудящих папул в местах скопления лимфоидной ткани. В патогенезе развития скабиозной лимфоплазии лежит особенность кожи отвечать на внедрения клеща реактивной гиперплазией лимфоидной ткани. Через 2 –6 недель после специфического лечения чесоточного клеща в соскобах рогового слоя с поверхности таких папул не обнаруживали.
Псевдочесотка или клещевой дерматит возникает при попадании клещей от животных (собаки, свиньи, лошади, овцы, козы, кролики) на кожу человека. Инкубационный период составляет от нескольких часов до 2 суток. Самки клещей, внедряясь в эпидермис, ходов не образуют и не откладывают яйца, на месте внедрения возникают папулезные и уртикарные элементы. От человека к человеку заболевание не передается, высыпания регрессируют самостоятельно при устранении источника заражения.
При возникновении элементов скабиозной лимфоплазии необходимо дифференцировать их с лентикулярными папулами при вторичном сифилисе. Данные анамнеза и нахождение в соскобах рогового слоя чесоточного клеща позволяют поставить диагноз чесотки. В сомнительных случаях проводится серологическая диагностика с целью исключения сифилиса. Чесотку у детей следует отличать от детской почесухи и от крапивницы.
Длительно существующий процесс, нерациональное лечение могут привести к осложнению чесотки дерматитом, микробной экземой, пиодермией. Как правило, с увеличением давности заболевания возрастает вероятность осложнений, что нередко приводит к диагностическим ошибкам.
Диагноз чесотки основывается на клинических проявлениях, эпидемиологических данных и лабораторных исследованиях (обнаружение чесоточного клеща):
• метод извлечения клещей иглой
• метод тонких срезов
• метод послойного соскоба
• метод щелочного препарирования кожи
• экспресс–диагностика чесотки с применением 40% водного раствора молочной кислоты.
К антискабиозным препаратам в настоящее время предъявляются следующие требования: быстрота и надежность акарицидного действия, отсутствие раздражающего действия на кожу, простота в употреблении и доступность для массового применения. Всем этим требованиям отвечает аэрозольный скабицид Спрегаль. Препарат прост и удобен в применении, экономичен (одной упаковки достаточно для обработки 2–4 человек). Лечение начинают в вечерние часы, чтобы препарат действовал ночью, во время максимальной активности самки чесоточного клеща. Больной принимает душ и однократно наносит аэрозоль на всю поверхность кожного покрова сверху вниз на расстоянии 20–30 см. Особенно тщательно препарат наносят на кожу пальцев кистей, межпальцевых промежутков, стоп, подмышечных впадин, промежности. После обработки надевается чистое нательное белье, меняется также постельное белье. Одновременно таким же образом обрабатываются все члены семьи. Через 12 часов больной повторно принимает душ и опять меняет нательное и постельное белье. Обычно бывает достаточно однократного применения Спрегаля, однако, исходя из длительности эмбриогенеза, целесообразно эти процедуры повторить через 2 дня, т.е. на 4–й день курса с расчетом воздействия на вылупившиеся личинки. У детей грудничкового и раннего детского возраста при поражении лица Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу.
Бензилбензоат – одно из эффективных и наиболее известных антискабиозных средств. Лечение бензилбензоатом, применяемым в виде 20% суспензии у взрослых и 10% суспензии у детей, рекомендуется проводить в течение 6 дней по следующей методике. 20% водно–мыльная суспензия препарата в количестве 100 г втирается однократно только в первый и четвертый дни курса. Обязательно купание больного перед каждым втиранием. Во второй и третий день втирание бензилбензоата не проводится. Эти дни могут быть использованы для лечения сопутствующих осложнений. Смена нательного и постельного белья проводится дважды: после первой обработки (в первый день) и через два дня после второго втирания, т.е. на шестой день лечения, когда больной должен повторно вымыться.
Следует упомянуть о лечении по методу Демьяновича, заключающегося в последовательном втирании 60% раствора гипосульфита натрия (раствор № 1) и 6% концентрированной соляной кислоты (раствор № 2). Также для лечении чесотки используются мази: Вилькинсона, 33% серная и мазь бензилбензоата. Однако они менее удобны в применении и по эффективности значительно уступают Спрегалю и 20% суспензии бензилбензоата.
При присоединении дерматита или микробной экземы проводится противовоспалительная и десенсибилизирующая терапия. Назначаются антигистаминные препараты (супрастин, фенкарол, лоратадин и др.), глюконат кальция в виде инъекций 10% раствора по 10,0 в/м в течение 10 дней. Наружно применяют кортикостероидные мази: элоком, адвантан, дипрогент и др. Для рассасывания очагов инфильтрации – пасты, содержащие 2–10% дегтя, нафталана, ихтиола, АСД–3.
При пиодермии, осложняющей течение чесотки, целесообразно назначение антибиотиков внутрь в случае распространенности процесса, а также проведение активной наружной терапии (мази банеоцин, линкомициновой, эритромициновой). Если гнойничковые высыпания ограничены, то проводится одновременное лечение чесотки и ее осложнений. При обилии гнойничков, корок, эрозий интенсивные антискабиозные мероприятия проводить нельзя из–за возможной диссеминации пиогенной инфекции. Вначале купируют проявления пиодермии, а затем проводят антискабиозную терапию.
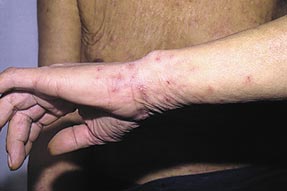
Высыпания при чесотке в области запястий.

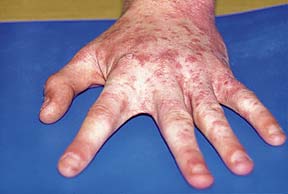
Высыпания при чесотке в области кистей.
При длительно существующей скабиозной лимфоплазии в ряде случаев эффективны криотерапия, а также введение под очаг депо–форм кортикостероидов.
При клещевом дерматите (псевдочесотке) прежде всего необходимо изолировать зараженное животное и тем самым прервать попадание клещей на кожу человека, после чего проводится терапия указанными выше антискабиозными препаратами.
Лечение больного чесоткой должно быть полноценным с последующим контролем каждые 10 дней в течение 1,5 мес. Не менее важно провести лечение всех лиц, находящихся в половом и тесном бытовом контакте с заболевшим. Для предупреждения повторного заражения и распространения инфекции необходима грамотно проведенная дезинфекция белья и предметов домашнего обихода. Обеззараживание постельного и нательного белья, полотенец производится кипячением в 1–2% растворе соды или с любым стиральным порошком в течение 10 минут от момента закипания. Для обработки верхней одежды, головных уборов, перчаток, мебели, ковров, матрасов, подушек, обуви, игрушек и других предметов, с которыми соприкасался пациент и которые не могут быть подвергнуты кипячению, применяется специально разработанный для этой цели препарат А–пар в аэрозольной упаковке. Одного баллона достаточно для обработки вещей 2–3 больных или 9 кв. м поверхности в помещении. Средство не оставляет пятен и не требует последующей стирки или чистки обработанных вещей и поверхностей. Верхнюю одежду, не подлежащую кипячению, проглаживают утюгом с отпаривателем с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши вывешивают на открытый воздух в течение 5 дней. Детские игрушки, обувь помещают в полиэтиленовый пакет и на время исключают из пользования (не менее 7 дней). В комнате больного ежедневно проводят влажную уборку с 1–2% раствором соды, обращая особое внимание на дверные ручки, подлокотники кресел и т.п. В профилактике чесотки и снижении заболеваемости немаловажную роль играет санитарно–просветительская работа.
1. Т.В.Соколова, Р.Ф.Федоровская, А.Б.Ланге. Чесотка . – М.,Медицина, 1989, 175с.
2. Чесотка. Методические рекомендации для врачей. – .М.,1992, 20 с.
3. Т.В.Соколова. Доброкачественная лимфоплазия кожи при чесотке. Современные аспекты диагностики, лечения и профилактики кожных и венерических заболеваний. – Владивосток, 1992, с.17.
4. Кожные и венерические болезни: Руководство для врачей .под редакцией Ю.К.Скрипкина, В.Н.Мордовцева. – М.,Медицина,1999, с.426 –436.
5. Кубанова А.А., Федоров С.М., Тимошин Г.Г., Левин М.М. Спрегаль в терапии больных чесоткой. – Журнал “ В мире лекарств”, 1999, 1, с.59.

Рубрика: 9. Медицина и фармакология
Дата публикации: 18.11.2019
Статья просмотрена: 27 раз
Чесотка является самым распространенным паразитарным заболеванием кожи, которое встречается в практике врачей всех медицинских специальностей. В статье описано клиническое наблюдение длительного существования чесотки у 9-ти месячного ребенка. Несмотря на типичные для детского возраста проявления дерматоза, пациент безуспешно лечился с ошибочными диагнозами у врачей общелечебной сети. Приводятся основные сведения о распространенности, этиологии, клинике, диагностике, лечения чесотки на современном этапе. Описанный случай имеет целью привлечь внимание врачей дерматовенерологов, педиатров, семейных врачей к проблеме паразитарных дерматозов.
Ключевые слова: чесотка, дети, паразитарные дерматозы, кожа, зуд, заболеваемость, осложнения.
Введение
Инвазионными стадиями являются самки и личинки клеща. Заражение чесоткой происходит преимущественно при контакте с больным чесоткой или через инфицированные предметы, при тесном телесном контакте, обычно при совместном пребывании в постели и интимной связи. Возможен также непрямой путь заражения — через предметы обихода, одежду и пр.
Выделяют типичные и атипичные варианты. Инкубационный период при заражении самками чесоточного клеща практически отсутствует. При инвазии личинками можно говорить об инкубационном периоде, который соответствует времени метаморфоза клещей (около 2 недель).
Типичная чесотка встречается наиболее часто, ее клиническая картина представлена различными вариантами чесоточных ходов, фолликулярными папулами на туловище и конечностях, невоспалительными везикулами вблизи ходов, расчесами и кровянистыми корочками, диссеминированными по всему кожному покрову. Зуд — характерный субъективный симптом чесотки, обусловленный сенсибилизацией организма к возбудителю.
Чесотка у детей характеризуется большей распространенностью процесса с вовлечением кожи лица и волосистой части головы. Преобладают реактивные варианты чесоточных ходов вблизи экссудативных морфологических элементов, часто встречается скабиозная лимфоплазия кожи, нередки осложнения заболевания. В процесс, особенно у грудных детей, могут вовлекаться ногтевые пластинки.
Дерматоскопия является обязательным методом при обследовании больного чесоткой. Также используются метод извлечения клеща иглой или метод соскобов с последующей микроскопией препарата с целью обнаружения чесоточного клеща.
Чесотку дифференцируют с псевдосаркоптозом, контактным аллергическим дерматитом, крапивницей, токсикодермией, крысиным клещевым дерматитом, педикулезом, флеботодермией, дисгидротической экземой, атопическим дерматитом, кожным зудом, у детей — с почесухой, ветряной оспой и т. п.
Лечение направлено на уничтожение возбудителя на всех стадиях его развития. Достигается путем назначения акарицидных топических препаратов.
Приводим клиническое наблюдение. Пациент М., возраст 9 месяцев.
Жалобы со слов мамы на высыпания на коже, кожный зуд, преимущественно в вечернее время, нарушение сна, обусловленное зудом.
Anamnesis vitae.Срождения проживает в регионе, по климатическим условиям приближенному к районам Крайнего Севера. Родился в срок, прививки по возрасту. Хроническими заболеваниями не страдает. Аллергологический анамнез спокоен. Наследственность не отягощена. Материально-бытовые условия удовлетворительные.
Эпидемиологический анамнез: ребенок не организован. Бытовые контакты: проживает в благоустроенной квартире с отцом и матерью. При осмотре и обследовании обоих родителей диагностирована чесотка.
Объективно: общее состояние удовлетворительное. Ребенок плаксив, беспокоен. Положение активное, сознание ясное. Периферические лимфатические узлы не пальпируются, пальпация безболезненна, кожа над ними не изменена. Дыхание через нос свободное, при аускультации дыхание пуэрильное, хрипов нет. Тоны сердца при аускультации ясные, ритмичные. Органы пищеварения: язык влажный, чистый, не обложен. Живот не увеличен, мягкий. Печень из-под края реберной дуги не выступает. Стул регулярный, оформленный. Область почек визуально не изменена. Мочеиспускание свободное, безболезненное.
Локальный (дерматологический статус).Патологический кожный процесс носит распространенный характер. Локализуется на коже межпальцевых складок кистей, туловище, конечностях, в т. ч. и на коже подошвенной поверхности стоп. Представлен множественными парными папуло-везикулами, расположенными на умеренно гиперемированном фоне, геморрагическими корками, экскориациями. На коже ягодиц, живота, подмышечных областей видны немногочисленные лентикулярные папулы розово-красного цвета плотно-эластической консистенции (скабиозные лимфоплазии). На коже межпальцевых складок кистей и стопах располагаются слегка возвышающиеся линии беловатого или грязно-серого цвета, прямой или изогнутой формы, длиной 5–7 мм (рисунок 1).
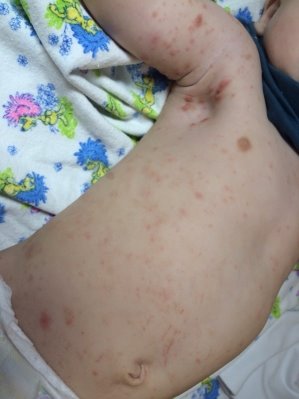
Рис. 1. Высыпания на коже у пациента с чесоткой
Дерматоскопически визуализируются чесоточные ходы. В области подмышечных впадин, подошвенной поверхности стоп немногочисленные плотные папулы до 0,3 см синюшно-багрового цвета. При микроскопии чешуек гладкой кожи на чесоточного клеща обнаружен Sarcoptes scabiei (рисунок 2).
На основании жалоб, анамнеза, типичных клинических проявлений, результатов дополнительных лабораторных методов исследования выставлен клинический диагноз:Чесотка (код по МКБ-10 В86).
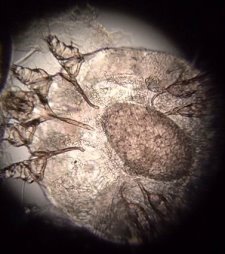
Рис. 2. Самка чесоточного клеща Sarcoptes scabiei у ребенка. Микрофотография препарата в молочной кислоте
Назначено лечение противочесоточными препаратами всем членам семьи. Ребенок получал наружно эмульсию бензил-бензоат 10 % 1 раз в сутки на ночь на всю поверхность кожного покрова (исключая лицо и волосистую часть головы) 1 и 4 сутки. На 5-е сутки — душ, смена белья. Даны рекомендации по дезинфекции одежды, белья и предметов обихода.
Читайте также:


