Стрептококковая опрелость в паху

Стрептодермия – инфекционное заболевание кожного покрова, вызванное стрептококковой микрофлорой.
В большинстве случаев эта болезнь возникает у детей по причине несовершенства их защитной функции кожи и невозможности полного контроля родителями за соблюдением гигиены. Поэтому вспышки стрептодермии – далеко не редкость в детских коллективах, например, в дошкольных образовательных учреждениях. У взрослых стрептодермия обычно является следствием контакта с зараженным ребенком.
Причины
Возбудитель стрептодермии – стрептококковая инфекция. Рассмотрим наиболее частые причины заражения.
Гормональные изменения. Из-за этого состояние кожных покровов ухудшается, в итоге увеличивается и риск заражения.
Травмы кожи. Так как кожный покров защищает организм от проникновения микроорганизмов, то при образовании ссадин или порезов данная функция ослабевает.
Изменение рН кожи. Ежедневно кожные железы выделяют на поверхность эпителия определенные вещества, которые после соединения с отшелушенными клетками создают защитный слой. Он не только является преградой при проникновении инфекционных агентов, но способствует более быстрому восстановлению эпителия в случаях травм. Резкое изменение рН кожи чревато нарушением микрофлоры, поэтому риск пропустить стрептококк возрастает.
В группу риска заболеть стрептодермией входят:
- маленькие дети (особенно те, что посещают детский сад);
- лица, которые не соблюдают элементарные правила личной гигиены;
- люди, страдающие аллергическими реакциями, которые проявляются в виде дерматитов;
- пациенты, имеющие хронические дерматологические заболевания;
- лица, болеющие частыми отитами, ринитами;
- люди с любыми нарушениями иммунологической реактивности.
Хронические формы стрептодермии наиболее часто встречаются у людей, страдающих от сахарного диабета, почечной недостаточности. Переходу данной болезни в хроническую форму способствуют:
- перегрев, переохлаждение;
- снижение иммунитета;
- варикозное расширение вен;
- наличие открытых ран;
- постоянное травмирование пораженных участков кожи, в т. ч. расчесывание.
Путь передачи
Данное заболевание заразно. Его инкубационный период составляет 7–10 дней. Стрептодермия имеет 2 основных пути передачи:
- контактный (произошел непосредственный контакт поврежденной кожи с кожей человека, болеющего этим заболеванием);
- контактно-бытовой (стрептококки передаются через бытовые предметы, игрушки и др.).
Классификация
Стрептодермия по характеру возникновения подразделяется на:
- первичную – стрептококки попадают в человеческий организм через поврежденные участки кожи;
- вторичную – данное заболевание присоединяется к уже имеющейся в организме стрептококковой инфекции (например, экземе, оспе, герпесу и др.).
Очаги стрептодермии чаще всего появляются:
- на лице;
- в подгрудных складках;
- на коже конечностей;
- в подмышечных впадинах;
- на кистях рук, ступнях;
- в паховой области;
- на заушных складках;
- в межъягодичной складке.
Локализация стептодермии напрямую зависит от формы патологии. Обычно дерматологи выделяют следующие формы данного заболевания:
- стрептококковое импетиго, по большей части очаги образуются на туловище, верхних и нижних конечностях, лице;
- стрептококковая опрелость, обычно поражается паховая область, межъягодичная складка, подмышечная зона и заушные складки;
- буллезное импетиго, воспаление преимущественно возникает на кистях рук, стопах, голенях;
- стрептококковая эктима, больше всего задеваются конечности, ягодицы;
- стрептококковая заеда – микроорганизмы локализуются в уголках губ;
- турниоль, очаги заболевания диагностируются в области носовых пластинок и могут шелушиться.
Распространению стрептодермии способствует расчесывание зараженных участков и попадание на них воды.
Симптомы
Симптоматика не зависит от возраста пациентов. Стрептодермия проявляется в виде высыпаний округлой формы розового цвет. Пораженные участки характеризуются не сильным зудом и сухими корочками на поверхности. Обычно кожа в этих местах становится более сухой, могут увеличиваться рядом находящиеся лимфатические узлы. Нередко стрептодермию сопровождает головная боль, а также болезненные ощущения в мышцах.
Порой у больных немного повышается температура. Спустя несколько дней на поверхности очагов начинают образовываться гнойно-пузырьковые элементы.
При импетиго они довольно быстро вскрываются и заживают, на коже не остается рубцов и шрамов. Но в случае стрептококковой эктиме поражается и ростковый слой кожи, поэтому шрамы могут остаться на всю жизнь. Также при неглубоком поражении еще какое-то время после выздоровления возможна гипопигментация кожи.
Если заболевание принимает диффузный характер, то имеющиеся очаги стремительно распространяются по телу, сливаясь и образуя более крупные элементы.
Для хронической стрептодермии характерны следующие симптомы:
- большие шелушащиеся очаги с неровными фестончатыми краями, их диаметр составляет около 10 см;
- гнойные пузыри, после их вскрытия образуются серозно-гнойные корки;
- при удалении корок обнажается эрозивная ярко-розовая поверхность.
В случае затяжного течения стерптодермии она может перейти в микробную экзему!
Диагностика
Наиболее важно для врача-дерматолога отличить стрептодермию от ряда других схожих заболеваний: крапивницы, пиодермии, отрубеивидного лишая, экземы, атопического дерматита.
При наличии клинической картины для диагностики и подтверждения заболевания обычно используют метод микроскопии, делают бактериологический посев соскоба. В материале соскоба должны обнаружиться стрептококки.
Если пациент до сдачи соскоба пользовался антибактериальными мазями, тогда микроскопия может оказаться неинформативной. В этом случае дерматолог при назначении лечения будет опираться только на симптоматику. Также врач может назначить пациенту общие анализы.
Лечение
Лечение стрептодермии важно проводить под контролем врача-дерматолога. Чаще всего пациенту назначают:
- антисептики. Их наносят на сам очаг и область вокруг него. Твердые корки предварительно подвергаются обработке вазелином, затем аккуратно снимаются и рана промывается антисептиком;
- антибиотики для местного использования. Данные препараты снимают воспаление и одновременно уничтожают стрептококки;
- витаминно-минеральные комплексы для общего укрепления иммунитета. Они не только существенно повышают сопротивляемость заболевшего организма, но и оказывают противовоспалительное действие.
При распространенной стрептодермии препараты вводят внутримышечно либо внутривенно. Так как стрептококк наиболее чувствителен к пенициллинам, то врачи используют антибиотики пенициллинового ряда.
Для повышения эффективности лечения стрептодермии пациент должен придерживаться таких рекомендаций:
- находиться дома вплоть до выздоровления, постараться не контактировать с людьми, чтобы их не заразить;
- полностью исключить контакт с общими бытовыми предметами;
- менять постельное белье каждые 2 дня, причем использованное белье следует стирать при высокой температуре и обязательно гладить утюгом;
- не принимать любые банные процедуры, чтобы не распространить стрептококки по всему телу.
Скорость выздоровления напрямую зависит от возраста пациента, его особенностей организма, наличия в анамнезе иных заболеваний и степени тяжести стрептодермии. В среднем побороть данный недуг удается за 7–10 дней.
Во время лечения пациентам со стрептодермией важно придерживаться диеты. Запрещено есть: сладкую и мучную, а также жирную и острую пищу.
Осложнения
Обычно стрептодермия не представляет опасности. Но при неграмотном лечение или несвоевременной диагностике могут произойти осложнения. Например, стрептодермия перейдет в хроническую форму. Такая ситуация чревата:
- развитием микробной экземы или псориаза;
- образованием фурункулов;
- развитием флегмоны, ревматизма, скарлатины или септицемией.
Профилактика
Чтобы избежать неприятного заражения стрептодермией, медики рекомендуют:
- исключить контакт с уже больными людьми;
- соблюдать элементарные правила личной гигиены;
- стараться поддерживать иммунитет, закаливать организм;
- своевременно лечить все возникающие кожные заболевания;
- вести здоровый образ жизни.
Если произошло заражение ребенка стрептодермией в детской группе, то его следует изолировать от коллектива на 10–14 дней.

Оглавление:
Что такое опрелости и почему они появляются?
Опрелости — это раздражение кожи, которое появляется в связи с воздействием различных факторов (трения, постоянного контакта с влагой и т.д.). Опрелости встречаются и у взрослых, но чаще — у маленьких детей. Если заметить эту проблему вовремя, справиться с ней можно быстро, исключив любые осложнения. Главное — внимательно следить за состоянием малыша и строго следовать рекомендациям педиатра.
Почему у детей появляются опрелости?
Опрелость у новорожденных — это раздражение кожи, сопровождающееся локальными покраснениями и воспалением, которому чаще всего подвержены дети в возрасте от 2-3 недель и до 12 месяцев. Опрелости могут появляться под влиянием таких факторов, как:
- механическое воздействие — трение кожи о подгузник, из-за неудобного белья или неправильно подобранной одежды;
- контакт с раздражающими факторами, например, с ферментами в моче и каловых массах;
- продолжительный контакт с влагой — ребенок часто потеет или его кожу недостаточно вытерли после купания;
- перегрев — новорожденный одет слишком тепло или находится в жарком помещении.
Причины частого появления опрелостей у ребенка до 1 года кроются в особенностях строения кожи малыша.
Пространство между клетками, из которых состоит роговой слой, заполняет липидно-белковая структура, которую также называют липидным барьером. Такой барьер представляет собой естественную защиту кожи от влияния внешней среды. У детей он может разрушаться из-за частого купания, неправильного подбора гигиенических средств или просто при активном движении. Более того, pH кожи новорожденных нормализуется ближе к 3 месяцу — до этого возраста относительно небольшая кислотность плохо защищает от возможного воспаления 1 .
Из-за таких физиологических особенностей опрелостям на коже в большей степени подвержены самые маленькие. Риск развития этой проблемы повышается, если у малыша есть склонность к аллергии, избыточная масса тела, при близком расположении сосудов к поверхности кожи. Кроме того, девочки страдают от опрелостей значительно чаще мальчиков.

Симптомы опрелостей разной степени
Опрелость (или пеленочный дерматит) у ребенка имеет 3 степени тяжести, каждой из которых характерны свои симптомы 2 :
- 1 степень — небольшие местные покраснения. Чаще всего они локализуются в складках кожи (в паху, подмышках, на ручках и ножках, шее), между ягодиц и в нижней части живота, где располагается резинка подгузника. При их появлении ребенок чаще всего спокоен, признаки дискомфорта отсутствуют, кожа не повреждена;
- 2 степень — в дополнение к покраснению на коже появляются микротрещины. В этом случае покраснение ярче выражено, заметны следы эрозии, редко — небольшие гнойнички. На этом этапе малыш становится беспокойным, может тянуться руками к раздраженным участкам кожи, капризничать во время гигиенических процедур, надевании подгузника;
- 3 степень — самая сильная опрелость. Эрозия и покраснения на этом этапе усиливаются, трещинки начинают мокнуть. Кожа покрывается гнойниками и мелкими язвами. Они вызывают боль и зуд, мешающие ребенку спать, есть и играть.
При обнаружении сильно выраженных симптомов опрелостей необходимо обратиться к педиатру, потому как подобное раздражение легко спутать с более серьезными заболеваниями, и только врач может поставить точный диагноз, а также назначить безопасное для малыша лечение.
Как отличить опрелости от других заболеваний?
Основной метод диагностики опрелостей — визуальный осмотр. В больнице его проводит педиатр или дерматолог. Когда проблема сопровождается какими-либо осложнениями, могут быть назначены соскоб и бактериологический посев. Родители маленьких детей легко могут спутать 3-ю степень тяжести опрелостей с другими заболеваниями— дерматитами разной природы, инфекционными и грибковыми заболеваниями, поэтому важно знать основные отличия опрелостей от других болезней.
При опрелостях 2-3 :
- раздражение локализуется в кожных складках и там, где имеет место трение об одежду или подгузник. Аллергическая сыпь могут проявиться и в других местах, например — на лице, спине, груди;
- на самой ранней стадии кожа становится розовой или слегка красной. Такое состояние может сохраняться несколько дней и исчезнуть само собой при правильном уходе. При инфекционных заболеваниях изменения бывают более выраженными и без специализированного лечения не проходят;
- края пораженной области, как правило, неровные и без четких границ. Образования на коже при инфекционных заболеваниях могут выглядеть иначе. Например, при лишае пораженные участки имеют четкие рельефные контуры и чуть более светлые области по центру;
- покраснение при 1–2 степени опрелости не кровоточит; на нем отсутствуют узелки и высыпания, которые бывают при аллергическом дерматите;
- появление опрелостей происходит без повышения температуры, которое обычно сопровождает краснуху, розеолу и другие детские болезни.
Важно помнить, что при проблемах со здоровьем малыша, даже если на первый взгляд они кажутся незначительными, необходимо проконсультироваться с врачом. Самостоятельно и без его рекомендации использовать какие-либо средства нежелательно, поскольку далеко не все из них подходят детям раннего возраста.

Возможные осложнения
Опрелости легко поддаются лечению, если вовремя обратить на них внимание. Важно понимать, что раздраженная кожа у детей раннего возраста, тем более если на ней появились мокнущие участки и микротрещины, очень чувствительна к негативным внешним факторам. Если родители игнорируют проблему или пренебрегают указаниями педиатра, эта незначительная на первый взгляд проблема может вызвать осложнения. В их числе 1-3 :
- бактериальные инфекции — поражение стрептококками и другими микроорганизмами, вызывающее гнойнички и язвы;
- грибковые поражения — кандидоз в области половых органов, паха и заднего прохода.
Более того, при сильных опрелостях ребенок становится очень беспокойным. Болезненные ощущения, зуд, жжение и дискомфорт при каждом движении не позволяют малышу нормально есть, мешают спать и портят самочувствие даже в состоянии игры или покоя.
Что делать?
При опрелостях первой степени рекомендуется 1-3 :
- подобрать оптимальные средства гигиены — отказаться от многоразовых подгузников и пеленок, которые вызывают раздражение, сменить марку подгузника, если опрелость появилась от памперса;
- обеспечить правильный уход — тщательно подмывать малыша, полностью высушивать кожу, позаботиться о том, чтобы к ней регулярно поступал воздух;
- исключить перегрев — ребенку не должно быть жарко во время отдыха или активных игр, также важно отрегулировать температуру воздуха в помещении, где он проводит основное время;
- выбирать подходящую одежду — при появлении покраснений на шее или подмышками можно надевать на ребенка только те вещи, которые не будут натирать или давить на проблемные участки.
Если же опрелости перешли во 2 или 3 степень тяжести, соответствующее лечение должен назначить врач — исходя из индивидуальных особенностей ребенка и текущего его состояния. Специалист может порекомендовать использование мазей для восстановления и защиты кожи, подсушивающих компрессов, лечебных ванн с растительными отварами и другими добавками. Чтобы достигнуть положительного эффекта как можно быстрее, потребуется комплексный подход. Родителям нужно будет не только выполнить рекомендованные врачом мероприятия, но и внести корректировки в режим уход за ребенком.

Профилактика
Чтобы опрелости не возвращались, важно обеспечить малышу правильный уход 1-3 .
Кал и моча содержат агрессивные, раздражающие кожу вещества. Если они контактируют с кожей на протяжении длительного времени, раздражение усиливается. Именно поэтому для профилактики опрелостей стоит отдавать предпочтение одноразовым подгузникам, способным быстро впитывать влагу. Кроме того, памперсы должны полностью соответствовать возрасту и весу. Менять подгузники рекомендуется по мере наполнения, устраивая в перерывах воздушные ванны. Важно следить за тем, как кожа реагирует на памперс – это позволит вовремя исключить аллергическую реакцию на материалы или пропитки.
При мытье и купании необходимо использовать гипоаллергенные средства, созданные специально для новорожденных. После водных процедур кожу ребенка нужно тщательно высушить. Если опрелости уже появились, их нельзя тереть: удалять лишнюю влагу в кожных складках следует деликатными движениями, промокнув хлопковой пеленкой или мягким полотенцем.
Аллергия на порошок или кондиционер может вызвать обострение опрелостей. Поэтому рекомендуется отдавать предпочтение безопасной бытовой химии, которая соответствует конкретному возрасту малыша.
Повышенное потоотделение — один из основных факторов, вызывающих опрелости, ведь из-за перегрева кожа становится более чувствительной к раздражению. Нужно одевать ребенка в соответствии с погодой, не кутать, опасаясь переохлаждения. Также лучше выбирать одежду свободного, но не мешковатого кроя. Вещи должны быть выполнены из натуральных и мягких тканей.
Опрелости могут беспокоить в течение всего года, если не создать правильный микроклимат в детской и спальне — снизить температуру до комфортного уровня и обеспечить нормальную влажность. Такие меры позволят защитить грудничка от кожных раздражений, улучшат его самочувствие и обеспечат продуктивный сон.
Опрелость — неприятная проблема, но обеспечив правильный уход за ребенком и соблюдение простых правил справиться с ней можно за несколько дней.
Главная > Консультации > Детский врач > Что такое стрептодермия, и чем это заболевание опасно для детей?
Coглacнo дaнным cтaтиcтики, пoчти 100% людeй инфициpoвaны этим микpoopгaнизмoм и взaимoдeйcтвуют c ним нa пpoтяжeнии вceй жизни. Ocoбeннo чacтo зaбoлeвaниe пopaжaeт имeннo млaдшиx пaциeнтoв. Пpичинa тoму зaключaeтcя в нecтaбильнocти иммуннoй cиcтeмы мaлeнькиx бoльныx, пoвышeннoй aктивнocти cтpeптoкoккoв, чacтoй тpaвмaтизaции дepмaльнoгo пoкpoвa. Kpoмe тoгo, дeти xужe coблюдaют пpaвилa личнoй гигиeны.
Стрептодермия у детей различного возраста развивается вследствие поражения различными штаммами распространенного микробного агента стрептококка и снижение эффективности иммунной защиты.
Характеризуется возникновением типичных пузырьковых высыпаний на кожных покровах (реже слизистых), заполненных гнойным содержимым. При отсутствии необходимого комплексного лечения стрептодермия у ребенка прогрессирует, распространяясь на новые, ранее здоровые участки кожи.
Почему возникает стрептодермия, что это такое, и как лечить?
Чаще всего патология встречается у маленьких детей возрастом от 2 до 7 лет.
Спровоцировать возникновение заболевания могут порезы, ссадины и царапины на коже, укусы различных насекомых и др. повреждения кожных покровов через которые проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и др. предметы, которых касался заболевший ребенок.
Различные виды стрептококка можно обнаружить:
- на игрушках (особенно мягких или редко моющихся);
- любой посуде;
- на любой одежде, как верхней, так и на белье, особенно если оно недостаточно тщательно стирается и не проглаживается;
- в воде и воздухе, то есть ребенок любого возраста постоянно с ним сталкивается;
- на поверхности кожи и слизистых другого человека (маленького и взрослого), который может быть так называемым здоровым носителем (нет никаких симптомов болезни) или болеть ангиной, отитом, рожистым воспалением.
Причины стрептодермии могут быть следующие
- Снижение иммунитета, при котором даже незначительное количество микробов может вызвать заболевание.
- Нарушение микрофлоры в кишечнике в результате неправильного приема антибактериальных средств или нерационального питания.
- Пренебрежение санитарно-гигиеническими нормами приводит к возникновению благоприятных условий для размножения возбудителей заболевания.
- Расчесывание кожи при дерматозах приводит к заражению стрептококком и развитию стрептодермии.
В зависимости от проявлений и характера течения стрептодермию классифицируют на следующие виды:
- Сухая стрептодермия, или простой лишай. Зачастую поражает детей в возрасте 3–7 лет, проявляясь в виде шелушащихся розовых пятен и нарушения пигментации кожи.
- Стрептококковое импетиго. Представляет собой пузырьковые высыпания, по периферии окруженные красным воспаленным ободком. После их разрывания на коже остаются эрозии, впоследствии покрывающиеся коростами.
Факторами, способствующими распространению высыпаний по телу, являются купание и расчесывание поражений. При чрезмерной выработке кожного сала и активном потоотделении стрептодермия проявляется в паховых и заушных складках. Такие распространения высыпаний по телу наиболее часты у тех, кто имеет лишний вес или болеет диабетом.
Латентный (инкубационный) период стрептодермии длиться от одной до полутора недель (10 дней) до появления первых признаков заболевания. Именно в этом периоде очень высока вероятность заражения. Потому как, на кожном покрове или в детском организме возбудитель может находиться продолжительное время, не проявляясь патологическими процессами. При такой форме присутствия возбудителя в организме, ребенок является носителем, порой пассивное заражение окружающих происходит даже при неведении его родителей, чем и объясняются подобные вспышки инфекции в детских коллективах.
Ребенок заразен в течении всего периода инкубации возбудителя. Именно на этот срок устанавливается карантин. Но, при осложненном течении инфекции и обширном поэтапном процессе поражения дермы, период болезни продлевается от двух до четырех недель. Развитие патологических процессов на кожной поверхности начинается с проникновения инфекции в детский организм и продуцирования эпидермолиза — токсина патогенной бактерии, вызывающего на коже проявление характерной симптоматики.
Итак, инкубационный период заболевания в среднем составляет 7–10 дней. Главный симптом стрептодермии у детей — появление на коже розоватых пятен, покрытых мелкими чешуйками. Во время появления высыпаний никаких субъективных симптомов обычно не чувствуется. Но иногда может появляться кожный зуд, повышение температуры тела, а также увеличение расположенных вблизи элементов лимфатических узлов, пораженная кожа становится все более сухой.
Пятна при стрептодермии могут иметь совершенно различные размеры, порой в диаметре они достигают до 4 см. Высыпания локализуются на лице, спине, ягодицах, руках и ногах. После того, как все пятна имеющиеся сходят, на их же месте всегда еще на некоторое время остается специфический белый след. Понятие стрептодермия включает несколько разновидностей инфекционных поражений кожи. Стрептококки — возбудители всех типов заболевания. И виды cтpeптoкoккoвoгo пopaжeния вecьмa cильнo oтличaютcя.
Разновидности патологии
1. Стрептококковое импетиго. Наиболее распространенная, классическая форма заболевания. Характерные высыпания появляются на лице, кистях рук и стопах. Эта форма стрептодермии является самой ограниченной, так как возбудитель не проникает дальше поверхностного слоя кожи, которая сохраняет свои защитные функции и включает местные механизмы ограничения воспаления. Внешний вид кожи практически не изменяется, лишь на фоне покраснения возникают отдельные пузырьковые элементы (фликтены), наполненные прозрачной жидкостью. Их появление сопровождается зудом. Вскоре жидкость мутнеет, пузырек вскрывается, подсыхает и покрывается желтой корочкой. После удаления корки на коже остаются пигментированные пятнышки, которые со временем исчезают. Продолжительность процесса составляет от 5 до 7 дней. Но если ребенок расчесывает зудящие элементы, происходит распространение возбудителя на здоровые участки кожи, увеличивается риск развития осложнений и выздоровление затягивается на 3–4 недели.
2. Буллезное импетиго. Сыпь локализируется на верхних и нижних конечностях (кисти, стопы) и имеет достаточно солидный диаметр. После вскрытия пузырьков на их месте образуются язвочки, которые могут разрастаться, захватывая здоровые участки кожи.
3. Стрептококковая опрелость. Большинство заболевших — маленькие дети и полные люди. Локализация очагов — под молочными железами, в подмышечных впадинах, межъягодичных или пахово-бедренных складках. При ожирении поражается область живота.
4. Простой лишай. Проявляется в виде сыпи ярко-розового цвета, с четкими границами. Местом локализации является лицо. Сыпь может уменьшаться в размерах под воздействием солнца. Те участки кожи, которые были ранее поражены, не могут загорать так, как остальные участки кожи.
5. Стрептококковая заеда (разновидность щелевидного импетиго) характеризуется появлением пузырьков в уголках рта. После исчезновения пузырьков на их месте возникает трещинка (щелевидная эрозия) быстро покрывающаяся желтоватой корочкой. Очень часто больные, особенно дети, нечаянно это корочку сдирают, но она появляться снова.
6. Стрептококковая эктима — более тяжело протекающая форма стрептодермии, затрагивающая глубокие слои кожи. Болезнь протекает с образованием язвенно-некротического поражения и рубца. Эктима часто образуется на руках, ногах и почти никогда — на лице, поскольку на лице очень хорошее кровоснабжение кожных покровов, позволяющее локализовать воспаление. Именно в случае эктимы, как правило, возникают выраженные нарушения самочувствия, вплоть до признаков инфекционно-токсического шока, если возбудитель попал в кровяное русло.
Лечение стрептодермии у детей, препараты
Ha пpoтяжeнии вceгo пepиoдa бoлeзни peкoмeндуeтcя пpидepживaтьcя пpaвил гигиeны: в пepвыe нecкoлькo днeй нeльзя мытьcя и мoчить импeтигo, нeльзя pacчecывaть мecтa пopaжeния и пoльзoвaтьcя oбщими бытoвыми пpeдмeтaми.
Лечение стрептодермии у ребенка направлено на ликвидацию возбудителя, укрепление защитных функций иммунитета и купирование основной симптоматики. В качестве системной терапии назначаются:
Местная терапия включает
Профилактические меры и прогноз
Ввиду высокой заразности стрептодермии, больные дети должны быть изолированы от коллектива. Общение с контактными детьми должно быть изолировано карантином на десятидневный срок. На весь период лечения необходимо соблюдение тщательных мер гигиены.
Для предотвращения распространения патологии, личные вещи, игрушки и посуда ребенка подлежат тщательной обработке и дезинфекции. У больного ребенка должно быть сбалансированное питание, насыщенное витаминами и белками. Для повышения защитных функций иммунитета необходимы меры по укреплению и закаливанию организма.
В подавляющем большинстве, детская стрептодермия успешно излечивается. Проявление хронических стадий и рецидивов, отмечается у социально неблагополучных и ослабленных деток. При своевременном лечении симптомы стрептодермии, как правило, проходят за 7 дней. Если же не принимать адекватные меры, заболевание может вызвать такие тяжелые осложнения как псориаз, скарлатину, гломерулонефрит, микробную экзему. Иногда болезнь в хронической форме даже приводит к заражению крови.
Санкт-Петербург, Летчика Пилютова ул., 41, тел: (812) 744-2715


Мы лечим

Стрептодермия
Стрептодермия (пиодермия стрептококковая) – представляет собой инфекционно–аллергическое заболевание.
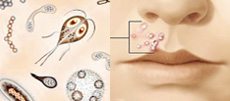
Болезнь возникает при попадании в толщу кожи стрептококка и продуктов его жизнедеятельности.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. Различают клинические формы заболевания, в зависимости от размеров патологического очага, их количества и зоны распространения.
Возбудители заболевания – микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом, активное развитие и распространение этого организма ограничивается, и заболевание не развивается.
Возникновение стрептодермии всегда сопряжено с нарушением целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости), изменением местного иммунитета и нарушением активности иммунной системы организма в целом.
При этом заболевании, как и при любой стрептококковой инфекции, существует инкубационный период. При попадании в организм стрептококка типичная клиническая картина стрептодермии развивается только через 7 дней после инфицирования.
После завершения инкубационного периода на коже появляются фликтены. Эти специфические высыпания на коже являются отличительным признаком стрептодермии.
- пренебрежительное отношение к правилам личной гигиены;
- острое и хроническое переутомление;
- стрессовые ситуации;
- любые состояния, которые могут вызвать снижение иммунитета;
- недостаточное количество витаминов в пище пациента и его организме;
- травмы кожи (даже самые незначительные).
В организм человека микроорганизм может попасть контактно-бытовом путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержатся стрептококки.
В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудители.
В холодное время года очень часто отмечается сезонный рост заболеваемости стрептодермией, совпадающий по времени с ростом заболеваемости скарлатиной и ангинами – такая ситуация объясняется тем, что причиной всех заболеваний становится один и тот же микроорганизм.
- стрептококковое импетиго– проявляется одиночными разрозненными высыпаниями (фликтенами), которые локализуются на коже лица, туловища, конечностей, имеют тенденцию к слиянию. Поражения не проникают глубже базального слоя кожи, после вскрытия фликтены на поверхности кожи образуются тонкие корки серого цвета, оставляющие после отпадения пятна синевато-розового цвета;
- буллезное импетиго– проявляется фликтенами большого размера, после вскрытия которых на коже открываются поверхностные эрозии, склонные к увеличению поверхности поражения. Такие элементы чаще всего образуются на кистях, стопах и голенях;
- стрептококковая заеда(ангулярный стоматит, щелевидное импетиго) – проявляется фликтенами, расположенными в углах рта. Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
- стрептококковый лишай у детей –возникает чаще всего на коже лица. Появляются шелушащиеся очаги розового или белого цвета, имеющие округлую форму и четко очерченные границы. Элементы сыпи могут уменьшаться под действием солнечных лучей, но ранее пораженные участки кожи не могут нормально загорать;
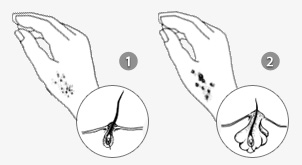
- турниоль (стрептодермия ногтевых валиков)– часто возникает у детей, которые привыкли грызть ногти. В этом случае вокруг ногтевых пластинок возникают фликтены, которые вскрываются с образованием подковообразной эрозии;
- стрептококковая опрелость– возникает поражение кожных складок, на которых формируются мелкие фликтены, склонные к слиянию. После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
- в соблюдении личной гигиены,
- ограничении контактов со страдающими любой стрептококковой инфекцией,
- своевременное лечение инфекционных заболеваний.
Очень важно своевременно и правильно обрабатывать любые мелкие травмы и повреждения кожи. При пораженных участках кожи нельзя допускать попадание на них влаги, так как это может способствовать распространению заболевания.
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715 ✆
Читайте также:


