Слоновость ноги при роже лечение
Рожа, рожистое воспаление - что это такое?
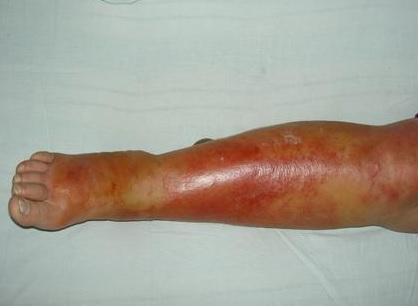
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Марина из Петропавловска спрашивает: как вылечить рожу в домашних условиях самостоятельно?
Уважаемая Марина! Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Наталья из Москвы интересуется: как передается рожа от человека к человеку?
Уважаемая Наталья! Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Виктория из Челябинска спрашивает: что делать при рожистом воспалении?
Уважаемая Виктория! При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
Рожа - общее острое инфекционное заболевание с ограниченным воспалением кожи. Опасность заболевания - в склонности к повторному возникновению.
Рожистое воспаление кожи, или рожа - общее острое инфекционное заболевание с явлениями ограниченного воспаления кожи. Болезнь склонна к рецидивам, т.е. к повторному возникновению.
Возбудитель заболевания – гемолитический стрептококк, реже болезнь вызывается стафилококками.
Источником инфекции является больной человек или носитель стрептококка.
Возбудитель попадает в толщу кожи через потертости, опрелости, ссадины, царапины, расчесы, трещины, области грибкового поражения и даже через незаметные нарушения ее целостности. Нередко возбудитель переносится самим больным при наличии у него другого стрептококкового заболевания. Болезнь возникает только при снижении сопротивляемости организма под действием каких-либо неблагоприятных факторов. Рожей чаще болеют женщины и лица пожилого возраста.
Рецидивы рожи возникают обычно на том же месте. Это обусловлено наличием здесь хронического нарушения лимфатического оттока и развитием в этом участке кожи повышенной чувствительности к возбудителю или сохранением его там в "дремлющем" состоянии. Рецидивированию рожи способствуют недостаточное и неправильное лечение. Рецидив, как правило, возникает без предшествующей травмы.
Иммунитета после рожи не возникает. Наоборот, может развиться повышенная чувствительность к стрептококку.
Как правило, инфицированию стрептококками подвергается поврежденная кожа. В отдельных случаях заболевание возникает и без нарушения целостности покровов. Микробы попадают на кожу от людей, являющихся источником гноеродных микробов, или же проникают различными путями (с током крови, воздушно-капельно, посредством контакта) из очагов собственного организма. Во всех случаях обязательным условием для возникновения заболевания является наличие к нему предрасположенности.
Воздействие возбудителя при роже проявляется местными и общими изменениями в организме. Местный процесс проявляется воспалением кожи, сопровождается покраснением и отеком пораженных участков кожи и подкожной клетчатки. В патологический процесс также вовлекаются лимфатические (лимфангит), артериальные (артериит) и венозные (флебит) сосуды. Общее действие стрептококковой инфекции при роже проявляется лихорадкой, интоксикацией, токсическим поражением внутренних органов. Распространяющиеся по лимфатическим и кровеносным сосудам стрептококки при определенных условиях могут вызывать вторичные гнойные осложнения.
Симптомы и течение: инкубационный период длится от нескольких часов до 2-3 суток. Обычно рожа начинается остро: температура тела быстро повышается до 39-40о С, появляется слабость, разбитость, боли в мышцах туловища и конечностей, головная боль, тошнота, иногда рвота.
В области пораженного участка кожи вначале появляются лишь зуд, чувство жжения. Через 10-24 ч от начала болезни возникает боль, чувство жара, затем красное пятно, которое быстро, в течение нескольких часов, путем периферического роста увеличивается в размере. Пораженный участок кожи розового или ярко-красного цвета, имеет четкие, но неправильные края в виде "языков пламени", слегка возвышается. При поражении век, губ, половых органов, пальцев наблюдается выраженный отек. Кожа в зоне воспаления напряжена, горячая и резко болезненная при прикосновении.
Рожистое воспаление кожи чаще всего возникает на лице, в области краев носовых отверстий, носогубных складок, спинке носа, на одной или обеих щеках в форме бабочки, у углов рта и наружного слухового прохода, а также на волосистой части головы. Несколько реже оно наблюдается на ногах, еще реже - в других областях.
Возможно образование мелких и крупных пузырей, наполненных прозрачным, гнойным или кровянистым содержимым. Обычно пузыри лопаются, вытекающая жидкость ссыхается в корки. После отторжения корок видна молодая нежная кожа. Длительность лихорадочного периода колеблется от 2 до 10 дней и зависит от начала лечения и тяжести болезни. Поражение кожи сохраняется в течение 5-15 суток.
Рецидивы рожи могут возникнуть в период от нескольких дней до 2 лет после предыдущего заболевания.
При частых рецидивах рожи лихорадка небольшая в течение 1-2 дней, самочувствие больного остается удовлетворительным, поражение кожи в виде отдельных неярких пятен без отека.
Осложнения: возможно появление гнойных осложнений: абсцессов, флегмон, отитов, тромбофлебитов. При нарушении лимфооттока (при повторных заболеваниях рожей) развивается слоновость, особенно на нижних конечностях.
Лечение: В остром периоде болезни, а при поражении ног - в течение всего периода заболевания, рекомендуется постельный режим. При тяжелом течении заболевания, наличии сопутствующих заболеваний (сахарный диабет и др.), преклонном возрасте, частых рецидивах болезни показана госпитализация.
Назначаются антибактериальные препараты (антибиотики), наиболее эффективна группа пенициллина (Бензилпенициллина натриевая соль) Могут быть использованы пролонгированные (длительного действия) препараты пенициллина - Бициллин, Ретарпен, Экстенциллин, лучше в виде внутримышечной инъекции по окончании лечения бензилпенициллином. Имеются препараты пенициллина, предназначенные для приема внутрь - Оспен-750 сироп, при аллергии к пенициллину, применяются Эритромицин, Сумамед, Зимакс. Сульфаниламиды и тетрациклин при лечении рожи не применяются, так как к ним стрептококки не чувствительны.
В лихорадочный период рекомендуется обильное питье. Жаропонижающие препараты (Панадол, Тайленол, Калпол, Мексален, Эффералган-УПСА) следует принимать при температуре тела 39 о С и выше. Показан прием поливитаминов – Пиковит, Суправит, Витрум, Мульти-табс, Юникап, Ревит и др.
Местные процедуры при роже не рекомендуются. Для улучшения заживления ран (особенно при образовании пузырей) применяется Куриозин

Оглавление диссертации Чернышев, Олег Борисович :: 2010 :: Санкт-Петербург
СПИСОК ИСПОЛЬЗОВАННЫХ СОКРАЩЕНИЙ.
ГЛАВА 1. РОЛЬ ИММУННЫХ НАРУШЕНИЙ ПРИ РОЖИСТОМ ВОСПАЛЕНИИ НА ФОНЕ ХРОНИЧЕСКОЙ ЛИМФОВЕНОЗНОЙ НЕДОСТАТОЧНОСТИ С
1.1 Клиническое представление о рожистом воспалении.
1.2. Иммунопатогенез рожистого воспаления.
1.3. Состояние системы гемостаза при рожистом воспалении.
1.4. Взаимосвязь ХЛВН с рожистым воспалением.
1.5. Лечение рожистого воспаления.
1.6 Иммунотерапия рожистого воспаления.
ГЛАВА 2. МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ.
2.1 Общая характеристика обследованных больных.
2.2 Методика клинической оценки лимфатического отека нижних конечностей.
2.3 Методы инструментальной оценки состояния лимфатического и венозного русла нижних конечностей.
2.3.1 Методика антропометрии.
2.3.2 Методика дуплексного ангиосканирования.^
2.4 Методы лабораторной диагностики.
2.4.1 Методы оценки иммунологических показателей.
2.4.1.1 Индукция синтеза цитокинов (ИЛ-ip, ИЛ-8, ИЛ-2) клетками периферической крови человека.
2.4.1.2 Определение уровней цитокинов в супернатантах.
2.4.1.3 Исследование субпопуляций мононуклеаров периферической крови больных.
2.4.1.4 Люминол-зависимая хемилюминесценция.
2.4.2 Методы оценки свертывающей системы крови.
2.5 Методика иммунотерапии.
2.5.1 Характеристика препарата.
2.6 Методы клинической оценки эффективности лечения.
2.6.1. Методы оценки клинических проявлений рожистого воспаления.
2.6.2. Методы оценки динамики локальных клинических признаков воспаления при рожистом воспалении.
2.6.2.1 Местные клинические признаки воспаления.
2.6.2.2 Методика расчета коэффициента ассиметрии конечностей.
2.7 Методы лабораторной оценки эффективности лечения.
2.7.1 Методика определения лабораторных показателей интоксикации.
2.8 Методика статистической обработки материалов.
ГЛАВА 3. КЛИНИЧЕСКАЯ КАРТИНА РОЖИСТОГО ВОСПАЛЕНИЯ НА ФОНЕ ИММУНОТЕРАПИИ.
3.1 Изменение клинической картины заболеания.
3.1.1 Анализ частоты клинических признаков.
3.1.2 Оценка изменения индекса клинических проявлений в зависимости от формы рожистого воспаления между контрольной и основной группами.
3.1.3 Оценка изменения индекса клинических проявлений между контрольной и основной группами на фоне ХЛВН и без неё.
3.2 Изменение показателя коэффициента ассиметрии конечностей
3.2.1 Оценка изменения общего КА между контрольной и основной группами. ^
3.2.2 Оценка изменения КА в зависимости от формы рожистого воспаления между контрольной и основной группами.
3.2.3 Оценка изменения КА у пациентов с рожистым воспалением с ХЛВН и без неё в каждой исследуемой 72 группе
3.3 Динамика признаков местного воспаления.
3.3.1 Оценка динамики каждого местного признака воспаления в зависимости от формы рожистого воспаления между контрольной и основной группами.
3.3.2 Оценка динамики уменьшения воспаления в зависимости от формы рожистого воспаления между контрольной и основной группами.
3.3.3 Оценка динамики уменьшения воспаления у пациентов с XJIBH и без XJIBH в каждой исследуемой группе.
3.4 Оценка развития осложнений при рожистом воспалении.
3.4.1 Осложнения, выявленные до начала лечения рожистого воспаления.
3.4.2 Осложнения, возникшие на фоне лечения рожистого воспаления.
3.5 Отдаленные результаты иммунотерапии рожистого воспаления
3.5.1 Отдаленные результаты лечения у пациентов с впервые возникшим рожистым воспалением.
3.5.2 Отдаленные результаты лечения у пациентов с рецидивирующим рожистым воспалением.
ГЛАВА 4. ИЗМЕНЕНИЕ ЛАБОРАТОРНЫХ ПОКАЗАТЕЛЕЙ
НА ФОНЕ ИММУНОТЕРАПИИ РОЖИСТОГО
4.1 Изменение иммунологических показателей.
4.2 Изменение показателей клинического анализа крови, ЛИИ и
4.3 Изменение показателей коагулограммы.
Введение диссертации по теме "Хирургия", Чернышев, Олег Борисович, автореферат
Несмотря на достаточно изученные вопросы этиопатогенеза и лечения рожистого воспаления (РВ), данное заболевание по-прежнему имеет тенденцию к росту среди населения (6, 33, 63, 66, 186). В структуре заболеваний гнойно-септических отделений рожистое воспаление занимает одно из ведущих мест, составляя по данным различных авторов от 8,2 до 20% (1, 33). За период работы с 1993 по 2008 гг. гнойно-септического отделения больницы Св. Георгия г. Санкт-Петербурга проходило лечение от 1180 до 2556 пациентов в год с различной нозологией хирургических инфекций, где частота РВ составляла 9,9 до 22,7%.
Для современной клинической картины рожистого воспаления характерно увеличение количества пациентов с буллезными и геморрагическими формами (5, 63, 97, 124). По данным, специализированного отделения Клинической инфекционной больницы №2, г. Москвы в 70-е годы геморрагические формы рожи составляли не более 20% всех случаев, а в конце 90-х годов - 85-95% и одновременно уменьшилось количество лёгких форм рожистого воспаления. Возросла длительность лихорадочного периода на фоне рожистого воспаления, увеличился рост ранних осложнений, особенно при рецидивах рожистого воспаления, таких как флегмона, некроз кожи, тромбофлебит подкожных или тромбоз глубоких вен, сепсис, некротизирующий фасциит (1, 39, 140, 178, 179, 180, 227). По данным Акинчиц Л.Г. (2000) в структуре хирургических инфекций, осложненных сепсисом, рожистое воспаление занимает 2 место. Развивающиеся осложнения способствуют не только увеличению периода нетрудоспособности, длительности лечения и восстановления пациента, но могут приводить к развитию летального исхода. Летальность по данным различных авторов составляет от 0,2% - 9% (124, 178, 229, 246) до 20% (180, 217, 218). У пациентов с явлениями бактериемии при буллезных формах рожистого воспаления летальность увеличивается с 8% до 50% (218). Летальность при рожистом воспалении в Санкт-Петербурге составляет от 4% до 5,6% (33, 63, 93).
Для рожистого воспаления характерны частые и упорные рецидивы заболевания, которые за последние 20 лет увеличились более чем на 25% (5, 33, 63, 93). Несмотря на использование различных схем превенции рецидивов, в основном различных схем антибиотикопрофилактики, а также средств повышающих неспецифическую резистентность организма, рожистое воспаление рецидивирует от 15-16% до 40-50% случаев среди пациентов (5, 26, 140, 105, 178, 179, 180). У 10% пациентов рецидив возникает в течение 6 месяцев после первичного эпизода и у 29% - в течение 3 лет последующего наблюдения.
Известно, что РВ часто возникает (от 20 до 30%) на фоне хронической лимфовенозной патологии нижних конечностей (ХЛВН), для которой характерно снижение местного иммунитета (16, 105, 131, 246). Согласно данным акад. B.C. Савельева заболевания вен нижних конечностей встречаются у 15—20% взрослого населения России (35—38 млн. человек), причем у 15% из них отмечается венозная недостаточность в стадии декомпенсации (114, 117, 137, 152, 230). Пациенты с лимфедемой нижних конечностей занимают от 8,5% до 10% в структуре болезней периферических сосудов, из них 96% больных с лимфедемой - люди трудоспособного возраста. Частым осложнением рожистого воспаления в отдаленном периоде, особенно при ХЛВН, является развитие лимфедемы нижних конечностей 15,5% до 32% (97, 105, 140, 178, 181). РВ часто возникает у пациентов с первичной лимфедемой нижних конечностей, которая до развития РВ протекала латентно и не диагностировалась (14, 16, 33, 105). Лимфедема нижних конечностей является хроническим заболеванием, которое с трудом поддается коррекции и приводит к развитию деформации конечности (105, 191, 206). При ХЛВН всегда отмечается снижение местного иммунитета, что создает фон для возникновения новых рецидивов РВ (19, 93, 97, 105, 140, 195).
Патогенез РВ многогранен. Многими авторами указывается на ведущую роль аллергии и неадекватного иммунного ответа (дисбаланс в системе Т-лимфоцитов и иммуноглобулинов А, М, G, гиперпродукция IgE) при внедрении бета-гемолитического стрептококка (6, 19, 39, 91, 112, 132, 140, 222). Чем чаще развиваются рецидивы РВ, тем больше выражен иммунологический дисбаланс (снижение клеточного, гуморального иммунитета и факторов естественной антиинфекционной резистентности), который способствует возникновению новых рецидивов рожистого воспаления (4, 6, 9, 20, 21, 74, 79, 87, 112, 128, 132).
Для стимуляции иммунитета при РВ предлагается много различных средств: УФО крови, лазерное облучение крови, озонотерапия, препараты тимуса, синтетические иммунокорректоры и другие иммуномодулирующие средства (2, 18, 39, 73, 80, 95, 105, 135, 140). Однако, предлагаемые способы коррекции не учитывают особенности патогенеза стрептококковой инфекции. Необходимо помнить, что многие лекарственные препараты, предназначенные для стимуляции иммунитета, при роже могут усиливать явления аллергии (64). Согласно современным представлениям, регуляцию иммунного ответа осуществляют клоны СБ4-клеток: Т-хелперы 1 и 2 типов. Данные клетки находятся в антагонистическом взаимодействии и различаются по паттернам продуцируемых цитокинов (122, 207, 219, 244). Доказано, что Т-хелперы 2 типа отвечают за гуморальный иммунитет и принимают участие в развитии аллергических реакций: стимуляция продукции IgE, стимуляция тучных клеток, дегрануляция гистамина. Данные продукты воспаления принимают активное участие в патогенезе рожистого воспаления и не позволяют адекватно сформировать иммунный ответ (7, 122, 132, 208, 219).
Цель исследования - изучить эффективность иммунотерапии у пациентов с рожистым воспалением нижних конечностей в остром периоде заболевания.
1. Изучить в динамике изменения иммунного статуса и обосновать роль иммунных нарушений при рожистом воспалении.
2. Определить клиническую эффективность иммунотерапии у пациентов с рожистым воспалением в остром периоде заболевания на фоне ХЛВН и без неё.
3. Изучить в динамике изменения системы свертывания крови на фоне проводимой иммунотерапии у пациентов с рожистым воспалением.
4. Изучить частоту осложнений рожистого воспаления при иммунотерапии.
5. Оценить отдаленные результаты иммунотерапии у больных рожистым воспалением.
Научная новизна работы:
Практическая значимость работы:
Результатом исследования стала обоснованная методика иммунотерапии у пациентов с рожистым воспалением в остром периоде заболевания. Представленная методика иммунотерапии эффективна, что проявляется в быстром купировании явлений местного воспаления, снижении частоты развития осложнений рожи в 2,8 раза. В отдаленном периоде иммунотерапия позволила снизить частоту возникновения рецидивов рожистого воспаления у пациентов с впервые возникшим рожистым воспалением, увеличить продолжительность ремиссии межрецидивного периода у пациентов с рецидивирующим рожистым воспалением.
Положения, выносимые на защиту:
1. У больных с рожистым воспалением имеется иммунодефицит, связанный со снижением абсолютного и относительного количества CD4 и CD8 Т-лимфоцитов. Наиболее выраженное угнетение CD4 и CD8 Т-лимфоцитов наблюдается при рецидивирующей форме рожистого воспаления.
2. Проведение иммунотерапии у пациентов в остром периоде рожистого воспаления эффективно, что проявляется в более быстром купировании симптомов местного воспаления и позволяет снизить частоту осложнений в 2,8 раза.
3. ХЛВН не влияет на клиническое течение рожистого воспаления.
4. В отдаленном периоде после проведения курса иммунотерапии отмечается уменьшение частоты рецидивов рожистого воспаления, у пациентов впервые перенесших рожу; увеличивается продолжительность ремиссии межрецидивного периода у пациентов с многократно рецидивирующей рожей.
Личный вклад автора в проведенные исследования:
Автором проводилась разработка индивидуальных регистрационных карт, перевод и анализ литературных данных по исследуемой проблеме. Собственные наблюдения основывались на тщательном изучении клинических данных, проведении обследования и лечения 104 пациентов, выполнении оперативного пособия. Автором собрана информация об отдаленных результатах лечения пациентов с рожистым воспалением нижних конечностей. Проведен статистический анализ полученных результатов. Сбор и доставка биоматериалов для проведения иммунологических тестов выполнялись совместно с сотрудником кафедры хирургии медицинского факультета СПбГУ, кл. ординатором Ремезовым А.В. и другими. Анализ иммунологических тестов выполнялся совместно с сотрудниками отдела иммунофармакологии ГосНИИ ОЧБ к.м.н. Петровым А.В. и научным сотрудником Демьяновым А.В. По всем полученным результатам имеются совместные публикации. Соискатель приносит своим соавторам искреннюю благодарность.
Реализация результатов исследования:
Полученные результаты клинических исследований используются в учебном процессе кафедры хирургии медицинского факультета СПбГУ и кафедры общей хирургии СПбГМУ им. акад. И.П.Павлова. Разработанные в результате исследования методы лечения больных с рожистым воспалением используются во 2 (гнойно-септическом) отделении хирургии Городской больницы Святого Великомученика Георгия и клинике общей хирургии СПбГМУ им. акад. И.П. Павлова.
Структура и объем работы:
Диссертация изложена на 161 страницах (из них 129 страниц текста) и состоит из введения, четырех глав, заключения, выводов, практических
Лекарства, которые назначают для лечения:
Рожа или рожистое воспаление – серьезное инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожного покрова.
Общие сведения
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место - после острых респираторных и кишечных инфекций, вирусных гепатитов, особенно часто регистрируется в старших возрастных группах. От 20 до 30 лет рожей страдают в основном мужчины, чья профессиональная деятельность связана с частой микротравматизацией и загрязнением кожи, а также с резкими сменами температуры. Это водители, грузчики, строители, военные и т. д. В старшей возрастной группе большая часть больных женщины. Рожистое воспаление обычно появляется на ногах и руках, реже на лице, еще реже на туловище, в промежности и на половых органах. Все эти воспаления хорошо заметны окружающим и вызывают у больного чувство острого психологического дискомфорта.
Причина рожи
Причина заболевания проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью и т.п. кожу.
Около 15% людей могут являться носителями этой бактерии, но при этом не болеют. Потому что для развития недуга необходимо, чтобы в жизни больного присутствовали также определенные факторы риска или предрасполагающие заболевания.
- нарушения целостности кожи (ссадины, царапины, уколы, потертости, расчесы, опрелость, трещины);
- резкая смена температуры (как переохлаждение, так и перегрев);
- стрессы;
- инсоляция (загар);
- ушибы, травмы.
Очень часто рожа возникает на фоне предрасполагающих заболеваний: грибка стопы, сахарного диабета, алкоголизма, ожирения, варикозной болезни вен, лимфостаза (проблемы с лимфатическими сосудами), очагов хронической стрептококковой инфекции (при роже лица - тонзиллит, отит, синусит, кариес, пародонтит; при роже конечностей - тромбофлебит, трофические язвы), хронических соматических заболеваний, снижающих общий иммунитет (чаще в пожилом возрасте).
Стрептококки широко распространены в природе, относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период,
Источником инфекции при этом являются как больные, так и здоровые носители.
Осложнения
При отсутствии лечения больному угрожают осложнения со стороны почек и сердечно-сосудистой системы (ревматизм, нефрит, миокардит), но могут быть и специфичными для рожи: язвы и некрозы кожи, абсцессы и флегмоны, нарушение лимфообращения, приводящее к слоновости.
Что можете сделать вы при роже
При появлении первых же признаков нужно обратиться к врачу. Нельзя затягивать с лечением, чтобы избежать серьезных осложнений.
Что может сделать врач
Лечат рожу, как и любое другое инфекционное заболевание, антибиотиками. Легкую форму амбулаторно, средние и тяжелые в стационаре. Помимо препаратов применяется физиотерапия: УФО (местное ультрафиолетовое облучение), УВЧ (ток высокой частоты), терапия лазерами, работающими в инфракрасном световом диапазоне, воздействие слабыми разрядами электротока.
Объем лечения определяет только врач.
Профилактически меры при роже
Предупреждение травм и потертостей ног, лечение заболеваний, причиной которых является стрептококк.
Частые рецидивы (более 3 раз в год) в 90% случаев оказываются следствием сопутствующего заболевания. Поэтому лучшей профилактикой второго и последующих пришествий рожи является лечение основного заболевания.
Но также существует и медикаментозная профилактика. Для больных, которых рожистое воспаление мучает регулярно, существуют специальные антибиотики пролонгированного
(медленного) действия, мешающие стрептококку размножаться в организме. Эти лекарства надо принимать длительное время от 1 месяца до года. Но принять решение о необходимости такого лечения может только врач.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.

Введение
В настоящее время общепринята точка зрения о стрептококковой этиологии рожи, хотя на фоне лечения антибиотиками крайне редко удается выделить гемолитический стрептококк из крови и очага воспаления у больных. После внедрения в клиническую практику антибиотиков выделение из очага воспаления и биопсированных участков кожи больных рожей чаще всего стали высевать стафилококки или ассоциации микробов [6,15]. В связи с этим была вновь выдвинута гипотеза о полиэтиологичности рожи с ведущей ролью стафилококка в ее возникновении [8,9,20]. Это привело к широкому и, как правило, безуспешному назначению антистафилококковых иммунопрепаратов для профилактики и лечения рецидивов рожи. Вопрос о причинах и механизмах развития рожистого воспаления до последнего времени остается дискутабельным. Основной причиной формирования микробных ассоциаций у больных рожей является дисбактериоз кожи как результат выраженного нарушения ее барьерной функции и резкого подавления токсинами стрептококка факторов местного иммунитета [9]. Однако, как утверждают многие авторы, с позиций клиницистов кажется маловероятным, чтобы стафилококк имел сколько-нибудь серьезное значение в этиологии неосложненных форм рожи. Быстрое купирование острых проявлений болезни пенициллином, применяющимся в средних терапевтических дозах, крайняя редкость осложнений в виде сепсиса и тромбоэмболических процессов, серозный и серозно-геморрагический характер воспаления абсолютно нехарактерны для обширных и глубоких стафилококковых поражений кожи. Очень редкое в последние годы выделение гемолитического стрептококка у больных рожей объясняется как высокой чувствительностью микроба к назначаемым антибиотикам, так и несовершенством применяемых бактериологических методов. Вместе с тем использование комплекса современных иммунологических исследований позволяет не только подтвердить стрептококковую этиологию рожи, но и обнаружить различия в иммуногенезе и патогенезе ее основных клинических форм. На основании многочисленных клинико-иммунологических наблюдений установлено, что рожа является одной из нозологических разновидностей стрептококковой инфекции, характеризующейся как острым, так и хроническим течением. Для каждой из конкретных клинических форм рожи свойственны определенные проявления иммунитета и аллергии. Клинико-иммунологическая характеристика первичной и повторной рожи, а также поздних рецидивов болезни (возникающих спустя 6-7 мес после выздоровления) позволяет отнести эти формы заболевания к ограниченным во времени острым стрептококковым инфекциям. Возникновение их происходит вследствие первичного экзогенного заражения или реинфекции другими серотипами стрептококка. Рецидивирующая рожа при частых и ранних (в первые 3-6 мес) рецидивах относится к хронически текущей эндогенной стрептококковой инфекции с выраженным аллергическим компонентом в патогенезе [15]. Наиболее полное понимание причин изменчивости клинического течения рожи связывают, в частности, с этиологической ролью дефектных по клеточной стенке и не потерявших способность размножаться бактерий (L-форм). В настоящее время для целого ряда инфекций показана возможность их существования в организме больных в виде L-форм: менингококки, гонококки, листерии, бруцеллы, стрептококки. Принципиальной особенностью этого процесса является полная или частичная утрата ригидной клеточной стенки и образование вполне жизнеспособных вариантов выживания и размножения бактерий. Значение L-форм бактерий в инфекционной патологии определяется их патогенными свойствами, способностью длительно сохраняться в определенной среде и, что особенно важно, реверсировать invivo в бактериальную культуру исходного микробного вида с восстановлением частично утраченной вирулентности. В этом и заключается биологическое значение L-трансформации. Способность превращаться в L-форму - свойство, присущее многим микроорганизмам. Переход в L-форму не считается патологическим состоянием микробов. L-формы бактерий рассматривают как закодированную в их геноме форму существования бактерий, проявляющуюся в определенных условиях, являясь высоко целесообразной реакцией клеток и популяций в целом на воздействие известных факторов, способных вызывать L-трансформацию. Однако морфологические изменения, вызываемые L-формами бактерий, в доступной литературе освещены крайне мало. Имеются лишь единичные сообщения в отношении патологии различных органов, обусловленные L-формами бактерий. По сравнению с бактериальными формами, у всех L-форм обнаружен ряд характерных черт: ярко выраженный полиморфизм, значительная деградация клеточной стенки или полное ее отсутствие, измененная система внутрицитоплазматических мембран и большое разнообразие способов деления клеток.
Отличительной особенностью процессов, вызванных L-формами, являются более длительный период инкубации, менее острое, но более продолжительное течение, меньшая смертность и более длительное сохранение остаточных явлений [13]. При этом формирование рецидивирующих форм рожи происходит при выраженной иммунологической недостаточности, которая протекает преимущественно по относительному гиперсупрессорному варианту - со снижением уровня Т-хелперов с сохранением близкого к норме уровня Т-супрессоров. Существует мнение, что в основе развития и постепенного усугубления вторичного иммунодефицита при роже лежит длительное персистирование возбудителя гемолитического стрептококка в виде L-формы. Возникновение умеренно выраженных лимфоидно-гиперпластических и пролиферативных процессов в иммунокомпетентных клетках кожи и лимфатических узлов свидетельствует о развитии гиперчувствительности замедленного типа. В последнее время был установлен ряд факторов, индуцирующих L-трансформацию микробов. Широко применяемый при лечении рожи пенициллин считается наиболее универсальным L- трансформирующим агентом, использованным для получения L-форм практически всех видов патогенных бактерий. Точкой его приложения является пептидогликан, который определяет ригидность и структурную целостность клеточной стенки. Исходя из этого, можно заключить, что этиотропная терапия препаратами пенициллинового ряда создают предпосылки для L-трансформации стрептококка и способствовать развитию рецидивирующих форм заболевания. Фагоцитированные L-формы длительно персистируют в вакуолях, не вызывают модификации фагоцита и не обуславливают активации лизосом [13]. С указанных позиций неоднозначна роль пенициллинотерапии при острых формах рожи и указывает о необходимости поиска новых способов терапии данного заболевания. К сожалению, методы диагностики L-форм бактерии в клинических условиях не применяются, так как являются трудоемкими и требуют наличие сложной аппаратуры и соответствующих специалистов (сканирующей электронной микроскопии). Имеются довольно существенные различия и противоречия известных классификаций рожи и ее осложнений. Многие отечественные инфекционисты пользуются классификацией В.Л. Черкасова [15], который по характеру местных проявлений выделяет эритематозную, эритематозно-буллезную, эритематозно-геморрагическую, буллезно-геморрагическую форму заболевания. В хирургической практике наиболее распространены классификации, в которых по характеру местных проявлений различают четыре самостоятельные формы: эритематозная, буллезная, флегмонозная и некротическая (гангренозная). При этом формы рожи рассматриваются как фазы одного процесса [8,12]. М.П. Королев и соавт. (2000) две последние формы относят к осложнениям рожи [3,4]. До настоящего времени остается нерешенным вопрос - является ли некротическая форма самостоятельной нозологической формой или осложнением рожистого воспаления [5]. Р.В. Кузнецов и соавт., В.Л. Черкасов, М.П. Королев, Agnholt J., Andersen I., Sendergaard G. J. и др. считают некротическую форму рожи осложнением рожистого воспаления [15,17]. А.Ф. Билибин, С. Попкиров, В.И. Стручков и соавт., В.К. Гостищев, П.Н. Зубарев и соавт. и др. относят некротическую форму рожи к самостоятельной форме заболевания [7,12].
По мнению ряда авторов, показанием для назначения гепарина при роже является развитие осложнений в виде тромбозов или тромбофлебитов [21], другие исследователи рекомендуют широкое назначение антикоагулянтов, и особенно при развитии геморрагических форм [27,29].
В обозримом будущем не предвидится появления эффективных и безопасных средств иммунопрофилактики рожи и других стрептококковых инфекций. С указанной точки зрения усовершенствование и поиск новых методов лечения рожи еще долго будет оставаться единственно возможным путем предупреждения их рецидивов.
Рецензенты:
Гильмутдинов А.Р., д.м.н., профессор, кафедра хирургических болезней БГМУ Минздрава России, г. Уфа.
Суфияров И.Ф., д.м.н., профессор кафедры хирургических болезней БГМУ Минздрава России, г. Уфа.
Читайте также:


